Сравнительная характеристика кератита иридоциклита острого приступа глаукомы
Обновлено: 24.04.2024
Мы специализируемся в лечении воспалительных заболеваний глаз (заболеваний, вызванных воспалением глаза) и иммунологии в т.ч. – поиске причин и лечении инфекционного конъюнктивита (в т.ч. у беременных), хронического иридоциклита и т.д. У нас Вы найдете врача-офтальмолога, владеющего вопросами иммунологии и лечения инфекций. Наша клиника оборудована современным офтальмологическим оборудованием (Япония, Германия, Корея). Мы берем на месте все необходимые анализы, вплоть до тонких иммунологических и инфекционных исследований. Лечение неинфекционных и инфекционных воспалительных заболеваний глаза: лечение острого конъюнктивита (мы умеем мягко лечить острый конъюнктивит даже у беременных), лечение кератита глаза (в т.ч. герпетического), лечение иридоциклита начинается с поиска причины заболевания (иридоциклита, острого и хронического конъюнктивита, кератита и т.д.).
Если ранее лечение иридоциклита, хронического конъюнктивита или другого воспаления глаз не приносило устойчивого результата, мы разберемся в иммунологической природе заболевания и поможем Вам.
Мы занимаемся лечением вирусного конъюнктивита (острого и хронического в т.ч. у беременных) и кератита, гнойного и грибкового конъюнктивита, острого и хронического кератита, аденовирусного кератита (кератит глаз), герпесного (герпетического) кератита, кератоконьюнктивита.
Что делать, если не проходит конъюнктивит? Как лечить конъюнктивит? Будем рады Вам помочь в лечении иридоциклита, острого и хронического конъюнктивита, аденовирусного кератита, герпесного кератита, вирусного конъюнктивита, лечение кератита глаза (герпетического и др.), гнойного конъюнктивита, конъюнктивита во время беременности, аденовирусного конъюнктивита, грибкового кератита, грибкового конъюнктивита, кератоконъюнктивита.
Лечение инфекционного конъюнктивита: вирусного (в т.ч. герпетического) конъюнктивита, хронического конъюнктивита, гнойного конъюнктивита, лечение осложнений конъюнктивита, кератоконьюктевита, кератита роговицы и других воспалительных заболеваний глаза в нашей клинике осуществляется опытнам офтальмологом. При необходимости мы предложим Вам помощь специалистов смежных специальностей. Будем рады Вам помочь!
Лечение воспаления глаз будет проводить врач-офтальмолог, дополнительно подготовленный по иммунологии.
Рецидивирующие воспалительные заболевания глаз (особенно хронический иридоциклит, гнойный кератит) говорят о слабости иммунного обеспечения слизистой оболочки. Как и чем снять и вылечить воспаление глаз (грибковый кератит, грибковый конъюнктивит, вирусный кератит), верхнего века, воспаление вокруг глаз, воспаление железы глаза:
- Каков источник инфекции и чем ее проще и безопаснее уничтожить;
- Где в иммунной системе слабое звено, и как ему помочь. Здесь на помощь в диагностике приходитисследование иммунного статусаи антител к инфекциям, ПЦР и микробиологических посевов, аллергологические тесты при необходимости.
Причины и симптомы конъюнктивита, увеита, кератита, иридоциклита
Самыми частыми причинами, вызвавшими воспалительные заболевания глаз (конъюнктивит, увеит, кератит (в т.ч.гнойный кератит), иридоциклит):
Все воспалительные заболевания глаз имеют похожие симптомы:
- покраснение глаза, слезотечение, отек век, покраснение век, зуд и жжение;
- гнойные корочки, гноетечение;
- вследствие помутнения и отека роговицы глаз может хуже видеть;
- боли в глазу, светобоязнь и затуманивание зрения (причиной чаще всего выступает герпетический кератит и требует быстрого и эффективного лечения).
При хронических воспалениях наблюдается более стертая симптоматика: небольшое покраснение, жжение, усталость, слезотечение или сухость глаз.Стоит отличить воспаление от обычной сухости глаза. Когда мы редко моргаем (за рулем или за компьютером) слизистая глаз подсыхает и иммунной системе становится сложнее обеспечивать защиту слизистой оболочки от микробов. В этот момент инфекция легче проникает в глаз. Но при этом, есть много людей, которые прекрасно себя чувствуют и за рулем, и за компьютером, и у них нет воспаления – т.е. исходно иммунная система работает нормально и подсыхание слизистой оболочки не приводит к болезни.
Воспалительные заболевания глаз у беременных
Конъюнктивит, кератит, увеит и иридоциклит опасны при беременности, так как высок риск заражения плода. Причиной возникновения вирусных заболеваний глаз у беременных чаще всего является снижение иммунитета.
Мы корректируем иммунный статус и, таким образом мы предотвращаем риск заражения плода и укрепляем общее состояние женщины. При воспалении глаз у беременных мы используем щадящие лекарственные средства, применение которых допустимо во время беременности. Это уберегает и маму и ребенка от нежелательных последствий.
Что такое конъюнктивит, кератит, увеит, иридоциклит
Конъюнктивит – воспаление слизистой оболочки глаза (конъюнктивы). Вопреки расхожему мнению, конъюнктивит бывает не только у детей, но и у взрослых.
Причинами конъюнктивита, чаще всего бывают инфекции (вирусные, реже бактериальные) и аллергические реакции. Гнойный конъюнктивит чаще всего наблюдается при остром воспалении. Сухой конъюнктивит, напротив – при хроническом заболевании.
Наиболее частым осложнением конъюнктивита, при отсутствии должного лечения, является кератит.
Кератит (острый кератит глаза) — воспаление роговицы глаза, ее верхних или внутренних слоев.
Так же, как и конъюнктивиты, кератиты бывают инфекционными и аллергическими. Чаще всего причиной возникновения кератита является вирус герпеса, однако причиной воспаления глаз могут послужить и болезнетворные микробы. Лечение любого заболевания глаза, в т.ч. кератита начинается с устранения причины заболевания.
Инфекционный увеит — воспаление сосудистой оболочки глаза (увеального тракта), вызванное вирусными инфекциями, бактериями или грибками. Выявление природы возникновения увеита часто представляет большие трудности. Мы располагаем необходимыми средствами для выявления причины увеита.
Иридоциклит (острый и хронический) (передний увеит) — воспаление радужной оболочки и ресничного (цилиарного) тела глаза, требующее комплексного подхода к лечению. Примерно в 40 % случаев причина иридоциклита – ревматические и инфекционные заболевания. Мы всегда проводим лечение острого и хронического иридоциклита, основываясь на понимании причины воспаления радужной оболочки и ресничного тела глаза (иридоциклита). Наша задача в лечении иридоциклита: снять симптомы иридоциклита одновременно с воздействием на его причину. Будем рады помочь Вам в поиске причины и лечении иридоциклита. Длительное и/или острое воспаление может привести к повреждению глаза и снижению зрения.
Наша задача – не только снять воспаление, но и предотвратить его дальнейшее возникновение, избавившись от инфекции.
Иридоциклит (передний увеит) – сочетанное воспалительное поражение, затрагивающие радужную оболочку (радужку) и цилиарное тело глаза. При остром иридоциклите наблюдается отек, покраснение и боль в глазу, слезотечение, изменение цвета радужки, сужение и деформация зрачка, образование гипопиона, преципитатов, снижение остроты зрения. Диагностика иридоциклита включает осмотр, пальпацию, биометрию и УЗИ глаза, проверку остроты зрения, измерение внутриглазного давления, проведение клинико-лабораторных, иммунологических исследований. Консервативное лечение иридоциклита основано на противовоспалительной, антибактериальной и противовирусной терапии, назначении антигистаминных, гормональных, дезинтоксикационных препаратов, мидриатиков, имуномодуляторов, витаминов.
МКБ-10
Общие сведения
Иридоциклит, ирит, циклит, кератоувеит относятся в офтальмологии к так называемым передним увеитам – воспалениям сосудистой оболочки глаза. Ввиду тесного анатомического и функционального взаимодействия радужки и цилиарного (ресничного) тела, воспалительный процесс, начавшись в одной из этих частей сосудистой оболочки глаза, очень быстро распространяется на другую и протекает в форме иридоциклита.
Иридоциклит диагностируется у лиц любого возраста, но чаще у пациентов от 20 до 40 лет. По течению заболевания различают острый и хронический иридоциклит; по характеру воспалительных изменений - серозный, экссудативный, фибринозно-пластический и геморрагический; по этиологии – инфекционный, инфекционно-аллергический, аллергический неинфекционный, посттравматический, неясной этиологии, а также вызванный системными и синдромными заболеваниями. Продолжительность острого иридоциклита составляет 3-6 недель, хронического – несколько месяцев; заболевание и рецидивы, как правило, возникают в холодное время года.

Причины иридоциклита
Причины, вызывающие иридоциклит, многообразны, могут носить эндогенный или экзогенный характер. Часто иридоциклит развивается вследствие травматического повреждения глаза (ранения, контузии, офтальмологических операций), воспаления радужки (кератита). Иридоциклит могут вызывать перенесенные вирусные, бактериальные или протозойные заболевания (грипп, корь, ВПГ, стафилококковая и стрептококковая инфекция, туберкулез, гонорея, хламидиоз, токсоплазмоз, малярия и др.), а также имеющиеся очаги хронической инфекции в носоглотке и ротовой полости (синусит, тонзиллит).
Причиной иридоциклита могут быть ревматоидные состояния (ревматизм, болезнь Стилла, аутоиммунный тиреоидит, болезнь Бехтерева, синдромы Рейтера и Шегрена), обменные нарушения (подагра, диабет), системные заболевания неизвестной этиологии (саркоидоз, болезнь Бехчета, синдром Фогта-Коянаги-Харады). Распространенность иридоциклита среди пациентов с ревматическими и инфекционными заболеваниями составляет около 40% случаев.
Возникновению иридоциклита способствуют развитая сосудистая сеть глаза и повышенная восприимчивость радужки и ресничного тела к антигенам и ЦИК, попадающим из внеглазных очагов инфекции или неинфекционных источников сенсибилизации.
При развитии иридоциклита, помимо непосредственного поражения сосудистой оболочки глаза микробами или их токсинами, происходит ее иммунологическое повреждение с участием медиаторов воспаления. Воспаление сопровождается явлениями иммунного цитолиза, васкулопатиями, дисферментозом, нарушениями микроциркуляции с последующим рубцеванием и дистрофией.
Немаловажное значение в развитии иридоциклита принадлежит провоцирующим факторам — эндокринным и иммунным расстройствам, стрессовым ситуациям, переохлаждению, чрезмерной физической нагрузке.
Симптомы иридоциклита
Течению иридоциклита свойственно заметное изменение цвета воспаленной радужной оболочки (зеленоватый или ржаво-красный) и снижение четкости ее рисунка. Возможно появление умеренно выраженного роговичного синдрома, перикорнеальной инъекции сосудов глазного яблока. В передней камере глаза может обнаруживаться серозный, фибринозный или гнойный экссудат. При оседании гнойного экссудата на дне передней камеры глаза образуется гипопион в виде серой или желто-зеленой полоски; при разрыве сосуда в передней камере выявляется скопление крови — гифема.
Воспалительный процесс в ресничном теле при оседании экссудата на поверхности хрусталика и волокнах стекловидного тела может привести их помутнению и к снижению остроты зрения.
На задней поверхности роговицы при иридоциклите появляются серовато-белые преципитаты из точечных отложений клеток и экссудата, при рассасывании которых долго отмечаются пигментные глыбки. Отек тканей радужки и ее тесный контакт с передней капсулой хрусталика при наличии экссудата приводит к формированию задних спаек (синехий), вызывающих необратимое сужение (миоз) и деформацию зрачка, ухудшению его реакции на свет. При сращении радужки и передней поверхности хрусталика на всем протяжении образуется круговая спайка. При неблагоприятном течении иридоциклита синехии создают риск развития слепоты из-за полного заращения зрачка.
Часто внутриглазное давление при иридоциклите бывает ниже нормы за счет угнетения секреции влаги передней камеры. Иногда, при остро начинающемся иридоциклите с выраженной экссудацией или сращении зрачкового края радужки с хрусталиком, наблюдается повышение внутриглазного давления.
Различным видам иридоциклита свойственны свои особенности клинической картины. Вирусные иридоциклиты характеризуются торпидным течением, образованием серозного или серозно-фибринозного экссудата и светлых преципитатов, повышенным внутриглазным давлением.
Аутоиммунному иридоциклиту присуще тяжелое рецидивирующее течение на фоне обострений основного заболевания с частым развитием осложнений (катаракты, вторичной глаукомы, кератита, склерита, атрофии глазного яблока). Каждый рецидив протекает тяжелее предыдущего и часто приводит к слепоте.
При травматическом иридоциклите может развиться симпатическое воспаление здорового глаза (симпатическая офтальмия). Иридоциклит при синдроме Рейтера, обусловленный хламидийной инфекцией, сопровождается конъюнктивитом, уретритом и поражением суставов с незначительными проявлениями воспаления сосудистой оболочки.
Диагностика иридоциклита
Диагноз иридоциклита устанавливают по результатам комплексного обследования: офтальмологического, лабораторно-диагностического, рентгенологического, консультирования больного узкими специалистами.
Первоначально врачом-офтальмологом проводится наружный осмотр глазного яблока, пальпация, сбор анамнестических данных. Для уточнения диагноза иридоциклита выполняют проверку остроты зрения, измерение внутриглазного давления методом контактной или бесконтактной тонометрии, биомикроскопию глаза, выявляющую поражение глазных структур, УЗИ глаза с одномерным или двухмерным изображением глазного яблока. Процедура офтальмоскопии при иридоциклите часто затруднена из-за воспалительно измененных передних отделов глаза.
Для выяснения этиологии иридоциклита назначают общий и биохимический анализы крови и мочи, коагулограмму, ревмопробы для выявления системных заболеваний, аллергопробы (местные и общие реакции на введение аллергенов стрептококка, стафилококка, специфических антигенов: туберкулина, токсоплазмина и др.), ПЦР и ИФА-диагностику возбудителя воспаления (в т. ч. сифилиса, туберкулеза, герпеса, хламидиоза и т. д.).
Для оценки иммунного статуса выполняют исследование уровня сывороточных иммуноглобулинов в крови IgM, IgG, IgA , а также их содержание в слезной жидкости.
В зависимости от особенностей клинической картины иридоциклита необходима консультация и обследование у ревматолога, фтизиатра, стоматолога, оториноларинголога, аллерголога, дерматовенеролога. Возможно проведение рентгенографии легких и придаточных пазух носа.
Осуществляют дифференциальную диагностику иридоциклита и других заболеваний, сопровождающихся отеком и покраснением глаз, таких как острый конъюнктивит, кератит, острый приступ первичной глаукомы.
Лечение иридоциклита
Лечение иридоциклита должно быть своевременным и по возможности направленным на устранение причины его возникновения.
Консервативное лечение иридоциклита ориентировано на профилактику образования задних синехий, снижение риска развития осложнений и включает меры неотложной помощи и плановую терапию. В первые часы заболевания показано закапывание в глаз средств, расширяющих зрачок (мидриатиков), НПВС, кортикостероидов, прием антигистаминных препаратов.
Плановое лечение иридоциклита проводится в условиях стационара, его основу составляет местная и общая антисептическая, антибактериальная или противовирусная терапия, введение противовоспалительных нестероидных и гормональных препаратов (в виде глазных капель, парабульбарных, субконьюнктивальных, внутримышечных или внутривенных инъекций. Кортикостероиды широко используются в лечении иридоциклита токсико-аллергического и аутоиммунного генеза.
При иридоциклите проводится дезинтоксикационная терапия (при выраженном воспалении - плазмаферез, гемосорбция), инстилляции растворов мидриатиков, предотвращающих сращение радужки с хрусталиком. Назначают антигистаминные средства, поливитамины, иммуностимуляторы или иммуносупрессоры (в зависимости от основного заболевания), местно-протеолитические ферменты для рассасывания экссудата, преципитатов и спаек. Часто при иридоциклите применяются физиотерапевтические процедуры: электрофорез, магнитотерапия, лазерная терапия.
Иридоциклит туберкулезной, сифилитической, токсоплазмозной, ревматической этиологии требует проведения специфической терапии под контролем соответствующих специалистов.
Хирургические лечение иридоциклита проводится при необходимости разделения спаек или (рассечение передних и задних синехий радужки), в случае развития вторичной глаукомы. В случае тяжелого осложнения гнойного иридоциклита с лизисом оболочек и содержимого глаза показано хирургическое удаление последнего (энуклеация, эвисцерация глаза).
Прогноз и профилактика иридоциклита
Прогноз иридоциклита при своевременном, адекватном и тщательно проведенном лечении – довольно благоприятный. Полное выздоровление после лечения острого иридоциклита отмечается примерно в 15—20% случаев, в 45—50% случаев - заболевание принимает подострое рецидивирующее течение с более стертыми рецидивами, которые часто совпадают с обострениями основного заболевания (ревматизма, подагры).
Иридоциклит может переходить в хроническую форму с упорным снижением зрения. В запущенных и нелеченных случаях иридоциклита развиваются опасные осложнения, угрожающие зрению и существованию глаза: хориоретинит, сращение и заращение зрачка, вторичная глаукома, катаракта, деформация стекловидного тела и отслойка сетчатки, абсцесс стекловидного тела, эндофтальмит и панофтальмит, субатрофия и атрофия глазного яблока.
Профилактика иридоциклита заключается в своевременном лечении основного заболевания, санации очагов хронической инфекции в организме.
Глаукома – хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой. Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию. Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др.).
МКБ-10
Общие сведения
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты. В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс. новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.

Причины глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
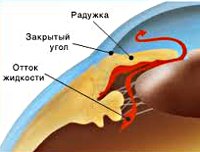
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД. В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей. Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены. Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз. Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом. Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
Классификация
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому:
- при закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза;
- при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26- 32 мм рт. ст.) либо высоким тонометрическим давлением ( 33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Симптомы глаукомы
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии - процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза. Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика - 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида). Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны. Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д. В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска - с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Одной из патологий, требующих неотложной помощи, являются воспалительные заболевания переднего отдела сосудистого тракта глаза - иридоциклиты. При несвоевременном врачебном вмешательстве могут развиться вторичная глаукома, осложненная катаракта и другие свойственные увеитам тяжелые осложнения, приводящие к слабовидению и слепоте. Описаны особенности клинических проявлений, дифференциальная диагностика, а также принципы медикаментозного лечения острого иридоциклита.
One of the pathologies requiring first aid is the inflammatory diseases of the front section of tractus urealis - iridocyclitis. With medical interference being delayed, there may occur secondary glaucoma, complicated cataract and other serious complications typical for uveitis leading to low vision and blindness. The author describes the peculiarities of clinical symptoms, differential diagnostics as well as the main principals of medical treatment of acute iridocyclitis.
Воспалительные заболевания сосудистого тракта глаза - увеиты - являются распространенной патологией, приводящей нередко к слабовидению и слепоте. По литературным данным, частота этого заболевания в Российской Федерации колеблется от 3 до 6 случаев на 10 тыс. населения [1]. В Чувашской Республике интенсивные показатели первичной заболеваемости по обращаемости в 2005-2007 г. составляют 4,1 на 10 тыс. населения. Удельный вес увеитов среди госпитализированных пациентов в глазные стационары за этот период достиг 6,7%. Наиболее часто поражает сосудистый тракт передний увеит - иридоциклит (60,5%). Однако значимость проблемы увеитов определяется не столько их распространенностью, сколько тяжестью и рецидивирующим характером течения заболевания, его высоким инвалидизирующим эффектом, а также преимущественным поражением лиц молодого и трудоспособного возраста. Данные о доле увеитов в структуре слепоты, как правило, занижаются, так как нередко непосредственные осложнения этого заболевания, ведущие к инвалидности, рассматриваются как катаракта, глаукома, отслойка сетчатки и т.п., а не как увеиты, вызвавшие подобные осложнения [3].
Увеиты различают по этиологии, локализации, активности процесса и течению.
Классификация увеитов (Н.С. Зайцева, 1995) [2].
• инфекционные и инфекционно-аутоиммунные увеиты;
• аллергические увеиты при неинфекционной аллергии - атопии;
• посттравматические увеиты, симпатическая офтальмия;
• ретиноувеиты при других патологических состояниях организма (диабет, нефропатия и др.);
• увеиты неустановленной этиологии.
• передний увеит: ирит, иридоциклит, циклит, кератоувеит;
• задний увеит: хориоретинит, нейрохориоретинит, эндофтальмит;
• панувеит: генерализованный увеит, увеакератит, панофтальмит.
- По активности процесса: 1) активный; 2) субактивный; 3) неактивный.
- По течению: 1) острый; 2) подострый; 3) хронический (ремиссия, рецидив).
Этиология и патогенез. Передний увеит может начаться с радужки (ирит) или с ресничного тела (циклит). Из-за тесной анатомической связи, а также общего кровоснабжения и иннервации этих отделов воспалительное заболевание вскоре переходит с радужки на ресничное тело и наоборот - развивается иридоциклит. Густая сеть широких сосудов увеального тракта с замедленным кровотоком создает благоприятные условия для оседания в ней микроорганизмов, токсинов и иммунных комплексов. Любая инфекция, развившаяся в организме, может вызвать иридоциклит. Часто причиной воспаления является фокальная инфекция в ротовой полости, миндалинах, придаточных пазухах носа, желчном пузыре и др.
Инфекционно-аллергические иридоциклиты возникают на фоне хронической сенсибилизации организма к внутренней бактериальной инфекции или бактериальным токсинам. Аллергические неинфекционные иридоциклиты развиваются при лекарственной и пищевой аллергии, введении сывороток и вакцин, а также после гемотранфузий. Аутоиммунное воспаление может развиться при системных заболеваниях организма: ревматизме, ревматоидном артрите, детском хроническом полиартрите (болезнь Стилла), псориазе, саркоидозе и др. Иридоциклиты могут проявляться как симптомы в составе сложных синдромов: офтальмостоматогенитального - болезни Бехчета, офтальмоуретросиновиального - болезни Рейтера, увеоэнцефалита - синдрома Фогта-Коянаги-Харады, анкилозирующего спондилоартрита - болезни Бехтерева и др.
Экзогенными причинами развития иридоциклитов могут быть контузии, ожоги, травмы, которые нередко сопровождаются внедрением инфекции.
По характеру экссудата различают серозные, фибринозные, гнойные и геморрагические иридоциклиты, по морфологической картине - гранулематозные (при туберкулезе, токсоплазмозе, саркоидозе и др.) и негранулематозные (при инфекционно-аллергических и токсико-аллергических увеитах).
Клинические признаки и симптомы. В большинстве случаев иридоциклит начинается остро. При инфекционных заболеваниях поражается, как правило, один глаз, при системных - оба. Одним из первых субъективных признаков является боль в глазу, иногда распространяющаяся по ходу тройничного нерва. Характерно усиление болей в ночное время, при изменении степени освещения и аккомодации, а также при пальпации глазного яблока в зоне проекции цилиарного тела (цилиарная болезненность). Болевая реакция наиболее выражена при иридоциклитах герпетической этиологии и при вторичной глаукоме. Кроме того, больные жалуются на покраснение глаза, светобоязнь, слезотечение, затруднение при открывании глаз (блефароспазм). Пациенты отмечают ту или иную степень снижения зрения.
При объективном исследовании выявляются небольшой отек век, сужение глазной щели, слезотечение и светобоязнь. Со стороны глазного яблока появляется перикорнеальная розово-синюшная инъекция. Иногда отмечается инъекция как поверхностных сосудов конъюнктивы, так и глубоких сосудов в перикорнеальной зоне (смешанная инъекция). Интенсивность гиперемии слизистой глазного яблока свидетельствует о тяжести воспалительного процесса.
Одним из основных симптомов иридоциклита является помутнение влаги передней камеры вследствие появления экссудата. В зависимости от выраженности воспаления экссудат может быть серозным, фибринозным, гнойным и геморрагическим. Серозный экссудат в свете щелевой лампы выглядит как очень мелкая, едва различимая взвесь белка. При фибринозном процессе образуется значительное количество клейкого белкового вещества в виде взвешенных нитей фибрина. При более интенсивном воспалении влага передней камеры мутнеет за счет образования множества воспалительных клеток. Обычно они опускаются в виде горизонтального уровня бело-желтого цвета (так называемый гипопион). Точно также при геморрагической форме иридоциклита форменные элементы крови оседают на дно камеры, образуя гифему.
Характерными признаками иридоциклита являются изменения радужки. Радужная оболочка вследствие расширения сосудов и воспалительного отека утолщается, что в сочетании с рефлекторным спазмом сфинктера приводит к его сужению и вялой реакции на свет. При сравнении со здоровым глазом можно заметить изменение цвета полнокровной радужки и стушеванность ее рисунка. При фибринозном процессе легко образуются сращения зрачкового края радужки с передней капсулой хрусталика - задние синехии. Эти синехии бывают отдельными или могут образовать круговые спайки зрачкового края радужки с хрусталиком. Иногда фибринозный экссудат покрывает всю область зрачка, вызывая заращение зрачка. При наличии задних синехий закапывание в конъюнктивальную полость мидриатиков приводит к неравномерному расширению зрачка, и он приобретает причудливую, звездчатую форму. Круговые задние синехии могут вести к вторичной глаукоме из-за блокады тока жидкости в переднюю камеру и образования бомбажа радужки.
При неоднократных рецидивах увеита может развиться постувеальная осложненная катаракта вследствие нарушения питания хрусталика. У подростков и взрослых помутнение развивается чаще в задних отделах хрусталика (заднекапсулярная чашеобразная катаракта).
Выраженные и длительные иридоциклиты, как правило, вызывают диффузные помутнения стекловидного тела. Значительное образование соединительнотканных тяжей в нем может осложняться тракционной отслойкой сетчатки. В некоторых случаях выявляется отек макулярной области сетчатки.
При передних увеитах внутриглазное давление чаще нормальное или пониженное, реже повышенное. Гипотония является результатом снижения секреции водянистой влаги вследствие изменения структуры и кровообращения цилиарного тела. Повышение внутриглазного давления происходит в связи с блокадой дренажной системы глаза воспалительным детритом.
Диагностика передних увеитов. Диагностика базируется на данных анамнеза, офтальмологического обследования, консультаций специалистов (терапевта, отоларинголога, фтизиатра, ревматолога, инфекциониста, стоматолога, педиатра и др.), результатах клинико-лабораторных и иммунологических исследований. Для установления этиологии увеита важное значение имеет начало заболевания (острое или постепенное), вовлечение в процесс одного или обоих глаз, тип течения воспаления (острый или хронический), вид воспаления (гранулематозный или негранулематозный). Существенную помощь в диагностике оказывает определение возраста, половой и этнической принадлежности. Имеет значение и оценка эффективности лечения [5].
Читайте также:

