Средство от кандидоза от тяньши
Обновлено: 24.04.2024

Молочница (кандидоз) — это грибковое заболевание, вызываемое дрожжеподобными микроскопическими грибами Candida из разряда условно-патогенных организмов. Присутствие данных микроорганизмов в составе микрофлоры большинства людей считается нормой, но при определенных обстоятельствах объем грибов резко возрастает и они начинают отравлять нас продуктами своей жизнедеятельности, доставляя большой дискомфорт.
Причины и симптомы
Появление молочницы всегда связано с ослаблением местного и общего иммунитета, а также на фоне хронического дисбактериоза. Предрасполагающими факторами для развития кандидоза являются длительное лечение антибиотиками, сахарный диабет, прием гормонов, регулярное переохлаждение, инфекции, передающиеся половым путем.
-
Самые характерные симптомы молочницы у женщин и мужчин:
- зуд и жжение в области наружных половых органов и влагалища;
- гиперемия и отечность половых органов;
- усиление жжения после опорожнения мочевого пузыря и сексуального контакта;
- творожистые выделения при вагинальном кандидозе и характерный налет на головке и крайне плоти у мужчин.
-
Другие признаки активизации грибов Candida:
- понос, интенсивное газообразование и появление белых хлопьев в каловых массах при кишечном кандидозе;
- белесый налет на языке при поражении слизистой рта.
При отсутствии адекватного лечения заболевание переходит в хроническую форму, после чего бороться с ним становится намного сложнее.
Комплексное лечение молочницы с Тяньши, применение БАД против кандидозов
Подход в лечении молочницы должен быть комплексным. При этом важно правильно поставить диагноз и установить причину патологии. Врачи традиционно назначают свечи и мощные лекарства широкого спектра действия, что с точки зрения восточной медицины считается в корне неправильным. К тому же детям или беременным женщинам, страдающим от молочницы, нежелательно употреблять сильные препараты.
В связи с этим специалисты, придерживающиеся восточного подхода, рекомендуют проводить поэтапную коррекцию заболевания с использованием биовеществ. Такая схема должна начинаться с мягкого очищения кишечника. Ниже мы разместили базовую программу Тяньши при молочнице, разработанную экспертами в области биокоррекции, с помощью китайских БАД.
Программа Тяньши при молочнице, использование БАД для терапии грибковых заболеваний
Каждый этап схемы Тяньши при молочнице должен длиться не менее месяца. С целью недопущения рецидивов спустя месяц схему можно повторить. Если до этого вы страдали хронической формой кандидоза, то нужно принимать биокорректоры по программе Тяньши против молочницы два-три раза в год. Результат оцените на сеансе диагностики в центре Тяньши (запись по телефону на любое удобное для вас время, в стоимость входит консультация).
Задать любые вопросы по питанию, методике биокоррекции, составу и действию БАД, а также купить продукцию Тяньши для восстановления здоровья можно через официальное представительство компании.
Флуконазол - триазольное противогрибковое средство, которое ингибирует ферменты грибов и нарушает процесс их роста. В основном Флуконазол подавляет активность грибов рода Candida. Лекарство отличается высокой биодоступностью и хорошей переносимостью.

Флуконазол - показания к применению
Спектр назначений у него очень широкий, поскольку грибковые инфекции могут беспокоить любого человека в случаях, когда у него снижен иммунитет. Кандидоз слизистых оболочек и кожи сам по себе не опасен и легко поддается лечению. К примеру, в легких случаях от молочницы достаточно принять всего одну капсулу Флуконазол однократно. Но проблемы возникают, когда грибок проникает глубоко в органы и ткани, в таких случаях речь идет о системном микозе. К счастью, генерализованная форма встречается редко, и ею занимаются врачи в стационаре. Мы в этой статье перечислим общие показания и сделаем акцент на безрецептурной форме препарата Флуконазол. Несмотря на безопасность и легкость приема препарата, мы все же не рекомендуем заниматься самолечением.
- вагинальный кандидоз;*
- кандидоз на слизистых оболочках полости рта (орофарингиальный кандидоз), кандидоз пищевода;
- кандидоз хронический ротовой полости у пациентов, применяющих зубные протезы;*
- баланит кандидозный (грибковое воспаление на половом органе мужчин);*
- инвазивный (системный) кандидоз;
- кандидурия - (грибки рода Candida в моче);
- кандидоз хронический на коже и слизистых;
- дерматомикозы, включая: дерматофития стоп, туловища, паха, разноцветный лишай и кожный кандидоз, когда назначена системная терапия;
- дерматофития ногтей (онихомикоз), когда терапия другими препаратами невозможна;
- криптококковый менингит;
- кокцидиоидомикоз.
* когда местное лечение не применимо.
В случаях, если иммунная система пациента не справляется, Флуконазол назначают для профилактики рецидивов:
- криптококкового менингита;
- кандидоза ротовой полости и пищевода у ВИЧ-инфицированных больных;
- вагинального кандидоза (если симптомы молочницы появлялись 4 раза в год или более);
- для профилактики кандидоза у больных с длительной нейтропенией (с гемобластозами, проходящими химиотерапию или трансплантацию гемопоэтических стволовых клеток).
Флуконазол для детей - показания
- кандидоз ротовой полости и пищевода;
- системный кандидоз;
- криптококковый менингита и профилактики кандидозных инфекций у детей с ослабленным иммунитетом.
Флуконазол - инструкция по применению
Капсулы проглатывают, запивая водой. Обычно пациенты уточняют, как принимать - до еды или после? В данном случае это не имеет значения, пища не влияет на биодоступность.
- Хронический атрофический кандидоз полости рта при ношении зубных протезов, назначают в дозе 50 мг 1 раз/сут. в течение 2-х недель в сочетании с местным антисептическим лечением.
- Острый вагинальный кандидоз, баланит, осложненный грибами рода Candida, Флуконазол назначают однократно внутрь в дозе 150 мг. Для предотвращения рецидивов вагинального кандидоза применяют 150 мг через каждые три дня – всего 3 дозы (в 1-й, 4-й и 7-й день), далее для поддержания по 150 мг 1 раз в неделю. Поддерживающую терапию при необходимости можно проводить вплоть до 6 месяцев.
- Дерматомикозы. Инфекции кожи, включая дерматофитию стоп, туловища, паховой области, при кандидозных инфекциях доза составляет 150 мг 1 раз в неделю или 50 мг 1 раз в сутки. Продолжительность лечения обычно 2-4 недели, при инфекциях стоп возможна терапия до 6 недель.
- Разноцветный лишай - 300-400 мг 1 раз/нед в течение 1-3 недель или по 50 мг 1 раз в сутки в течение 2-4 недель (в зависимости от схемы пациент покупает дозировку 150 мг или 50 мг).
- Грибок ногтей (онихомикоз) - по 150 мг 1 раз/нед, лечение должно продолжаться до тех пор, пока не произойдет замещение инфицированного ногтя на здоровый. Для этого может потребоваться несколько месяцев.
Как принимать Флуконазол при молочнице?
При этой патологии пациенты могут приобрести лекарство без рецепта и по совету провизора. Если посетить врача, то он уверенно назначит Флуконазол еще до получения результатов анализов на болезнетворные микроорганизмы. Позже при наличии итогов обследования доктору потребуется только скорректировать схему терапии, или продолжить выбранную тактику. Флуконазол в капсулах помогает очень быстро.
При приеме внутрь уровень биодоступности препарата такой же высокий, как и при внутривенном введении, поэтому достаточно принять одну капсулу 150мг однократно, запивая водой. Для того, чтобы симптомы не возвращались, возможен прием по схеме каждые три дня, всего 3 дозы - на 1, 4 и 7 дни.
Флуконазол может начать действовать уже через день. В частности, производитель оригинального препарата Pfizer (Дифлюкан) сообщает конкретно, что облегчение наступает уже через 24 часа. Однако, необходимо советоваться с врачом с тем, чтобы исключить наличие других болезнетворных агентов.

Флуконазол 150 мг
Сама молочница не относится к инфекциям, передающимся половым путем. Кандидоз развивается на фоне сниженного иммунитета, например, после применения антибиотиков, при ношении синтетического белья, в периоды очень жаркой погоды и даже при стрессах. Пациентам во время визита к врачу необходимо сообщить о наличии полового партнера для того, чтобы и ему были назначены профилактические или же лечебные меры.
Часто женщины задают вопрос: может ли появиться цистит от молочницы? В данном случае объективный ответ дает только врач. Развитие цистита на фоне молочницы вполне реальный сценарий, если пациент игнорирует посещение специалиста. Дрожжеподобные грибки попадают из уретры в мочевой пузырь и там вызывают воспаление. Симптомы вагинального кандидоза и цистита могут быть похожи. В дальнейшем инфекция из мочевого пузыря может достигнуть почек и там привести к острой почечной недостаточности. Поэтому терапию надо начинать вовремя. Иногда у женщин нет кандидоза, но он развивается после лечения цистита антибиотиками. Скорректировать неприятный эффект поможет врач.
Можно ли применять Флуконазол при грудном вскармливании и беременности?
Следует избегать применение препарата при беременности, исключение составляют тяжелые или угрожающие жизни системные грибковые инфекции, когда ожидаемая польза терапии для матери превышает возможный риск для плода.
Также нужно использовать надежные методы контрацепции женщинам детородного возраста в период лечения препаратом Флуконазол и как минимум неделю после принятия последней дозы. Поскольку, есть информация о случаях самопроизвольного аборта и появления врожденных патологий у детей, чьи матери получали Флуконазол в дозе 150 мг однократно или повторно в I триместре беременности.
При приеме беременными увеличенных доз длительно в первом триместре, растет и количество пороков у младенцев: искривление бедренных костей, нарушение формирования свода черепа, брахицефалия, нарушение развития лицевой части черепа, волчья пасть, истончение и удлинение ребер, артрогрипоз и врожденные пороки сердца.
Флуконазол проникает в грудное молоко, поэтому запрещено применение при грудном вскармливании .
Можно ли пить Флуконазол при приеме антибиотиков?
Комбинации антибиотиков и противогрибковых средств определяет только врач. Если после проведения лечения антибиотиками у пациента развивается кандидоз, назначение препарата Флуконазол возможно. Но одновременный прием не всегда возможен из-за того, что лекарство активно взаимодействует с другими веществами. В группе риска находятся некоторые антибиотики, сердечно-сосудистые средства, психотропные и многие другие. Поэтому пациенту необходимо сообщать обо всех своих сопутствующих заболеваниях и принимаемых лекарствах.
Противопоказано совместное применение с препаратами
Эритромицин, Цизаприд, Терфенадин, Астемизол, Пимозид, Хинидин
Не рекомендуется использовать с лекарствами
Галофантрин, Амиодарон, Гидрохлоротиазид, Рифампицин, Алфентанил, Амитриптилин, Нортриптилин, Амфотерицин B, Антикоагулянты, Бензодиазепины (короткого действия), Карбамазепин, Блокаторы кальциевых каналов, Невирапин, Циклоспорин, Циклофосфамид, Фентанил, Ингибиторы ГМГ-КоА-редуктазы, Лозартан, Метадон, Нестероидные противовоспалительные препараты (НПВП), Фенитоин, Ивакафтор, Преднизон, Рифабутин.
Полный список взаимодействий читайте в инструкции к препарату.
Побочное действие
Обычно Флуконазол хорошо переносится в рекомендованных дозировках. Тем не менее, описаны случаи нежелательных проявлений со стороны разных систем организма, частоту их можно прочитать в инструкции подробно.
Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение. Исследования показали удлинение безрецидивного периода до 1,5 лет у пациенток, которые применяли препарат ГЕПОН®. Он действует на источник инфекции и корректирует симптомы молочницы. У 83% пациенток с кандидозом через два дня после применения проходили краснота, отечность, раздражение и боль.

Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Невылеченная вовремя молочница чревата серьезными проблемами
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
-
приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.

Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.

Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.

Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).

Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
- Богомолова, Н.С. Кандидозы в хирургической клинике: видовой состав возбудителей, чувствительность к антибиотикам, превентивная терапия / Н.С. Богомолова [и др.] // Анестезиология и реаниматология. - 2011. - №5. - С. 43-48;
- Вознесенский, А.Г. Клиническая фармакология противогрибковых препаратов / А.Г. Вознесенский // Гедеон Рихтер в СНГ. - 2001. - № 2(6). - С. 50-53;
- Волосач, О.С. Метод комбинированной иммунотерапии пациентов с хроническими воспалительными заболеваниями, осложненными кандидозом : инструкция по применению № 084-0909 : утв. 17.09.2009 г. / Министерство здравоохранения Республики Беларусь ; сост. О.С. Волосач, В.М. Цыркунов, С.Б. Позняк, С.М. Дешко.
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
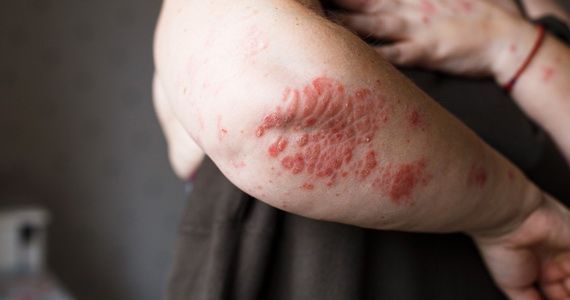
Псориаз — распространенное дерматологическое заболевание, которое с древних времен и по сегодняшний день вызывает много вопросов. Болезнь не представляет угрозы для окружающих, она не имеет инфекционного компонента, но при этом может существенно испортить качество жизни самому больному. Важная задача, стоящая перед врачами, — донести до пациента информацию, что провоцирует псориаз, сформировать рекомендации, как максимально исключить эти факторы. Эффективное лечение псориаза всегда основано на взаимодействии врача и пациента, на систематическом выполнении всех рекомендаций и коррекции образа жизни.
Проявляется псориаз розовыми приподнятыми пятнами на теле. Они вызывают зуд, склонны к слиянию и образованию обширных бляшек. Это очаги хронического воспаления, а чешуйки, которыми покрыты бляшки, говорят врачам о том, что в этом месте клетки эпителия делятся с бешеной скоростью, во много раз активней, чем это должно быть в норме.
Причины псориаза не ясны до конца. На данный момент предполагается аутоиммунная природа заболевания. Также врачи считают, что есть генетические факторы, предрасполагающие к появлению псориаза, потому что очень часто встречаются семейные случаи. Спровоцировать дебют могут инфекции, стресс, переохлаждение. При этом псориаз протекает волнообразно, эпизоды обострения сменяются ремиссией. И от правильно назначенного лечения и образа жизни пациента, от его систематического ухода за кожей напрямую зависит длительность спокойных периодов. В острые периоды улучшить состояние помогает мазь от псориаза.
Так как вылечить псориаз окончательно врачи пока не могут, основная цель — добиться стойкой длительной ремиссии, улучшить качество жизни пациента и максимально очистить от бляшек кожу. Мы расскажем, может ли острая пища вызвать псориаз, как влияют на рецидивы некоторые лекарственные препараты, какие факторы могут спровоцировать новое обострение.
Какие продукты провоцируют псориаз
Как ни странно, есть пища, провоцирующая псориаз. Под запретом любые острые, копченые и сильно соленые блюда, они нарушают процесс всасывания в кишечнике. Также спровоцировать рецидив могут цитрусовые, которые блокируют фолиевую кислоту из-за содержащегося в них колхицина. А фолиевая кислота важна для восстановления кожи. Нельзя употреблять в пищу консервированные продукты, которые могут послужить триггером к новому обострению.

Вот еще продукты, провоцирующие псориаз:
- торты, пирожные, газированные напитки, содержащие большое количество сахара;
- алкоголь;
- полуфабрикаты.
Желательно питаться блюдами, приготовленными дома, тогда можно контролировать состав и калорийность. Диета должна быть богата овощами и фруктами, медленными углеводами и белком, который легко усваивается.
Лекарства, вызывающие рецидивы болезни
Фармакологические препараты также могут влиять на течение болезни. Если говорить о том, какие лекарства провоцируют псориаз, то в первую очередь это антибиотики, нестероидные противовоспалительные препараты, бета-блокаторы. Существенное влияние оказывают вакцины и сыворотки, потому что они затрагивают напрямую иммунитет, некорректная работа которого и лежит в основе псориаза. Также провоцируют псориаз лекарства от повышенного давления, от психических заболеваний. Это не значит, что человек, страдающий от псориаза, не должен заниматься лечением других болезней, например, гипертонии, не вакцинироваться, но он должен сообщать врачам о наличии дерматологических проблем, не заниматься самолечением и не покупать в аптеке самостоятельно назначенные себе средства.
Какую роль играют паразиты в течении болезни
Существует паразитарная теория развития псориаза. Дело в том, что у людей, у которых уже установлен этот диагноз, часто обнаруживаются кишечные паразиты. Конечно, это не первопричина появления болезни, но не исключено, что паразиты влияют на иммунную систему человека, создают постоянную напряженность иммунитета, вырабатывают аллергичные токсины, могут вызывать эпизоды псориаза. Если говорить о том, какие паразиты провоцируют псориаз, то стоит выделить следующие:
- аскариды;
- острицы;
- лямблии;
- бычий цепень и другие.
У больных псориазом должна быть выявлена и вылечена любая паразитарная инвазия. Это поможет снизить вероятность обострений.
Профилактика рецидивов псориаза
Новый эпизод может быть вызван стрессом, переохлаждением, гормональными изменениями. Также провоцирует псориаз тесная синтетическая одежда, грубые швы, важно носить только свободную одежду из натуральных тканей — хлопка и льна. Летом нужно защищать кожу от ультрафиолетового излучения, использовать солнцезащитную косметику с фильтрами. Больные псориазом должны избегать ссадин и порезов, соблюдать гигиену, не допускать обезвоживания кожи и использовать регулярно эмоленты. Тогда можно будет добиться длительной и стойкой ремиссии.
А если вы хотите узнать об этой болезни больше, читайте статью "Все о псориазе во время беременности".
Сильные боли во время менструации и обильные выделения — это не норма, говорят врачи. К тому же эти симптомы могут быть признаками эндометриоза — заболевания, от которого страдают миллионы женщин по всему миру.

— Что такое эндометриоз?
— Эндометриоз — это дисгормональное, иммунозависимое и генетически обусловленное заболевание, характеризующееся доброкачественным разрастанием ткани, сходной по морфологическому строению и функции с эндометрием, но находящейся за пределами полости матки. Проще говоря, когда ткань, которая должна быть внутри полости матки, приживается и функционирует за ее пределами.
Разрастание ткани может быть не только в малом тазу: известны случаи, когда происходили поражения кишечника, глаз и даже головного мозга.
— Насколько распространено это заболевание в мире и в нашей стране?
— Эндометриоз — очень распространенное заболевание, и процент болеющих женщин во всем мире продолжает расти. В Беларуси порядка 20-30% женщин страдают от эндометриоза.
Однако точная распространенность заболевания неизвестна: многие женщины не обращаются к врачу, считая, например, такой симптом эндометриоза, как сильная боль во время менструации, нормой.

— Каковы причины возникновения эндометриоза и кто в группе риска?
— Заболеванию эндометриозом подвержены в основном женщины в возрасте 27-34 лет, но иногда его выявляют даже у девочек с первой менструацией (12-13 лет).
Болеют в основном жительницы городов (93% от всех выявленных случаев), работающие женщины (90% от всех выявленных случаев).
С другой стороны, в медицине известны случаи, когда при вскрытии мертвых плодов женского пола врачи находили очаги эндометриоза. Это говорит о том, что, во-первых, важен также наследственный фактор, во-вторых, этиология этого заболевания до сих пор остается в определенной степени загадкой. Тем не менее, лечению эндометриоза уделяется много сил и времени.
— По каким симптомам можно заподозрить эндометриоз?
— Для этого бывает достаточно одного или нескольких симптомов:
- хроническая боль в области таза, которая длится 6 месяцев и более;
- дисменорея (сильная болезненность во время менструации), негативно влияющая на качество жизни и повседневную активность, при этом боль практически не купируется приемом контрацептивов или обезболивающих;
- диспареуния — боль, появляющаяся во время и/или после полового акта;
- гастроинтестинальные симптомы, связанные с менструацией: боль в кишечнике, запоры или поносы;
- симптомы со стороны мочевой системы, связанные с менструацией: боль при мочеиспускании, появление крови в моче;
- бесплодие в сочетании с одним или более перечисленных симптомов.

В неясных случаях заподозрить эндометриоз поможет:
- наличие предменструальных мажущих кровянистых выделений за 2 дня до месячных;
- наличие эндометриоза у матери или сестры пациентки;
- депрессия, тревога, синдром хронической усталости;
- наличие аллергии;
- частые, иногда императивные (неконтролируемые) позывы к мочеиспусканию с болью или без нее.
Также частые мигрени — повод провериться на эндометриоз, поскольку наличие эндометриоза повышает вероятность возникновения мигрени практически в 4-5 раз.
— Как эндометриоз влияет на организм женщины?
— Симптомы эндометриоза сильно ухудшают качество жизни пациентки. Женщина живет в страхе, в ожидании боли, которая у некоторых начинается уже в середине цикла, усиливается к началу менструации и часто плохо снимается обезболивающими.
При БАР настроение женщины меняется от позитивного к упадническому, вплоть до апатии к жизни и рыданий. Повышается агрессивность.
Психические расстройства возникают не только из-за страха и ощущения боли, но и вследствие биологических изменений в организме.
Дело в том, что при эндометриозе из эндометриоидных гетеротопий происходит выделение жидкости , которая повышает чувствительность нервных окончаний. Получается, что в организме все буквально обострено: боль ощущается сильнее, настроение меняется резче и т. д.

— Как диагностируется эндометриоз?
— Сначала врач собирает анамнез: слушает женщину, что ее беспокоит. Далее бывает достаточно одного лишь ультразвукового исследования органов малого таза, чтобы поставить диагноз. Также очень точные результаты дает МРТ.
— Правда ли, что нельзя вылечить эндометриоз раз и навсегда?
— Да, увы, эндометриоз — это хроническое, рецидивирующее заболевание, диагноз на всю жизнь. Он не проходит сам, не исчезает после беременностей и родов. Мы можем улучшить качество жизни женщины, но победить болезнь полностью пока нельзя. В зависимости от планов пациентки (в том числе репродуктивных) врач назначает соответствующее лечение.
— Какое обычно предлагается лечение?
— Уже при наличии таких двух симптомов, как обильные и очень болезненные месячные, врачи имеют право назначать специальные препараты.
- При лечении эндометриоза на первом этапе назначаются нестероидные противовоспалительные препараты.
- Многим пациенткам необходимо принимать гормональные препараты: например, агонисты гонадотропин-рилизинг-гормона или прогестины.
- Тем женщинам, которые пока не планируют беременность, но у которых есть проявления эндометриоза, иногда назначают специальные гормональные контрацептивы.
Все моменты лечения обсуждаются с врачом.
Заниматься самолечением и назначать себе препараты самостоятельно при эндометриозе ни в коем случае нельзя.

— Можно ли пить обезболивающие препараты при эндометриозе?
— Можно, но они обычно либо не помогают, либо помогают временно. Долго их принимать нельзя. Как правило, назначаются нестероидные противовоспалительные препараты.
Рекомендуют в течение трех циклов за 3-4 дня начать использование свечей с обезболивающим эффектом. В отличие от таблеток, они не раздражают слизистую оболочку желудка и быстрее всасываются.
Но это временное снятие симптоматики. Продолжительное же лечение обсуждается индивидуально с врачом. Сейчас уже есть препараты, которые при эндометриозе женщина может принимать постоянно вплоть до 5 лет без перерыва, ощутимо улучшая на это время свое самочувствие.
Читайте также:

