Срок госпитализации при отравлении
Обновлено: 12.05.2024
Лечение отравления литием
а) Стабилизация состояния при отравлении литием. Если у пациента притуплено сознание, прежде всего необходим контроль за проходимостью воздушных путей, функцией дыхания и кровообращением. Необходимо обеспечить контроль сердечной деятельности и доступ к системе внутривенных вливаний.
б) Очистка пищеварительного тракта. Активированный уголь не помогает. Данных клинических испытаний о применении слабительных средств нет.
в) Полистиролсульфонат натрия. В случаях тяжелой интоксикации литием лечением выбора является гемодиализ, но это трудно, если в учреждении нет диализного оборудования или требуется много времени для его подготовки. Длительно выделяющиеся литиевые соединения всасываются долго, из-за чего возникает необходимость в повторном диализе.
У здоровых добровольцев полное промывание кишечника подавляет абсорбцию лития. Если здоровым добровольцам после проглатывания 0,5 мэкв/кг (18,5 мг/кг) карбоната лития вводили полистиролсульфонат натрия, который содержит 4,1 мэкв натрия на 1 г смолы (для пациентов с почечной недостаточностью существует опасность натриевой перегрузки), происходило снижение абсорбции лития.
В другом подобном исследовании введение 30 г полистиролсульфоната тоже сопровождалось замедлением абсорбции лития.
Эти исследования не проводились при передозировках лития. Они позволяют предположить, что полистиролсульфонат натрия можно вводить пациентам сразу или вскоре после проглатывания сверхдозы лития, если гемодиализ нельзя провести экстренно.
Прежде чем рекомендовать повторное применение полистиролсульфоната натрия с целью снижения абсорбции при литиевой интоксикации, следует изучить действие этого вещества при повторном введении. В число осложнений могут входить натриевая перегрузка и гипокалиемия.
г) Усиление выведения — гемодиализ. Первичное лечение должно включать искусственную вентиляцию, применение противосудорожных средств и коррекцию гипотензии, дегидратации и гиповолемии. При отравлении литием гемодиализ не является экстренным методом лечения.
Jaeger и соавт. считают, что гемодиализ показан пациентам, состояние которых соответствует нескольким из следующих клинических и кинетических критериев.
- Клинические критерии. Тяжелая интоксикация (> степени 3) с комой, судорогами или дыхательной недостаточностью; прогрессирующее клиническое ухудшение; наличие основных заболеваний, способствующих развитию осложнений; острое или хроническое отравление, которое усиливает тяжесть интоксикации.
- Клинические критерии. Нарушенная почечная экскреция лития с его повышенной концентрацией в сыворотке и увеличенным периодом полувыведения; непрерывная желудочно-кишечная абсорбция с повышением уровней в сыворотке или непрерывной клеточной диффузией лития; количество лития, которое предполагается удалить 6-часовым гемодиализом, значительно выше, чем объем 24-часовой почечной экскреции.
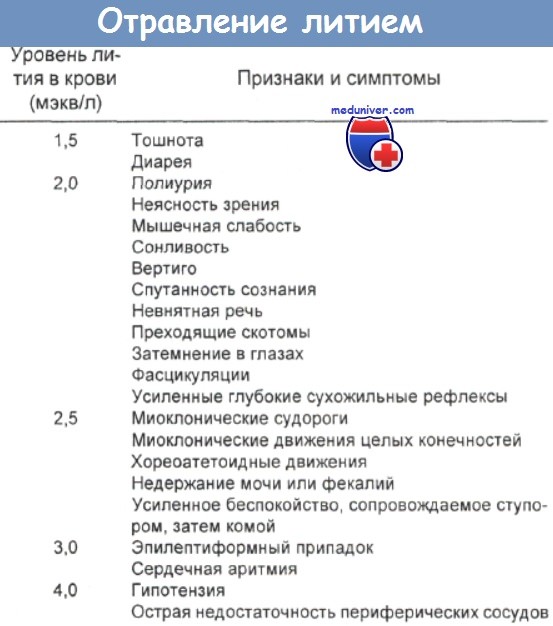
Дополнительные показания к гемодиализу включают сывороточную концентрацию, превышающую 4 мэкв/л, у тех, кто постоянно принимает литий; концентрацию от 2,5 до 4,0 мэкв/л и тяжелые симптомы поражения центральной нервной или сердечно-сосудистой систем, а также уровни лития в сыворотке выше 6—8 мэкв/л при остром отравлении. Диализ обычно не обязателен для пациентов с уровнем лития ниже 2,5 мэкв/л. Повторный диализ может потребоваться для компенсации рикошетного повышения уровня лития в сыворотке.
Решение о проведении гемодиализа должно быть принято примерно через 8—12 ч после поступления больного в стационар с учетом клинических показаний, уровня лития в сыворотке и спонтанной кинетики лития. Гемодиализ значительно повышает клиренс лития, при этом его удаление из сыворотки происходит интенсивнее, чем из цельной крови или из красных кровяных телец. При хронической интоксикации гемодиализ снижал период полувыведения лития из сыворотки с 54 до 25 ч.
В среднем гемодиализ в течение 4 ч должен снижать концентрацию лития в плазме на 1,0 мэкв/л, поскольку после процедуры может произойти рикошетное повышение уровня лития. Предлагается проводить диализ в течение 10—12 ч.
д) Полное промывание кишечника при отравлении литием. В перекрестном исследовании было показано, что полное промывание кишечника (ППК) с применением полиэтиленгликоль (ПЭГ)-электролитного раствора для лаважа со скоростью 2 л/ч в течение 5 ч (если оно начато в течение 1 ч после проглатывания) эффективно при сильных передозировках с точки зрения устойчивого удаления лития.
Нужны дополнительные исследования, чтобы подтвердить целесообразность применения ППК при очень сильных передозировках и при острых передозировках на фоне хронического применения лития. Постоянная артериовенозная гемофильтрация (ПАВГ) может быстро удалить токсичное количество лития. Метод не требует привлечения персонала, подготовленного к проведению гемодиализа, и в настоящее время все шире применяется во многих отделениях интенсивной терапии.
Рикошетное возрастание концентрации лития после прекращения ПАВГ показывает, что оптимальная терапия этим методом должна проводиться примерно в течение 24 ч.
е) Поддерживающая терапия при отравлении литием:
1. Пациентов с уровнем лития в сыворотке ниже 2,5 мэкв/л обычно можно лечить вливанием солевого раствора при отсутствии у них умеренной или тяжелой нейротоксичности, а также основного заболевания сердца или почек. В отсутствие этих факторов врач должен сначала попытаться применить быструю ин-фузию изотонического раствора, вводя 1 или 2 л за 6 ч. Обязательно часто измерять концентрации натрия в сыворотке и контролировать возможность развития гипернатриемии.
Если при поступлении больного в стационар уровни лития в сыворотке составляют 2,5— 4,0 мэкв/л и нет признаков сильной интоксикации, следует применить гемодиализ. Инфузию изотонического раствора можно начать, если нет таких противопоказаний, как тяжелая неврологическая дисфункция, почечная или застойная сердечная недостаточность. Пациентам с концентрациями лития в сыворотке, превышающими 4,0 мэкв/л, или с тяжелыми клиническими симптомами необходим гемодиализ. Гемодиализ показан также, если пациенты бессимптомны и концентрация лития в сыворотке превышает 4,0 мэкв/л по меньшей мере через 6 ч после проглатывания.
2. При неврологических признаках и коме необходима искусственная вентиляция.
ж) Критерии для госпитализации при отравлении литием. Подлежат госпитализации симптоматичные и бессимптомные пациенты с уровнями лития в сыворотке, превышающими 2,0 мэкв/л. После серии определений с интервалом не менее 4 ч, выявляющих снижение уровня лития, бессимптомных пациентов можно выписать, если уровень лития ниже 2,0 мэкв/л. Перед выпиской желательна консультация психиатра. Необходимо выявить и скорректировать факторы, способствующие интоксикации (например, дегидратация и петлевые диуретики).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Первая помощь: дать выпить большое количество жидкости, вызвать рвоту, дать растолченный активированный уголь – 1 табл. на 10 кг веса.
Отравление возникает при попадании в организм яда, которым может быть всякое вещество, оказывающее вредное воздействие, а иногда даже приводящее к летальному исходу. Важно помнить, что яд может попадать различными путями: через рот, легкие, кожу (чаще у детей), слизистые оболочки (глаза, нос и т.п.), укусы насекомых и змей. От того, каким путем попал яд в организм, а также от состояния больного, во многом зависит первая помощь и лечение отравления.
Задачи первой помощи при отравлении:
- Остановить или ограничить поступление яда в организм.
- Как можно скорее вывести уже попавший яд, если это возможно.
- Обеспечить пострадавшему безопасные условия.
- Привести пострадавшего в чувства, при необходимости - провести искусственное дыхание и непрямой массаж сердца.
- Как можно скорее доставить пострадавшего в больницу.
Первая помощь может быть оказана как посторонними людьми, так и самим пострадавшим. Часто оказывается, что вовремя оказанная первая помощь в лечении отравления помогает спасти жизнь. Согласно статистике, в подавляющем большинстве случаев бытовые отравления составляют 97-98%, тогда как производственные всего 2-3%.
Бытовые отравления подразделяются на алкогольные интоксикации, несчастные случаи в быту и суицидальные отравления, предпринятые умышленно. В литературе описаны более 500 отравляющих веществ.
Основные признаки и симптомы отравления
- тошнота, рвота
- холодный пот
- озноб
- судороги
- внезапная вялость
- сонливость
- жидкий стул;
- головная боль и головокружение.
- угнетение дыхательной функции и нарушения сознания (в тяжелых случаях)
- слюнотечение и/или слезотечение
- ожоги вокруг губ, на языке или на коже
- странная манера поведения пострадавшего
Что делать при отравлении в зависимости от пути попадания яда:
При отравлении алкоголем, недоброкачественной пищей, грибами, ядовитыми растениями и их плодами и пр. ядами , когда яд в организм поступает через рот.Если пострадавший в сознании, ему дают выпить большое количество жидкости, затем вызывают рвоту надавливанием на корень языка (для лиц старше 6 лет) пальцами, процедуру повторяют до чистых промывных вод.
После промывания желудка в лечении отравления используют растолченный активированный уголь (1 таблетка на 10 кг веса), смекту и др. сорбенты. Можно принять белую глину, солевое слабительное средство.
Пострадавшего укладывают в восстановительное положение - на бок (чтобы он не захлебнулся рвотными массами), согревают с помощью грелок ноги. Дают обильное питье (для этого подойдет чай, вода).
Как можно скорее вызывают бригаду скорой медицинской помощи для госпитализации пострадавшего, так как его состояние может ухудшится. Желательно сохранить и передать врачу вещество, которым отравился больной.
При отравлении кислотами (уксус) и щелочами промывать желудок нельзя.
При отравлении газообразными химическими веществами ( угарный газ, окислы азота, аммиака, пары брома, фтористого водорода, хлор, сернистый газ, и др.),когда яд поступает в организм через легкие при вдыхании. По частоте отравлений газами, отравление угарным газом происходит чаще, чем отравления другими газообразными ядами. Угарный газ образуется при сжигании любого вида топлива: газа, нефти, керосина, древесины или угля.
При отравлении угарным газом , пострадавшего в первую очередь нужно вывести на свежий воздух, обеспечить ему удобное горизонтальное положение, освободить от стесняющей одежды.
Необходимо растереть тело пострадавшего, затем тепло укутать, приложить согревающие грелки к его ногам, дать понюхать ватку с нашатырным спиртом, если пострадавший в сознании- ему можно прополоскать горло и рот раствором соды.В случае отсутствия дыхания или его значительного ослабления нужно начать проведение искусственного дыхания.
Независимо от степени отравления пострадавшего госпитализируют в стационар, на случай, если позднее возникнут осложнения со стороны нервной и дыхательной систем;
При отравлении токсическими веществами, проникающими через кожный покров (некоторые ядовитые растения, химические растворители и средствах от насекомых-ФОС-фосфорорганическими соединениями (карбофос, дихлофос и др.)),яд в организм проникает через кожу и слизистые поверхности.
При попадании ядовитого вещества на кожу нужно как можно быстрее снять это вещество с поверхности кожи ватным или марлевым тампоном или тряпкой, стараясь не размазывать его на поверхности кожи.
После этого кожу следует хорошо обмыть теплой водой с мылом или слабым раствором питьевой (пищевой) соды, обработать место поражения на коже 5—10%-ным раствором нашатырного спирта.При наличии раны, например ожога, наложите чистую или стерильную влажную повязку. Далее дважды промыть желудок 2%-ным раствором пищевой соды (1 ч. л. соды на 1 стакан воды).
Затем следует выпить 0,5 стакана 2%-ного раствора пищевой соды с добавлением активированного угля или солевое слабительное. Пострадавшему дают выпить крепкий чай. Дождаться прибытия бригады скорой медицинской помощи.
При попадании отравляющего вещества в глаза надо немедленно промыть их струей воды при открытых веках. Промывание должно быть тщательным в течение 20-30 минут, так как даже небольшое количество ядовитого вещества, попавшего в глаза, может вызвать их глубокие поражения. После промывания глаз следует наложить сухую повязку и немедленно обратиться к глазному врачу.

Пищевое отравление — это незаразное заболевание, возникающее в результате попадания в организм вместе с пищей условно-патогенных микроорганизмов и токсичных продуктов их жизнедеятельности. Токсины немикробного происхождения, поступающие в организм с едой, также способны доставить неприятности. Что делать в случае пищевого отравления, как восстановиться после сильной рвоты, какой придерживаться диеты — расскажем в этой статье.
Причины

При пищевом отравлении человек не заразен и не представляет опасности для окружающих.
Чаще всего пищевое отравление вызывают бактерии рода Salmonella, Escherihia coli, Streptococcus и Proteus. Основная причина активного размножения опасных микроорганизмов в пищевых продуктах — истекший срок хранения или неправильное приготовление. Наибольший риск в этом отношении представляют яйца, рыбные и мясные блюда, домашняя консервация и кондитерские изделия с белковым кремом.
Токсичные вещества как микробного, так и химического происхождения (контаминанты) могут попасть в организм при употреблении несъедобных растений и грибов. Большую опасность также представляют и съедобные виды грибов, собранных неподалеку от крупных промышленных предприятий или оживленных трасс.
Что сделать в первую очередь

эксперт

УЗ "ГССМП г. Минск"
Симптомы
Клинические проявления пищевого отравления начинаются спустя 1-3 часа (иногда уже через 30-40 минут) с момента употребления еды, содержащей токсины или избыточное количество условно-патогенных микроорганизмов. Это время называют инкубационным периодом. В редких случаях он может затягиваться до суток.
- тошнота, рвота;
- боль и спазмы в животе;
- диарея;
- повышение температуры (от 37 до 40°С);
- чувство озноба;
- болезненные ощущения в мышцах и суставах;
- снижение артериального давления;
- слабость;
- бледность и синюшность кожи;
- головокружения;
- обмороки.
Частота эпизодов рвоты и диареи зависит от тяжести отравления. Соответственно, степень обезвоживания и гипокалиемии будет различаться в зависимости от интенсивности этих клинических проявлений. В течение 24-48 часов симптомы интоксикации ослабевают, в результате чего общее состояние больного стабилизируется. Общая продолжительность болезни варьируется от 2 до 6 суток.
При подозрении на отравление грибами не следует дожидаться усугубления симптомов или пытаться решить проблему приемом сорбентов. Отравление грибами может нести угрозу здоровью и жизни, поэтому в этой ситуации следует без колебаний вызывать скорую помощь.

При отравлении грибами нужно немедленно вызвать скорую помощь. Фото: myviewpoint / Depositphotos
Классификация
Базовая классификация пищевых отравлений, принятая в 1981 году, подразделяет пищевые токсикоинфекции на три основные группы:
3. Неустановленной этиологии.
Расширенная версия этой классификации в разных научных работах и учебных пособиях имеет незначительные отличия, но ее суть сводится к следующему:
| Разновидность | Возбудители |
| Токсикоинфекция | Escherichia coli, бактерии рода Proteus, Vibrio parahaemoliticus и Vibrio vulnificus, Bacillus cereus, а также различные подвиды стрептококков и клостридий |
| Токсикозы | Золотистый стафилококк (Staphylococcus aureus), клостридия ботулина (Clostridium botulinum) |
| Бактериальные | |
| Микотоксикозы | Грибы рода Claviceps purpurea, Aspergillus, Fusarium |
| Фикотоксикозы | Динофлагеллаты (морские микроводоросли) |
| Смешанные | Сочетание Bacillus cereus или Proteus vulgaris с золотистым стафилококком |
| Тип продуктов | Токсичные по своей природе | Токсичные при определенных условиях |
| Растительные | Дурман, белена, красавка, наперстянка, бузина, чистотел, любые ядовитые грибы | Проросший картофель, ядра косточек миндаля, персика, абрикоса, вишни, сырая фасоль, а также неправильно приготовленные (недостаточно термически обработанные) съедобные грибы |
| Животного происхождения | Молоки и икра иглобрюха, фугу, севанского хромуля, а также моллюски и экзотические морепродукты | Икра и внутренние органы некоторых видов рыб во время их нереста (щука, налим, линь, скумбрия), а также мед, нектар для которого собран пчелами с цветков ядовитых растений |
| Токсические вещества | Агропромышленные химикаты (пестициды, нитраты), мышьяк, полихлорированные бифенилы, соли тяжелых металлов и т.д. | |
Осложнения
Главное осложнение при пищевых отравлениях — обезвоживание и потеря калия в результате частых эпизодов рвоты и диареи. Это плохо сказывается на работе сердца и нервной системы. Степень выраженности проявлений зависит от того, насколько сильным было отравление и, соответственно, частоты рвоты и диареи. Как правило, больного беспокоит сильная слабость и плохая переносимость даже незначительных физических нагрузок. Возможны головные боли на протяжении нескольких дней, а также бессонница, апатия, ухудшение координации движений.
Интоксикация и потеря электролитов вызывают функциональную неустойчивость дыхательного центра, что может стать еще одной причиной слабости и повышенной утомляемости вследствие гипоксии (нехватки кислорода). В результате интоксикации повышенная нагрузка ложится на печень и почки, которые выполняют очистительную функцию. Поэтому после перенесенного пищевого отравления возможны их функциональные нарушения, которые потребуют дополнительной диагностики и лечения.
Скорую — срочно!
«При неукротимой рвоте и профузном поносе, продолжающемся более часа, (у детей до 10 лет — 30 минут), следует срочно вызывать скорую помощь для предотвращения обезвоживания. В этом состоянии больной не может перорально принимать воду и лекарственные средства.

эксперт

УЗ "ГССМП г. Минск"
Диагностика пищевого отравления
Диагностика начинается со сбора жалоб и визуального осмотра больного. При соответствии симптомов и выявлении подозрительных продуктов, которые могли послужить причиной пищевой токсикоинфекции, врач назначает бактериологические исследования:
- кала;
- рвотных масс;
- промывных вод;
- остатков употребленной пищи.
Цель бактериологического посева — выявить вид возбудителя и определить его чувствительность к антибактериальным препаратам. Если одни и те же микробы обнаруживаются в анализах пациента и остатках пищи, это позволяет с уверенностью диагностировать пищевое отравление.
Отравление грибами

эксперт

УЗ "ГССМП г. Минск"
Пищевое отравление у ребенка
Дети в большей степени, чем взрослые подвержены пищевым токсикоинфекциям из-за недостаточно высокой кислотности желудочного сока и не до конца сформировавшегося баланса микрофлоры кишечника. Следует также упомянуть сравнительно невысокую фильтрующую способность печени и почек. В результате пищевые отравления у детей случаются не только чаще, чем у взрослых, они и протекают тяжелее.
Незрелость ферментативной системы ребенка нередко становится причиной отравления теми же продуктами, которые взрослые употребляют без каких-либо нежелательных последствий. Кроме того, дети дошкольного возраста любят тайком от взрослых пробовать на вкус предметы и субстанции, для этих целей совершенно не подходящие. Добавим сюда привычку есть грязными руками на улице, грызть ноги (а также карандаши, ручки или игрушки), употреблять незрелые фрукты, сорванные с деревьев во дворе, и получим еще одно объяснение высокой распространенности пищевых токсикоинфекций среди детей.
Детям младше 2 лет настоятельно не рекомендуется давать сырую воду и некипяченое молоко, поскольку даже то незначительное количество условно-патогенных бактерий, которое в них содержится, способно вызвать пищевую токсикоинфекцию. К списку запрещенных продуктов у детей этого возраста также следует добавить недостаточно термически обработанные яйца, пирожные с кремом и колбасу.
Говорить о пищевом отравлении у ребенка можно при возникновении следующих симптомов:
- жалобы на боль в животе (у маленьких детей, которые не могут выразить жалобу словами, это выражается в плаксивости и вынужденной позе с поднятыми к животу коленями);
- температура выше 37°С;
- жидкий стул;
- рвота;
- бледность и синюшность кожи;
- общая слабость и недомогание;
- примеси слизи или крови в стуле;
- головная и мышечная боль.
При сильном отравлении у детей слюна становится вязкой, а частота мочеиспускания сильно снижается из-за обезвоживания.
Пищевое отравление и беременность
У женщин в период беременности происходит физиологическое снижение иммунитета. Это защитная реакция организма, позволяющая нормально выносить плод, который при работе в обычном режиме иммунная система может принять за инородное тело. В результате женщина становится более подверженной отравлениям, причем даже теми продуктами, которые у других людей не вызывают неприятных последствий. Даже незначительное количество условно-патогенной микрофлоры, которое содержится в яйцах, колбасе или кипяченом молоке, у беременной женщины может вызвать пищевую токсикоинфекцию.

Отравление или токсикоз?
Основная сложность заключается в схожести клинической картины пищевого отравления с токсикозом. Отличительная особенность токсикоза — приступы тошноты и рвоты преимущественно в утреннее время, при этом повышения температуры и жидкого стула не наблюдается. Кроме того, явления токсикоза нарастают постепенно, в то время как для пищевого отравления характерно быстрое развитие клинической картины.
Поскольку отравление может негативно сказаться на течении беременности и развитии плода (особенно это опасно в первом триместре), даже при незначительном повышении температуры в сочетании с тошнотой и диареей женщина должна обратиться за медицинской помощью.
Первая помощь
Госпитализация может потребоваться при неукротимой рвоте или диарее более 10 раз за сутки, а также в тех случаях, когда отравилась беременная женщина или ребенок младше 3 лет. Дополнительным показанием к госпитализации являются сопутствующие заболевания.
В ожидании прибытия медперсонала нужно оказать пациенту доврачебную помощь. Если несмотря на тошноту рвота не наступает, ее вызывают искусственно, дав больному выпить 1-2 стакана теплой кипяченой (негазированной!) воды, в которую можно добавить несколько кристалликов марганцовки (раствор должен быть бледно-розовым, но не красным).
Для связывания токсинов потребуется активированный уголь (1 таблетка на 10 кг веса). Таблетки не нужно глотать целиком, чтобы не спровоцировать новый приступ рвоты: их следует растолочь и растворить в стакане кипяченой воды.

- класть грелку на живот;
- употреблять молочные или газированные напитки;
- принимать анальгетики;
- использовать противодиарейные препараты;
- принимать слабительные средства;
- искусственно провоцировать рвоту у детей и беременных;
- принимать пищу.
Лечение пищевого отравления
При пищевых токсикоинфекциях промывают желудок, применяют сифонные клизмы, назначают энтеросорбенты и устраняют последствия обезвоживания. При неосложненном течении пищевого отравления этиотропное лечение (применение антибактериальных препаратов) не назначается.
В первую очередь проводится промывание желудка. Помимо активированного угля в качестве сорбентов применяют полифепан, карбонат кальция. При затрудненном стуле показано использование сифонной клизмы.
Потерю жидкости при отсутствии неукротимой рвоты восполняют при помощи растворов оральных регидратационных солей. В тяжелых случаях обезвоживания, когда потеря массы тела превышает 6%, целесообразны внутривенные капельные инъекции полиионных растворов. Дополнительно назначаются средства для восстановления баланса кишечной микрофлоры, витаминные комплексы и препараты калия.
При неукротимой рвоте пациенту показано внутримышечное введение аминазина, который снижает возбудимость рвотного центра. Поскольку это состояние вызывает сильное обезвоживание, необходимо внутривенное капельное введение физиологического раствора хлорида натрия.
Диета при пищевом отравлении
В период выздоровления пациенту рекомендуются ферментные препараты на основе панкреатина для улучшения переваривания пищи, поскольку слизистые желудка и кишечника все еще воспалены. Если в первые сутки после перенесенной пищевой токсикоинфекции тошнота еще присутствует, а аппетит слабый, лучше обойтись без еды. При этом необходимо много пить очищенной питьевой или минеральной воды (без газа), чай, слабый отвар ромашки или шиповника.
Если тошноты уже нет и аппетит понемногу возвращается, можно в умеренных количествах употреблять следующие продукты:
- галетное печенье;
- отварной рис;
- овощные супы с крупами или макаронами (без капусты — она вызывает брожение в кишечнике);
- гречневая и пшеничная каша (перловка не рекомендуется — она тяжела для пищеварения);
- нежирные сорта мяса, птицы или рыбы в отварном виде или приготовленные на пару;
- кисель.
Даже если самочувствие пациента нормализовалось, в течение нескольких дней после пищевого отравления многое придется исключить из рациона. Список запрещенных продуктов:
- жирное мясо;
- жареные, острые и консервированные блюда;
- бобовые;
- капуста;
- молоко;
- кисломолочные продукты;
- сдоба и кондитерские изделия;
- грибы;
- чеснок, лук, перец и любые острые блюда;
- полуфабрикаты;
- алкоголь.
Профилактика
Для предупреждения пищевых токсикоинфекций следует соблюдать несколько простых правил:
- производить тщательную термическую обработку мясных продуктов и грибов — их употребление в недожаренном виде крайне опасно;
- всегда обращать внимание на срок годности приобретаемых продуктов;
- не хранить готовые мясные продукты в холодильнике больше 3 дней (в первую очередь это касается холодцов и паштетов);
- не употреблять в пищу грибы, собранные вблизи трасс и промышленных предприятий;
- не приобретать грибы у частных лиц;
- не употреблять в пищу консервированные продукты, если крышка вздулась или на ней есть даже незначительные следы ржавчины;
- не употреблять сырую воду из-под крана или из незнакомых источников;
- соблюдать гигиену рук;
- тщательно мыть фрукты и овощи перед употреблением;
- не приобретать продукты питания в местах несанкционированной торговли (особенно рыбу, мясо, молоко и яйца);
- все кондитерские изделия с кремом хранить только в холодильнике.
Заключение
Пищевые токсикоинфекции могут угрожать не только здоровью, но и жизни человека. Если помимо частых эпизодов рвоты и диареи отмечается повышение температуры, ухудшение зрения, ослабленный пульс и общая слабость, не следует пытаться решить проблему самостоятельно — своевременное обращение к врачу значительно улучшает прогноз.

Существует несколько видов отравлений и важно знать о каждом из них для понимания того, какая первая помощь необходима до приезда скорой.
Симптомы пищевого отравления проявляются спустя 2-4 ч.
При пищевом отравлении нужно промывание желудка. Делается слабый раствор марганцовки либо соды (на 1,5–2 л воды 1 ст.л. соды). После можно принять сорбенты (активированный уголь в дозировке: одна таблетка к 10 кг веса).
- Отравление медикаментами и алкоголем
Если произошло отравление медикаментами, вызывается скорая и желудок промывается обычной водой. Но промывание возможно только если человек пребывает в сознании. Человеку без сознания категорически запрещено вливать в рот жидкости. Они могут попасть в дыхательные пути и нарушить дыхание!
Когда приедет скорая, нужно передать врачу упаковку принятых лекарств и по возможности сообщить время их приема и дозу.
Еще одна нередкая причина отравления – алкоголь.
При отравлении алкоголем, как и в вышеописанных случаях, нужно промывать желудок. После промывания отравившемуся необходимо напоить сладким чаем.
Если отравившийся оказался без сознания, нужен вызов скорой помощи. Для приведения отравившегося в сознание ему подносят к носу смоченную нашатырным спиртом вату.
При первой помощь пострадавшему нужно немедленно узнать, какое вещество повлекло отравление, потому что это определит способ оказания помощи.
Если произошло отравление кислотами:
Сода противопоказана для промывания!
Можно давать молоко, масло и иные обволакивающие средства.
В случае отравления карболовой кислотой и производными (фенол, лизол) противопоказано пить молоко, масло и жиры! В виде питья дается растворенная в воде жженая магнезия и известковая вода.
Если произошло отравление щелочами:
Незамедлительно желудок промывается теплой водой либо 1% раствором лимонной/уксусной кислоты. Промывание делают в течение 4 ч после того, как произошло отравление.
Когда промывание невозможно, дают как питье обволакивающие средства, 2—3% раствор лимонной/уксусной кислоты (каждые 5 мин по 1 ст.л.).
Раствор гидрокарбоната натрия принимать противопоказано!
Главное — как можно скорее выполнить доставку пострадавшего в мед. учреждение. Если имеется подозрение на перфорацию желудка или пищевода (резкая боль в животе, нестерпимая боль за грудиной) давать пить отравившемуся и промывать желудок нельзя.
- Отравление угарным и светильным газом
Первой помощью будет перемещение отравившегося на свежий воздух. Остановка дыхания восстанавливается искусственным дыханием. При тяжелом отравлении нужна госпитализация.
В быту люди отравляются фосфорорганическими соединениями через воздух или продукты пищи. Симптомы проявляются спустя 15-60 минут.
Если яд оказался в желудке, делается срочное промывание с адсорбирующим веществом. Кроме того, человеку нужно принять солевое слабительное. Ядохимикаты, которые попали на поверхность кожи, как можно скорее удаляются струей воды.
Читайте также:

