Стафилококк гонококк половых органов
Обновлено: 18.04.2024
Стафилококк в мазке у женщин – это обнаружение во влагалищной микрофлоре условно-патогенной бактерии. Для её выявления необходим забор слизистых выделений, во время гинекологического осмотра.
Мазок отправляется на бактериологическое исследование, которое определяет наличие или отсутствие условно-патогенной микрофлоры.
То, что в мазке женщины обнаруживается эта бактерия, не является какой-либо патологией, но лишь в том случае, когда её содержание не превышает 1% от общего числа присутствующих там микроорганизмов.
Норма и отклонения от нормы определяются степенью чистоты мазка.
Симптомы стафилококка в мазке у женщин

Если количество стафилококков, выявленных в женском мазке минимальное, то никаких признаков заболевания она испытывать не будет.
Однако, при наличии располагающих факторов, стафилококки могут начать активный рост, что приведет к возникновению следующих симптомов:
Зуд в области половых органов.
Выделения различного характера, чаще всего с неприятным запахом.
Болезненные ощущения во время полового акта.
Невозможность полноценного ночного отдыха, так как чувство зуда и жжения усиливается в ночные часы.
Повышенная раздражительность, нервозность.
Возможны высыпания в области малых половых губ, по типу гнойничков.
Тем не менее, все эти симптомы возникают лишь в том случае, если количество стафилококков в мазке значительно превышают норму. Кроме того, завышение показателей часто служит сигналом того, что у женщины имеется какая-либо инфекция, передающаяся половым путем. Поэтому есть смысл пройти полное обследование и устранить причину роста стафилококка во влагалище. Как правило, на фоне роста кокковой флоры, наблюдается увеличение числа лейкоцитов в мазке, при минимальном содержании лактобактерий.
Причины стафилококка в мазке у женщин
Попасть во влагалище стафилококк может несколькими путями, среди которых:
Выполнение интимной гигиены. Бактерия в норме существует на коже даже абсолютно здорового человека, при мытье, она вместе с водой способна проникнуть на слизистые оболочки влагалища. При наличии благоприятных для нее условий, бактерия начнет размножение. Кроме того, стафилококк может быть занесен из кишечника в результате неправильного подмывания или ухода за собой после акта дефекации.
Попадание во влагалище из-за неквалифицированных действий медицинских работников. В результате, например, гинекологического осмотра с использованием нестерильных инструментов может произойти инфицирование. Оперативное вмешательство – ещё один путь заражения бактерией. Хотя такой путь инфицирования достаточно редок и составляет не более 1%.
Незащищенный половой акт.
На протяжении длительного времени стафилококк может абсолютно никак не проявлять своего присутствия. Однако под действием ряда провоцирующих факторов, бактерия начинает активно размножаться.
Факторы риска
Толчком к развитию воспалительного процесса могут стать:
Заболевания половой сферы;
Длительная лекарственная терапия;
Рецидивы хронических болезней;
Ослабление иммунной защиты, ВИЧ;
Травмирование слизистой оболочки влагалища;
Сбои в гормональной системе;
Частой причиной появления стафилококка в мазке становится регулярное использование тампонов. Именно синтетические материалы, из которых изготавливаются эти средства гигиены, являются благоприятным местом для размножения бактерии. Как результат – увеличение числа стафилококков и подавление ими полезной микрофлоры влагалища.
Лечение стафилококка в мазке у женщин
Устранять бактерию в большинстве случаев нет необходимости, так как в минимальных количествах она не в состоянии вызвать инфекционный процесс. Однако, если её показатели превышают норму, необходимо пройти терапевтический курс, который в первую очередь должен быть направлен на устранение того фактора, что привел к сдвигу во влагалищной флоре.
Стоит понимать, что анализ мазка на флору и обнаружение в нем превышение стафилококковой инфекции – это лишь начальный этап в диагностике заболевания. Для уточнения диагноза потребуется проведение дополнительных исследований, например, проведение диагностики методом ПЦР, что позволяет выявить даже скрыто протекающие инфекции половых путей.
Схема лечения подбирается индивидуально и зависит от характера болезни. Чаще всего женщине назначают противовоспалительные средства и местное лечение. Оно сводится к регулярной санации влагалища с использованием антисептических растворов. Для этого применяют мирамистин, хлорфиллипт, стрептомицин.
Выбор вагинальных свечей осуществляется врачом. Это зависит от характера болезни. Часто назначают, такие свечи, как Тержинан, Пимафуцин, Генферон или Вокадин. Они обладают широким спектром действия, способны подавлять как микробную, так и грибковую флору.
Профилактика стафилококка у женщин
Для того, чтобы не допустить попадания стафилококковой инфекции в полость влагалища, необходимо соблюдать несложные правила, среди которых:
Практиковать защищенный половой акт с использованием презерватива.
Своевременно избавляться от гинекологических воспалительных процессов.
Грамотно осуществлять интимную гигиену, в частности, при подмывании, движения должны быть направлены спереди назад. То же самое правило касается выполнения гигиенических процедур после акта дефекации. Руки всегда должны быть чистыми.
Следует отказаться не только от регулярного использования тампонов, но и от ношения синтетического белья.
Для прохождения диагностических процедур в области половой системы, следует обращаться только в проверенные клиники, где соблюдают санитарно-гигиенические требования.
Не следует проводить спринцевания, без врачебных рекомендаций.
Важно отказаться от приема антибактериальных средств без рецепта врача.
Соблюдение этих правил позволит полезным бактериям, присутствующим во влагалище не допустить роста стафилококка, и он будет обнаруживаться в мазке в минимально допустимых титрах.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Довольно распространенной ситуацией является такое событие, когда при прохождении урологического или гинекологического обследования в мазке обнаружили стафилококк.
В таком случае возникает закономерный вопрос, норма ли подобное состояние или патология?
К кому обратиться и что предпринять?

Нормальная человеческая микрофлора в мазке
Прежде всего следует разобраться что же представляет собой микрофлора нормальная.
Некоторые микроорганизмы, обитающие в органах урогенитальной системы человека, не только “мирно” соседствуют с организмом-хозяином, но и осуществляют весьма полезные для последнего функции.
Такие мельчайшие организмы называются микрофлорой нормальной.

Заселение микробами половой системы новорожденного начинается с первых часов жизни.
Мельчайшие организмы заносятся из материнских родовых путей и/или с кожи.
Часть микроорганизмов погибает, часть приживается в зависимости от наличия подходящих условий среды.
Состав микрофлоры в норме определяется полом человека.
Представители микрофлоры нормальной обычно не провоцируют болезней.
Такое возможно только у лиц с серьезными иммунодефицитными состояниями.
Также у некоторых женщин по неустановленным причинам чрезмерное размножение присутствующих в норме лактобацилл может стать причиной вагиноза цитолитического.
Это невоспалительное состояние, сопровождающееся разрушением эпителия влагалища.
Микрофлора нормальная в мазке у женщин
Влагалищная микрофлора в норме создает среду кислую, что имеет два существенных значения:
- формирование неподходящих условий для развития, уничтожение болезнетворных или присутствующих только временно микроорганизмов, способных вызывать заболевания при определенных обстоятельствах;
- обеспечение своеобразного отбора при оплодотворении яйцеклетки – через кислую среду пройти может только исключительно здоровый сперматозоид.
У женщин состав микрофлоры нормальной меняется на протяжении всей жизни несколько раз.
Дело в том, что во влагалищных клетках присутствует такое вещество, как гликоген.
Содержание его регулируется женскими половыми гормонами – эстрогенами.
После рождения высокое содержание материнских эстрогенов обеспечивает поддержание жизнедеятельности свежезаселившихся лактобацилл.

Влагалищная среда при этом кислая, главенствуют лакто- и бифидумбактерии.
Постепенно количество эстрогенов уменьшается, кислотность снижается, и слизистая населяется кокками.
Если в такой период провести анализ, то в мазке будут выявляться сапрофитный и эпидермальный стафилококк, а также ряд иных микробов.
РН смещается в щелочную сторону.
При наступлении полового созревания у девушек усиливается выработка гормонов, нарастает количество гликогена.
Снижение эстрогенов после климакса опять ведет к изменению состава в пользу кокковой флоры.
Таким образом, у женщин, взрослых и здоровых, в мазке стафилококк выявляется с частотой: эпидермальный и сапрофитный – от 50 до 100%, золотистый – от 0 до 5%.
Принято считать, что норма стафилококка в мазке у женщин не превышает значения 10 3 - 10 4 КОЕ/мл (колониеобразующих единиц в одном миллилитре биоматериала).
Хотя этот показатель весьма относителен.
Довольно часто сдать мазок на стафилококк и лактобактерии врач рекомендует при подозрении на бактериальный вагиноз.
Это невоспалительное инфекционное состояние.
При нем резко снижено количество лактофлоры с одновременной заменой последней на ассоциации нетипичных микроорганизмов.

Подобное нарушение выявляется почти у 30% женщин, оказываясь одной из причин воспалительных заболеваний, раннего прерывная беременности, осложнений операций гинекологических и иных проблем.
Вот почему стафилококк в мазке, обнаруживаемый при беременности, может стать основанием для дополнительного обследования.
В диагностике бактериального вагиноза важную роль играет определение лактобациллярной степени – показателя заселенности влагалища лактобактериями.
Анализируются лактобактерии, стафилококк (мазок из влагалища берется и окрашивается специальными способами по Грамму).
Степень I соответствует присутствию преимущественно лактобацилл с незначительным содержанием кокковой флоры.
Степень IIA характеризуется значительным количеством кокков, но при этом число лактобацилл все равно выше.
Эти две степени считаются нормальными показателями.
При степени IIB содержание кокков превышает содержание лактобацилл.
Такое состояние называют промежуточной флорой.
Если выявляется наличие кокковой флоры на фоне полного отсутствия лактобактерий, говорят о степени III – признаке вагиноза бактериального или другого нарушения, вагинита аэробного.
Аэробный вагинит в мазке
Аэробный вагинит представляет собой воспалительную влагалищную патологию, обусловленную аэробной микрофлорой.
Т.е.микроорганизмами, нуждающимися, в отличие от анаэробов, в кислороде для поддержания своей жизнедеятельности.
Развивается на фоне отсутствия или резкого снижения лактофлоры.
Обычно аэробный вагинит вызывают кишечная палочка, энтерококки, бета-гемолитический стрептококк и золотистый стафилококк (в мазке выявляется рост данных микроорганизмов при почти полном отсутствии лактобацилл).

Такое состояние чаще всего развивается у девочек и женщин в постклимактерическом периоде.
Когда из-за физиологически низкого уровня эстрогена снижается и количество лактофлоры.
Точные причины стафилококка и других аэробов, обнаруживаемых в мазке, как и механизм развития патологии, на сегодняшний день неизвестны.
Признаки патологического состояния:
-
и преддверия;
- обильные влагалищные выделения желтоватого цвета (без запаха, что позволяет дифференцировать болезнь с бактериальным вагинозом, для которого специфичен рыбный запах);
- иногда боли при половом акте, ощущение жжения, зуд.
Для болезни характерно течение с периодами обострения, особенно после менструации, и улучшения.
Самая серьезная форма заболевания –десквамативный эндокольпит воспалительный (тяжелое воспаление влагалища).
Аэробный вагинит чаще, нежели бактериальный вагиноз, оказывается причиной патологий беременности.
Кроме того, он может привести к развитию различных заболеваний органов малого таза воспалительной природы.
Основным диагностическим методом данного состояния служит микроскопическое определение в мазке лейкоцитов, клеток эпителиальных и таких аэробов, как стафилококк и прочие кокки.
Использование ПЦР-метода, бак посева, определения антибиотикочувствительности, количественное определение не рекомендованы для первоначальной постановки диагноза.
Дополнительно может проводиться измерение рН вагинального.
Щелочная среда характерна для аэробного вагинита, тогда как кислая – для бактериального вагиноза.
Если на фоне проявлений заболевания в мазке обнаруживается стафилококк или иной аэроб, у женщин лечение заключается в назначении местных или системных антибактериальных и противовоспалительных препаратов.
Например, производных нитрофурана.
Микрофлора нормальная в мазке у мужчин
Состав мужской уретральной микрофлоры не зависит от возраста.
У мужчин репродуктивного возраста и полностью здоровых стафилококк (и сапрофитный и эпидермальный) обнаруживается в мазке практически в 100% случаев.

А у 0 – 5% обнаруживается в норме и золотистый стафилококк.
Количество бактерий уменьшается по мере смещения в глубину уретры: на расстоянии свыше 5 см уретральная слизистая практически стерильна.
Каких-либо функций мужская уретральная микрофлора не несет, ее количественный состав постоянно изменяется.
Вот почему норма стафилококка в мазке из уретры у мужчин понятие весьма ориентировочное.
Хотя в некоторых источниках указывается граничное значение в 10 4 КОЕ/мл.
Стафилококк в мазке: диагностика и лечение
Когда нужен забор мазка для микроскопического исследования (мазок на флору) из мочеполовых путей?
При подозрении на соответствующие инфекционно-воспалительные заболевания, бактериальный вагиноз у женщины.
А также при обследовании беременных и при профилактических осмотрах.

Для определения количества микроорганизмов в биоматериале, таких как лактобациллы, стафилококк, анализ (мазок) проводится при соблюдении ряда правил:
- Взятие материала для анализа проводится не ранее чем через двое суток после полового акта, через месяц после окончания приема антибактериальных препаратов, через 10 дней после использования местных антисептических и антибактериальных средств.
- Не рекомендуется осуществлять исследование после УЗИ вагинальным датчиком, кольпоскопии, во время менструации.
- Перед забором не следует проводить спринцевания, гигиенические процедуры в области влагалища.
- Перед взятием соскоба из уретры женщинам следует воздерживаться от мочеиспускания в течение 3-х часов, мужчинам – 1,5 – 2-х часов.
Из уретры мазок берется у мужчин в области ладьевидной ямки на глубине от 2-х до 4-х см, у женщин – на глубине от 0,5 до 1,5 см.
Если мазок показал стафилококк, паниковать не нужно.
Как уже говорилось выше, эпидермальный и сапрофитный его представители вполне нормальные обитатели влагалища и уретры.
Только в ситуации, когда имеется воспалительное заболевание и именно этот микроорганизм является виновником патологического состояния.
В подобном случае говорят о терапии стафилококковой инфекции.
При стафилококковой инфекции урогенитального тракта (циститах, уретритах, простатитах, цервицитах, кольпитах и пр.) в анализах выявляется возбудитель в количестве свыше 10 5 КОЕ/мл.
Для лечения используются антибактериальные препараты, как правило, широкого спектра действия.
При недостаточной эффективности проводимого лечения может потребоваться проведение дополнительных исследований.
Т.е посева культурального с определением антибиотикорезистентности, ПЦР-диагностики.
При появлении симптомов инфекции органов мочеполовой системы важно не заниматься самолечением, а вовремя обратиться к специалисту.
В нашем КВД оказывается консультативная и диагностическая помощь врачами различных профилей.
Применяются только современные подходы к терапии и коррекции патологических состояний.
Используются самык высококачественные материалы и методы.
При выявлении стафилококка в мазке обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Термин диплококки определяет обширную группу патогенных (болезнетворных) бактерий.
Объединяет их характерное попарное расположение по две клетки под одной капсулой.
(Диплококк в переводе с латинского языка обозначает два шара).

О чем говорит появление данных микроорганизмов в структурах урогенитального тракта?
Это свидетельство развития инфекционного заболевания с преимущественно половым путем передачи - гонореи.
Как выявляются диплококки?
Для его проведения врач гинеколог (у женщин) или уролог (у мужчин) забирает мазок.
Его берут со слизистой оболочки структур урогенитального тракта при помощи стерильной щеточки или зонда.
Взятый мазок наносится на предметное стекло, окрашивается специальными анилиновыми красителями и изучается под микроскопом.
Выявление диплококков в нем дает возможность сделать первичное заключение о возможном развитии гонореи.
Они располагаются попарно и окрашиваются в розовый цвет, поэтому относятся к грамотрицательным микроорганизмам.
Виды диплококков
Существует большое разнообразие бактерий.
Многие из них являются болезнетворными и приносят вред организму.
Диплококки могут приводить к патологиям в организме, как у мужчин, так и женщин.
Передача возбудителя проводится непосредственно при интимной близости.
Источник - инфицированный половой партнер.
Диплококки имеют форму шара.
Подразделяются на грамотрицательные и грамположительные.
Обратите внимание! Необходимо своевременно проводить медицинские профилактические осмотры.
Каковы причины появления грамположительных диплококков?
При появлении такого типа диплококка не стоит поддаваться панике.
Необходимо отметить, что многие заболевания на начальной стадии развития легко поддаются лечению, не оставляя осложнений после себя.
Проникновение и размножение микроорганизмов чаще всего происходит при снижении иммунитета.
Из всех типов диплококка, наиболее распространенные Грамм плюс:
- Стафилококк
- Стрептококк
- Пневмококк
Важно проводить дифференциальную диагностику диплококка для определения вида бактерий.
Диплококки грамм плюс, что из себя представляют?
Стафило и стрептококки являются самыми встречаемыми из этого типа
Каждый из видов диплококка провоцирует патологические процессы.
Стрептококк находится в области пищеварительного тракта и путей органов дыхания.
Заражение им может происходить в любой возрастной категории.
Инфекция способна проявится в виде одышки, затрудненного дыхания.
Диплококки могут поражать верхние пути дыхательной системы.
Провоцирует такой процесс пневмококк.
Может вызывать расстройство микрофлоры кишечника.
Пневмококки могут стать причиной появления следующих заболеваний:
- 1. Пневмония
- 2. Менингит
- 3. Отит
- 4. Сепсис
- 5. Бронхит
Стафилококк в некоторых случаях вызывает патологические процессы в организме.
При этом страдает печень, легкие желудок и кишечник.
Некоторые разновидности бактерий стафилококковой группы, возможно, отнести к бактериям являющимся условно-патогенными.
Это означает, что они находятся в организме долгое время без каких либо нарушений в стоянии здоровья.
Диплококки грамм минус
Бактерии, имеющие тип грамотрицательные, определяются при исследовании мазка на флору.
Довольно часто гонококки являются возбудителями венерического заболевания.
Гонококк является возбудителем такой инфекции мочеполовой системы, как гонорея.
Вызывает процесс воспаления на слизистой мочеполовых путей.
При заболевании можно обнаружить характерный симптом в виде выделений гнойного характера.
Как отличить диплококк грамм плюс и грамм минус?
Определить тип диплококка можно только после специального окрашивания и последующего изучения микроорганизма под микроскопом.
Поражение организма любым видом диплококка может быть опасным.
Диплококки в мазке – причины
Что является основной причиной появления диплококков в мазке и развития гонореи?
Это их проникновение на слизистую извне (экзогенное инфицирование) с последующим размножением и накоплением.
Экзогенное инфицирование происходит преимущественно половым путем.

Во время незащищенного секса с больным гонореей человеком или бактерионосителем.
Использование презервативов на 99,9% исключает возможность появления диплококков в мазке.

О заболеваниях при которых
обнаруживают диплококки в мазке
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микроскопическое исследование отделяемого уретры | 1 д. | 500.00 руб. |
Диплококки в мазке у женщин
У женщин исследование мазка на микрофлору, в том числе и на наличие диплококков, обычно назначает врач гинеколог.
Он проводит забор материала для исследования во время гинекологического осмотра из трех точек.
Это уретра (мочеиспускательный канал), влагалище и шейка матки.
У женщин выявление диплококков может указывать на острое, хроническое течение гонореи или бактерионосительство.
Зависит это от их количества в мазке и наличия клинической симптоматики гонореи (объемные выделения гнойного характера).
Для более точной диагностики патологического процесса назначается бактериологическое исследование.
Бакпосев дает возможность не только идентифицировать гонококки.
Но и определить их чувствительность к основным группам антибиотиков.
Диплококки в мазке у мужчин
У мужчин гонорея может также протекать в острой или хронической форме.
Нередко встречаются случаи бактерионосительства.
Тогда патологический процесс не развивается.
А диплококки в слизистой оболочке структур урогенитального тракта находятся в неактивном состоянии.
При бактерионосительстве мужчина остается заразным.

Микроорганизмы могут передаваться женщине во время незащищенного секса.
При всех вариантах течения инфекционного процесса в мазке могут встречаться диплококки.
Забор материала для исследования обычно проводит врач уролог, андролог или дерматовенеролог.
Биоматериал берут при помощи стерильного зонда со слизистой оболочки уретры.

Для уточнения диагноза также может применяться бактериологическое исследование.
В неясных диагностических случаях у мужчин может проводиться исследование мочи и спермы.
Оно направлено на выявление гонококков во внутренних половых органах (простата, яички или их придатки) или мочевом пузыре.
После установления диагноза назначается терапия, направленная на уничтожение диплококков в структурах урогенитального тракта.
Их исчезновение из мазка является критерием выздоровления.
Для лечения применяются антибиотики, относящиеся к полусинтетическим пенициллинам или цефалоспоринам.
Посев на диплококки
Определить наличие диплококков позволяет исследование мазка.
Перед тем как выполнить анализ, доктор проводит осмотр.
Выясняется наличие сопутствующих заболеваний, характерных для диплококковой флоры.
По результатам осмотра, наличия жалоб, специалист направляет на необходимые исследования.
Одними из таких анализов является мазок на диплококки.
Его берут из влагалища или уретры.
После того, как материал был взят, его изучают под микроскопом и определяют наличие микроорганизмов.
Кроме этого, проводят посев на специальные питательные среды.
После культивирования бактерий в термостате, изучают характерный рост колоний на среде.
Посев позволяет лаборанту выявить чувствительность бактерий к антибактериальным средствам.
Что делать если в мазке появились диплококки?
Наличие в мазке кокковой флоры является причиной патологического процесса в органах.
Если обнаружили диплококки, необходимо начать лечение.
При расшифровке результата, доктор разъяснит диагноз.
Часто пациенты начинают паниковать, полагая, что диплококки это точно гонорея.
Как лечить диплококки в мазке?
Основу схемы лечения составляют антибактериальные лекарственные средства.
Следует отметить! Курс лечения и вид препарата назначается врачом.
Учитывают результаты диагностического исследования, устойчивость возбудителя к препарату
Самолечение может усугубить течение заболевания.
Антибиотики при диплококках в мазке могут назначаться в таблетированной форме, в виде инъекций или спринцевания.
Каждая из методик введения антибиотиков оказывает воздействие на возбудителя.
Применяются они в зависимости от стадии патологического процесса и индивидуальных особенностей организма.
При подозрении на менингококк, лечение проводят в экстренном порядке, при помощи универсальных антибактериальных средств.
При этом курс терапии проводится в стационаре.
Какие таблетки пить, если обнаружены диплококки в мазке?
При поражении менингококком специалист, как правило, может выписать Ампициллин или Бензилпенициллин.
Чтобы нормализовать общее состояние, вводятся водно-солевые растворы.
При не своевременном лечении возможен летальный исход.
Самым известным венерическим заболевание является гонорея.
Эта болезнь может протекать в бессимптомной форме.
При этом происходит процесс поражения слизистых оболочек органов мочеполовой системы.
Лечение гонококковой инфекции проводится при помощи антибиотиков.
Как правило, такими препаратами являются Доксициклин и азитромицин.
Возможно применение цефтриаксона.
Курс лечения составляет около недели.
Могут проводиться инстилляции, при диплококках в мазке.
При этом вводятся в уретру антисептические препараты.
Помимо антибиотикотерапии назначаются анальгетики, они помогают снять болезненные ощущения.
Для устранения воспаления и гиперемии, применяют противовоспалительные препараты.
Если лечение проводилось комплексно, то выздоровление наступает спустя короткий промежуток времени.
После того как курс приема препаратов был пройден, необходимо сдать контрольные анализы после лечения, если были диплококки в мазке.
Исследование проводят спустя пару недель после отмены терапии.
Отсутствие диплококков в контрольном исследовании говорит о полном выздоровлении.
Наличие бактерий в анализе требует повторного прохождения исследования.
К кому обратится, если выявлены диплококки в мазке?
Что пройти обследование необходимо записаться на прием к венерологу.
Этот специалист ведет прием в частном или государственном кожно-венерологическом диспансере.
Профилактика диплококка
Профилактика является общей для всех видов заболеваний, которые вызываются диплококками.
Исключением является менингококк.
Он имеет специфические профилактические мероприятия.
В качестве профилактики менингококка проводят вакцинацию.
Такие меры профилактики имеют очень эффективное действие только при условии, что лечение после заражения будет проводиться своевременно.
Отсутствие курса терапии имеет высокий процент смертности.
Чтобы предупредить заражение через половые контакты, необходимо применять барьерные контрацептивы.
Они позволяют снизить риск появления болезни.
Внимание! Частая смена полового партнера является причиной заражения.
Если появились признаки патологического процесса, следует обязательно посетить врача и пройти лечение.
При необходимости сдать мазок обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
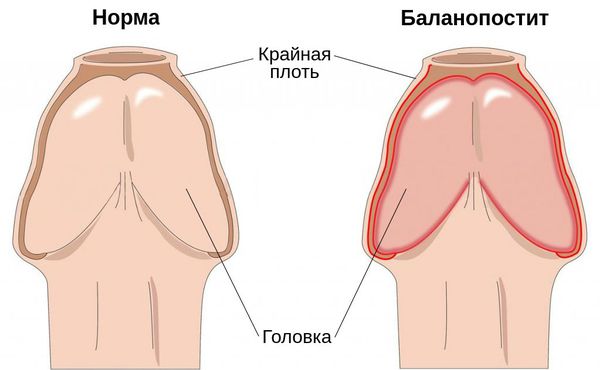
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
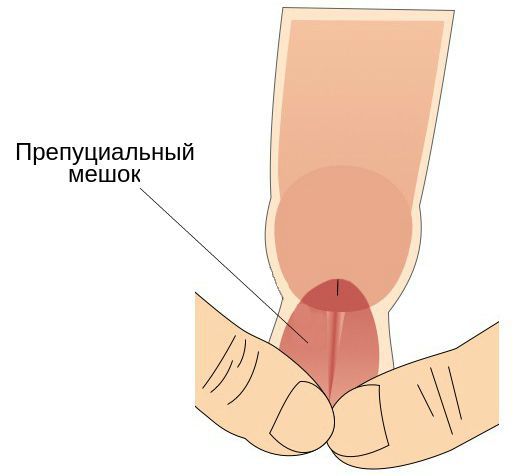
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
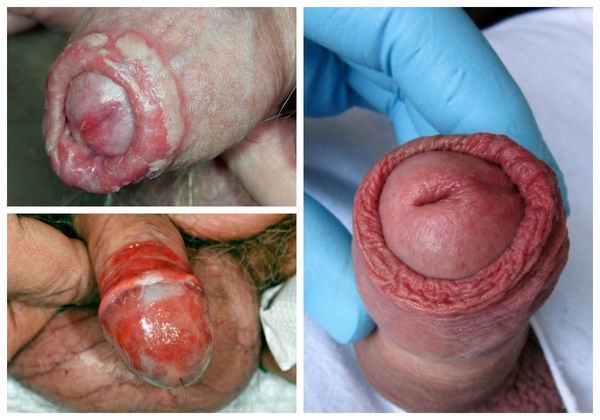
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
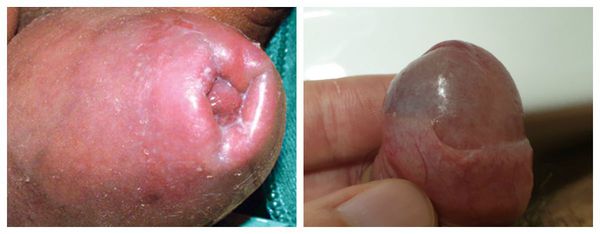
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
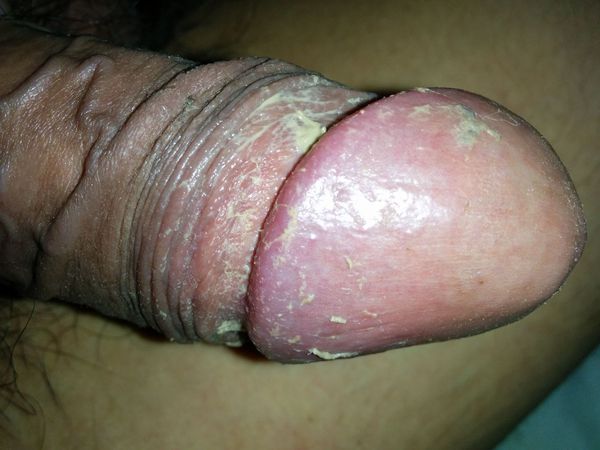
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
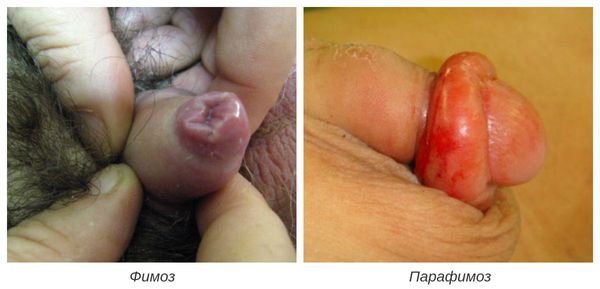
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
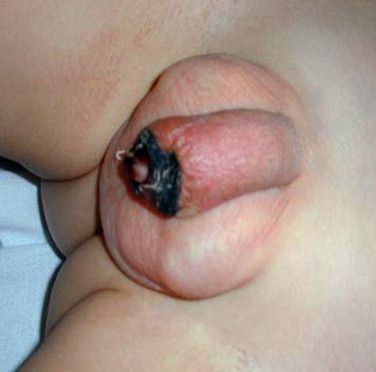
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
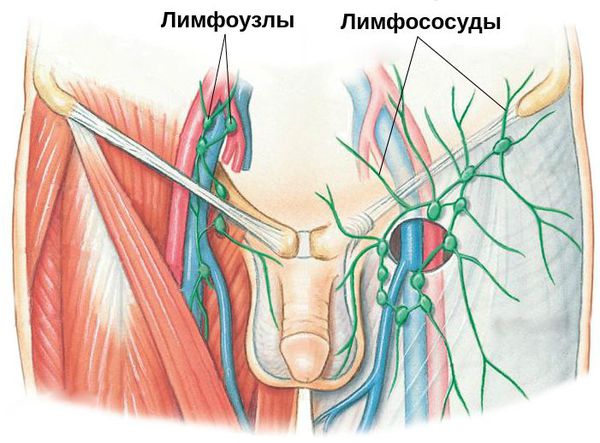
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
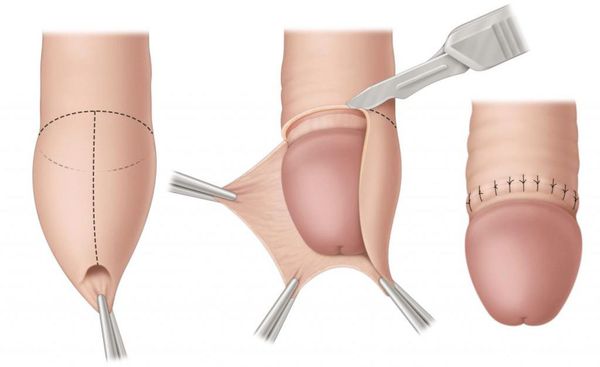
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Читайте также:

