Стафилококковая стрептодермия у детей
Обновлено: 17.04.2024
Стрептодермия у детей возникает чаще, чем у взрослых. Их нежная тонкая кожа еще не обладает полноценными защитными свойствами, а болезнь крайне заразна, поэтому быстро и легко распространяется через близкие контакты.
Причины детской стрептодермии
Заболевание появляется вследствие деятельности гемолитического стрептококка группы В. Он способен производить токсин эпидермолизин, который поражает поверхность кожи. Началу болезни способствуют такие факторы:
- Повреждения кожных покровов (царапины, ранки, ссадины, потертости и др.).
- Сбои в иммунной системе организма. Частые ОРЗ, недостаток витаминов и солнечных процедур.
- Заболевания эндокринной системы, например сахарный диабет.
- Редкое мытье загрязненной кожи и несоблюдение личной гигиены.
- Однообразное скудное питание.
- Физическое истощение и эмоциональная напряженность организма.
- Тесное общение с носителем заразы.
Основные признаки
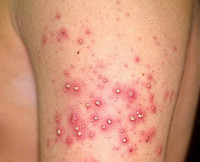
От заражения до появления первых признаков болезни в среднем, как показывают данные статистики, проходит 7 дней. Болезнь выражается различными нарушениями кожных покровов. На гладкой коже в начале заражения проступают покрасневшие пятна и образуются небольшие пузырьки, наполненные жидкостью.
Со временем недуг переходит в гнойную форму, клжа подсыхает и образуется корочка. Ещё через некоторое время отпадает, и на ее месте проступает чистая красноватая поверхность. Поражение идет от центра очага к периферии пятен, где вновь образуются пузыри с экссудатом. Мытье кожи и постоянные расчесы способствуют переходу инфекции с одного участка кожи на другой.
Стрептококковая заеда в углах рта проявляется неглубокими трещинками с гнойным валиком. Уголки рта приобретают неприятный красноватый оттенок и болезненность при приеме пищи.
Как осуществляется диагностика?
Внешне определяются характерные признаки стрептодермии, для подтверждения диагноза проводят лабораторные исследования. При наружном осмотре ребёнка отмечают состояние кожных поражений. Определяют элементы очага, его цвет и расположение, размер. Учитывают вид близлежащих тканей. Бактериологический анализ предполагает посев частичек зараженного материала на специальную среду и исследование результатов под микроскопом для выявления возбудителя.
Лечение и профилактика детской стрептодермии
Заболевания у детей проходит в течение недели. Не стоит прибегать к самолечению - все необходимые лекарства укажет дерматолог.
Среди антимикробных препаратов хорошо действует Фукорцин. Сентамициновая мазь подойдет для лечения мест поражения и как средство, уменьшающее зуд. Кварцевание поможет бороться организму с недугом. Обеззараживать кожный покров можно, протирая его настойкой календулы. Сок чистотела - эффективное средство для прижигания, но ощущается сильное жжение.
Профилактика болезни начинается с соблюдения правил личной гигиены. Все повреждения кожи своевременно необходимо обрабатывать. Следить за самочувствием ребёнка, за защитными свойствами его организма. Важно организовать достаточное, полноценное питание. Прогулки на воздухе, занятия спортом должны стать нормой.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Стафилодермия – группа пиодермий бактериальной этиологии, вызываемых микроорганизмами из группы стафилококка. Симптомы этого состояния и их выраженность различаются в зависимости от формы кожного поражения, типа реактивности организма, наличия сопутствующих нарушений (снижения активности иммунитета, повреждений кожи). Диагностика различных форм стафилодермии осуществляется на основании результатов дерматологического осмотра, микробиологических исследований кожи и гноя. Вспомогательную роль могут играть общеклинические анализы крови и мочи. Лечение стафилодермии производится разнообразными местными и системными антибактериальными средствами, поддерживающими препаратами, физиотерапией.
Общие сведения
Стафилодермия (стафилококковая пиодермия) – совокупность гнойно-воспалительных поражений кожи, вызванных стафилококками. Является очень широко распространенным дерматологическим состоянием – практически у каждого человека в течение жизни возникают гнойные воспаления кожи различной степени тяжести, вызванные этими бактериями. Столь частая встречаемость обусловлена тем, что стафилококки довольно широко представлены в окружающей среде – они могут долго находиться в воздухе и на предметах быта, входить в состав микрофлоры кожных покровов и слизистых оболочек человека. Кроме того, стафилодермия иногда провоцируется заносом болезнетворных бактерий из других гнойных очагов в организме. Поражение может возникать в любом возрасте, но у детей стафилодермия протекает иначе, чем у взрослых (эпидемическая пузырчатка новорожденных) вследствие определенных анатомических особенностей строения кожи. Из-за бактериальной природы заболевания и устойчивости стафилококков во внешней среде подобные состояния обладают выраженной контагиозностью, способны передаваться при прикосновении или через общие предметы (полотенца, постельное белье, мочалки), что необходимо учитывать при лечении патологии.

Причины стафилодермии
Причиной развития всех форм стафилодермии является проникновение стафилококков (как правило, золотистого или белого) в ткани кожи через микротрещины, протоки сальных и потовых желез или открытые раны (ссадины и порезы). Реже наблюдается гематогенный или лимфогенный метастатический занос возбудителя из других очагов гнойной инфекции (кариозных зубов, абсцессов внутренних органов, лимфаденитов). При этом от глубины проникновения стафилококков, их активности (особенно в плане выделения протеолитических ферментов и экзотоксинов) и типа реактивности организма зависит форма стафилодермии.
Если гнойное воспаление имеет обширный характер, в кровь проникает значительное количество токсинов, что приводит к развитию общих симптомов – слабости, повышения температуры, головной боли. В большинстве случаев стафилодермии рано или поздно естественным путем формируется дренаж для оттока гноя (прорыв абсцесса), воспалительные проявления постепенно угасают. Если патологический процесс затронул базальную мембрану эпидермиса, на месте патологического очага формируется более или менее заметный рубец. При поверхностных формах стафилодермии базальная мембрана остается неповрежденной, что способствует полному заживлению и восстановлению нормального кожного покрова.
Классификация и симптомы стафилодермии
Разные формы стафилодермии имеют достаточно много различий в своем клиническом течении, что позволяет дерматологу по одной только симптоматике заболевания определить его тип. Именно на этих различиях построена классификация данного гнойно-воспалительного состояния. Стафилодермия может быть поверхностной, глубокой и детской. К поверхностным формам относят различные разновидности фолликулитов (остиофолликулит, поверхностный и глубокий фолликулиты), а также вульгарный сикоз. Глубокие типы стафилодермии объединяют в себе фурункулы, карбункулы и стафилококковые гидрадениты. Детская форма этого поражения кожи представлена эпидемической пузырчаткой новорожденных, которая патоморфологически относится к поверхностным типам, но имеет ряд особенностей, обусловленных строением кожных покровов маленьких детей.
Остиофолликулит (стафилококковое импетиго Бокхарта) – достаточно легкая разновидность поверхностной стафилодермии. Чаще всего она поражает мужчин, возникает на лице в зоне роста усов и бороды, всегда поражает область вокруг стержня волоса, может иметь множественный или одиночный характер. Начало патологического процесса характеризуется появлением пустулы красного цвета диаметром около 1 миллиметра, на месте которой со временем формируется полушаровидный желтоватый гнойник. Через 2-3 дня он трансформируется в грязно-желтую корочку диаметром 2-3 миллиметра. Еще через 2-3 дня корочка отпадает, на ее месте около недели может сохраняться розовое пятнышко, которое затем полностью исчезает.
Поверхностный фолликулит условно можно назвать осложненной формой предыдущего варианта стафилодермии, поскольку он характеризуется более глубоким поражением волосяных фолликулов. Клиническая картина напоминает остиофолликулит, но при этом является более выраженной – размер папулезных элементов достигает 2-3 миллиметров в диаметре, а полное заживление может занимать до 2-3 недель. Вокруг очагов поражения, как правило, наблюдается воспалительный валик и покраснение кожи, нередко отмечается местная болезненность, но общих симптомов (слабости, повышения температуры) при поверхностном фолликулите не наблюдается.
Глубокий фолликулит – выраженная форма поверхностной стафилодермии, при которой гнойно-воспалительный процесс охватывает всю толщу волосяного фолликула. Проявляется одиночными или множественными гнойничками диаметром до 10-15 миллиметров различной локализации. В некоторых случаях наблюдается значительное по площади поражение кожи, обусловленное множественными фолликулитами, что может свидетельствовать о наличии иммунодефицита, сахарного диабета и других общих заболеваний. При этом варианте стафилодермии отмечается умеренная болезненность кожи, при обширных поражениях могут регистрироваться общие симптомы: слабость, головная боль, повышение температуры.
Вульгарный сикоз – это хроническая разновидность стафилодермии, чаще всего имеющая рецидивирующий характер течения. Преимущественно поражает мужчин, возникает на лице и шее, иногда в области лобка или на спине. В развитии вульгарного сикоза можно выделить несколько стадий. Первоначально на коже образуются единичные поверхностные фолликулиты, самопроизвольно исчезающие через несколько дней. После этого появляются более глубокие гнойные поражения дисковидной формы, которые сливаются между собой, формируя обширные зеленовато-желтые корки. При их отделении на коже определяются болезненные эрозивные поверхности с длительным периодом заживления.
Фурункул – вариант глубокой стафилодермии, особенностью которой является гнойно-некротический характер воспаления. Чаще всего он образуется на лице, шее, плечах, иногда возможно появление фурункулов на спине и ягодицах. Длительность развития этой формы стафилодермии составляет около 14-ти дней, процесс включает в себя три стадии. Сначала возникает выраженный воспалительный инфильтрат, сопровождающийся покраснением, болезненностью, уплотнением кожи в области поражения. Затем начинается формирование гнойника с некротическим стержнем посередине, размер абсцесса может достигать 5 сантиметров, наблюдается повышение температуры тела и ухудшение общего состояния организма. Третья стадия данной формы стафилодермии (заживление) характеризуется развитием грануляций и рубцеванием. В некоторых случаях может иметь место множественное образование фурункулов, которое носит название фурункулез – обычно данный процесс выявляется при общем ослаблении организма.
Карбункул – разновидность стафилодермии, напоминающая фурункул, но отличающаяся от него поражением сразу нескольких близко расположенных фолликулов с вовлечением обширного объема тканей кожи. Процесс характеризуется более выраженными симптомами – инфильтрация может достигать в диаметре 10-20 сантиметров, размер гнойников составляет 2-6 сантиметров. После формирования воспалительного очага и абсцесса происходит его размягчение с выделением большого количества гноя и нескольких некротических стержней. Эта форма стафилодермии всегда сопровождается значительным ухудшением общего состояния (повышенной температурой, ознобом) и регионарным лимфаденитом.
Эпидемическая пузырчатка новорожденных – форма стафилодермии, поражающая исключительно детей в первые недели их жизни. Может быть следствием заноса стафилококков из половых путей матери, внутрибольничной инфекции, иногда – первичного иммунодефицита. Симптомом пузырчатки новорожденных является развитие на теле многочисленных папул с прозрачным содержимым. Нередко папулы сливаются между собой и могут захватывать почти всю поверхность тела ребенка. После разрушения папул остается сильно эрозированная поверхность кожных покровов.
Диагностика
В дерматологии для определения стафилодермии используют методы дерматологического осмотра и бактериологического исследования гноя, вспомогательную роль играет общий анализ крови. При осмотре врач может определить глубину и характер гнойно-воспалительного поражения, а также его стадию, на основании чего принимает решение о характере дальнейшего лечения. Бактериологическое исследование основано на посеве гнойного отделяемого и дальнейшей идентификации возбудителя – в первую очередь это необходимо для исключения стрептококковых пиодермий. Также в рамках этого исследования может определяться чувствительность возбудителя стафилодермии к антибиотикам для дальнейшей терапии. Общие анализы могут характеризовать тяжесть воспалительного процесса – в крови обнаруживается нейтрофильный лейкоцитоз, резкое увеличение скорости оседания эритроцитов.
Лечение стафилодермии
Лечение большинства форм поверхностной стафилодермии, как правило, местное, основывается на применении мазей с антибиотиками, антисептиками и другими противомикробными средствами. При хронических типах заболевания, таких как вульгарный сикоз, также применяют ультрафиолетовое облучение и другие физиотерапевтические методики. При глубоких формах стафилодермии практически всегда назначают системные антибиотики из группы макролидов или тетрациклинов – это делается не только для скорейшего выздоровления больного, но и для профилактики осложнений (метастатического распространения инфекции или сепсиса). В тех случаях, когда стафилодермия обусловлена общими заболеваниями (иммунодефицитом, сахарным диабетом), их терапия также вносит свой вклад в скорейшее выздоровление.
Прогноз и профилактика
Прогноз стафилодермии, особенно ее поверхностных форм, чаще всего благоприятный – после разрешения гнойно-воспалительного очага на коже не остается следов. При глубоких формах заболевания возможно формирование грануляций, более или менее заметных рубцов и длительно существующих инфильтратов. Потенциально любой тип стафилодермии может привести к тяжелым осложнениям, таким как сепсис, гнойный лимфаденит, абсцессы внутренних органов, что создает угрозу жизни человека. Крайне редко при обширных поражениях возникает токсический шок, обусловленный продуктами жизнедеятельности стафилококков и распада тканей. Избежать таких проявлений поможет только своевременно начатая антибактериальная терапия. Для профилактики стафилодермии необходимо поддерживать иммунитет на должном уровне, сохранять чистоту кожных покровов, обрабатывать кожные повреждения антисептиками, избегать использования чужих бритв, полотенец, мочалок.

Общие сведения

Если болезнь развилась впервые и протекает активно, речь идет об острой форме. Когда патология проявляется у ребенка периодически, врачи говорят о хроническом заболевании. Также существует разлитая (поражается 2 и более части тела) и локализованная (сыпь сосредоточена на небольшом участке) формы. В зависимости от глубины проникновения бактерий различают поверхностную и глубинную пиодермию. Каждая из перечисленных форм имеет свои симптомы.
Классификация
Возбудитель заболевания и особенности симптоматики позволяют выделить следующие специфические виды поражения:
- стафилодермии (провоцируются стафилококками): фурункулез, везикулопустулез, пузырчатка новорожденных, карбункулы и т.п.;
- стрептодермии: эрозивно-папулезная, интертригинозная, рожа, паронихия, импетиго.
Течение процесса может быть острым или хроническим, а наличие или отсутствие осложнений позволяет выделить осложненную и неосложненную формы, соответственно.
Симптомы пиодермии у ребенка
Внешние признаки детской пиодермии могут быть обманчивы, поскольку они сходны с симптомами многих дерматологических болезней. Еще сложнее идентифицировать возбудителя. Определить вид бактерии по внешнему виду высыпаний сложно: потребуются лабораторные анализы.
Но родители должны знать, как выглядит пиодермия. Эти сведения помогут вовремя заподозрить болезнь и обратиться к врачу. Отличительные особенности:
- на коже формируется ряд гнойников разного диаметра;
- сыпь распространяется по телу или остается на одном участке тела;
- одиночные высыпания или их группы мокнущие, влажные;
- чаще пиодермия у детей появляется на волосистой части головы.
Иногда по внешнему виду высыпаний можно предположить, какой возбудитель ее вызвал.
- Стафилококк. Излюбленным местом данных микроорганизмов остаются волосяные фолликулы. Стафилококковая инфекция обычно носит глубокий характер.
- Стрептококк. Поражает гладкую кожу, формируются наполненные жидкостью пузырьки. Они окружены воспалительной каймой. Пузырь разрывается при прикосновении, на его месте образуется сероватая корочка. Она безболезненно отпадает, не оставляя следов.
- Простой лишай. Это хроническая болезнь, вызываемая стрептококком. При разлитой форме у малыша поднимается температура до 37,8 градусов. У новорожденных лишай вызывает слабость, капризы, плач.
Чтобы подтвердить предположение, используют лабораторную диагностику кожных образцов.
Осложнения
Если ребенок не получил своевременного и адекватного лечения при первых признаках пиодермии, существенно возрастает риск развития осложнений. Это может быть:
- лимфаденит и лимфангит – поражение лимфатических узлов и сосудов;
- пневмония – воспаление легких;
- сепсис и другие опасные состояния.
Причины пиодермии у детей

Возбудителями заболевания могут быть несколько видов бактерий. В основном это стрептококки и стафилококки, но встречается одновременное заражение обоими видами микроорганизмов.
Пиодермия может возникнуть на здоровой коже. Но для этого требуется наличие факторов риска:
- перегрев или переохлаждение;
- повреждения кожи (ожоги, ранки, трещины), через которые проникает инфекция;
- сопутствующие дерматологические болезни (дерматит, экзема);
- слабость иммунитета;
- болезни эндокринной системы, внутренних органов;
- заболевания нервной системы;
- склонность к аллергии, в частности гиперчувствительность к гноеродным бактериям и продуктам их жизнедеятельности;
- гиповитаминоз, неполноценное питание;
- несоблюдение гигиены.
Заражение происходит посредством контакта с больным человеком и его кожей. Поэтому в группе риска находятся дети, посещающие детский сад и школу.
Диагностика пиодермии
При подозрении на пиодермию родителям малыша нужно обратиться к врачу. Внешнего осмотра недостаточно, чтобы поставить диагноз. Необходимо провести лабораторную диагностику:
-
и мочи;
- бакпосев жидкости из пузырьков;
- кровь на сифилис (с целью дифференциальной диагностики).
Для неосложненной формы заболевания этого обследования достаточно, чтобы диагностировать пиодермию и назначить курс терапии.
Лечение пиодермии у детей

Консервативное лечение
Основу терапии при пиодермии составляют антибиотики. Их подбор осуществляется индивидуально на основе результатов бактериологического посева. Обычно рекомендуются антибактериальные медикаменты широкого спектра действия.
Если пиодермия поверхностная и не представляет опасности для ребенка, рекомендуются антибактериальные мази местного действия. Внутрь антибиотики принимают при тяжелой форме болезни. Антибактериальная терапия продолжается в течение недели, реже — 14 суток, если симптомы не исчезают.
Лечение грудничков и детей до 3 лет при глубинной или осложненной форме пиодермии проводится в стационаре под наблюдением врачей. Детям проводят инъекции антибиотиков. Параллельно назначают и другие препараты:
- метаболические средства
- гепатопротекторы для защиты печени;
- витаминные комплексы;
- антисептическиие растворы (фукорцина, диоксидина, хлоргексидина, борной кислоты) для местной обработки воспалительных очагов.
Протирать спиртовыми растворами пораженные участки не рекомендуется, поскольку эти препараты не уничтожают возбудителей, но при этом раздражают кожу. Мыться мочалкой не разрешается, чтобы не распространять инфекцию по телу.
На время терапии ребенку показана диета, исключающая сладкие, жирные, соленые блюда. Нужно употреблять больше овощей и фруктов.
Хирургическое лечение
При тяжелых формах пиодермии из гнойников образуются фурункулы и карбункулы. Эти образования лечатся только хирургическим путем. Первым делом их вскрывают и санируют. После этого назначается комплексное лечение по вышеприведенной схеме.
Прогноз и профилактика
Если заболевание протекает без осложнений, оно полностью излечивается, если родители выполняют рекомендации врача. При обширном поражении прогноз хуже.
Родителям стоит быть внимательными: при первых симптомах сыпи необходимо обращаться к врачу.
Снизить риск заражения помогут меры профилактики:
- обрабатывайте антисептиками раны и ссадины на коже малыша;
- одевайте ребенка по погоде;
- укрепляйте иммунитет закаливанием и физическими упражнениями;
- чаще гуляйте на свежем воздухе;
- следите за питанием ребенка;
- соблюдайте гигиену.
Врачи:

Детская клиника м.Улица 1905 года


Детская клиника м.Войковская (Клары Цеткин)




Детская клиника м.Марьина Роща





Детская клиника м.Новые Черемушки






Детская клиника м.Текстильщики




Детский дерматолог, детский миколог, врач высшей категории. Заместитель главного врача в детском отделении на Волгоградском проспекте


Детская клиника м.Молодежная







Детская клиника м.Чертановская





Детская клиника в г.Солнечногорск, ул. Красная

Импетиго – это общее название инфекционных заболеваний кожи, протекающих с образованием гнойничков. Лечит импетиго педиатр и детский дерматолог.
О заболевании
Другое название импетиго – поверхностная пиодермия, частота – около 15% от всех кожных заболеваний. При правильном лечении после выздоровления следов не остается. Начинается импетиго с появления пятнистых покраснений (эритемы) вокруг рта и носа или на конечностях. Далее на покрасневшей коже высыпают пузырьки (везикулы), содержимое их серозно-гнойное. После вскрытия пузырьков образуются корочки медово-желтого цвета, которые после подсыхания отпадают. Кожа на месте корочки некоторое время остается пигментированной, но затем и это проходит. Болезненность и зуд бывают редко.
Вызывается импетиго стрепто- и стафилококками, клиника поражения этими бактериями несколько отличается друг от друга. Стрептококковое поражение характерно для влажной теплой местности, развивается чаще всего в конце лета. Никаких предвестников нет, бактерии размножаются на изначально здоровой коже. Стрептококковое бактерионосительство не встречается, всегда развивается болезнь.
Стафилококковое поражение протекает по-другому. Болезнетворные бактерии находятся на коже длительное время в дремлющем (латентном) состоянии. Поэтому болезнь проявляется либо в виде единичных случаев, либо достигает частоты эпидемиологической вспышки (так возникает пузырчатка новорожденных). Эпидемиологическая пузырчатка бывает там, где имеется скученность людей: в родильных домах, армейских казармах, школах-интернатах.
При обнаружении золотистого стафилококка помещения закрывают и проводят карантинные мероприятия, чтобы остановить распространение инфекции. Лечат как самого заболевшего, так и всех, кто контактировал с пациентом.
У детей опасным для заражения возрастом считается период от 2 до 5-ти лет. Повышают вероятность заболевания контактные виды спорта и мелкие повреждения кожи.
Классифицируют импетиго по типу возбудителя:
- контагиозное (стрептококковое);
- стафилококковое;
- смешанное.
Смешанная форма (вульгарное или простое импетиго) развивается, когда на коже присутствуют оба вида бактерий. Беспокоят зуд и расчесы, образуются грубые толстые корки, присоединяется воспаление лимфатических узлов и симптомы интоксикации.
Таким образом, клинических форм импетиго очень много. Они имеют как общие симптомы, так и отличительные. Поэтому при появлении кожных высыпаний следует сразу обращаться к врачу. Самостоятельно установить диагноз нереально и нерационально. Это приводит только к затягиванию времени и прогрессированию патологического процесса.
Симптомы импетиго

Воспаление, вызванное стрептококком, проявляется мелкими пузырьками (до 5 мм) красного цвета с гнойным содержимым. Вначале пузырьки болезненны, но затем боль проходит, пузырьки спадаются и вскрываются, образуя корки. Весь процесс занимает до 2-х месяцев. Такие везикулы могут появиться в любой области тела, провоцирующий фактор – плохая гигиена. Опасность представляет проникновение стрептококка в кровь и лимфу, а оттуда в различные органы с развитием миокардита, нефрита, тонзиллита, ревматизма и даже сепсиса. Часто вслед за стрептококковым импетиго развивается панариций – воспаление около- и подногтевого ложа.
Стафилококковое импетиго часто локализуется вокруг волосяных луковиц. Воспаление распространяется вглубь, вызывая образование гнойников, фурункулов и даже карбункулов. Гнойников образуется сразу много, они захватывают практически всю здоровую кожу. Реагируют лимфатические узлы, уплотняются и болят. Любой вид импетиго отличается высокой заразностью.
Причины импетиго
Болезнетворные бактерии есть везде, полностью избавиться от патогенов можно только специальной обработкой (стерилизацией), и то на короткое время. Даже при ежедневных гигиенических процедурах на коже всегда присутствует транзиторная флора и постоянно обитающие бактерии, не вызывающие заражения. При малейших неблагоприятных условиях – длительном намокании, несвоевременном купании, нарушении работы сальных желез, царапинах – бактерии мгновенно проникают в дерму.
Дерма немедленно реагирует на вторжение, развивается воспаление. В кожу выбрасываются различные вещества, направленные на уничтожение бактерий и восстановление целостности. Процесс в итоге завершается прекращением воспаления и формированием рубца, который постепенно рассасывается.
Диагностика импетиго

Диагноз кожного поражения устанавливает детский дерматолог, используя следующие дополнительные методы обследования:
- дерматоскопия – изучение кожных элементов под большим увеличением;
- микроскопия мазка отделяемого из везикул или булл – при окрашивании видны бактерии;
- бактериальный посев отделяемого;
- клинический анализ крови.
Лечение импетиго
Лечение комплексное. Включает местную и общеукрепляющую терапию. Проводится в амбулаторных условиях.
Местно для лечения и ухода за кожей используются такие средства антисептические и антибактериальные мази.
На время лечения запрещаются все водные процедуры. Из питания исключается сладкое. Для укрепления иммунитета назначают витамины, при массивных нагноениях - системные антибиотики, используются иммуномодуляторы.
Профилактика импетиго

Основная профилактика – хорошая личная гигиена, частая смена постельного и нательного белья, индивидуальные комплекты в местах общего пользования (бассейны, бани, поезда). Детям нужно прививать гигиенические навыки как можно раньше. Мытье рук по возвращении с прогулки способно предупредить многие болезни кожи.
Врачи:

Детская клиника м.Улица 1905 года
Читайте также:

