Статистика менингококковой инфекции у детей
Обновлено: 18.04.2024
Менингококковая инфекция - это острое инфекционное заболевание, вызываемое различными видами менингококка. Характеризуется многообразием клинических проявлений: от назофарингита (воспаление слизистой оболочки носа и зева) и бактерионосительства до распространенных, тяжело протекающих в форме менингококкемии (наличие менингококковой инфекции в крови), менингита и менингоэнцефалита (воспаление оболочек головного мозга).
Возбудителем менингококковой инфекции является грамположительный диплококк Neisseria meningitides. По форме эти возбудители напоминают кофейные зерна. Он быстро погибает в окружающей среде, при кипячении гибнет в течение нескольких секунд, при действии дезинфицирующих веществ - через несколько часов. Возбудитель выделяется со слизистой оболочки носоглотки, из спинномозговой жидкости (ликвора), крови, отделяемого (экссудата) кожных высыпаний.
Менингококковой инфекцией заражаются и болеют только люди. Источником инфекции может быть только больной человек или бактерионоситель. Наибольшую опасность представляет больной в начале заболевания, особенно при наличии воспалительных явлений в носоглотке.
Менингококковая инфекция распространяется воздушно-капельным путем через зараженные капельки слизи, выделяемые из носоглотки и верхних дыхательных путей. Для инфицирования имеют значение длительность контакта с больным, скученность в плохо проветриваемых общественных местах. Часто дети раннего возраста заражаются от родителей, близких родственников, которые являются либо носителями, либо больными локализованной формой инфекции. Восприимчивость к заболеванию не очень высокая (индекс заразности - 10-15%).
В случае развития назофарингита (воспаления слизистой носа и глотки) в месте внедрения возбудителя возникает умеренный воспалительный процесс. В трахее и бронхах сначала наблюдается поверхностное воспаление, затем оно становится более выраженным. Воспаление распространяется на поверхности больших полушарий головного мозга, основание мозга и оболочки спинного мозга. Затем, воспалительный гнойный процесс с поверхности проникает вглубь вещества мозга, развивается энцефалит. При несвоевременно начатой терапии или у нелеченных больных отмечается воспаление желудочков мозга. При этом в желудочках локализуется жидкость, а на стенках желудочков - гнойно-фибринозные наложения, отек. Возможна закупорка гнойным содержимым путей оттока спинномозговой жидкости с развитием водянки головного мозга - гидроцефалии. Гнойно-фибринозное воспаление развивается на 5-6 сутки от момента начала болезни.
Клинические проявления менингококковой инфекции у детей
Инкубационный период менингококковой инфекции может продолжаться от 1 до 10 дней.
Острый назофарингит встречается в 80% случаев от всех заболеваний менингококковой инфекцией. Протекает в трех формах: легкой, среднетяжелой и тяжелой.
Легкая форма. Обычно назофарингит начинается остро (на фоне полного здоровья) с повышения температуры тела до 38 - 38,5°С. Могут быть жалобы на заложенность носа, насморк, головную боль, слабость. В некоторых случаях температура тела не изменяется, состояние удовлетворительное. Воспалительные изменения в носоглотке выражены слабо.
Среднетяжелая форма. Повышение температуры тела до более высоких значений - 38,5 - 39°С. Больной ребенок вял, малоподвижен, слаб, отмечаются заложенность носа, насморк. При осмотре наблюдаются покраснение и отечность задней стенки зева, увеличение лимфоидных фолликулов, набухание боковых валиков, небольшое слизистое отделяемое.
Тяжелая форма. Возникает повышение температуры тела до 40 - 40,5°С. К симптомам, характерным для среднетяжелой формы, присоединяются рвота, судороги, боли в животе. Возможно появление менингиальных симптомов: скованности затылочных мышц, при этом ребенок не может нагнуть голову вперед, симптома Кернига (невозможно выпрямить согнутую ногу) и др. Исход и течение назофарингита в большинстве случаев благоприятные, температура снижается до нормальных значений через 1-4 дня. Полностью ребенок выздоравливает через 5-7 дней.
Менингококкемия (бактериемия, менингококковый сепсис) - это такая форма менингококковой инфекции, при которой возбудитель проникает и циркулирует в крови. При этом, помимо общетоксических проявлений и поражения кожных покровов, возможно поражение различных внутренних органов (селезенки, легких, почек, надпочечников), суставов, глаз. Обычно заболевание начинается остро, на фоне хорошего самочувствия, внезапно. Наблюдаются повышение температуры тела до высоких значений, озноб, рвота. В раннем возрасте часто развиваются судорожные припадки, расстройство сознания. В течение 1-2 дней все клинические проявления постепенно нарастают. В конце первого - начале второго дня от начала заболевания появляется сыпь на кожных покровах. Для менингококковой инфекции характерна сыпь геморрагического характера в виде звездочек, имеющих неправильную форму. Она плотная на ощупь, приподнимающаяся над поверхностью кожи. Появляется одновременно на всей коже, но массивнее на нижних отделах рук, ног, ягодицах, веках. В случае тяжелого течения высыпания появляются на лице, верхних отделах туловища.
В 37% случаев менингококкемии отмечается поражение суставов - синовиты или артриты. В большинстве случаев затрагиваются мелкие суставы пальцев рук и стоп; реже - крупные суставы: локтевые, голеностопные, лучезапястные, коленные. Через 2-4 дня после начала менингококкового сепсиса вновь повышается температура тела, появляется боль в суставах. Кожа над суставом измененная, покрасневшая; суставы припухлые, движения ограничены из-за болезненности. Больные дети стараются щадить пораженные конечности. При воспалении суставов кисти кисть находится в разогнутом состоянии, пальцы растопырены, рука приподнята. Наиболее часто вовлечение в процесс суставов протекает по типу полиартрита - поражение нескольких суставов - или моноартрита - поражение одного сустава. Течение таких артритов благоприятное, функция суставов восстанавливается в полном объеме.
Менингококковый менингит. Эта форма также начинается остро, с повышения температуры тела до 39 - 40°С. Больной ребенок стонет, держится за голову, проявляет беспокойность, плохо спит, ест, не играет. Возбуждение может переходить в заторможенность, безразличие к окружающей обстановке. Усиление болевых ощущений даже при легком прикосновении к больному - повышенная чувствительность является одним из ведущих симптомов менингококкового менингита. Часто в первые дни заболевания возникает рвота, не связанная с приемом пищи. Следующий важный признак менингита - это судороги, появляющиеся с первого дня болезни и сохраняющиеся в течение 2-3 дней. На 2-3 сутки возникают менингиальные симптомы: скованность затылочных мышц, симптом Кернига и др.
Менингококковый менингоэнцефалит - воспаление оболочек и самого головного мозга. Чаще развивается у детей раннего возраста. В заболевании преобладают признаки поражения мозга: нарушение сознания, двигательное возбуждение, судорожные приладки, поражение черепно-мозговых нервов. Возможно развитие гемипарезов - ограничение движений в конечностях с одной стороны; нарушение движений, снижение мышечного тонуса. Больные дети не держат голову, им трудно сидеть, ходить. Менингиальные симптомы наблюдаются редко, чаще наиболее выражена скованность мышц затылка, симптом Кернига.
Менингококковый менингит и менингококкемия - такая форма встречается наиболее часто. Сыпь появляется раньше, чем возникают мозговые симптомы. Полное очищение спинномозговой жидкости, то есть выведение возбудителя, также происходит гораздо быстрее.
Течение менингококковой инфекции без своевременного лечения - продолжительное и тяжелое (от 4-6 недель до 3 мес). Иногда наблюдается волнообразное течение с чередованием обострения и стихания процесса.
При разных формах менингококковой инфекции летальный исход может наступить при отеке мозга в случае сверхострого или молниеносного течения болезни. Это осложнение возникает в результате нейротоксикоза, нарушений кровообращения, обменных процессов.
Профилактика менингококковой инфекции
В профилактике менингококковой инфекции большое значение имеет изоляция больного и бактерионосителя. В случае развития распространенной формы или при подозрении на нее больных обязательно госпитализируют в специализированные отделения или в боксы. В эпидемиологическом очаге обязательно ведётся клиническое обследование при этом осматриваются носоглотка, кожные покровы, измеряется температура тела в течение 10 дней у всех контактных.
Больные с распространенными формами менингококковой инфекции и назофарингитом выписываются из стационаров только после полного выздоровления, без бактериологического обследования на носительство возбудителя. Выздоровевшие допускаются обратно в детские учреждения после однократного отрицательного результата бактериологического обследования, которое проводится через пять дней после выписки из стационара. Заключительную дезинфекцию в очагах менингококковой инфекции осуществлять не нужно.
Также существует активная иммунизация против инфекции. Для этого применяют иммуноглобулин.
Менингокбкковую А вакцину используют для детей старше 1 года. Препарат вводится подкожно в верхнюю треть плеча или подлопаточную область.
Кубинскую вакцину вводят детям старше 3 мес. и взрослым. Проводят 2 инъекции этого препарата с интервалом в 1,5-2 мес. Вводят внутримышечно в наружную латеральную мышцу бедра или в плечо.
Осложнения после введения менингококковых вакцин встречаются редко. Возможны местные реакции: болезненность и покраснение кожи в месте инъекции в течение 1-2 дней или общие реакции: слабость, недомогание, повышение температуры тела. Противопоказаний к вакцинации нет. При плановой вакцинации не вводят препараты детям с хроническими некомпенсированными заболеваниями, больным злокачественными опухолями и в острый период инфекционных болезней. В случае угрозы заражения менингококковой инфекцией вакцинацию проводят всем детям без исключения.

Показатели заболеваемости менингококковой инфекцией в России растут почти во всех возрастных группах. Динамика объемов иммунизации крайне низка.

Он уточнил, что до 2016 доля заболевших МКИ ежегодно снижалась, и привел данные ДНКЦИБ о возрастной структуре летальных исходов при генерализованных формах менингококковой инфекции (ГФМИ) у детей, которые институт собирал с 1990 года: до 1 года – 41%; 1–3 года – 33%; 3–6 лет – 8%; 6–12 лет – 6%; 12–18 лет – 12%. В 2019 году показатель летальности от МКИ составил 21%, среди них у детей до 4 лет – 25%, 15–19 лет – 20%, в возрастной группе 45–64 лет – 27%, 65 и старше – 31%.
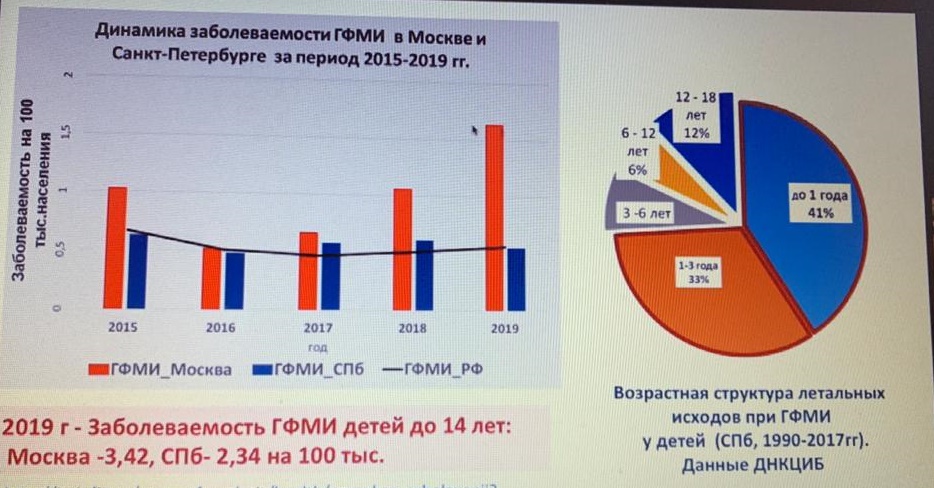
Показатель заболеваемости ГФМИ у детей до 14 лет составил в 2019 году 3,42 случая на 100 тыс. населения в Москве и 2,34 в Петербурге. Это выше показателя (2), который ВОЗ рекомендует для начала массовой вакцинации. Некоторые регионы уже ввели профилактику МКИ в региональные программы, среди них Москва, Пермская, Омская, Свердловская, Челябинская, Ярославская, Тюменская и Тульская области. Однако число привитых остается невысоким и не влияет на эпидситуацию, отметил специалист.
ДНКЦИБ настаивает на включении МКИ в Национальный календарь прививок, вакцинация детей должна проходить в 9 и 12 месяцев.
По данным государственного доклада о состоянии санитарно-эпидемиологического благополучия населения в 2019 году, которые привел Лобзин, менингококковая инфекция заняла 22-е место по размеру наносимого экономического ущерба, опередив острые вирусные гепатиты и корь. Экономическая значимость нозологии составила почти 372,5 млн руб., что на 63% выше показателя 2016 года.
Ранее специалист рекомендовал медучреждениям перейти к нагоняющей иммунизации, так как из-за COVID-19 у многих людей сбился график прививок.
В сентябре правительство утвердило Стратегию развития иммунопрофилактики инфекционных болезней до 2035 года. Она ориентирована, в частности, на профилактику дифтерии, кори, краснухи, вирусного гепатита B, сезонного гриппа. Стратегия предполагает охват населения профилактическими прививками на уровне не менее 95%.
Ключевые слова: менингококковая инфекция, дети, клиническая характеристика, вакцинация
Keywords: meningococcal infection, children, clinical characteristics, vaccination
Резюме. Менингококковая инфекция является серьезной проблемой здравоохранения, поскольку преимущественно поражает детей и подростков. Особую значимость представляют случаи генерализованной инфекции. Кроме того, высока частота инвалидизации после инфекции и доля летальных исходов. В данной статье освещены современные данные о менингококковой инфекции и представлен разбор клинического случая с летальным исходом.
Summary. Meningococcal infection is a serious public health problem due to the predominant affection of children and adolescents. Of particular importance are patients with a generalized form of infection, as well as a high proportion of disability after infection and deaths. This article highlights modern data on meningococcal infection, presents an analysis of a clinical case of meningococcal infection with a lethal outcome.
Для цитирования: Мазанкова Л.Н., Тебеньков А.В., Россина А.Л. Менингококковая инфекция у детей - новые вызовы. Практика педиатра 2021;(3):25-9.
For citation: Mazankova L.N., Tebenkov A.V., Rossina A.L. Meningococcal disease in children - new challenges. Pediatrician's Practice 2021; (3): 25-9.
Введение
Менингококковая инфекция (МИ) остается одной из актуальных проблем здравоохранения, медицинская и социальная значимость которой обусловлена преимущественным поражением молодого населения - детей, подростков и молодых взрослых, на долю которых приходится до 70% заболевших, а также развитием тяжелых генерализованных форм инфекции (ГФМИ), высокой летальностью и значительным числом случаев инвалидизации после перенесенного заболевания (20-50% больных ГФМИ) 2. Летальность при ГФМИ продолжает быть высокой: в 2019 г. в России она составила 21% [2]. По данным референс-центра по мониторингу за бактериальными менингитами, дети болели ГФМИ в 5-7 раз чаще, чем взрослые [1, 2]. Наиболее высок риск в группе детей младше 4 лет. Заболеваемость МИ детей от 0 до 4 лет превышает этот показатель у взрослых примерно в 25 раз [2, 4].
Приводим описание клинического случая заболевания МИ ребенка в возрасте 25 дней без отягощенного преморбидного фона. Случай имел летальный исход.
Жалобы при поступлении на гипертермию, рвоту, беспокойство, нарастание желтушного синдрома.
Из анамнеза заболевания известно, что за два дня до начала заболевания мать отмечала беспокойство ребенка. От грудного кормления не отказывался. 31.05.2021 отмечается подъем температуры тела до 38°C. Ребенок отказывался от еды. Мать пыталась накормить, но ребенок срыгнул трижды. Была вызвана бригада скорой медицинской помощи, которая (со слов матери) дала жаропонижающее (в листе сопровождения данных нет). Ребенок доставлен в сопровождении бригады в стационар. После выписки из роддома длительно сохранялся желтушный синдром. Но 31.05.2021 мать отметила резкое нарастание желтушности. Со слов матери, у нее были невыраженные проявления острой респираторной инфекции за 5 дней до начала заболевания у ребенка (першило в горле). Мать продолжала грудное вскармливание.
Из анамнеза жизни: ребенок от первой беременности, протекавшей без особенностей, первых срочных физиологических родов. Вес при рождении 2860 г, рост 54 см, оценка по шкале Апгар 8 из 9 баллов. Наследственность и аллергологический анамнез не отягощены, привит в роддоме. Перенесенных заболеваний, травм, операций не было.
Состояние при поступлении (31.05.2021, 12:01) тяжелое. Пациент астенического телосложения, пониженного питания. Рост 54 см, вес 3,288 кг, температура тела 36,6°C. Группа крови 0 (I). Резус-фактор положительный. Большой родничок размерами 1,5 на 1,5 см, не напряжен, не пульсирует. На осмотре ребенок кричит, крик раздраженный. Кожные покровы иктеричные с сероватым оттенком, пониженной влажности, геморрагическая сыпь.. Подкожная жировая клетчатка развита слабо. Микроциркуляторные нарушения в виде мраморности кожи. СПБ 3-4 с. Тургор мягких тканей снижен. Акроцианоз. Отеков нет. Слизистая оболочка полости рта и ротоглотки чистая, розовая. Пупочная ранка в стадии эпителизации. Периумбиликальная область без воспалительных изменений. Видимых повреждений нет. Мышцы развиты удовлетворительно, мышечная дистония с преобладанием гипертонуса сгибателей. Движения суставов в полном объеме. Частота дыхательных движений 46 в минуту, дыхание регулярное, самостоятельное. Аускультативно выслушивается пуэрильное дыхание, хрипов нет. Сатурация 92%. Гемодинамика стабильная. Систолическое давление на правой руке 90 мм.рт.ст., диастолическое -53 мм рт. ст. Частота сердечных сокращений 160 в минуту. Пульс умеренного наполнения и напряжения. Пульсация тыльных артерий стоп определяется с обеих сторон. Тоны сердца приглушенные, ритмичные, патологических шумов нет. Вазотропная (вазопрессорная) поддержка на момент осмотра не требовалась. На мониторе синусовый ритм. Язык розовый, влажный, без налета. Живот не увеличен, симметричный, вздутия нет. При пальпации мягкий, безболезненный. Аускультативно перистальтика выслушивается. Печень не выступает из-под края реберной дуги, край гладкий. Стул желтого цвета, без патологических изменений, кашицеобразный (тип 6), имеются непереваренные кусочки пищи. Мочеиспускание не нарушено. Моча без изменений, соломенно-желтого цвета. Область почек не изменена.
Неврологический статус
Сознание ясное. Глазные щели равные. Величина зрачков одинакова, симметрична. Менингеальный синдром не выявлен, очаговой симптоматики нет. Реакция зрачков на свет в норме. Мышечный тонус повышен. Оценка по шкале комы Глазго 15 баллов.
Данные лабораторного исследования
Общий анализ крови 31.05.2021: гемоглобин 160,5 г/л, эритроциты 4,9 3 х 10 12 /л, гематокрит 48,2%, тромбоциты 94,0 х 10 9 /л, лейкоциты 3,24 х 10 9 /л, лимфоциты 52%, палочкоядерные 4%, сегментоядерные 39%, моноциты 5%.
Исследование газов крови 31.05.2021: sO2 86,6%, SBC 21,4 ммоль/л, ВЕ 3,2 ммоль/л, К + 4,2 ммоль/л, Cl - 109 ммоль/л, Ca 2+ 1,24 ммоль/л, Na + 137 ммоль/л, Glu 7,3 ммоль/л, Lac 3,7 ммоль/л, рН 7,349, tHb 17,4 г/дл, осмолярность 282,1, рО2 45,9, рСО2 40,1.
Биохимический анализ крови 31.02.2021: креатинин 60,96 мкмоль/л, альбумин 24 г/л, АСТ 56 ЕД/л, АЛТ 44 ЕД/л, мочевая кислота 182 мкмоль/л, общий белок 43 г/л, мочевина 4,7 ммоль/л, С-реактивный белок 65,8 мг/л, общий билирубин 215,6 мкмоль/л, прямой билирубин 6,6 мкмоль/л, гамма-глютамилтрансфераза 136 ЕД/л, D-димер 3452 нг/мл, прокальцитонин 44,83 нг/мл.
Клинический анализ спинномозговой жидкости 31.05.2021: лимфоциты 6 кл., нейтрофилы 18 кл., белок 3,0 г/л, цитоз 24 кл. в 1 мкл, цвет желтый, мутная, удельный вес 1,015.
Коагулограмма 31.05.2021: активированное частичное тромбопластиновое время 44,0 с, протромбиновое время 22,2 с, концентрация протромбина 38%, международное нормализованное отношение 2,04, тромбиновое время 13,0 с, концентрация фибриногена 3,7 г/л.
Общий анализ мочи 31.05.2021: слизь в умеренных количествах, лейкоциты 0-2 в поле зрения, единичные клетки плоского эпителия, эритроциты 0-1 в поле зрения, кетоновые тела, глюкоза, билирубин отсутствуют, белок 1,0 г/л, рН 7,5, мутная, удельный вес 1010, цвет желтый.
Данные инструментального исследования
Нейросонография 31.05.2021: признаков острого нарушения мозгового кровообращения нет, объемных патологических образований в областях, доступных визуализации, на момент исследования не выявлено.
Ультразвуковое исследование органов брюшной полости 31.05.2021: объемных патологических образований не обнаружено. Свободная жидкость в латеральных каналах слева - 5 мм, справа - 3 мм. Визуализируются кишечные петли, заполненные жидким содержимым, перистальтика вялая. Стенки кишечных петель утолщены до 1,8 мм.
Рентгенография легких 01.06.2021: признаки отека легких. Суммарная лучевая нагрузка 0,018 мЗв.
Ребенок консультирован специалистами
Врач-невролог 31.05.2021: на момент осмотра нельзя исключить течение острой нейроинфекции.
Бактериологический посев крови и ликвора от 01.06.2021: выделена Neisseria meningitidis gr. B.
Проведенная терапия:
1. Лечебно-охранительный режим: оральные регидра тационные соли с сервоконтролем.
2. Респираторная терапия: искусственная вентиляция легких (ИВЛ) под контролем газового состава крови.
3. Энтеральная пауза, зонд на отток.
4. Антибактериальная терапия: меропенем в дозе 120 мг/кг/с в 3 введения, ванкомицин в дозе 45 мг/ кг/с в 3 введения внутривенно капельно.
5. Инфузионная терапия с коррекцией содержания электролитов + частичное парентеральное питание в дозе 170 мл/кг/сут (с коррекцией электролитных нарушений).
6. Санация трахеобронхиального дерева и верхних дыхательных путей по показаниям, смена положения каждые 3 ч, туалет глаз и венозного катетера.
7. Симптоматическая терапия.
8. Гормональная терапия: дексаметазон в дозе 0,5 мг/кг/с, солукортеф в дозе 2 мг/к/с.
9. Гемостатическая терапия: викасол, дицинон, свежезамороженная плазма 20, 15 мл/кг/с, транексам в дозе 15 мг/кг 4 р.
10. КТП: норадреналин в дозе 0,5-1,0 мкг/кг/мин, адреналин в дозе 0,5-1,0 мкг/кг/мин.
11. С целью синхронизации с аппаратом ИВЛ: мидазолам в дозе 0,5-0,3 мг/кг/ч, фентанил в дозе 5-2 мкг/кг/ч.
За время пребывания в отделении реанимации и интенсивной терапии, несмотря на проводимую терапию, состояние ребенка оставалось крайне тяжелым. Сохранялась симптоматика септического шока (резистентного к объемной жидкостной нагрузке и введению инотропных/вазопрессорных препаратов) с полиор ганной недостаточностью, что потребовало повышения доз кардиотонических/вазопрессорных и гормональных препаратов.
За время наблюдения проводилась заместительная трансфузия свежезамороженной плазмой (дважды) для коррекции гемостаза.
01.06.2021 01:15 произошло ухудшение состояния ребенка до критического уровня. На фоне прогрессирующих нарушений гемодинамики в виде артериальной гипотензии развились нарушения сердечного ритма с нарастающей брадикардией до асистолии. Начаты реанимационные мероприятия в полном объеме: непрямой массаж сердца на фоне ИВЛ в течении 5 мин с оценкой эффекта и продолжением компрессий с частотой 110-115 ударов в минуту. Эффекта не было. Вводился адреналин в дозе 10 мкг/кг внутривенно струйно каждые 5 мин. Компрессии продолжены.
Реанимационные мероприятия продолжались в течение 30 мин без эффекта. В связи с неэффективностью они были прекращены. Дыхание поддерживалось ИВЛ, пульс на крупных артериях не пальпировался, сердечные тоны не выслушивались, артериальное давление не определялось, мидриаз без фотореакции, электрической активности сердца не было.
Констатирована биологическая смерть ребенка 01:45 01.06.2021.
Таким образом, продемонстрирован случай развития гипертоксической формы генерализованной МИ у новорожденного ребенка, осложненной развитием септического шока, синдрома полиорганной недостаточности, синдрома Уотерхауза - Фридериксена, что привело к досуточному летальному исходу. Развитие заболевания отличалось фульминантностью и драматичностью, неуправляемостью, несмотря на применение современных методов стандартизированной терапии.
Менингококковая инфекция является не только серьезным бременем для системы здравоохранения, но и существенно влияет на качество жизни пациентов. Осложнения, которые возникают после перенесенной МИ, значительно снижают качество жизни пациента и членов семьи, которые о них заботятся. В подавляющем большинстве случаев причиной летальных исходов становится развитие гипертоксических форм болезни с молниеносным течением, когда смерть наступает в 1-е сутки заболевания даже при своевременной диагностике и назначении адекватной терапии. Среди выздоровевших 70% нуждается в длительной реабилитационной терапии. У 20% пациентов, выживших после перенесенной МИ, развиваются необратимые серьезные осложнения (глухота, потеря зрения, задержка умственного и физического развития, эпилепсия, некроз кожи, ампутация конечностей), которые снижают качество жизни пациента и членов семьи, которые о них заботятся [8]. Причем наиболее велик риск развития осложнений у детей младше 5 лет [9]. У пациентов, перенесших МИ, а также членов их семьи отмечаются социальные последствия перенесенного заболевания, такие как пожизненный когнитивный дефицит (снижение концентрации внимания, низкие академические способности), психологический стресс и посттравматическое стрессовое расстройство. Преодоление диагноза МИ также может создавать существенную эмоционально-психологическую нагрузку на членов семьи, когда они сталкиваются с новой реальностью экономических жертв и снижения качества жизни их близких. Бремя МИ, ложащееся на семью, включает эмоциональные нагрузки, испытываемые членами семьи, которые должны заботиться о своем близком человеке с физическими, психологическими или когнитивными нарушениями.
Самым эффективным способом контроля менингококковой инфекции на современном этапе является иммунопрофилактика!
Учитывая непредсказуемость изменений эпидемиологии МИ в России, для проведения вакцинации считается целесообразным использовать современные конъюгированные менингококковые вакцины с наиболее широким охватом серогрупп возбудителя. Такие многокомпонентные конъюгированные вакцины обладают более высокой иммуногенностью, обеспечивают длительный иммунитет, способствуют существенному снижению частоты носительства менингококков и, как следствие, формируют популяционный иммунитет в коллективах с достаточным охватом вакцинацией.
По данным ряда авторов, наиболее выраженное уменьшение числа клинических случаев заболевания МИ будет достигнуто за счет вакцинации в возрастных группах 0-1 год, 1-2 года, 3-6 лет [11]. Даже заниженная оценка выгод, не учитывающая всего объема предотвращенного ущерба, свидетельствует об очевидной важности расширения программ иммунизации против МИ и включения в них детей в возрасте 9 и 12 мес. Двукратная вакцинация детей в 9 и 12 мес, по данным российских экспертов, в сравнении с ее отсутствием наиболее сильно снизит прогнозируемое число случаев заболевания именно в этой возрастной когорте: в горизонте 15 лет -на 89%. Не менее мощный эффект ожидается в возрастных группах 1-2 года (на 84,5%) и 3-6 лет (на 73,6%) [11].
Заключение
Менингококковая инфекция остается серьезной и актуальной проблемой российского здравоохранения. Несомненно, с целью обеспечения максимальной защиты детей от летальных и инвалидизирующих случаев, обусловленных МИ, требуется совершенствование национального календаря прививок с внедрением вакцинации против МИ в наиболее уязвимых группах населения с пристальным вниманием к возрастной группе детей раннего возраста.
Литература
Менингококковая инфекция - одна из опасных для жизни и непредсказуемых по молниеносности течения инфекций, вызывающая менингит – гнойную инфекцию оболочек головного и спинного мозга. Наибольшую угрозу она представляет для детей. Дети ей болеют чаще, чем взрослые. Чем младше ребенок, тем выше риск развития летального исхода.
Показатель заболеваемости менингококковой инфекцией за 2018 год составляет 0,1 на 100 тыс. населения (1 случай), что ниже показателя 2017 г. на 91,6% (в 2017г. - 10 случаев или 1,2 на 100т.н.), в го Саранск – заболевание не регистрировалось ( 2017- 3 случая или 0,8 на 100 тыс. населения).
Дети в возрасте до 14 лет составляют – 0,9 на 100т.н. (1 случай), (2017г- 6 случаев или 5,2 на 100т.н.) данного возраста, по го Саранск в 2018 г. заболевание не регистрировалось (2017г. – 2 случая или 4,0 на 100т.н.).
Статистические данные подтверждают, что каждый 10-й пациент, заразившийся менингококковой инфекцией, умирает, а у каждого 20-го больного остаются серьезные осложнения, приведшие к инвалидизации пациента. Как правило, пациенты умирают через 24-48 часов после появления симптомов.
Возбудитель инфекции - менингококк (Neisseria meningitidis).
Источник инфекции - только человек: носители менингококков, больные менингококковым назофарингитом (особенно в начале заболевания) и генерализованными формами болезни.
Пути передачи - воздушно-капельный и контактно-бытовой. Заразиться можно через предметы обихода - при общем пользовании посудой во время приема пищи. Возбудитель менингококковой инфекции передается от человека к человеку воздушно-капельным путем в радиусе до 1 метра от инфицированного лица.
•лица, подлежащие призыву на военную службу;
•лица, отъезжающие в эндемичные по менингококковой инфекции районы (например, паломники, военнослужащие, туристы, спортсмены, геологи, биологи);
•медицинские работники структурных подразделений, оказывающих специализированную медицинскую помощь по профилю "инфекционные болезни";
•медицинские работники и сотрудники лабораторий, работающих с живой культурой менингококка;
•воспитанники и персонал учреждений стационарного социального обслуживания с круглосуточным пребыванием (дома ребенка, детские дома, интернаты);
•лица, проживающие в общежитиях;
•лица, принимающие участие в массовых международных спортивных и культурных мероприятиях;
•дети до 5 лет включительно (в связи с высокой заболеваемостью в данной возрастной группе);
•подростки в возрасте 13 - 17 лет (в связи с повышенным уровнем носительства возбудителя в данной возрастной группе);
•лица старше 60 лет;
•лица с первичными и вторичными иммунодефицитными состояниями, в том числе ВИЧ-инфицированных;
•лица, перенесшие кохлеарную имплантацию (хирургическое восстановление слуха);
•лица с ликвореей (это истечение ликвора, например при переломах черепа, позвоночника).
Протекает менингококковая инфекция в виде трех форм:
• менингококкового сепсиса (менингококкцемии).
Инкубационный период колеблется от 1 до 10 дней, в среднем до 4 дней.
Назофарингит имеет острое начало. Температура тела поднимается до 38оС. Проявляется першением в горле, затруднением при глотании, ломотой, слабостью, снижением аппетита. Нередко назофарингит является предшественником других форм менингококковой инфекции.
Менингококковый сепсис проявляется быстро нарастающими симптомами интоксикации, такими как озноб, повышение температуры тела до 39-400С, постоянная головная боль, рвота, боли в животе. Далее появляется звездчатая сыпь. Сначала она появляется на коже стоп, голени, ягодиц, затем распространяется по всему телу. При менингококковом сепсисе поражаются глаза, сначала мелкие, а затем крупные суставы, печень. Со стороны сердечно-сосудистой системы - тахикардия, снижение артериального давления. Происходит поражение почек.
Менингококковый сепсис является опасной для жизни ребенка формой болезни.
Менингококковый менингит характеризуется острым началом, выраженным синдромом общей интоксикации, головными болями, повторной рвотой.
Менингококковая инфекция опасна развитием осложнений, таких как отек головного мозга, острая надпочечниковая недостаточность и инфекционно-токсический шок.
Все больные с подозрением на менингококковую инфекцию подлежат госпитализации в инфекционный стационар. Лечение проводится под наблюдением инфекциониста и невролога, так как после перенесенной менингококковой инфекции могут оставаться тяжелые дефекты конечностей, неврологические нарушения, снижение слуха, повреждение почек и психологические расстройства.
Профилактика менингококковой инфекции:
Вакцинация является самым действенным методом защиты от инфекции.
Прививки против менингококковой инфекции включены в национальный календарь профилактических прививок.
Вакцинация против менингококковой инфекции проводится лицам из групп высокого риска инфицирования (см. группы риска), а также по эпидемиологическим показаниям – лица, контактировавшие с больным в очагах генерализованной формы менингококковой инфекции.
При эпидемии повторная прививка проводится через 3 года.
В число профилактических мероприятий входят:
•Раннее и полное выявление источников инфекции;
•Изоляция и лечение больных;
•Переболевший допускается в коллектив через 10 дней после выписки;
•В очаге инфекции в течение 10 дней проводят медицинское наблюдение за контактными лицами.
•Избегайте: переохлаждений, поездок с ребенком в общественном транспорте, других мест массового нахождения людей, гуляйте с ребенком больше на открытом воздухе;
•Нельзя забывать и о закаливании: водные процедуры, соблюдение режима дня – повышают сопротивляемость организма;
• В помещении, где находился больной (в очаге) необходимо проведение ежедневной, влажной уборки, частое проветривание.
•Заразиться менингококковой инфекцией можно не только от больного человека, но и от здоровых хронических носителей менингококка. Для предотвращения заражения необходимо соблюдать простые правила гигиены. Нужно научить им ребенка, а воспитатели в детских садах должны внимательно следить за их соблюдением.
•Нельзя обмениваться напитками, едой, мороженым, конфетами, жевательными резинками;
•Нельзя пользоваться чужими губными помадами, зубными щетками, есть из одной посуды;
•Нельзя держать во рту кончик ручки или карандаша;
•Нельзя облизывать детскую соску перед тем, как дать малышу.
Менингококковая инфекция может привести к смерти даже здорового человека в течение 1 дня после проявления первых симптомов.

Менингококковая инфекция - острое инфекционное заболевание с аэрозольным механизмом передачи, характеризующееся различными формами инфекционного процесса: от локальной формы (назофарингит) до генерализованных форм в виде общей интоксикации и поражения мягких мозговых оболочек головного мозга с развитием менингита, а также бессимптомной формой (бактерионосительство).
Заболеваемость
Менингококковая инфекция распространена повсеместно.
Несмотря на то, что заболеваемость менингококковой инфекцией в Российской Федерации имеет многолетнюю тенденцию к снижению, за последние два года наблюдается ее рост.
В 73.9% случаев развивается генерализованная инфекция.
Возбудитель
Возбудитель менингококковой инфекции — менингококк Neisseria meningitidis из семейства Neisseriaceae рода Neisseria.
В окружающей среде неустойчив.
В Российской Федерации генерализованную форму менингококковой инфекции чаще всего вызывают серогруппы А,В,С, а также W и Y.
Источник инфекции
Источник менингококковой инфекции - инфицированный человек.
Это может быть как заболевший генерализованной формой менингококковой инфекции, так и больной острым менингококковым назофарингитом и бактерионоситель менингококка.
Бактерионосители (без клинических проявлений) выявляются только при бактериологическом обследовании. Носителей менингококка в популяции 4-10%.
Пути передачи
Основной путь передачи инфекции -
воздушно-капельный. Кроме того, заражение возможно через предметы обихода (посуда).
Группы риска
- направляющиеся в эндемичные по менингококковой инфекции районы (паломники, военнослужащие, туристы, спортсмены, геологи, биологи);
- медицинские работники, работающие с инфекционными больными;
- медицинские работники и сотрудники лабораторий, работающие с живой культурой менингококка;
- воспитанники и персонал детских домов, домов ребенка, интернатов;
- проживающие в общежитиях;
- лица, принимающие участие в массовых международных спортивных и культурных мероприятиях;
- дети до 5 лет включительно;
- подростки в возрасте 13 - 17 лет (повышенный уровень носительства);
- лица старше 60 лет;
- лица с первичными и вторичными иммунодефицитными состояниями, в том числе ВИЧ-инфицированные;
- лица, перенесшие кохлеарную имплантацию;
- лица с ликвореей.
Дети заболевают чаще, чем взрослые.
За последние годы количество летальных исходов от менингококковой инфекции увеличилось.
Инкубационный период
1 - 10 дней, в среднем до 4 дней.
Период заразности
Больной генерализованной формой менингококковой инфекции наиболее заразен в продромальном периоде (4-6 дней).
Заболевший менингококковым назофарингитом заразен около 2 недель. Носители менингококка опасны в течение 2—3 недель (у 2—3 % лиц носительство продолжается 6 и более недель ).
Клиника
У большинства инфицированных, при попадании в организм менингококка, заболевание не проявляется и выявляется только при бактериологическом обследовании.
У10 -20% заболевших развивается картина острого назофарингита. Менингококковый назофарингит протекает как обычная ОРВИ, об инфицировании также узнают только после положительного результата посева со слизистой оболочки носоглотки.
У одного из тысячи заболевших детей развивается менингококковый сепсис (тяжелейшая интоксикация, геморрагическая звездчатая сыпь, появляющаяся сначала на стопах, голенях, коже ягодиц, далее на всех конечностях и туловище).
Менингококковый менингит также начинается с интоксикации, головной боли, рвоты. При осмотре - положительные менингеальные симптомы.
Чем опасно заболевание
Летальность достигает 50%.
У перенесших тяжёлые формы менингококковой инфекции часто диагностируют потерю слуха, органическое поражение нервной системы.
Менингококковый сепсис осложняется полиартритами, перикардитом, эндокардитом, миокардитом, воспалительным поражением глаз, поражением почек, печени, надпочечников.
Диагностика
Диагноз менингококкового менингита устанавливается на основании симптомов, данных эпидемиологического анамнеза, осмотра, а также лабораторных данных.
Лечение

Заболевший любой формой менингококковой инфекции подлежит госпитализации.
Лицам, общавшимися с больным генерализованной формой инфекции, не имеющим признаков воспаления в носоглотке, проводится экстренная химиопрофилактика.
Профилактика
При угрозе эпидемического подъёма, а также при росте заболеваемости менингококковой инфекцией проводится плановая вакцинация.
Вакцинация против менингококковой инфекции входит в календарь профилактических прививок по эпидемическим показаниям и проводится детям и взрослым в очагах менингококковой инфекции, вызванной менингококками серогрупп A или C.
Вакцинация проводится в эндемичных регионах, а также в случае эпидемии, вызванной менингококками серогрупп A или C.
Лица, подлежащие призыву на военную службу, также проходят вакцинопрофилактику менингококковой инфекции.
Схема вакцинации

Вакцинация против менингококковой инфекции проводится однократно.
Разрешено проводить вакцинацию одновременно с вакцинацией против других инфекций, кроме вакцинации против желтой лихорадки и туберкулеза.
Детям от 1 года до 8 лет включительно, а также студентам первых курсов средних и высших учебных заведений проводят вакцинацию полисахаридной вакциной.
Поствакцинальный иммунитет сохраняется до 10 лет.
Противопоказания к вакцинации
Острые, обострение хронических заболеваний, а также аллергические реакции на предыдущее введение вакцины против менингококковой инфекции являются противопоказаниями к проведению вакцинации против этой инфекции.
Реакция на введение вакцины
Обычно вакцинация против менингококковой инфекции не вызывает никаких реакций. В редких случаях отмечается болезненность в месте введения вакцины, а также кратковременное повышение температуры.
Неспецифическая профилактика
Неспецифическая профилактика менингококковой инфекции заключается в недопущении контактов с заболевшими и в наблюдении за контактными в течение 10 дней.
Читайте также:

