Стрептококк при рожистых воспалениях
Обновлено: 19.04.2024
Что такое рожа
Рожа — это инфекционно-аллергическое заболевание, которое поражает кожу, подкожную клетчатку и поверхностные лимфатические сосуды. Причиной патологии становятся вредоносные бактерии, чаще всего – стрептококки. В структуре инфекционных болезней рожа стоит на четвертом месте, уступая по своей распространенности только острым респираторным и кишечным инфекциям, а также вирусным гепатитам.¹
Заболеванию больше подвержены люди старшей возрастной группы, а у женщин нередко воспаление становится хроническим, с регулярными обострениями. В тяжелых формах патология может серьезно ограничивать жизнедеятельность пациентов. Но главная опасность заболевания – в риске осложнений: флегмона, менингит, гангрена и сепсис.
Причины заболевания
Рожистое воспаление в большинстве случаев вызывают бета-гемолитические стрептококки группы А (рис. 1). Эти микроорганизмы нередко становятся причиной и других заболеваний, например, острого отита, фарингита, тонзиллита, скарлатины, ангины. Вместе с рожистым воспалением их объединяют в общую группу стрептококковых инфекций.
Оговоримся, что носительство стрептококка далеко не всегда означает, что болезнь разовьется, даже если он паразитирует на кожных покровах и слизистых оболочках. Коварство бактерий в том, что здоровые носители наравне с людьми, которые страдают стрептококковыми заболеваниями, становятся источниками рожистой инфекции и заражают других людей.
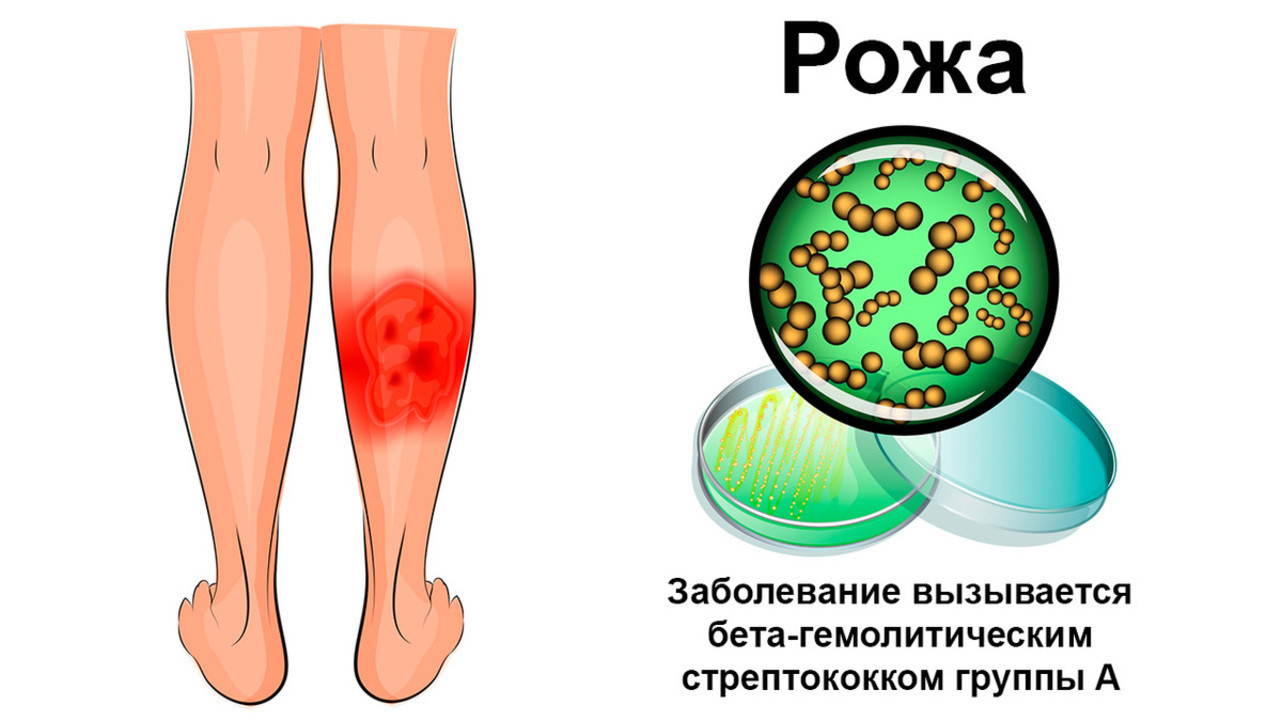
Рисунок 1. Возбудитель рожистого воспаления. Источник: Artemida-psy / Depositphotos
Чаще всего стрептококки передаются от одного человека к другому воздушно-капельным путем — при кашле, чихании, разговоре.
На кожу инфекция может попасть и при прямом контакте (через грязные руки), а также через поверхности — например, посуду, бытовые предметы, нестерильные инструменты и перевязочный материал. До введения четких санитарно-гигиенических норм в хирургическую практику рожистое воспаление было одним из основных осложнений любых операций. Сейчас вероятность передачи инфекции во время хирургического вмешательства сводится к нулю.
Важно помнить, что воротами для возбудителя могут стать различные микротравмы кожи и слизистых — ссадины, царапины, раны или язвочки. В капилляры кожи бактерии попадают и с током крови из любого очага стрептококковой инфекции, например, из миндалин при тонзиллите. Такой путь распространения называют гематогенным.
Почему рожа часто возникает на ногах?
Чаще всего рожистое воспаление появляется на ногах, и особенно склонны к развитию патологии люди с частыми отеками нижних конечностей.
Значительно увеличивают вероятность развития рожи на ногах:
- чрезмерная физическая активность;
- долгая стоячая работа;
- варикозная болезнь нижних конечностей;
- грибковое поражение кожи стоп;
- повышенная нагрузка на нижние конечности из-за ожирения;
- несоблюдение правил личной гигиены.
Среди факторов, которые повышают риск развития рожистого воспаления:
- женский пол;
- сопутствующие заболевания — хронические заболевания лор-органов и полости рта, сахарный диабет, хроническая сердечная недостаточность;
- длительный прием кортикостероидных гормонов;
- патологии кровеносных и лимфатических капилляров, в том числе осложнения сахарного диабета;
- другие хронические заболевания — гипертония, ожирение, нарушения углеводного и липидного обмена.
Непосредственно развитию рожи предшествуют:
- нарушение целостности кожных покровов или слизистых оболочек;
- сильный эмоциональный стресс;
- перегревание или переохлаждение;
- длительное пребывание на солнце;
- ушибы.
- Они создают благоприятные условия для развития воспаления, поэтому важно избегать этих факторов риска.
Заразна ли рожа?
Для развития рожи недостаточно заразиться бета-гемолитическим стрептококком группы А. Кроме этого необходимо наличие еще двух условий:
- высокой сенсибилизации организма к стрептококку и продуктам его жизнедеятельности — перенесенные ангины, тонзиллиты и другие стрептококковые инфекции;
- снижение иммунитета.
Риск развития новых случаев рожистого воспаления внутри семьи считается незначительным. Еще большему снижению такого риска способствует грамотное лечение — прием антибактериальных препаратов. ⁵
Как развивается болезнь
Рассмотрим подробнее, как именно развивается рожистое воспаление и что при этом происходит с организмом (рис. 2).
На первом этапе, сразу после внедрения в кожу, возбудители начинают активно размножаться в лимфатических капиллярах — мелких сосудах, по которым перемещается тканевая жидкость с продуктами обмена веществ. Это вызывает местную реакцию, появляются характерные изменения на коже в виде покраснения и отека. Также в момент активной жизнедеятельности стрептококков образуются токсичные вещества — они массово поступают в кровоток, вызывая общие симптомы болезни.
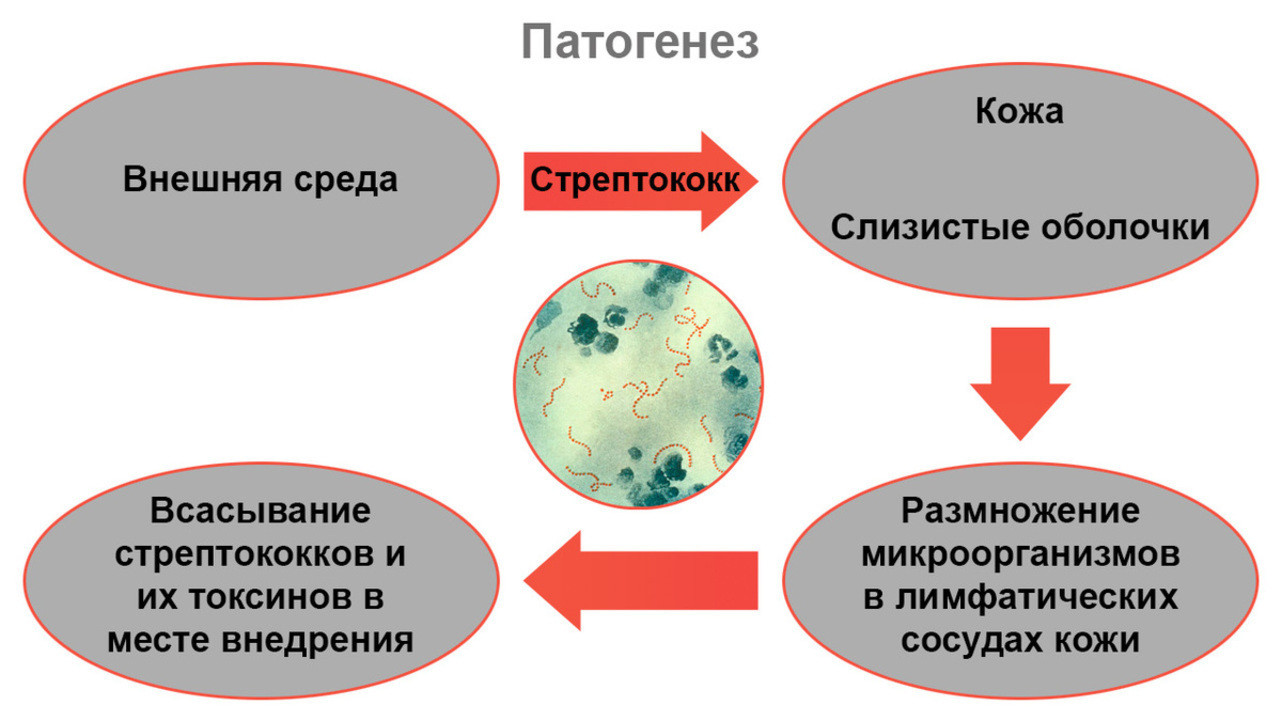
Рисунок 2. Патогенез рожи Источник: МедПортал
Кроме того, при роже у людей со стрептококковой инфекцией и у бессимптомных бактерионосителей формируется повышенная чувствительность к стрептококкам и продуктам их жизнедеятельности — происходит сенсибилизация. В результате иммунная система реагирует на появившееся воспаление сверхсильной реакцией, поэтому патологический процесс носит не только инфекционный, но и аллергический характер. В воспаление активно вовлекаются лимфатические и кровеносные капилляры. Это приводит к образованию венозных тромбов и застою лимфы — лимфостазу.
В 25–35% случаев в коже и ближайших лимфатических узлах формируются очаги хронической стрептококковой инфекции. Они создают предпосылки для перехода рожи в рецидивирующую форму — чередование периодов улучшения и обострения болезни.4 Однако чаще болезнь проходит полностью. При своевременном лечении и хорошем иммунном ответе организм избавляется от стрептококков, а кожные покровы постепенно приходят в норму.
Классификация рожи
Все виды рожистого воспаления разделяют по нескольким признакам (табл. 1):
- по тяжести течения;
- по распространенности и характеру местных проявлений;
- по кратности течения.
Классификация помогает правильно поставить диагноз, назначить лечение и дать прогноз заболевания.
Симптомы
С момента попадания возбудителя на кожу до появления первых симптомов проходит от нескольких часов до нескольких суток — этот период называется инкубационным.
Затем заболевание приобретает острое течение. Воздействие токсических продуктов обмена бактерий приводит к развитию интоксикационного синдрома.
У человека внезапно появляется головная и мышечная боль, ломота в суставах, сильный озноб. Температура тела быстро повышается до 39–40 °C. В некоторых случаях наблюдаются тошнота, многократная рвота, судороги, бред. Появление этих симптомов связано с занесением с током крови в головной мозг как самих стрептококков, так и выделяемых ими токсинов.
Спустя несколько часов начинают появляться местные симптомы. Чаще всего происходит развитие рожи на ногах в области голеней (рис. 3). Но патологический процесс может поражать и другие участки тела:
- лицо и волосистую часть головы;
- верхние конечности;
- грудную клетку.
В пораженном участке кожи возникают жжение и болезненные ощущения, зуд, чувство распирания. Это место становится отечным, красным и горячим на ощупь, а во время движения может отмечаться болезненность в ближайших лимфатических узлах — на ногах они располагаются в подколенной ямке и паховой области.
При рожистом воспалении волосистой части головы могут возникать сильные распирающие головные боли.
По мере прогрессирования заболевания выраженность интоксикации нарастает. Сохраняется лихорадка, практически полностью исчезает аппетит, появляются нарушения сна.
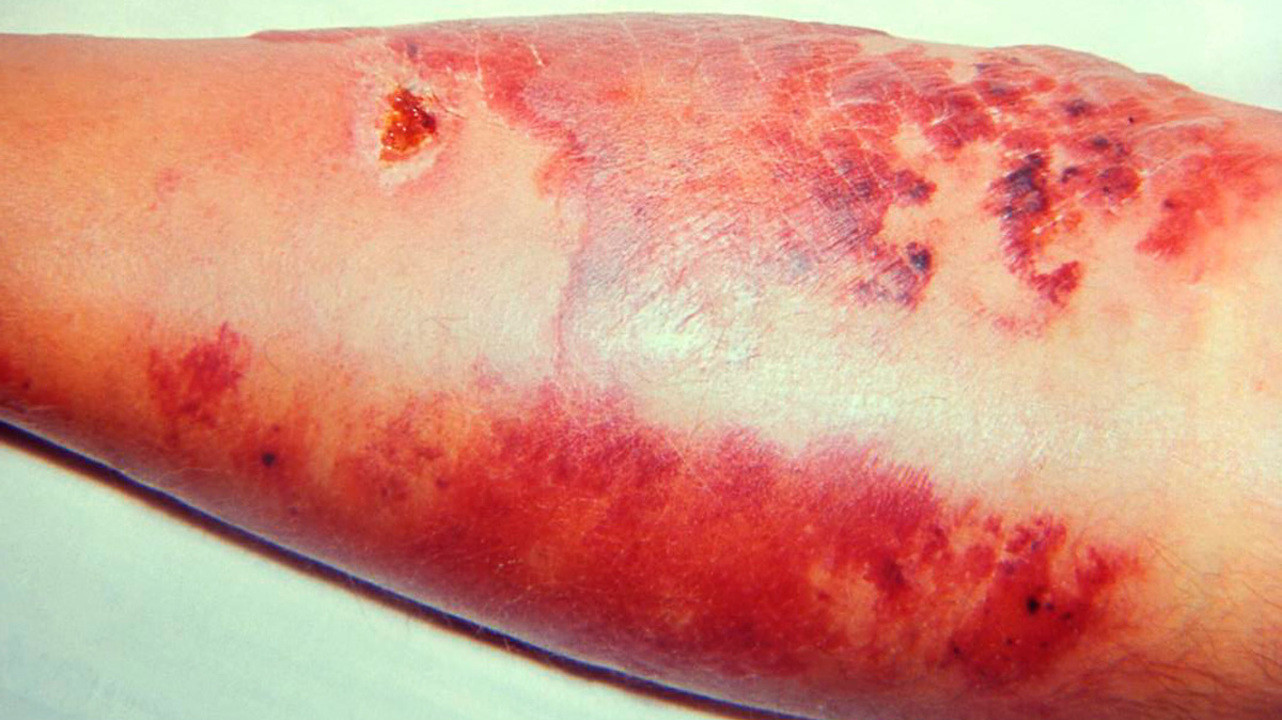
Рожа с эритемой. Источник: PHIL CDC
При поражении кожи лица эритема нередко распространяется на обе щеки и спинку носа, напоминая по своим очертаниям бабочку.
Повышенная температура тела и признаки интоксикации обычно сохраняются от 3 до 10 дней в зависимости от формы заболевания. Затем температура тела постепенно начинает снижаться, аппетит восстанавливается, головные боли проходят, сон нормализуется.
Кожные симптомы заболевания сохраняются дольше — до 15–20 суток. Яркий цвет пятна постепенно бледнеет. Там возникает шелушение в виде мелких чешуек.
На месте воспаления на ноге нередко остается гиперпигментация — изменение нормального цвета кожи на различные тона коричневого. Такие последствия связаны с тем, что в этом месте происходит активизация клеток-меланоцитов, которые начинают с избытком синтезировать красящий пигмент — меланин.
Как понять, что рожа стала хронической?
Полным выздоровлением рожистое воспаление завершается далеко не всегда. Заподозрить формирование хронического очага стрептококковой инфекции с высоким риском возобновления симптомов рожи можно по следующим признакам:
- увеличение и болезненность лимфатических узлов;
- отечность кожи;
- повышенная до 37,0–37,5 °C температура тела.
Если эти симптомы сохраняются даже после улучшения общего самочувствия, это может означать переход воспаления в рецидивирующую форму.
О хронической роже говорят в тех случаях, когда повторные поражения возникают в течение двух лет с момента появления первых симптомов. При этом воспаление должно располагаться на одном и том же месте. Клиническая картина при рецидивах выражена менее ярко: интоксикация умеренная, лимфатические узлы не увеличиваются, а эритема отличается более бледным цветом и отсутствием четких границ.
У пожилых при развитии рожи симптомы обычно выражены ярче, чем у людей молодого и среднего возраста. Повышенная температура тела у них сохраняется не менее месяца, а на фоне заметной интоксикации часто обостряются сопутствующие хронические заболевания. При этом воспалительный процесс обычно не затрагивает ближайшие лимфатические узлы.
Осложнения рожистого воспаления
Осложнения при роже могут быть как местными, так и общими. Локальные осложнения развиваются в 5-10% случаев — они возникают в непосредственной близости от очага воспаления . 7 К ним относятся:
- абсцесс — ограниченное гнойное повреждение мягких тканей в капсуле из соединительной ткани;
- флегмона — нагноение подкожной клетчатки;
- некроз — гибель мягких тканей;
- тромбофлебит — воспаление вен с образованием кровяных сгустков — тромбов;
- лимфангит — воспаление лимфатических сосудов;
- периаденит — воспаление тканей, которые окружают лимфатический узел.
Может ли рожа закончиться ампутацией?
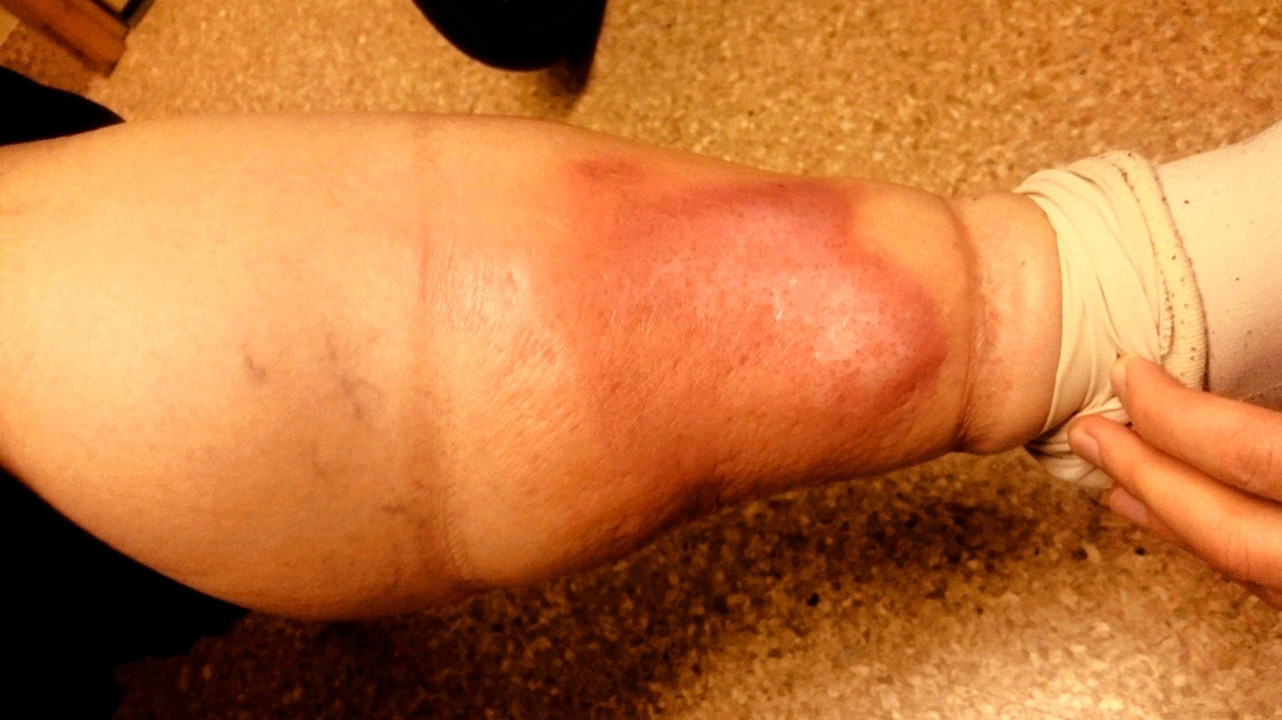
Отек при рожистом воспалении. Источник: Wikipedia
Лечение осложнений рожи часто проводится в стационаре хирургического профиля.
Общие осложнения при рожистом воспалении возникают редко — всего в 0,1-0,5% случаев. 7 Они связаны с проникновением токсинов бактерий в кровеносное русло, которые с током крови разносятся по всему организму и могут вызвать патологии различных органов и систем:
- воспаление легких и плевры;
- менингит — воспаление оболочек головного и спинного мозга;
- миокардит — воспаление сердечной мышцы;
- артрит — воспаление суставов;
- формирование гнойных очагов — абсцессов и флегмон.
Если при роже лечение начинается несвоевременно, то существует риск развития сепсиса — заражения крови с системной воспалительной реакцией. Риск летального исхода у таких пациентов очень высокий — согласно данным ВОЗ, это осложнение вызывает каждую пятую смерть в мире. 8
Диагностика рожи
Определение рожистого воспаления обычно не вызывает сложностей — правильно поставить диагноз помогает характерная клиническая картина заболевания. Основные диагностические критерии:
- острое начало болезни;
- выраженная интоксикация;
- повышение температуры тела до 38,0–40,0 °C;
- преимущественное расположение эритемы на нижних конечностях или на лице;
- увеличение ближайших к очагу поражения лимфатических узлов;
- умеренная болезненность в области кожного воспаления (кроме рожи головы).
При диагностике рожи практически не прибегают к бактериологическим методам исследования. Это объясняется тем, что выделение бета-гемолитического стрептококка группы А из воспалительного очага наблюдается крайне редко.
Определенную роль в диагностике заболевания и прогнозировании его возможных рецидивов играет выявление в крови антистрептококковых антител, например, антистрептолизина-О. Также для поиска стрептококковых инфекций часто используют метод полимеразной цепной реакции (ПЦР). Он позволяет обнаружить наличие в крови даже небольшого количества генетического материала возбудителя инфекционного процесса.
С чем можно спутать рожу?
Несмотря на яркую клиническую картину рожи, в некоторых случаях поставить диагноз бывает не так просто. Рожистое воспаление требует проведения дифференциальной диагностики с другими заболеваниями:
- эризепелоид — свиная рожа;
- гнойные болезни — абсцессы, флегмоны;
- заболевания сосудов — облитерирующий эндартериит;
- дерматиты различного происхождения;
- системная красная волчанка;
- скарлатина;
- туберкулоидная лепра;
- ангионевротический отек.
Всего насчитывают около 50 болезней, которые могут имитировать признаки рожи. Поэтому при необходимости людей с подозрением на рожистое воспаление направляют на консультацию к врачам-аллергологам, инфекционистам, ревматологам и другим смежным специалистам. ⁴
Лечение рожистого воспаления
В соответствии с актуальными клиническими рекомендациями лечение неосложненной рожи проводят в амбулаторных условиях. Госпитализация показана при развитии заболевания у детей раннего возраста и пожилых людей, а также при осложнениях.
Лечение рожи начинают с антибактериальной терапии. Наиболее эффективны против стрептококков антибиотики-пенициллины, цефалоспорины и фторхинолоны. При индивидуальной непереносимости препаратов из этих групп врачи назначают сульфаниламиды, нитрофураны, эритромицин, однако они менее эффективны против возбудителей рожи. Антибиотики используют в средних терапевтических дозах курсом на 7–10 дней. При рецидивирующем рожистом воспалении проводят длительный курс лечения антибиотиком пенициллинового ряда — бициллином. Инъекции препарата выполняют один раз в 21 день на протяжении двух лет.
При частых обострениях показано последовательное применение антибиотиков из двух разных групп. Обычно сначала проводят курс бета-лактонными пенициллинами (ампициллин, оксациллин) или цефалоспоринами, а через 5–7 дней после его окончания назначают линкомицин.
Для уменьшения выраженности интоксикации рекомендуют обильное питье, а в тяжелых ситуациях внутривенно вводят солевые растворы и растворы глюкозы. Улучшить обменные процессы и повысить активность иммунитета помогает витаминотерапия.
Чтобы облегчить симптомы местного воспаления, снять боль и нормализовать температуру тела, назначают нестероидные противовоспалительные средства. Учитывая, что в патогенезе развития рожистого воспаления важную роль играет аллергическая реакция на стрептококки, в комплексную терапию заболевания обязательно включают и антигистаминные (противоаллергические) препараты.
Местное лечение – чем намазать рожу?
Местное лечение проводят только при буллезных формах рожи. Буллы вскрывают при помощи стерильных ножниц, а затем очаг поражения закрывают марлевыми салфетками, которые предварительно смачивают в 0,02% растворе фурацилина. Нежелательно применение антибактериальных мазей с дегтем в составе — они могут вызывать раздражение кожи и тем самым препятствовать скорейшему заживлению кожных дефектов.
В период выздоровления для уменьшения проявлений застоя лимфы и связанной с ним отечности широко применяют аппликации озокерита. С этой же целью на ноги накладывают повязки с теплой нафталановой мазью, а на лицо — аппликации парафина.
В комплексное лечение рожистого воспаления включают и методы физиотерапии. В остром периоде хороший эффект оказывают такие процедуры, как УФ-облучение очага поражения и УВЧ на область ближайших лимфатических узлов. При эритематозно-буллезной и буллезно-геморрагической форме рожи показана низкочастотная лазеротерапия. Но эти методы не заменяют традиционной терапии, поэтому могут быть только дополнительными лечебными мероприятиями.
Прогноз и профилактика
При неосложненном течении и своевременной терапии рожистое воспаление обычно заканчивается выздоровлением. У людей со сниженным иммунитетом, с хроническими заболеваниями, нарушениями лимфообращения кожи и у лиц пожилого возраста возрастает риск развития осложнений рожистого воспаления или перехода его в рецидивирующую форму.
Профилактика заболеваемости рожей основана на соблюдении личной гигиены, тщательной обработке антисептиками любых повреждений кожи, а также своевременном лечении всех очагов хронической стрептококковой инфекции в организме.
Как предупредить рожу?
Чтобы рожа не возникала, следуйте этим правилам:
- следите за чистотой кожных покровов;
- соблюдайте правила гигиены — ежедневно очищайте тело от загрязнений с помощью воды и мыльных растворов, используйте отдельное полотенце для рук, лица и ног;
- своевременно обрабатывайте ранки и трещины на коже растворами антисептиков местного действия, используйте противомикробные мази для профилактики заражения, закрывайте поврежденные участки лейкопластырем или одеждой;
- лечите гнойничковые заболевания согласно рекомендациям дерматологов или хирургов;
- косметические процедуры (маникюр, депиляция) проходите только в специализированных салонах, соблюдающих правила асептики.
Заключение
Рожа — серьезное инфекционное заболевание, которое может привести к целому ряду опасных осложнений. Но при своевременной диагностике и адекватной терапии оно в большинстве случаев заканчивается полным выздоровлением. Для профилактики развития рожистого воспаления важно соблюдать личную гигиену и всегда проводить обработку даже самых незначительных на первый взгляд кожных повреждений. Кроме того, следует регулярно выполнять медицинские осмотры, которые помогут своевременно определить хронические очаги стрептококковой инфекции и начать их лечение. При появлении первых признаков болезни необходимо обращаться к врачу. Попытки самолечения в этом случае не только не приведут к выздоровлению, но могут стать причиной перехода болезни в хроническую форму и развития опасных для здоровья осложнений.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
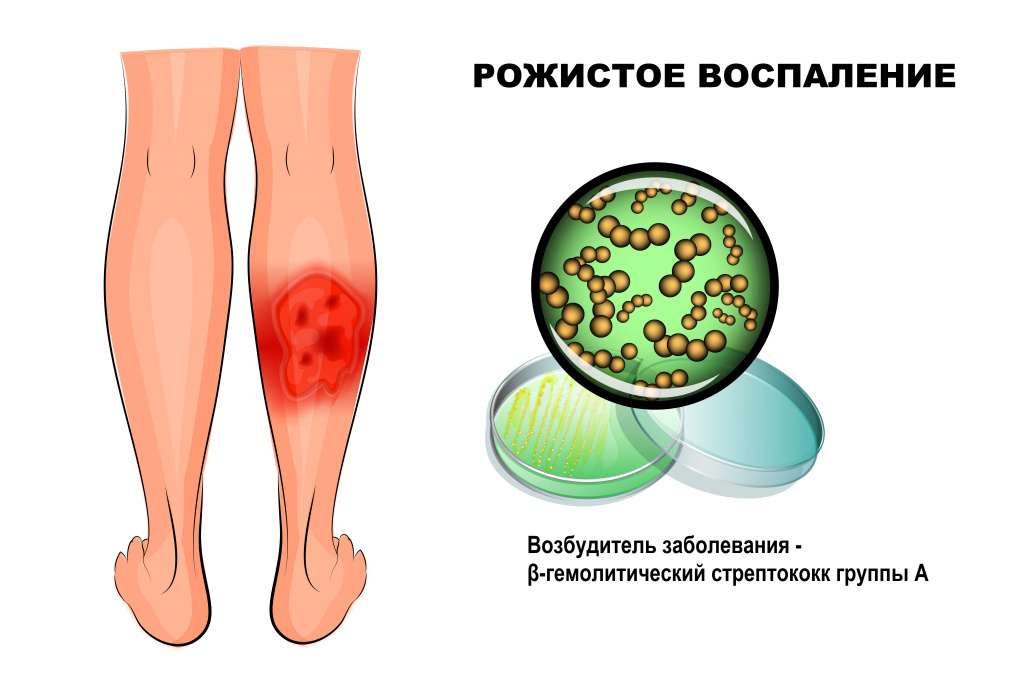
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление - местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление - местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических - до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.

Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление - местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление - местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических - до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
В данной статье представлены актуальные сведения об этиологических факторах, распространённости и способах лечения рожистого воспаления различной локализации в зависимости от формы и тяжести течения воспалительного процесса. Подробно изложен современный взгляд на этиотропную терапию с учетом смены возбудителя заболевания, а также способы повышения эффективности антибактериальных препаратов. Особое внимание уделено вопросам лечения осложнённых форм рожистого воспаления в условиях хирургического стационара. Представлена оценка эффективности применения существующих методов лечения гнойных ран с учетом фаз течения раневого процесса применительно к больным рожистым воспалением. Проанализированы преимущества и недостатки наиболее часто используемых антисептических растворов и мазевых форм. Рассмотрены новые препараты, содержащие молекулы металлов, среди которых особое внимание уделено аквакомплексу титана глицеросольвата. Аквакомплекс титана глицеросольвата обладает противовоспалительным, противоотёчным, анальгезирующим дествием и ускоряет репаративные процессы в ране.

1. Абузярова Е.Н. Комплексное лечение рожи с использованием низкоинтенсивного инфракрасного лазерного излучения: автореф. дис. . канд. мед. наук. – М., 1999. – С. 25.
2. Амбалов Ю.М. Патогенетические и прогностические аспекты рожи: автореф. дис. . канд. мед. наук. – М., 1996. – С. 36.
3. Бала М.А. Рожа: клиника, диагностика, лечение, реабилитация, профилактика / М.А. Бала, А.П. Иванова // Информационно-медицинское обозрение. – Курск, 1999. – № 3. – С. 3–4.
4. Белов Б.С. Современные аспекты А-стрептококковых инфекций // Альянс клинических химиотерапевтов и микробиологов. Инфекция и антимикробная терапия. – 2001. – Т. 3. – № 4. – С. 104–108.
5. Гальперин Э.А. Рожа: учебное пособие /Э.А. Гальперин, P.P. Рыскинд. – М.: Медицина, 1976. – 176 с.
6. Глухов А.А. Клинико-морфологическое обоснование применения гидропрессивной санации и поляризованного облучения при лечении ран мягких тканей в эксперименте /А.А. Глухов, Н.Т. Алексеева, А.В. Лобцов // Вестник экспериментальной и клинической хирургии. – 2010. – Т. 3. – № 2. – С. 133–145.
7. Ефремова О.А., новые подходы к комплексному лечению рожи в хирургической клинике: автореф. дис. . канд. мед. наук. – Уфа, 2010. – С. 22.
8. Еровиченков А.А. Клинико-патогенетическое значение нарушений гемостаза и их коррекция у больных геморрагической рожей: автореф. дис. . д-ра мед. наук. – М., 2003. – С. 34.
10. Жаров М.А. Клинико-лабораторная характеристика и эффективность лечения рожи с применением галавтилина. автореф. дис. . канд, мед. наук. – Нальчик, 2003. – С. 46.
11. Земсков А.М. Клиническая эффективность применения иммунотропных препаратов при гнойных инфекциях /А.М. Земсков, В.М. Земсков, А.И. Токмаков // Хирургия. – 2011. – № 2. – С. 4–10.
12. Канорский И. Лечение флегмонозно-некротической рожи /И. Канорский, К. Липатов // Врач. – 2002. – С. 35–37.
14. Королёв М.П. Комплексное лечение больных с осложнёнными формами рожи / М.П. Королёв, Ю.А. Спесивцев, О.А. Толстов // Вестник хирургии. – 2000. – № 4 – С. 64–69.
15. Конопля А.И. Влияние дерината и его сочетанного применеия с фторхинолонами на факторы врождённого иммунитета у пациентов с различными формами рожи / А.И. Конопля, В.И. Хмелевой // Курский научно-практический вестник. – 2002. – № 2. – С. 93–96.
16. Кузнецов В.П. Влияние эмоксипина на клинические проявления и показатели оксидантно-антиоксидантной системы крови у больных рожей, леченных с применением и без применения гемолизатааутокрови: автореф. дис. . канд. мед. наук. – 1998. – С. 24.
17. Миноранская Н.С., Рожа: учебное пособие для послевузовской подготовки врачей /Н.С. Миноранская, Е.И. Миноранская, П.В. Сарап. – Красноярск 2011.
18. Мохов Е.М. Оценка эффективности местного применения перфторана при лечении нагноительных процессов мягких тканей /Е.М. Мохов, А.Р. Армасов, Г.А. Амруллаев // Вестник экспериментальной и клинической хирургии. – 2011. – Т. 4. – № 1. – С. 90–93.
19. Нагоев Б.С., Князев Р.П. Новые подходы в лечении рожистого воспаления // Бюллетень эсперим. биол. и медицины. – 1999. – Прилож. № 2. – С. 31–32.
20. Погорельская Л.В. Рожа: клиника, диагностика, лечение, фитотерапия : учебное методическое пособие /Л.В. Погорельская, М.Х. Турьянов., В.Ф. Корсун и др. – М., 1996. – 49 с.
21. Притулина Ю.Г. Комплексное лечение рожи с использованием низкоинтенсивной лазеротерапии /Ю.Г. Притулина, И.В. Криворучко, В.В. Шенцова // Актуальные проблемы инфекционной и неинфекционной патологии. – Ростов–на-Дону, 2005. – С. 140–142.
22. Пшеничная Н.Ю. Анализ диагностических ошибок, совершаемых врачами амбулаторно-поликлинического звена (АПЗ) при распознавании рожи /Н.Ю. Пшеничная, Ю.М. Амбалов, Д.В. Донцов, Г.В. Кузнецова, А.Г. Суладзе // Успехи современного естествознания. – 2006. – № 5. – С. 64–65.
23. Пшеничная Н.Ю. Рожа: программа оптимизации диагностики и лечения, фармакоэкономический анализ: автореф. дис. . д-ра мед. наук. – Ростов на Дону, 2005 – С. 36.
24. Рыбалко А.Е. Активная хирургическая тактика при лечении тяжелых форм рожи / А.Е. Рыбалко, П.М. Лаврешин, Е.В. Милосердова // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2001. – Приложение № 15. – С. 154.
25. Рыбалко А.Е. Опыт лечения больных с осложнёнными формами рожи / А.Е. Рыбалко, П.М. Лаврешин, М.П. Лаврешин // Инфекции в хирургии: материалы Всеросийской научно-практической конференции хирургов. – Пятигорск, 2001 – С. 127.
26. Сальников Е.В. Аппликационная раневая сорбция в комплексном лечении рожистого воспаления: автореф. дис. . канд. мед наук. – Ярославль, 1999. – С. 22.
27. Тетерин И.И. Опыт лечения флегмонозно-некротической формы рожи / И.И. Тетерин, Г.К. Жердин // Бюллетень ВСНЦ СО РАМН. – 2005. – № 3 (41).
28. Шабловская Т.А. Современные подходы к комплексному лечению гнойно-некротических заболеваний мягких тканей / Т.А. Шабловская, Д.Н. Панченков // Вестник экспериментальной и клинической хирургии. – 2013. – Т. VI. – № 4 (21). – С. 498–517.
29. Фролов А.П. Этиопатогенетические особенности развития некротической рожи, её прогнозирования и принцип комплексного лечения: автореф. дис. . канд. мед. наук. – Иркутск, 2003. – 23 с.
30. Фролов В.М., Лечение больных рожей нижних конечностей, сочетанной с микозами стоп, экземой и сахарным диабетом /В.М. Фролов, Н.А. Пересадин, Ю.Г. Пустовой // Вестник дерматологии и венерологии. – 1993. – № 6. – С. 53–56.26.
31. Фролов В.М. Иммуномодулирующий эффект нуклеината натрия и спленина при рецидивах рожистой инфекции / В.М. Фролов, Н.А. Пересадин, Ю.Г. Пустовой, Ю.Н. Коробка // Иммунология. – 1991. – № 1. – С. 60–61.
32. Фролов В.М. О возможности повышения антибактериальной терапии рожи комбинацией метилурацила с продигиозаном / В.М. Фролов, В.Е. Рычнев // Антибиотики и мед. биотехнология. – 1985. – Т. 30. – № 5. – С. 375–378.
34. Черкасов В.Л., Еровиченков А.А. Рожа: клиника, диагностика, лечение // РМЖ. – 1999. – Т. 7; № 8. – С. 5–8.
35. Crickx B. Erysipelas: evolution under treatment, complications and hospital // Ann. Dermatol. Venereol. – 2001. – Vol. 128. – Р. 358–362.
37. Doerler M., Reich-Schupke S., Altmeyer P., Stücker M. Impact on wound healing and efficacy of various leg ulcer debridement techniques // JDDG: Journal der Deutschen Der matologischen Gesellschaft. – 2012. – № 10 (9). – Р. 624–631.
38. Sweeney I.R., MiraftabM., Collyer G.A critical review of modern and emerging absorbent dressings used to treat exuding wounds // Int. Wound J. – 2012. – № 9 (6). – Р. 601–612.
Рожистое воспаление традиционно считается инфекционной болезнью, протекающей с тяжелыми осложнениями и высокой летальностью [5, 33].
Сегодня болезнь характеризуется стабильно высоким уровнем заболеваемости, не имеющим тенденции к значительному снижению. Официально случаи рожистого воспаления не регистрируют, поэтому фактически точные сведения о заболеваемости отсутствуют. По выборочным данным средняя заболеваемость рожистым воспалением в России составляет 12–20:10 000, а в странах Европы – 4,3:10 000 взрослого населения. В структуре инфекционной патологии рожистое воспаление занимает четвертое место после заболеваний дыхательного тракта и вирусных гепатитов. Заболевание регистрируется преимущественно в старших возрастных группах [7, 15, 23].
В последнее десятилетие клиническими и эпидемиологическими наблюдениями многих авторов отмечено изменение клинической симптоматики и течения рожистого воспаления. Наблюдается тенденция резкого увеличения числа пациентов с деструктивными формами рожистого воспаления (около 19 % случаев заболеваний осложняется гнойно-некротическими процессами, протекающими по типу некротического фасциита или распространенного целлюлита). Такие пациенты подлежат комплексному, в том числе и оперативному, лечению в условиях общехирургического стационара [12, 14, 23].
Лечение больных рожистым воспалением комплексное и проводится дифференцированно с учетом характера местных проявлений, тяжести течения заболевания и наличия осложнений [17].
Больные с легким течением первичной рожи могут лечиться в амбулаторно-поликлинических условиях. Показаниями к госпитализации в стационар является средне-тяжелое или тяжелое течение, локализация воспалительного процесса на лице, рецидивы заболевания [17, 20, 22].
Неосложнённые формы рожистого воспаления находятся в компетенции клиники инфекционных болезней. Больные с гнойными осложнениями или некрозами, а также с буллезной и геморрагической формами госпитализируются в хирургические стационары.
Комплекс лечебных мероприятий обычно включает этиотропную, десенсибилизирующую, дезинтоксикационную, симптоматическую терапию [17, 9].
Традиционно, исходя из стрептококковой природы заболевания, препаратами выбора для лечения больных рожей считаются β-лактамы (пенициллины и цефалоспорины) [17, 33]. Однако при деструктивных формах заболевания эти препараты малоэффективны.
В развитии осложнённых форм рожистого воспаления основную роль играет не монокультура β-гемолитического стрептококка группы А, а ассоциация бактериальных патогенов (золотистый стафилококк, коагулазонегативный стафилококк и бактерии сем. Enterobacteriace) [25, 29]. Такой набор возбудителей требует включения в антибактериальную терапию препаратов более широкого спектра или их комбинаций, например препаратов группы фторхинолонов и макролидов [30].
В последние годы наблюдается постепенное снижение эффективности линкомицинотерапии, которая традиционно считалась эффективной в отношении L-форм стрептококков [10].
Для повышения результативности антибактериальных препаратов и одновременного снижения числа и выраженности аллергических реакций рекомендуется осуществлять эндолимфатическое введение антибиотиков. Однако этот метод применим лишь для ограниченного круга пациентов без нарушения периферического лимфо- и кровообращения.
С целью оптимизации антибактериальной терапии ряд исследователей считает перспективным применение системной энзимотерапии. Сочетанное применение антибактериальных препаратов с Вобэнзимом и Флогэнзимом повышает концентрацию антибиотиков в очаге воспаления, а также снижает их токсичность и побочные действия [26].
Имеются публикации, посвященные использованию комплекса природных цитокинов (перфузата ксеноселезенки) методом непрямой эндолимфатической терапии [10]. Однако широкого применения в клинике данный метод не нашёл.
Таким образом, ведущее место в лечении больных рожистым воспалением занимает антибактериальная терапия. Выбор препарата и способ его введения зависят от индивидуальной переносимости, чувствительности возбудителя и условий лечения.
С другой стороны, с развитием иммунологии меняется представление о роли иммунитета в патогенезе инфекционных и гнойно-септических заболеваний. Меняется и качественный подход к лечению данной категории больных.
При рожистом воспалении наблюдается дисбаланс в системе клеточного и фагоцитарного звеньев иммунитета. В остром периоде заболевания происходит достоверная супрессия Т-зависимого звена иммунитета. В отношении состояния В-зависимого звена данные весьма противоречивы. Однако большинство исследователей сходятся во мнении, что в период разгара заболевания количество иммуноглобулинов классов А, М, G снижено, особенно у пациентов с рецидивирующими и осложнёнными формами. В периоде рековалесценции концентрация иммуноглобулинов без дополнительной стимуляции не достигает показателей здоровых лиц [2, 3, 20]. С целью устранения этих нарушений весьма перспективным является применение препаратов иммуномодулирующего и иммунокорректирующего действия. Получены положительные результаты при включении в комплексное лечение больных рожистым воспалением таких препаратов, как нуклеинат натрия, левомизол, пентоксил, глутоксим, продигиозан, иммунофан и др. [11, 17, 31].
Рожистое воспаление характеризуется выраженной интоксикацией, которая нередко возникает раньше местной эритемы и во многом определяет последующее течение заболевания. Поэтому дезинтоксикационную терапию назначают с первых дней заболевания. Объем инфузионной терапии подбирается индивидуально, учитывая форму заболевания и степень выраженности симптомов интоксикации [2, 4, 9,17].
В качестве десенсибилизирующей терапии при легком и среднетяжелом течении заболевания показаны антигистаминные препараты. Сегодня из этой группы наиболее эффективными препаратами являются супрастин, кларотадин, цетиризин и лоратадин [17].
При рецидивирующей форме рожистого воспаления на фоне выраженного лимфостаза целесообразно применение глюкокортикоидов. Назначается дексаметазонил и преднизолон внутрь или внутривенно в зависимости от тяжести течения болезни [25, 34].
С целью коррекции микроциркуляторных расстройств целесообразно применение антиагрегантов (пентоксифиллин, тиклопидин, плавикс) [8, 17].
Определённые положительные результаты получены при применении озонотерапии. Целью этой методики является подавление свободнорадикальных реакций в очаге воспаления и запуск антиоксидантных механизмов. Озонотерапия способствует улучшению трофики в очаге воспаления, восстановлению структурной и функциональной полноценности клеток, а также нормализации показателей перекисного окисления липидов [10, 16].
Для купирования процессов перекисного окисления липидов также известно назначение антигипоксантов и антиоксидантов (мексидол, актовегин, эмоксипин).
Местное лечение рожистого воспаления следует проводить лишь при наличии обширных буллезных элементов, некрозов и гнойных осложнений [12, 14, 33].
В остром периоде при эритематозно-буллезной форме рожистого воспаления неповрежденные пузыри вскрывают, после выхода экссудата накладывают повязки с жидкими антисептиками (фурацилин, риванол, димексид и др). Наложение на эритематозную поверхность ихтиоловой мази, мази Вишневского приводит к образованию обширных булл, поверхностных некрозов и контактных дерматитов [12, 14, 33].
Больные с осложнёнными формами рожистого воспаления подлежат хирургическому лечению. Вскрытие гнойника с иссечением некротизированных тканей следует проводить в кратчайшие сроки с момента поступления больного в стационар. Радикальное пособие рассматривается как единственный метод предупреждения инфекционно-токсического шока у этой категории больных. Сочетание хирургического вмешательства с местными аппликациями противовоспалительных средств позволяет добиться быстрой регрессии воспаления [9, 10, 24, 27].
Интересным представляется вопрос о выборе препарата для местных аппликаций. Выбор лекарственного средства зависит от конкретной фазы течения раневого процесса [15, 36].
По-прежнему в практике гнойной хирургии для санации гнойных очагов широко используются антисептические средства, такие как мирамистин и диоксидин, 0,05 % раствор хлоргексидина или 3 % раствор перекиси водорода [15, 28].
Однако в литературе стали встречаться данные о наличии ряда побочных эффектов у данных препаратов. Растёт резистентность микроорганизмов к диоксидину, а 3 % перекись водорода оказывает цитолитический эффект на грануляционную ткань [15, 37].
Кроме того, применение жидких антисептиков в фазу активной экссудации требует 2–3 перевязок в сутки. Известно, что тампоны, помещенные в рану, быстро высыхают и теряют свои осмотические свойства, необходимые для очищения раны от гноя [29].
Для местного лечения ран мягких тканей активно используются и мазевые лекарственные средства на основе диоксидина, мирамистина, левомицетина. Особую группу препаратов составляют лекарственные средства на основе соединений металлов. В хирургической практике успешно используются сетчатые материалы, содержащие ионы серебра, например Atrauman Ag, Physiotulle Ag, Biatain Ag. Применительно к ранам на фоне рожистого воспаления хорошо зарекомендовал себя аквакомплекс титана глицеросольвата. Препарат обладает противовоспалительным, противоотёчным, анальгезирующим действием, не вызывая побочных эффектов [39].
Положительный местный эффект оказывает применение физиотерапевтических методов. В клинике активно назначают ультрафиолетовое облучение и ультравысокочастотную терапию очага воспаления в остром периоде заболевания [1, 19, 34]. Эффективно ультрафиолетовое облучение аутологичной крови, которое проводится в зависимости от тяжести течения заболевания от 2 до 12 сеансов с интервалами 1–2 суток.
Широкое распространение в медицине получило применение лазерной терапии. Она обладает выраженным противовоспалительным эффектом, нормализует микроциркуляцию в очаге воспаления, восстанавливает реологические свойства крови, усиливает репаративные процессы. Методы низкоинтенсивной лазеротерапии неинвазивны, поэтому легко переносятся пациентами [21, 30, 35].
Таким образом, сегодня в арсенале практикующих врачей находится огромное количество современных препаратов в различных комбинациях и способах применения. Сочетание симптомов общего и местного воспаления требует особого комплексного подхода с учетом характера и тяжести заболевания.
Рецензенты:
Чередников Е.Ф., д.м.н., профессор, заведующий кафедрой факультетской хирургии, ВГМА им. Н.Н. Бурденко, г. Воронеж;
Что такое рожа (или рожистое воспаление)?
Рожа или рожистое воспаление – серьезное инфекционное заболевание, внешними проявлениями которого является прогрессирующие поражение (воспаление) кожного покрова.
Слово рожа произошло от французского слова rouge, что в переводе означает – красный.
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место - после острых респираторных и кишечных инфекций, вирусных гепатитов, особенно часто регистрируется в старших возрастных группах. От 20 до 30 лет рожей страдают в основном мужчины, чья профессиональная деятельность связана с частой микротравматизацией и загрязнением кожи, а также с резкими сменами температуры. Это водители, грузчики, строители, военные и т. д. В старшей возрастной группе большая часть больных – женщины. Рожистое воспаление обычно появляется на ногах и руках, реже – на лице, еще реже – на туловище, в промежности и на половых органах. Все эти воспаления хорошо заметны окружающим и вызывают у больного чувство острого психологического дискомфорта.
Причина заболевания
Причина заболевания – проникновение стрептококка через поврежденную царапинами, ссадинами, потертостями, опрелостью и т.п. кожу.
Около 15% людей могут являться носителями этой бактерии, но при этом не болеют. Потому что для развития недуга необходимо, чтобы в жизни больного присутствовали также определенные факторы риска или предрасполагающие заболевания.
- нарушения целостности кожи (ссадины, царапины, уколы, потертости, расчесы, опрелость, трещины);
- резкая смена температуры (как переохлаждение, так и перегрев);
- стрессы;
- инсоляция (загар);
- ушибы, травмы.
Очень часто рожа возникает на фоне предрасполагающих заболеваний: грибка стопы, сахарного диабета, алкоголизм, ожирения, варикозной болезни вен, лимфостаза (проблемы с лимфатическими сосудами), очагов хронической стрептококковой инфекции (при роже лица – тонзиллит, отит, синусит, кариес, пародонтит; при роже конечностей – тромбофлебит, трофические язвы), хронических соматических заболеваний, снижающих общий иммунитет (чаще в пожилом возрасте).
Стрептококки широко распространены в природе, относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период.
Источником инфекции при этом являются как больные, так и здоровые носители.
Признаки, характерные для рожистого воспаления
Клиническая классификация рожи основана на характере местных изменений (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая, буллезно-геморрагическая), на тяжести проявлений (легкая, среднетяжелая и тяжелая), на кратности возникновения заболевания (первичная, рецидивирующая и повторная) и на распространенности местных поражений организма (локализованная - ограниченная, распространенная).
Заболевание начинается остро с появления озноба, общей слабости, головной боли, мышечных болей, в ряде случаев - тошноты и рвоты, учащения сердцебиения, а также повышения температуры тела до 39,0-40,00С, в тяжелых случаях могут быть судороги, бред, раздражение мозговых оболочек. Через 12-24 ч с момента заболевания присоединяются местные проявления заболевания - боль, покраснение, отек, жжение и чувство напряжения пораженного участка кожи. Местный процесс при роже может располагаться на коже лица, туловища, конечностей и в отдельных случаях - на слизистых оболочках.
При эритематозной форме рожи пораженный участок кожи характеризуется участком покраснения (эритемой), отеком и болезненностью. Эритема имеет равномерно яркую окраску, четкие границы, склонность к периферическому распространению и возвышается над кожей. Ее края неправильной формы (в виде зазубрин, "языков пламени" или другой конфигурации). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма заболевания начинается так же, как и эритематозная. Однако спустя 1-3 сут с момента заболевания на месте эритемы происходит отслойка верхнего слоя кожи и образуются различных размеров пузыри, заполненные прозрачным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма рожи протекает с теми же проявлениями, что и эритематозная. Однако в этих случаях на фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая рожа имеет практически те же проявления, что и эритематозно-буллезная форма заболевания. Отличия состоят только в том, что образующиеся в процессе заболевания на месте эритемы пузыри заполнены не прозрачным, а геморрагическим (кровянистым) содержимым.
Легкая форма рожи характеризуется кратковременной (в течение 1-3 сут), сравнительно невысокой (до 39,0оС) температурой тела, умеренно выраженной интоксикацией (слабость, вялость) и эритематозным поражением кожи одной области. Среднетяжелая форма рожи протекает с относительно продолжительной (4-5 сут) и высокой (до 40,0оС) температурой тела, выраженной интоксикацией (резкая общая слабость, сильная головная боль, анорексия, тошнота, рвота и др.) с обширным эритематозным, эритематозно-буллезным, эритематозно-геморрагическим поражением больших участков кожи. Тяжелая форма рожи сопровождается продолжительной (более 5 сут), очень высокой (40,0оС и выше) температурой тела, резкой интоксикацией с нарушением психического статуса больных (спутанность сознания, делириозное состояние - галлюцинации), эритематозно-буллезным, буллезно-геморрагическим поражением обширных участков кожи, часто осложняющимся распространенными инфекционными поражениями (сепсисом, пневмонией, инфекционно-токсическим шоком и др.).
Рецидивирующей считается рожа, возникшая на протяжении 2 лет после первичного заболевания на прежнем участке поражения. Повторная рожа развивается более чем через 2 года после предыдущего заболевания.
Рецидивирующая рожа формируется после перенесенной первичной рожи вследствие неполноценного лечения, наличия неблагоприятных сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др.), развития иммуной недостаточности.
Осложнения
Прогноз
Прогноз благоприятный. При часто рецидивирующей роже может возникнуть слоновость, нарушающая трудоспособность.
Профилактика рожистого воспаления
Предупреждение травм и потертостей ног, лечение заболеваний, причиной которых является стрептококк.
Частые рецидивы (более 3 в год) в 90% случаев оказываются следствием сопутствующего заболевания. Поэтому лучшей профилактикой второго и последующих пришествий рожи является лечение основного заболевания.
Но также существует и медикаментозная профилактика. Для больных, которых рожистое воспаление мучает регулярно, существуют специальные антибиотики пролонгированного (медленного) действия, мешающие стрептококку размножаться в организме. Эти лекарства надо принимать длительное время – от 1 месяца до года. Но принять решение о необходимости такого лечения может только врач.
Что может сделать Ваш врач?
Лечат рожу, как и любое другое инфекционное заболевание, антибиотиками. Легкую форму – амбулаторно, средние и тяжелые – в стационаре. Помимо препаратов применяется физиотерапия: УФО (местное ультрафиолетовое облучение), УВЧ (ток высокой частоты), терапия лазерами, работающими в инфракрасном световом диапазоне, воздействие слабыми разрядами электротока.
Объем лечения определяет только врач.
Что можете сделать Вы?
При появлении первых же признаков нужно обратиться к врачу. Нельзя затягивать с лечением, чтобы избежать серьезных осложнений.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
Читайте также:

