Стрептококковая инфекция с менингитом
Обновлено: 15.04.2024
Стрептококковый менингит. Стафилококковый менингит
Стрептококковый менингит встречается гораздо реже, чем пневмококковый, и еще реже, чем менингококковый, отличается бурным началом и тяжелым течением. Как правило он вторичный и связан с гематогенным заносом в оболочки мозга стрептококка. Возникает, например, при роже, сепсисе, инфекционном эндокардите обычно у детей и пожилых лиц, а также у страдающих болезнями обмена, алкоголизмом и кахексией (Н.К. Розенберг). Возможен у лиц, длительно получавших глюкокортикоиды, на фоне каких-либо гнойно-воспалительных заболеваний стрептококковой этиологии.
Разновидностью стрептококкового гнойного менингита является энтерококковый менингит, вызванный фекальным стрептококком (энтерококком), развивающийся обычно при энтерококковой септицемии. Он отличается тяжелым течением и неэффективностью при нем пенициллина. Лечебный эффект дают хлорамфеникол (левомицетин), тетрациклин, ауреомицин и др.
Стафилококковый менингит прогностически относится к числу самых неблагоприятных. Летальность при нем, по данным 30-летней давности, достигала 40-60%. Высокой остается летальность и в современных условиях, так как высока частота антибиотикорезистентных штаммов стафилококка, включая пенициллиноустойчивые. Позднее обнаружение стафилококка в СМЖ задерживает раннее применение адекватного антибиотика. Современная терапия менингита начинается вполне обоснованно с пенициллина из-за опасности пропустить наиболее часто встречающийся менингококковый менингит.
Последний в большинстве случаев поддается эффективному лечению массивными дозами (24 млн в сутки) пенициллина в связи с сохраняющейся высокой чувствительностью к нему менингококка. Развитию стафилококкового менингита предшествуют пневмонии, абсцессы различной локализации, пиодермии, сепсис, инфекционный эндокардит, воспаления ЛОР-органов, остеомиелиты. По патогенетической сути он, так же как и стрептококковый менингит, является вторичным метастатическим. Стафилококковый менингит начинается остро с озноба, головной боли и высокого подъема температуры.
Быстро развивается МС, нарушается сознание вплоть до коматозного состояния. Часты симптомы поражения нервной системы очагового характера. Менингеальный синдром нередко маскируется общим тяжелым септическим состоянием больного. Стафилококковый сепсис может осложняться развитием гнойного менингоэнцефалита и инфекционного эндокардита. Для стафилококкового менингита типична склонность к абсцедированию головного мозга и блоку ликворных путей, что затягивает болезнь и полное выздоровление больного.
Гонококковый менингит в отечественных руководствах по инфекционным болезням не описан. Даже в старых изданиях, посвященных гонококковому сепсису, нет сведений о вторичном поражении мозговых оболочек при гонорее. Однако возможно развитие клинической картины гонококкового сепсиса с метастатическими поражениями суставов (артрит, тендовагинит) и сердца (эндокардит). В наши дни необычайного роста венерических болезней при частом их самолечении следует помнить и о гонококковом сепсисе, дававшем в прошлом, по данным Н.К. Розенберга, летальность до 30-43%. Менингит гонококковой этиологии возникает метастатически из очагов первичного поражения (уретрит и вульвовагинит) и склонен к образованию спаек и блоку ликворных путей.
Симптоматология поражения оболочек мозга не отличается от таковой при гнойных менингитах другой этиологии СМЖ мутная, зеленоватая. Плеоцитоз относительно небольшой, нейтрофильный. При бактериоскопии наблюдается обилие грамотрицательных бактерий.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Стрептококковый менингит - (m. streptococcica) гнойный менингит, возникающий при генерализации стрептококковой инфекции или при проникновении возбудителей в мозговые оболочки из близлежащих органов (среднего уха, околоносовых пазух и др.). Характеризуется бурным началом с развитием отека-набухания головного мозга, энцефалической очаговой симптоматики, поражением других органов и систем.
Что провоцирует / Причины Стрептококкового менингита:
Возбудителем менингита являются стрептококки, которые представляют собой сферические или овоидные клетки размером 0,5–2,0 мкм, в мазках располагающиеся парами или короткими цепочками, при неблагоприятных условиях могут приобретать вытянутую или ланцетовидную форму, напоминая коккобациллы. Неподвижны, спор и капсул не образуют, анаэробы или факультативные анаэробы, температурный оптимум - 37 °С. По наличию спе¬цифических углеводов в клеточной стенке выделяют 17 серогрупп, обозначаемых заглавными буквами латинского алфавита.
Гемолитические стрептококки группы А являются основными возбудителями болезней у человека. Они ответственны за фарингиты, скарлатину, целлюлиты, рожистые воспаления, пиодермии, импетиго, стрептококковый синдром токсического шока, септический эндокардит, острый гломерулонефрит и другие заболевания.
Стрептококки группы В заселяют носоглотку, ЖКТ и влагалище. Серовары 1а и 111 тропны к тканям ЦНС и дыхательных путей и наиболее часто вызывают менингиты и пневмонии у новорожденных, а также поражения кожных покровов, мягких тканей, пневмонии, эндокардиты, менингиты и эндометриты, поражения мочевых путей и осложнения хирургических ран при кесаревом сечении.
Возбудителем менингита является гемолитический или зеленящий стрептококк, обладающий выраженными токсическими свойствами, которые обусловливают вирулентность микроба и его агрессивность. Основными из них являются: фимбриальный белок, капсула и С5а-пептидаза.
Фимбриальный белок - основной фактор вирулентности, являющийся типоспецифическим антигеном. Он препятствует фагоцитозу, связывает фибриноген, фибрин и продукты их деградации, адсорбирует их на своей поверхности, маскируя рецепторы для компонентов комплемента и опсонинов, вызывает активацию лимфоцитов и образование антител с низким аффинитетом.
Капсула является вторым по значимости фактором вирулентности. Она защищает стрептококи от антимикробного потенциала фагоцитов и способствует адгезии к эпителию.
Третьим фактором вирулентности является С5а-пептидаза, которая подавляет активность фагоцитов. Важную роль в патогенезе играют также стрептокиназа, гиалуронидаза, эритрогенные (пирогенные) токсины, кардиогепатический токсин, стрептолизин О и S.
Несмотря на широкое распространение стрептококковой инфекции с обширной и разнообразной патологией, гнойные менингиты стрептококковой природы встречаются редко. Возбудителями являются гемолитический и зеленящий стрептококки (И. Г. Вайнштейн, Н. И. Гращенков, 1962). Подчеркивая редкость заболевания, Ноуnе и Herzen (1950) указывают, что в мировой литературе до 1948 г. они нашли только 63 случая стрептококкового менингита. По статистическим данным, стрептококковый менингит наблюдается преимущественно у грудных и маленьких детей, чаще возникая в период стрептококковой септицемии при гнойном отите, роже лица, воспалении придаточных полостей носа, эндокардите, тромбофлебите мозговых синусов и других гнойных очагах (Biedel, 1950; Baccheta, Digilio, 1960; Mannik, Baringer, Stokes, 1962). В значительном проценте случаев источник гнойного менингита остается невыясненным (Hoyne, Herzen, 1950).
Эпидемиология
Резервуаром является больной человек или бактерионоситель. Основные пути передачи: контактный, воздушно-капельный и алиментарный (через инфицированные пищевые продукты, например молоко). Болеют дети любого возраста, но чаще новорожденные, у которых менингит развивается как проявление сепсиса. У 50 % новорожденных наиболее часто заражение происходит вертикальным путем - при прохождении плода по родовым путям, инфицированным стрептококками.
Значительная колонизация родовых путей матери стрептококками приводит к раннему развитию менингита (в течение первых 5 суток), а у детей, инфицированных небольшой дозой, менингит развивается значительно позднее (от 6 суток до 3 мес.). У 50 % больных новорожденных, не имеющих конкретного очага инфицирования, менингит развивается в течение 24 часов, при этом смертность достигает 37 %. Из общего числа детей с поздними проявлениями инфицирования, развития менингита и бактериемии погибают 10–20 %, а у 50 % выживших детей наблюдаются грубые остаточные явления. У больных септическим эндокардитом менингит может возникнуть как результат эмболии сосудов мозговых оболочек.
Патогенез (что происходит?) во время Стрептококкового менингита:
Чаще всего входными воротами инфекции являются поврежденные кожные покровы (опрелости, участки мацерации, ожоги, раны), а также слизистые оболочки носоглотки, верхних дыхательных путей (стрептодермия, флегмона, абсцесс, гнойно-некротический ринит, назофарингит, отит, трахеобронхит и др.). Однако в большинстве случаев источник развития гнойного менингита выявить не удается. Исход инфицирования стрептококком новорожденного ребенка в прямой степени зависит от состояния его клеточных и гуморальных факторов защиты и величины инфицирующей дозы.
В месте внедрения стрептококк вызывает не только катаральное, но и гнойно-некротическое воспаления, откуда быстро разносится по всему организму лимфогенно или гематогенно. Находящийся в крови стрептококк, его токсины, ферменты, приводят к активации и повышению уровня биологически активных веществ, нарушению гемостаза, обменных процессов с развитием ацидоза, повышением проницаемости клеточных и сосудистых мембран, а также ГЭБ. Это способствует проникновению стрептококка в ЦНС, поражению мозговых оболочек и вещества мозга.
Симптомы Стрептококкового менингита:
Клинические проявления стрептококкового менингита не имеют специфических черт, отличающих его от других вторичных гнойных менингитов.
Заболевание начинается остро, с повышения температуры тела, анорексии, озноба, головной боли, рвоты, иногда повторной, выраженных менингеальных симптомов. Возможно развитие энцефалических проявлений в виде нарушения сознания, клонико-тонических судорог, тремора конечностей. Характерными для стрептококкового менингита являются признаки тяжелой септицемии: высокая с большими размахами температура тела, геморрагическая сыпь, увеличение размеров сердца, глухость сердечных тонов. Закономерно страдают функции паренхиматозных органов, возникает гепатолиенальный синдром, почечная недостаточность, поражение надпочечников. При остром течении болезни признаки тяжелой септицемии и энцефалические проявления могут преобладать над менингеальными симптомами. Стрептококковый менингит при эндокардите часто сопровождается поражением сосудов мозга с кровоизлияниями в подпаутинное пространство, ранним возникновением очаговой симптоматики. Характерно развитие отека-набухания головного мозга, но абсцессы мозга развиваются редко.
Стафилококковый и стрептококковый менингиты, как правило, бывают вторичными. Выделяют контактные и гематогенные формы. Контактные гнойные мненигиты развиваются при остеомиелите костей черепа и позвоночника, эпидурите, абсцессе мозга, хроническом гнойном среднем отите, синусите. Гематогенные менингиты возникают при сепсисе, остром стафилококковом и стрептококковом эндокардите. Воспалительный процесс в оболочках мозга характеризуется склонностью к абсцедированию.
Начало болезни острое. Основной жалобой являются сильные головные боли разлитого или локального характера. Со 2-3-го дня болезни выявляется менингеальная симптоматика, общая гиперестезия кожи, иногда судорожный синдром. Часто поражаются черепные нервы, возможно появление патологических рефлексов, в тяжелых случаях наблюдаются расстройства сознания и нарушение стволовых функций. Цереброспинальная жидкость опалесцирующая или мутная, ее давление резко повышено; плеоцитоз преимущественно нейтрофильный или смешанный в пределах от нескольких сотен до 3-3 тыс. клеток в 1 мкл; содержание сахара и хлоридов снижено, белка повышено. При исследовании крови обнаруживают нейтрофильный лейкоцитоз, увеличение СОЭ. Диагноз основывается на данных анамнеза, клинических проявлениях и результатах исследования крови и цереброспинальной жидкости (обнаружение в них возбудителя).
Необходимо раннее активное лечение первичного гнойного очага на фоне антибактериальной терапии оксациллином, аминогликозидами, цефалоспоринами, бисептолом и др. (в зависимости от чувствительности выделенного штамма возбудителя). Антибактериальную терапию сочетают с применением антистафилококкового гамма-глобулина, антистафилококковой плазмы, бактериофага, иммуномодуляторов. Прогноз тяжелый, определяется как непосредственным поражением ЦНС, так и течением общего септического процесса.
Диагностика Стрептококкового менингита:
Основные диагностические критерии стрептококкового менингита:
1. Эпиданамнез: заболевание развивается на фоне стрептококкового сепсиса, реже - другого стрептококкового заболевания, возбудитель распространяется гематогенно или лимфогенно, болеют дети любого возраста, но чаще новорожденные.
2. Начало менингита острое, с развитием признаков тяжелой септицемии: значительных размахов температурной реакции, наличия геморрагической сыпи, гепатолиенального синдрома и выраженных менингеальных симптомов.
3. Нередко быстро развивается отек-набухание головного мозга, энцефалическая очаговая симптоматика.
4. Часто протекает с вовлечением в инфекционный процесс других жизненно важных органов и систем (печени, сердца, легких, надпочечников).
5. Выделение гемолитического стрептококка из ЦСЖ, крови подтверждает этиологический диагноз.
Лабораторная диагностика
Общий анализ крови. В периферической крови обнаруживается лейкоцитоз, нейтрофилез, сдвиг формулы крови влево, повышенная СОЭ.
Исследование ликвора. В цереброспинальной жидкости выявляется высокий нейтрофильный плеоцитоз (тысячи клеток в 1 мкл), повышение содержания белка (1–10 г/л) и снижение уровня глюкозы. При бактериоскопии обнаруживают грамотрицательные кокки.
Бактериологическое исследование. Выделение возбудителя является наиболее достоверным методом. Производят его путем посева крови, слизи из носа и зева, мокроты, ликвора на кровяной агар. На жидких средах стрептококки дают придонный, поднимающийся вверх рост. Для дифференцирования выявленные микроорганизмы засевают на тиогликолевую среду, полужидкий агар.
Бактериоскопическое исследование. При бактериоскопии в мазках выявляют типичные грамположительные кокки, образующие короткие цепочки, но могут быть обнаружены и полиморфные формы.
Серологическое исследование. Серотипирование проводят в реакции латекс-агглютинации или коагглютинации с помощью моноклональных антител, меченных флюоресцинами.
Лечение Стрептококкового менингита:
Вторичный гнойный менингит протекает не менее тяжело, чем менингококковый менингит. Лечение надо начинать уже на догоспитальном этапе с введения пенициллина. Его назначают по 200 000 - 300 000 ЕД/кг массы тела в сутки внутримышечно.
При пневмококковом менингите доза пенициллина составляет 300 000-500 000 ЕД/кг в сутки, при тяжелом состоянии - 1 000 000 ЕД/кг в сутки. При стрептококковом менингите пенициллин назначают по 200 000 ЕД/кг в сутки.
При стафилококковом и стрептококковом менингите внутримышечно применяют также полусинтетические пенициллины (метициллин, оксациллин, ампициллин) в дозе 200-300 мг/кг в сутки. Можно назначить левомицетина сукцинат натрия в дозе 60-80 мг/кг в сутки, клафоран - по 50-80 мг/кг в сутки.
При менингите, вызванном палочкой Пфейффера-Афанасьева, кишечной палочкой, бациллой Фридлендера или сальмонеллами, максимальный эффект дает левомицетина сукцинат натрия, который назначают в дозе 60-80 мг/кг в сутки внутримышечно с интервалом в 6 - 8 ч. Эффективен также неомицина сульфат - по 50 000 ЕД/кг 2 раза в сутки.
Рекомендуют также морфоциклин - по 150 мг 2 раза в сутки внутривенно капельно.
При стафилококковом менингите вводят стафилококковый анатоксин в дозе 0,1-0,3-0,5-0,7-1 мл внутримышечно, антистафилокковый гамма-глобулин - по 1 - 2 дозы внутримышечно в течение 6 - 10 дней, иммунизированную антистафилококковую плазму - по 250 мл 1 раз в 3 дня.
Профилактика Стрептококкового менингита:
В профилактике стрептококковых менингитов важную роль играет популяризация сведений о путях распространения инфекции, Так как заболевание чаще передается воздушно-капельным путем, больной и окружающие должны знать, что инфицирование возможно при разговоре, кашле, чихании. Важную роль в профилактике менингита играют гигиенические навыки, бытовые условия.
К каким докторам следует обращаться если у Вас Стрептококковый менингит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Стрептококкового менингита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Диагностика стрептококкового менингита по КТ, МРТ
а) Терминология:
1. Сокращения:
• В-стрептококковый менингит
2. Синонимы:
• Менингит, вызванный β-гемолитическим стрептококком группы В (СГВ)
3. Определение:
• Основная причина менингита у новорожденных в развитых странах:
о Раннее начало заболевания (РНЗ): сепсис, вызванный СГВ и проявляющийся на первой неделе жизни
о Позднее начало заболевания (ПНЗ): сепсис, вызванный СГВ и проявляющийся между первой и четвертой неделями жизни
б) Визуализация:
1. Общие характеристики стрептококкового менингита:
• Лучший диагностический критерий:
о Менингоэнцефалит новорожденных
• Локализация:
о Лептоменинкс, полушария головного мозга, а также глубокое серое веществе
• Морфология:
о Мультифокальное поражение
о Часто поражаются структуры в бассейне артериального кровоснабжения, в частности, базальные ганглии и таламус
• Острые проявления: менингит, церебрит, васкулит, вентрикулит, субдуральный выпот, эмпиема, артериальный и венозный инфаркт
• Хронические осложнения: септированная гидроцефалия, кистозная энцефаломаляция
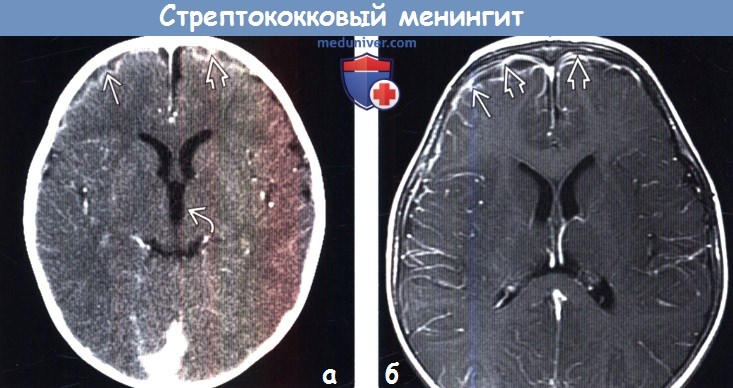
(а) КТ с контрастированием, аксиальный срез: у младенца с β-стрептококковым менингитом определяется контрастирование коры и лептоменинкс Обратите внимание на расширение передних рогов и III желудочка, что отражает нарушение циркуляции СМЖ.
(б) МРТ у того же пациента, выполненное по поводу эпилептического статуса, возникшего спустя 24 часа после КТ, постконтрастное Т1-ВИ, аксиальный срез: данный метод исследования позволяет более отчетливо визуализировать контрастирование коры и лептоменинкс по периферии лобных долей. При исследовании СМЖ с окраской по Граму были выявлены грамположительные диплококки.
2. КТ признаки стрептококкового менингита:
• Бесконтрастная КТ:
о Гидроцефалия ± внутрижелудочковый детрит
о Гиподенсные очаги в бассейне артериального кровоснабжения, базальных ганглиях, таламусе, белом веществе (БВ)
о Случайные гиперденсные очаги = очаги геморрагического венозного инфаркта, ламинарного некроза
о Гиподенсные субдуральные скопления жидкости (выпот или эмпиема)
• КТ с контрастированием:
о Вариабельные изменения: контрастирование твердой мозговой оболочки, лептоменинкс, мозговой паренхимы
- Контрастирование по типу ободка вокруг зон субдурального выпота и эмпиемы
о Контрастирование эпендимы/внутрижелудочковый детрит
4. УЗИ признаки стрептококкового менингита:
• В-режим:
о Гиперэхогенные борозды и паренхима → гидроцефалия → внутрижелудочковый детрит
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТс в/в контрастированием, ДВИ, МР-ангиография и МР-венография
• Советы по протоколу исследования:
о КТ с контрастированием для быстрого начального исследования новорожденного с нестабильной гемодинамикой
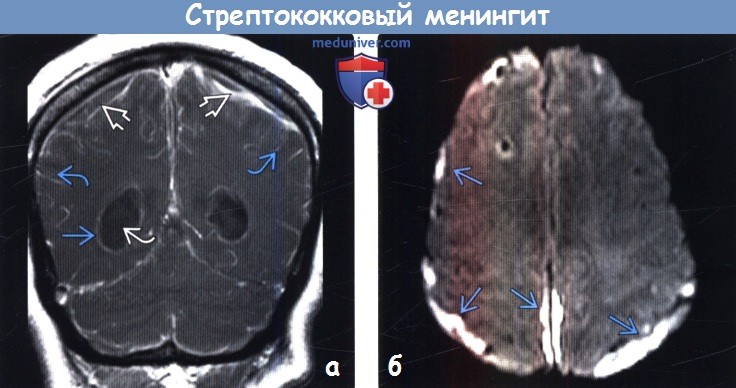
(а) МРТ, постконтрастное Т1-ВИ, корональный срез: у новорожденного с β-стрептококковым менингитом определяется протяженное контрастирование лептоменинкс. Контрастирование эпендимы в сочетании с наличием внутрижелудочкового детрита объясняется вентрикулитом. Обратите внимание на внемозговые скопления жидкости с ободковым характером контрастирования.
(б) МРТ, ДВИ, аксиальный срез: у этого же пациента определяется ограничение диффузии в области субдуральных скоплений жидкости, что характерно для эмпиемы. ДВИ помогает дифференцировать реактивный субдуральный выпот от эмпиемы.
б) Дифференциальная диагностика стрептококкового менингита:
1. Другие менингиты у новорожденных:
• Менингит, вызываемый грамотрицательными кишечными бактериями:
о В развивающихся странах представляет большинство менингитов с ранним началом
о Более высокий уровень смертности, чем при СГВ-менингите
о Специфические патогены:
- Escherichia coli: наряду с β-гемолитическим стрептококком является основной причиной менингита у новорожденных в развитых странах
- Enterobacter: наиболее частая причина менингита у младенцев первого месяца жизни
- Citrobacter: редко; высокая заболеваемость/смертность вследствие формирования абсцесса, что происходит часто
• Другие менингиты
о Listeria monocytogenes: грамположительные палочки
2. Врожденные инфекции (TORCH):
• ЦМВИ, токсоплазмоз, краснуха: заражение происходит внутриутробно с развитием хронических осложнений, проявляющихся у новорожденных/младенцев:
о ЦМВИ: перивентрикулярные кальцификаты, микроцефалия, миграционные дефекты, энцефаломаляция, гипоплазия мозжечка
о Токсоплазмоз: паренхиматозные кальцификаты, энцефаломаляция, микрофтальмия
• Вирус простого герпеса 2 типа (ВПГ-2): инфекция, приобретенная во время естественных родов; проявляется на первых 2-4 неделях жизни:
о Менингоэнцефалит с протяженным отеком, некрозом, поздней кистозной энцефаломаляцией
(а) МРТ, Т2-ВИ, аксиальный срез: определяются гиперинтенсивные очаги в базальных ганглиях, таламусе и белом веществе, которые представляют собой очаги инфарктов, развившихся вследствие воспаления в периваскулярных пространствах/артериита.
(б) МРТ, ИКД, аксиальный срез: у этого же пациента определяются множественные инфаркты в базальных ганглиях и таламусе. Обратите внимание на рассеянные участки инфарктов в белом веществе. Лучшим методом выявления инфаркта в раннем периоде является диффузионно-взвешенное изображение, поскольку в данные сроки на Т2-ВИ и FLAIR-изображениях изменений может не наблюдаться.
в) Патология:
1. Общие характеристики стрептококкового менингита:
• Этиология:
о РНЗ: аспирация инфицированной амниотической жидкости или выделений родовых путей
о ПНЗ: как при РНЗ или при постнатальном контакте с матерью, через грудное молоко и внутрибольничный характер инфицирования
о Присоединения бактериемии облегчается из-за незрелой иммунной системой новорожденного
о Развитие менингита связанно с величиной/длительностью бактериемии
о Продукция β-гемолизина облегчает переход СГВ через гематоэнцефалический барьер
• Streptococcus agalactiae, серотип 3 ответственен за большинство СГВ-менингитов
• СГВ является мощным активатором иммунной/воспалительной реакции у новорожденных
2. Макроскопические и хирургические особенности:
• Детрит и экссудат в субарахноидальных пространствах и желудочках
• Паренхиматозный инфаркт/энцефаломаляция; сужение просвета сосудов
3. Микроскопия:
• Воспаление адвентиции и vasa vasorum = васкулит
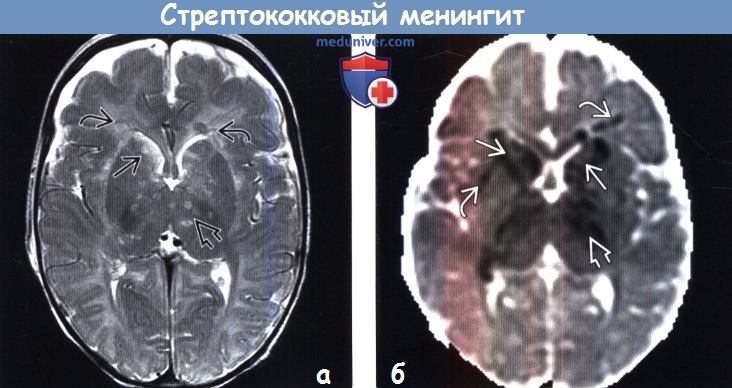
(а) МРТ, постконтрастное Т1 -ВИ, аксиальный срез: определяется протяженное контрастирование лептоменинкс. Обратите внимание на контрастирование эпендимы желудочков, внутрижелудочковый детрит (вентрикулит) и контрастирование базальных ганглиев, что обусловлено воспалением в периваскулярных пространствах/артериитом. Расширение желудочков отражает раннюю гидроцефалию.
(б) МР-венография с контрастированием, сагиттальный срез: определяется гипоинтенсивный тромб в сагиттальном синусе, вызывающий частичную окклюзию. Кроме того, были обнаружены небольшие тромбы в поперечных синусах.
д) Клиническая картина:
1. Проявления стрептококкового менингита:
• Наиболее частые признаки/симптомы:
о Вялость, плохой аппетит, раздражительность о Судорожные приступы (в 40% случаев) и выбухание родничка обычно являются поздними проявлениями
• Клинический профиль:
о Новорожденный с сепсисом
о У новорожденных типичные признаки/симптомы менингита либо стертые, либо отсутствуют
• Анализ СМЖ: ↑ лейкоцитов, ↑ белка, ↓ глюкозы
• Окрашивание СМЖ/крови по Граму: грамположительные диплококки
• Факторы риска ПНЗ со стороны матери: колонизация СГВ, СГВ хориоамнионит/бактериурия, разрыв плодных оболочек > 18 часов, лихорадка во время родов > 38 °С, предыдущие роды с РН3, роды на < 37 неделе гестации
2. Демография:
• Возраст:
о У 90% новорожденных с СГВ с РНЗ проявления возникают влечение первых 24 часов жизни
о СГВ с ПНЗ проявляется между 1-й и 4-й неделями после рождения; иногда до 6 месяцев
• Пол:
о Недоношенные (• Этническая принадлежность:
о Частота колонизации СГВ среди матерей наибольшая у афроамериканских женщин
• Эпидемиология:
о У 10-30% беременных женщин имеет место бессимптомная колонизация СГВ половых органов/желудочно-кишечного тракта:
- РНЗ развивается у < 1 % новорожденных от женщин с колонизацией СГВ
о Частота РНЗ: 0.5/1000 живорожденных:
- Заболеваемость снизилась на >50% благодаря скринингу матерей и интранатальной химиопрофилактики
- ↓ частоты СГВ-инфекции с РНЗ сопровождается ↑ заболеваемости новорожденных грамотрицательным сепсисом
- 50% СГВ-инфекции с РНЗ приходится на доношенных новорожденных, что обусловлено интранатальной химиопрофилактикой у недоношенных
3. Течение и прогноз:
• Прогноз:
о Смертность при раннем начале заболевания:
- У доношенных новорожденных - 2%, 34-36 недели гестации - 10%, на < 33 недель гестации - 30%
о Заболевание менингитом: неврологические осложнения (в 12— 30% случаев) - корковая слепота, спастичность, глобальная умственная отсталость
4. Лечение:
• Матери:
о СГВ-скриннинг: ректовагинальный мазок на 35-37-й неделях беременности
о Положительные результаты СГВ-скриннинга матери или наличие других факторов риска: интранатальное в/в введение пенициллина
о Будущие стратегии:
- ПЦР-анализ на СГВ и экспресс-тест на Streptococcus при наступлении родов
- Вакцины против СГВ: идеальная стратегия профилактики; препятствует развитию антибиотикоустойчивости
• Менингит у новорожденных:
о Высокие дозы пенициллина в/в → ± антиконвульсанты → при осложнении гидроцефалией может потребоваться шунтирование
е) Диагностическая памятка. Совет по интерпретации изображений:
• Характерные визуализационные признаки, позволяющие отличить В-стрептококковый менингит от других менингитов у новорожденных, отсутствуют
Стрептококковый менингит на КТ, МРТ
а) Терминология:
• Менингит, вызванный β-гемолитическим стрептококком группы В
• Ведущая причина менингита у новорожденных в развитых странах
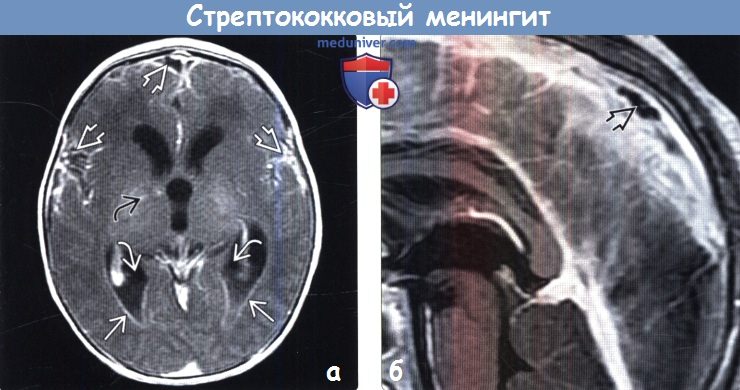
(а) КТ с контрастированием, аксиальный срез: у младенца с β-стрептококковым менингитом определяется контрастирование коры и лептоменинкс Обратите внимание на расширение передних рогов и III желудочка, что отражает нарушение циркуляции СМЖ.
(б) МРТ у того же пациента, выполненное по поводу эпилептического статуса, возникшего спустя 24 часа после КТ, постконтрастное Т1-ВИ, аксиальный срез: данный метод исследования позволяет более отчетливо визуализировать контрастирование коры и лептоменинкс по периферии лобных долей. При исследовании СМЖ с окраской по Граму были выявлены грамположительные диплококки. (а) МРТ, FLAIR, аксиальный срез: эта методика является чувствительным инструментом для выявления ранних сложных внемозговых скоплений жидкости. Определяется повышение интенсивности сигнала от коры правой лобной доли, а также в пределах субарахноидального пространства правых лобной и височной областей. Обратите внимание на раннее вовлечение субарахноидального пространства левой лобной области.
(б) МРТ, ДВИ, аксиальный срез: данная методика у этого же пациента с менингитом помогает отличить субдуральные выпоты от субдуральных эмпием. В зоне этих гиперинтенсивных субдуральных скоплений жидкости, расположенных в обеих лобных областях, определяются низкие значения ИКД.
в) Дифференциальная диагностика:
• Менингит, вызываемый грамотрицательными кишечными бактериями
• Escherichia coli: наряду с β-гемолитическим стрептококком является основной причиной менингита у новорожденных в развитых странах
• Listeria monocytogenes: грамположительные палочки
• Enterobacter: наиболее частая причина менингита у младенцев первого месяца жизни
г) Диагностическая памятка:
• Характерные визуализационные признаки, позволяющие отличить β-стрептококковый менингит от других менингитов у новорожденных, отсутствуют
Читайте также:

