Стронгилоидоз симптомы лечение у детей
Обновлено: 25.04.2024
Стронгилоидоз – инвазия круглыми гельминтами - кишечными угрицами, протекающая с аллергическим и гастроинтестинальным синдромами. Манифестное течение стронгилоидоза сопровождается зудящими кожными высыпаниями, кашлем с астматическим компонентом, тошнотой, рвотой, диареей, миалгиями, артралгиями, гепатоспленомегалией, желтушностью кожи и склер. Диагноз стронгилоидоза подтверждается с помощью обнаружения личинок глистов в кале или дуоденальном содержимом, а также антител к гельминту в крови. Лечение стронгилоидоза осуществляется противогельминтными препаратами (тиабендазол, ивермектин).
МКБ-10
Общие сведения

Причины стронгилоидоза
Гельминтная инвазия вызывается представителем круглых паразитических червей Strongyloides stercoralis - кишечной угрицей. Развитие гельминта протекает со сменой паразитического (филириевидного) и свободноживущего (рабдитовидного) поколения. Взрослые угрицы представляют собой мелкие нитевидные нематоды длиной 0,7-2,2 мм, шириной 0,03-0,07 мм, живущие в криптах 12-перстной кишки (при массивной инвазии - в пилорическом отделе желудка и всей тонкой кишке). На головном конце гельминтов расположено ротовое отверстие. Кишечные угрицы – раздельнополые гельминты; после оплодотворения самка за сутки откладывает в кишечнике до 50 яиц, из которых выходят неинвазионные (рабдитовидные) личинки. Вместе с испражнениями личинки попадают во внешнюю среду - дальнейшее развитие возбудителя стронгилоидоза происходит в почве.
После линьки личинки превращаются в свободноживущие половозрелые особи, способные откладывать яйца в почве. Часть вышедших из яиц рабдитовидных личинок дифференцируется в половозрелых червей, другая – превращается в филяриевидные личинки, способные к инвазии. Проникновение личинок кишечных угриц в организм хозяина происходит преимущественно перкутантным путем (через кожу при контакте с почвой), также возможно заражение стронгилоидозом алиментарным путем (при употреблении инвазированных личинками продуктов и воды). В некоторых случаях рабдитовидные личинки превращаются в филяриевидные непосредственно в кишечнике человека, реализуя, таким образом, механизм аутоинвазии при стронгилоидозе. Такая ситуация обычно наблюдается у лиц с нарушениями функции иммунной системы, а также страдающих запорами. Повышенная заболеваемость стронгилоидозом отмечается среди пациентов с заболеваниями ЖКТ, ВИЧ-инфекцией, туберкулезом. Описаны внутрибольничные вспышки стронгилоидоза в стационарах психиатрического профиля.
Проникнув в организм человека через кожу или слизистые ЖКТ, личинки попадают в кровеносное русло, малый круг кровообращения, а затем – в бронхиолы и бронхи. При кашле вместе с мокротой личинки выходят в глотку, откуда при заглатывании бронхиального секрета проникают в пищеварительный тракт. Здесь происходит их превращение в половозрелых особей и откладывание яиц. В миграционную стадию, которая длится около 1 месяца, развивается сенсибилизация организма продуктами жизнедеятельности и распада личинок, что находит клиническое выражение в возникновении аллергических реакций. В органах, где паразитируют личинки кишечных угриц, возникает воспалительная реакция, эозинофильная инфильтрация, гранулемы, абсцессы. В тонком кишечнике образуются эрозии, язвенные поражения, кровоизлияния. Взрослые особи паразитируют в организме хозяина несколько месяцев, однако при аутоинвазии стронгилоидоз может длиться до 20-30 лет. При иммунодефицитах возможна генерализация инфекции с миграцией личинок в головной мозг, миокард, печень, присоединение вторичной бактериальной флоры с развитием летальных исходов.
Симптомы стронгилоидоза
По выраженности клинических симптомов течение стронгилоидоза может быть бессимптомным и манифестным; по тяжести - легким, среднетяжелым или тяжелым. Бессимптомные формы отмечаются у лиц, проживающих в эндемических очагах. В развитии манифестного стронгилоидоза выделяют раннюю (миграционную) и позднюю (хроническую) фазы.
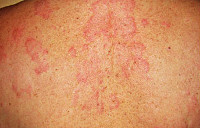
Ранняя фаза стронгилоидоза протекает с преобладанием аллергических реакций: зудящих кожных высыпаний по типу крапивницы, приступообразного кашля, гиперэозинофилии. Сыпь представляет собой волдыри розово-красноватого цвета, обычно локализующиеся на животе, бедрах, ягодицах, спине, груди. При расчесывании элементов площадь поражения кожи увеличивается. Сыпь бесследно исчезает через 2-3 суток, однако периодически возвращается снова. Возможно развитие астматического бронхита, пневмонии, острого аллергического миокардита. При рентгенографии легких выявляют летучие инфильтраты. В ранний период больных стронгилоидозом беспокоит лихорадка неправильного типа, артралгии и мышечные боли, утомляемость, раздражительность, головные боли. Примерно через 2-3 недели после возникновения аллергического симптомокомплекса развиваются диспепсические нарушения, характеризующиеся болями в эпигастрии, тошнотой, рвотой, диареей с тенезмами. В некоторых случаях отмечается увеличение печени и селезенки, появление желтушности кожи и склер.
В поздней фазе, в зависимости от преобладающего синдрома, стронгилоидоз может протекать в дуодено-желчнопузырной, желудочно-кишечной, нервно-аллергической и смешанной формах. Дуодено-желчнопузырная форма сопровождается умеренным болевым синдромом в правом подреберье, горечью во рту, потерей аппетита, периодической тошнотой. По данным холецистографии устанавливается дискинезия желчного пузыря. При желудочно-кишечной форме ведущими в клинике стронгилоидоза являются диспепсические расстройства: длительные поносы, иногда чередующиеся с запорами, боли в животе. На этом фоне у больных может развиваться гипоацидный гастрит, энтерит, проктосигмоидит, язва двенадцатиперстной кишки, желудочно-кишечное кровотечение. Признаками нервно-аллергической формы стронгилоидоза служат упорные зудящие высыпания, астено-невротический синдром, потливость, бессонница, повышенная раздражительность. Перечисленные варианты стронгилоидоза редко встречаются изолированно, их симптомы обычно сочетаются друг с другом, обусловливая развитие смешанной формы глистной инвазии. У больных с иммунной супрессией течение стронгилоидоза может осложняться энцефалитом, абсцессом мозга, миокардитом, гепатитом, пиелонефритом, кератитом, конъюнктивитом.
Диагностика и лечение стронгилоидоза
По поводу отдельных клинических симптомов больные стронгилоидозом могут безуспешно лечиться у аллерголога, дерматолога, гастроэнтеролога. Опорными признаками, позволяющими думать о глистной инвазии, служат сочетание крапивницы, диареи, высокой эозинофилии крови и отсутствие эффекта от проводимого симптоматического лечения. Определенное диагностическое значение имеют данные эпиданамнеза (нахождение в очагах стронгилоидоза, работа с землей, подавление иммунитета и пр.).
Лабораторная диагностика стронгилоидоза основывается на выявлении личинок паразита в фекалиях, мокроте или дуоденальном содержимом, полученном при зондировании 12-перстной кишки. При хронической инвазии наибольшую чувствительность имеют серологические тесты (РИФ, ИФА), выявляющие наличие антител к паразиту. В раннем периоде у больных стронгилоидозом необходимо исключение лекарственной и пищевой аллергии; в позднем – дизентерии.
Больные стронгилоидозом госпитализируются в инфекционные клиники. Специфическая противогельминтная терапия осуществляется препаратами тиабендазол или ивермектин; реже – альбендазол, мебендазол. Параллельно назначаются десенсибилизирующие средства, проводится заместительная терапия ферментами. Повторные анализы берутся через две недели и затем ежемесячно в течение 3-х месяцев.
Прогноз и профилактика стронгилоидоза
В большинстве случаев дегельминтизация приводит к излечению от стронгилоидоза, однако больным с хронической формой требуется длительная (в течение 1 года) реабилитация с целью восстановления функции ЖКТ. При развитии органных осложнений летальность достигает 60-85%. К основным профилактическим направлениям относится выявление и лечение инвазированных лиц, охрана почвы от фекального загрязнения, санитарное благоустройство населенных пунктов. Следует помнить о недопустимости удобрения почвы в садах и огородах необезвреженными фекалиями; употребления немытых овощей, фруктов, зелени, некипяченой воды; проведения земляных работ без защитных рукавиц. Залогом массовой профилактики является повышение информированности населения о возможных путях заражения стронгилоидозом и другими кишечными гельминтозами.
Нематодозы – это гельминтозы, которые вызваны круглыми червями класса Nematoda. Они возникают при заражении паразитами фекально-оральным или трансмиссивным способом. К самым распространенным представителям этой группы заболеваний относят энтеробиоз, аскаридоз, стронгилоидоз. Симптомы нематодозов включают токсико-аллергический синдром, диспепсические расстройства, органные поражения с учетом мест паразитирования половозрелых особей. Для диагностики глистной инвазии используют микроскопию кала, серологические реакции, инструментальную визуализацию органов грудной и брюшной полости. Лечение проводится этиотропными противогельминтными средствами.
МКБ-10



Общие сведения
В микробиологии описано более 24000 видов нематод, среди которых более половины способны вызывать паразитарные заболевания. Круглые черви поражают практически все отделы тела: внутренние органы, кровеносные и лимфатические сосуды, мышцы и другие соединительные ткани. В развитых странах удельный вес гельминтозов в инфектологии составляет около 4%. По данным Росстата, энтеробиоз и аскаридоз – типичные представители нематодозов – занимают 1-е и 4-е места в структуре паразитарных заболеваний в России. Число ежегодно выявляемых случаев составляет 222,7 тыс. и 18,6 тыс. соответственно.

Причины нематодозов
Представители класса Нематода имеют удлиненное веретеновидное тело с круглым поперечным сечением. Их размеры варьируются от нескольких миллиметров до 6-8 м. Наиболее крупные особи встречаются у паразитических червей, поражающих человека и позвоночных животных. Паразиты покрыты кожно-мускульным мешком, имеют первичную полость тела (схизоцель). Пищеварительная система представлена трубкой, кровеносная и дыхательная системы отсутствует.
Самыми распространенными у человека признаны такие нематодозы:
- аскаридоз (Ascaris lumbricoides);
- энтеробиоз (Enterobius vermicularis);
- стронгилоидоз (Strongyloides stercoralis);
- разнообразные филяриатозы (Filariata).
К более редким представителям этой группы гельминтозов относят трихинеллез (Trichinella), дракункулез (Dracunculus medinensis), трихоцефалез (Trichocephalus trichiurus), токсокароз (Toxocara canis).
Группы риска
Наиболее уязвимой группой риска по развитию нематодозов считаются дети дошкольного и младшего школьного возраста. Высокая частота глистных инвазий в этом периоде обусловлена неразвитостью навыков гигиены, играми в песочницах и на земле, привычкой облизывать пальцы и грызть ногти. Также к группам риска относят людей, которые посещают экзотические страны, проживают в условиях скученности и антисанитарии.
Патогенез
Заражение большинством видов нематодозов происходит по фекально-оральному механизму. Факторами передачи выступают загрязненная вода, зараженные продукты питания, немытые руки. Инвазионной стадией для круглых червей являются яйца или личинки, которые после заглатывания попадают в ЖКТ, где начинают паразитировать и/или внедряются через стенку кишечника в кровеносные сосуды, разносятся с током крови к другим органам.
У большой группы филяриатозов наблюдается особый жизненный цикл. Это трансмиссивные паразитозы, которые передаются человеку от мошек, москитов, слепней и других кровососущих насекомых. По системе кровеносных сосудов они достигают лимфатических узлов, подкожной клетчатки и полостей тела, где паразитируют долгие годы. Срок жизни некоторых видов филярий достигает 20 лет.
В патогенезе нематодозов выделяют иммунные реакции организма в ответ на проникновение круглых червей и локальные патоморфологические изменения в месте их паразитирования. При длительной инвазии присоединяется нарушение обменных процессов, поскольку гельминты потребляют питательные вещества хозяина. Ситуация усугубляется на фоне нервно-рефлекторного влияния нематодозов – раздражения нервных окончаний, стимулирующего вегетативные расстройства.

Симптомы нематодозов
Большинство видов гельминтозов имеют раннюю и позднюю клиническую фазу. На начальном этапе симптоматика обусловлена общим аллергическим и токсическим влиянием круглых червей на организм. Поздние стадии характеризуются синдромами поражения желудочно-кишечного тракта, гепатобилиарной системы, ЦНС и других органов. Длительность этих фаз зависит от вида паразитирующего гельминта и согласуется с его жизненным циклом.
Для ранней фазы аскаридоза, стронгилоидоза, филяриатозов и токсокароза характерны кожные высыпания по типу крапивницы, повышение температуры тела, мышечные и суставные боли. Нередко развивается бронхолегочный синдром, который проявляется сухим кашлем, одышкой, болями в груди. При нематодозах возникают головные боли, нарушения сна, повышенная раздражительность и снижение работоспособности. Подобная симптоматика продолжается несколько недель.
При переходе болезни во вторую фазу все нематодозы с фекально-оральным путем передачи проявляются расстройствами ЖКТ. Пациенты жалуются на схваткообразные боли в животе, частый и жидкий стул, урчание в кишечнике. Характерна тошнота, рвота, снижение аппетита. Вследствие мальдигестии и мальабсорбции развиваются авитаминозы, белково-энергетическая недостаточность. При энтеробиозе симптомы сопровождаются мучительным анальным зудом.
Осложнения
Тяжелым формам нематодозов подвержены пациенты с иммуносупрессией. Такая закономерность особенно типична для стронгилоидоза, гиперинвазивные и генерализованные формы которого встречаются в основном у людей с ВИЧ/СПИД. Вероятность тяжелой формы гельминтоза повышается при сочетанном заражении, например, при одновременном паразитировании власоглава и аскарид в кишечнике. Усугубить ситуацию способны присоединившиеся бактериальные кишечные инфекции.
При нелеченых нематодозах с массивной глистной инвазией есть риск развития кишечной непроходимости, механической желтухи, острого панкреатита и перитонита. При аскаридозе возможна дыхательная недостаточность и асфиксия в легочной фазе миграции возбудителя. При длительном существовании болезни наблюдаются поражения нервной системы, бессонница, менингизм и эпилептиформные судороги.
Диагностика
Основой для постановки диагноза служат клинико-анамнестические данные. На первичном приеме инфекциониста уточняется время появления симптомов и возможные факторы риска, собирается информация о недавних путешествиях пациента, выполняется стандартный физикальный осмотр. Чтобы подтвердить паразитирование конкретного вида гельминта, назначаются следующие методы диагностики:
Дифференциальная диагностика
Раннюю фазу нематодозов необходимо дифференцировать с аллергическими бронхитами, пневмонией, обострением легочного туберкулеза. Также исключают острые бактериальные инфекции, новообразования легких и средостения. В поздней фазе проводят дифференциальную диагностику с другими видами паразитозов: амебиазом, балантидиазом, тениозом и тениаринхозом. Обязательно исключают НЯК и болезнь Крона, хронический гепатит, нейроциркуляторную дисфункцию.

Лечение нематодозов
Консервативная терапия
Неосложненные формы глистной инвазии лечат в амбулаторных условиях, остальным пациентам требуется госпитализация в инфекционный стационар. Немедикаментозные меры включают щадящий режим, диету согласно степени нарушения пищеварения, поддержание водного баланса. Основу терапии при нематодозах составляют медикаменты следующих групп:
- Этиотропные средства. Для уничтожения и удаления из организма паразитов используются противогельминтные препараты, которые нарушают нервно-мышечную передачу у круглых червей либо негативно влияют на их энергетические процессы. Конкретное лекарство и схема его приема подбираются индивидуально.
- Патогенетические препараты. С учетом клинических особенностей нематодоза используют дезинтоксикационные растворы, антигистаминные препараты, глюкокортикостероиды. Для устранения дисфункции ЖКТ в поздней фазе используются энтеросорбенты, спазмолитики, пробиотики и ферментные препараты. При многократной рвоте применяются прокинетики.
При лимфедеме, вызванной филяриатозами, показана комплексная консервативная терапия. Из лекарственных средств пациентам назначают диуретики, лимфокинетики и венотоники, медикаментозную симпатэктомию раствором прокаина. Проводится эластическое бинтование конечности, медицинский лимфодренажный массаж, специальные комплексы ЛФК. Чтобы предупредить фиброзирование тканей, выполняются инъекции фибролитических ферментов.
Хирургическое лечение
Прогноз и профилактика
При своевременном и адекватном лечении у большинства пациентов достигают дегельминтизации, после чего нарушенные функции организма восстанавливаются. За выздоровевшими пациентами устанавливают диспансерное наблюдение сроком до 3 лет. Для профилактики нематодозов необходимо соблюдать стандартные меры: следить за личной гигиеной, избегать употребления воды из неизвестных источников, тщательно мыть и по возможности термически обрабатывать продукты.

Стронгилоидоз — это инфекция, возбудителем которой является круглый червь Strongyloides stercoralis, проникающий в организм при контакте незащищенной кожи с почвой, зараженной гельминтом.
Обычно это происходит при прогулках босиком.
У большинства людей с данной инфекцией отсутствуют какие-либо симптомы, тогда как у других могут развиваться сыпь, кашель, свистящее дыхание, боль в животе, диарея и потеря веса.
В редких случаях у людей с иммунной системой, ослабленной из-за какого-либо заболевания (например, онкологического) или приема какого-либо препарата, подавляющего иммунитет, инфекция приобретает тяжелую и опасную для жизни форму.
Инфекцию диагностируют путем обнаружения личинок в образцах кала либо путем выявления антител к виду Strongyloides в крови.
Ивермектин или альбендазол используют для лечения стронгилоидоза.
Стронгилоидоз распространен в теплых влажных регионах субтропиков и тропиков, включая сельские районы юга США.
Гельминтов рода Strongyloides иногда называют угрицами.
Передача Strongyloides
Взрослые гельминты рода Strongyloides обитают в тонком кишечнике. Самки откладывают яйца, из которых вылупляются личинки, большая часть которых выводится с калом. Проведя несколько дней в почве, личинки превращаются в форму, способную вызывать инфекцию. При контакте с незащищенной кожей человека личинки Strongyloides проникают в нее. Затем они по кровотоку попадают в легкие и выше по дыхательным путям — в горло, где проглатываются и окончательно поселяются в тонком кишечнике, где они созревают во взрослых особей примерно через 2 недели.
Личинки, не вступившие в контакт с человеком, могут развиться во взрослых червей, способных произвести на свет несколько поколений потомства в почве, прежде чем их личинки вступят в контакт с человеком.
Некоторые личинки из тонкого кишечника могут вызывать повторную инфекцию следующим образом:
проникая через стенку кишечника и повторное попадая в кровоток человека напрямую;
проникая в кожу вокруг заднего прохода либо кожу ягодиц или бедер при выведении с калом из организма.
В обоих случаях личинки по кровотоку достигают легких, оттуда попадают в горло и затем обратно в кишечник, снова вызывая инфекцию — так называемую аутоинфекцию (инфицирование самого себя).
Гиперинфекционный синдром и диссеминированный стронгилоидоз
В редких случаях у людей с иммунной системой, ослабленной из-за какого-либо заболевания, например, онкологического, или вследствие приема препаратов, подавляющих иммунитет (иммунодепрессанты), таких, как преднизолон, либо препаратов, препятствующих отторжению пересаженного органа, развивается тяжелая инфекция (так называемый гиперинфекционный синдром). Данный синдром также характерен для больных СПИДом, хотя и реже, чем можно было ожидать.
Гиперинфекционный синдром вызывает широко распространенное заболевание, поражающее кишечник, легкие и кожу — органы, которые участвуют в нормальном жизненном цикле кишечной угрицы, а затем прогрессирующее в диссеминированный стронгилоидоз, который может поражать другие ткани, которые обычно не поражаются при стронгилоидозе, например, ткани, покрывающие головной и спинной мозг (мозговые оболочки), головной мозг, печень или другие органы. Личинки кишечной угрицы могут быть переносить на себе бактерии из пищеварительного тракта. При перемещениях личинок по организму эти бактерии могут вызывать инфекции в кровеносной системе, головном мозге, спинномозговой жидкости, легких и других частях тела.
Симптомы стронгилоидоза
У большинства людей с стронгилоидозом симптомы отсутствуют. При возникновении симптомов они обычно затрагивают кожу, легкие и/или пищеварительный тракт.
При аутоинфекции развивается сыпь, которую вызывают личинки, перемещающиеся в коже. Сыпь обычно возникает в области заднего прохода. По мере продвижения личинок сыпь может быстро распространяться на бедра и ягодицы, вызывая сильный зуд.
При тяжелом характере инфекции могут развиваться симптомы со стороны легких и/или пищеварительной системы. У некоторых людей появляются кашель и свистящее дыхание. У некоторых пациентов наблюдается боль в животе, диарея, тошнота и рвота. Пропадает аппетит. Возможно нарушение всасывания питательных веществ, что приводит к потере веса.

Стронгилоидоз – инвазия, вызываемая стронгилоидами Strongyloides stercoralis. Симптомы включают боли в животе и диарею, сыпь, легочные симптомы (включая кашель и свистящее дыхание) и эозинофилию. Диагноз ставится по выявлению личинок в кале или содержимом тонкого кишечника, иногда в мокроте или при обнаружении антител в крови. Лечение – ивермектин или албендазол.
Стронгилоидоз является одним из основных паразитарных заболеваний, передающихся через почву. Во всем мире заражено приблизительно 30–100 миллионов человек. Стронгилоидоз является эндемичным повсюду в тропиках и субтропиках, включая сельские районы юга Соединенных Штатов, в местах, где голая кожа соприкасается с инфекционными личинками в почве, загрязненной людьми. S. stercoralis обладает уникальной способностью развиваться до зрелого возраста как в почве, так и в кишечнике человека. Кроме того, в отличие от других круглых червей, передающихся через почву, S. stercoralis способен создавать условия для аутоинфекции, которая может привести к хроническому заболеванию, длящемуся десятилетиями, или вызвать синдром гиперинфекции у лиц, принимающих кортикостероиды или другие иммунодепрессанты, или у лиц с нарушениями TH2-опосредованного иммунитета, особенно тех, кто инфицирован Т-лимфотропным вирусом человека 1 типа (HTLV-1).
При синдроме гиперинфекции большое количество личинок попадает в кровоток, легкие, центральную нервную систему и другие органы. Полимикробная бактериемия и менингит могут возникать вследствие нарушения целостности слизистой оболочки кишечника и наличия бактерий на поверхности попавших в организм личинок.

Серьезный С. стеркоралис (S. stercoralis) инфекции возникли у реципиентов трансплантатов солидных органов, как у тех, у кого была предсуществующая субклиническая инфекция, так и у тех, кто получил органы от бессимптомных, но инфицированных доноров (1 Справочные материалы Стронгилоидоз – инвазия, вызываемая стронгилоидами Strongyloides stercoralis. Симптомы включают боли в животе и диарею, сыпь, легочные симптомы (включая кашель и свистящее дыхание) и эозинофилию. Прочитайте дополнительные сведения ).
Strongyloides fülleborni, который заражает шимпанзе и бабуинов, может вызвать ограниченные инфекции у людей.
Справочные материалы
1. Abanyie FA, Gray EB, Delli Carpini KW, et al: Donor-derived Strongyloides stercoralis infection in solid organ transplant recipients in the United States, 2009–2013. Am J Transplant 15 (5):1369–1375, 2015. doi: 10.1111/ajt.13137
Патофизиология стронгилоидоза

Взрослые особи Strongyloides живут в слизистой и подслизистой оболочке двенадцатиперстной и тонкой кишки. Яйца откладываются в просвете кишечника, из которых выходят рабдитовидные личинки. Большинство личинок выходят со стулом. После нескольких дней в почве они превращаются в инвазионные филяривидные личинки. Как и анкилостомы Инфицирование анкилостомами Анкилостомоз – заболевание, которое вызывается нематодой Ancylostoma duodenale или Necator americanus. Признаки болезни: сыпь в месте проникновения личинок; боли в животе и другие симптомы со. Прочитайте дополнительные сведения , личинки Strongyloides проникают через кожу человека, мигрируют через кровоток к легким, проходят через капилляры легких, поднимаются по дыхательным путям, проглатываются и достигают кишечника, где они созревают приблизительно в течение 2 недель. В почве личинки, которые не попали в организм человека, могут развиться в свободно живущих взрослых червей, которые могут воспроизвести несколько поколений, прежде чем их личинки вновь найдут хозяина-человека.
Аутоинфекция
Некоторые рабдитовидные личинки в кишечнике превращаются в инвазионные филяриформные личинки, которые снова немедленно внедряются в стенку кишечника, замыкая короткий жизненный цикл (внутренняя аутоинфекция). Иногда филяриформные личинки выходят вместе с калом во внешнюю среду. Если испражнения загрязняют кожу (например, ягодицы или бедра), то личинки могут повторно проникать через кожу (внешняя аутоинфекция).
Аутоинфекция объясняет, почему стронгилоидоз может сохраняться в течение многих десятилетий, и помогает понять, почему при синдроме гиперинфекции обнаруживается такое большое количество червей и диссеминированный стронгилоидоз.
Синдром гиперинфекции и диссеминированный стронгилоидоз
Синдром гиперинфекции может последовать за недавно приобретенной инфекцией, вызванной Strongyloides, или за активацией инфекции, которая ранее была бессимптомной. В любом случае, это может привести к диссеминированному заболеванию органов, которые обычно не являющиеся частью нормального жизненного цикла паразита (например, центральная нервная система (ЦНС), кожа, печень, сердце). Гиперинфекция обычно возникает у людей с нарушениями TH2-опосредованного иммунитета, в том числе у принимающих кортикостероиды, получающих иммуносупрессивную терапию при трансплантации солидных органов или гемопоэтических стволовых клеток, или инфицированных Т-лимфотропным вирусом человека 1-го типа (HTLV-1). Также гиперинфекция была ассоциирована с алкоголизмом и недоеданием. Однако гиперинфекция и диссеминированный стронгилоидоз менее распространены, чем можно было бы предположить, среди пациентов с ВИЧ/СПИД, даже среди тех, кто проживает в областях, где Strongyloides высокоэндемичен.
Справочные материалы по патофизиологии
1. Stauffer WM, Alpern JD, Walker PF: COVID-19 and Dexamethasone : A potential strategy to avoid steroid-related Strongyloides hyperinfection [published online ahead of print, 2020 Jul 30]. JAMA. 10.1001/jama.2020.13170. doi:10.1001/jama.2020.13170
Симптомы и признаки стронгилоидоза
Острый и хронический стронгилоидоз может быть бессимптомным.
Начальным проявлением острого стронгилоидоза может быть зудящая эритематозная сыпь в том месте, где личинки внедрились в кожу. Кашель может появляться, когда личинки мигрируют через легкие и трахею. Личинки и взрослые черви, находящиеся в желудочно-кишечном тракте, могут быть причиной боли в животе, диареи и анорексии.

Хронический стронгилоидоз может сохраняться годами из-за аутоинфекции. Инфекция может быть протекать бессимптомно или характеризоваться желудочно-кишечными, легочными и/или кожными симптомами. Жалобы со стороны желудочно-кишечного тракта могут быть в виде боли в животе и периодической диареи и запора. Могут быть положительными анализы на скрытую кровь в кале, а в редких случаях и проявления явного желудочно-кишечного кровотечения. Симптомы могут имитировать симптомы язвенного колита Клинические проявления Язвенный колит – хроническое воспалительно-язвенное заболевание слизистой оболочки толстой кишки, чаще всего проявляющееся кровянистой диареей. Есть вероятность внекишечных проявлений, в особенности. Прочитайте дополнительные сведения , а также и других заболеваний, таких, как хроническая мальабсорбция Клинические проявления Мальабсорбция характеризуется нарушением усвоения питательных веществ вследствие расстройств переваривания, всасывания или транспорта. Мальабсорбция может затрагивать нарушение усвоения основных. Прочитайте дополнительные сведения , или дуоденальная обструкция.
Легочные признаки нехарактерны, хотя тяжелые инфекции могут вызвать синдром Леффлера Синдром Леффлера Синдром Леффлера – это форма эозинофильной легочной болезни, характеризуется отсутствием или умеренно выраженными клиническими проявлениями со стороны дыхательной системы (чаще всего – сухой. Прочитайте дополнительные сведения с кашлем, хрипами и эозинофилией Эозинофилия Эозинофилия – это увеличение числа эозинофилов в периферической крови >500/мкл (> 0,5 × 109/л). Причины и сопутствующие заболевания являются многочисленными, но часто представляют аллергическую. Прочитайте дополнительные сведения , поскольку личинки в результате аутоинвазии мигрируют в легких. Симптомы позволяют предположить аллергическую астму Астма Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения или хроническую обструктивную болезнь легких Хроническая обструктивная болезнь легких (ХОБЛ) Хроническая обструктивная болезнь легких (ХОБЛ) – ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего сигаретный дым. Менее распространенными причинами. Прочитайте дополнительные сведения (ХОБЛ)
Синдром гиперинфекции и диссеминированный стронгилоидоз
Симптоматика со стороны желудочно-кишечного тракта и легочные проявления весьма характерны. Бактериемия может развиться, когда личинки проникают в кишечник, разрушая слизистую оболочку и перенося бактерии на их поверхности. Может развиться кишечная непроходимость, обструкция, обильное кровотечение из желудочно-кишечного тракта, тяжелое нарушение абсорбции и перитонит. Легочные признаки включают одышку, кровохарканье и дыхательную недостаточность. Инфильтраты могут быть видны на рентгенограммах грудной клетки или КТ изображениях
Другие симптомы зависят от того, какие органы поражены. Поражения центральной нервной системы (ЦНС) проявляются симптомами менингита, абсцессом головного мозга и диффузным поражением головного мозга. Вторичный грамотрицательный менингит и бактериемия, которая регистрируется с высокой частотой, вероятно, связаны с разрушением слизистой оболочки кишечника и миграцией личинок, вместе с которыми бактерии попадают в кровь и ЦНС. Инфекция с поражением печени может привести к холестатическому и гранулематозному гепатиту.
Гиперинфекция и диссеминированный стронгиолоидоз может быть смертельным для пациентов с ослабленным иммунитетом, даже при лечении.
Диагностика стронгилоидоза
Выявление личинок с помощью микроскопического исследования образцов, включая стул или материал, полученный путём аспирации из двенадцатиперстной кишки, а также исследования бронхиальных смывов, мокроты или других жидкостей организма у лиц с синдромом гиперинфекции и диссеминированного стронгиолоидоза.
Иммуноферментный анализ на антитела
По результатам микроскопического исследования одного образца кала личинки обнаруживают приблизительно в 25% случаев неосложненных инфекций, вызванных Strongyloides. Повторное исследование концентрированных образцов кала повышает чувствительность; рекомендуется проводить исследование от не менее 3 до 7 образцов кала. Специализированные методы исследования кала повышают точность диагностики. Они включают в себя пластины с культурами питательных сред на агаре, метод воронки Бермана и метод Харады и Мори (культивирование лечинок гельминтов на фильтровальной бумаге).
При инфекциях нижних отделов желудочно - кишечного тракта может быть положительным исследование эндоскопической аспирации содержимого тонкой кишки или биопсия подозрительных очагов в двенадцатиперстной или тощей кишке.
При синдроме гиперинфекции и диссеминированного стронгиолоидоза филяриевидные личинки могут быть обнаружены в кале, содержимом двенадцатиперстной кишки, моероте и бронхиальных смывах, а иногда в цереброспинальной жидкости (ЦСЖ), моче или плевральной или асцитической жидкости. Их также можно увидеть при биопсии легочной ткани или ткани других органов. Рентгенография грудной клетки может показать диффузные интерстициальные инфильтраты, уплотнение легочной ткани или абсцесс.
Доступно несколько иммунодиагностических тестов для определения анти-стронгилоидных антител в сыворотке крове. ИФА рекомендуется из-за его большей чувствительности ( > 90%). Сывороточные антитела IgG могут обнаруживаться даже у пациентов с ослабленным иммунитетом при диссеминированном стронгилоидозе, однако отсутствие обнаруживаемых антител не исключает инфекцию. Перекрестные реакции у пациентов с филяриатозом или другими инфекциями, вызванными нематодами, могут привести к ложно-положительным анализам. Результаты исследования на антитела не могут использоваться, чтобы дифференцировать острую инфекцию от перенесенной в прошлом. Положительный анализ говорит о том, что нужно проявить настойчивость для обнаружения личинок, чтобы подтвердить диагноз паразитологически.
Серологический мониторинг может быть полезным при сероэпидемиологических обследованиях, но необходимо учитывать тот факт, что через 6 месяцев после излечения уровень специфических антинел может существенно снижаться.
Молекулярные тесты для диагностики S. stercoralis, включая методы, основанные на полимеразной цепной реакции (ПЦР), доступны в некоторых референсных лабораториях. Чувствительность и специфичность молекулярных тестов варьируется, и они все еще не заменили микроскопические и серологические тесты для подтверждения диагноза.

Эозинофилия Эозинофилия Эозинофилия – это увеличение числа эозинофилов в периферической крови >500/мкл (> 0,5 × 109/л). Причины и сопутствующие заболевания являются многочисленными, но часто представляют аллергическую. Прочитайте дополнительные сведения часто присутствует, но у пациентов, принимающих кортикостероиды или цитостатические химиотерапевтические препараты, она может не наблюдаться.
Скрининг
Лица, которые, возможно, подвергались воздействию Strongyloides, должны быть обследованы с помощью анализа кала и/или серологического исследования. В кандидаты для скрининга включают тех людей, в чьих анамнезах присутсвует информация о путешествиях или проживании в эндемичных районах (в последнее время или даже в далеком прошлом) и любой из следующих критериев:
Симптомы, предполагающие стронгилоидоз
Стронгилоидоз – это паразитарная инфекция, причиной которой являются 2 вида гельминтов (Strongyloides stercoralis – кишечная угрица и Strongyloides Fulleborni). Strongyloides Fulleborni обуславливает редкие спорадические случаи заболевания в африканских странах.
В последние годы этот гельминтоз становится все более актуальным в связи с широким распространением туризма в эндемичные районы и страны. Несмотря на тот факт, что заболевание может встречаться повсеместно, изначально стронгилоидоз является патологией тропиков и субтропиков. География распространения гельминтоза приведена на рисунке 1.
Как можно видеть на рисунке, особую осторожность следует соблюдать при посещении стран Африки, Южной Америки, стран Средиземноморья (в том числе Турции), Юго-Восточной Азии (Вьетнам, Тайланд, Малайзия, Лаос, Камбоджа, Индия). Кишечная угрица – это геогельминт.

Рисунок 1 – География стронгилоидоза (источник ATLAS OF HUMAN INFECTIOUS DISEASES)
1. Жизненный цикл угрицы кишечной
Угрица кишечная (по латыни - Strongyloides stercoralis) – это раздельнополый круглый гельминт небольших размеров (до 2-3 мм в длину, около полумиллиметра в толщину), продолжительность его жизни около 2 месяцев. Жизненный цикл ее может протекать в одном человеке или в нескольких.

Рисунок 2 – Внешний вид кишечной угрицы
Источник инвазии – больной человек. Привычное место обитания половозрелых особей – тонкий кишечник, в том числе и двенадцатиперстная кишка, самка может откладывать до 50 яиц ежедневно. Из яиц вылупляются личинки, которые при испражнении попадают во внешнюю среду. Эти личинки называются рабдовидными.
Далее цикл развития зависит от условий внешней среды. При комфортной температуре (30-34 градусов) и достаточной влажности из рабдовидных личинок развиваются взрослые самки и самцы, ведущие свободный образ жизни, размножающиеся, откладывающие яйца, из которых опять выходят рабдовидные личинки.
При неблагоприятных условиях среды личинки угрицы кишечной меняют свою форму и патогенные свойства, превращаясь в филяриевидные личиночные формы, способные проникать через рот с плохо обработанными продуктами питания (овощи, фрукты, зелень, свежевыжатые соки) и через кожу (хождение босиком).

После проникновения внутрь человека личинки угрицы стремятся в кровеносное русло, а затем с током крови разносятся по всему организму, обуславливая первую симптоматику.
При нормальном течении заболевания мигрирующие личинки из легочной ткани (альвеол) с мокротой попадают в дыхательные пути и при кашле проглатываются, достигая тем самым своей цели – кишечника человека (рисунок 4).
Инкубационный период с момента заражения точно не известен, по разным литературным источникам в среднем от 2 до 17 дней.

Рисунок 4 – Миграция филяриевидных личинок из легочных альвеол в бронхиальное дерево (источник Medscape)
Вместе с тем, жизненный цикл угрицы кишечной может протекать с некоторыми особенностями, иногда личиночные формы приобретают патогенные инвазионные свойства еще до выхода из кишечника инфицированного. Считается, что увеличение срока пребывания рабдовидной личинки в толстом кишечнике (более 24 часов) приводит к образованию инвазионной формы и самозаражению (иначе говорят аутоинвазии) человека.
Факторы риска такого развития событий – хронические запоры и заболевания толстого кишечника (НЯК, болезнь Крона, дивертикулы, СРК).
Еще один путь заражения – половой, достаточно редко встречающийся и реализующийся при анальном половом контакте с человеком, страдающим хроническим стронгилоидозом.
2. Стадии и симптомы стронгилоидоза
Гельминтоз имеет две фазы, последовательно сменяющие друг друга:
- 1 Острая – проникновение и миграция личинок по организму человека с током крови.
- 2 Хроническая – образование взрослых особей, их обустройство в тонком кишечнике, продукция яиц, образование личиночных форм. При аутоинвазии (последующем самозаражении) хроническая стадия сопровождается периодическими обострениями, связанными с новой миграцией личинок.
В период миграции личинок у человека наблюдаются повышение температуры до субфебрильных цифр в течение нескольких дней, познабливание, слабость, мышечные и суставные боли и повышенное потоотделение. Клиническая картина может напоминать грипп и другие ОРВИ.
Типичные кожные проявления возникают уже в первые дни и характеризуются образованием папул (узелков), эритемы, сопровождающихся зудом и расчесами. Примерно на 4-5 день миграции личинки достигают легочной ткани.
В этот период у пациента возникают жалобы на продуктивный кашель, при выслушивании врачом определяются сухие и влажные хрипы, иногда удлинение выдоха (астматический компонент).
Синдром Леффлера – это синдром, включающий в себя комплекс симптомов: лихорадку, потливость, кашель с мокротой и астматическим компонентом, образование эозинофильных инфильтратов, видимых на рентгенограмме (черная стрелка на рисунке). Данный симптомокомплекс наблюдается не только при стронгилоидозе, но и при некоторых других глистных инвазиях (анкилостомидозы, аскаридозы и др.).

Рисунок 6 – Эозинофильный инфильтрат в легочной ткани
Длительность миграционного периода при стронгилоидозе в среднем составляет 1-2 недели. Как можно понять, в острую стадию поставить диагноз инвазии очень сложно, как правило, пациенту установят ОРВИ, бронхит или атипичную пневмонию. Поэтому важно вовремя сообщить врачу о недавней поездке в теплые страны.
В хроническую стадию (начиная с 3-4 недели после заражения и в течение нескольких лет) у пациента развиваются симптомы нарушения функции ЖКТ (диарея, неустойчивость стула, боли в мезогастрии, эпигастрии, области печени и желчного пузыря, метеоризм, чувство тошноты, редко рвота) и симптомы аллергоза (непонятные кожные высыпания и зуд, устойчивые к стандартному лечению аллергических заболеваний).
Отдельно следует сказать о диссеминации гельминтоза и его причинах. Диссеминированный стронгилоидоз развивается у лиц с доказанным иммунодефицитом (состояние после трансплантации органов, прием цитостатиков и глюкокортикостероидов, ВИЧ-инфекция, сахарный диабет и др.).
Такая форма заболевания сопровождается генерализованным распространением личиночных форм и массивным поражением нервной системы, легочной ткани, почек и печени. В клинической картине это сопровождается симптомами тяжелой пневмонии (пневмонита), менингита и менингоэнцефалита, почечной недостаточности и гепатита.
3. Диагностика гельминтоза
Комплекс диагностических мероприятий включает как общие лабораторные тесты, так и специфические методы диагностики.
Из инструментальных диагностических методов используется рентгенография легких в двух проекциях, при этом на рентгенограмме в период миграции обнаруживаются так называемые эозинофильные инфильтраты (см. рисунок выше).
4. Лечение и прогноз
Лечение стронгилоидоза сводится к назначению антигельминтных препаратов с последующим контролем за излеченностью. В научной российской литературе наиболее часто упоминается Альбендазол (Немозол, Зентел, Саноксал). Режим дозирования: 400 мг один раз в день, длительность лечения от 3 до 10 дней.
Вместе с тем, по данным зарубежных авторов Тиабендазол (Минтезол, Арботект, Мертект) обладает более выраженной активностью в отношении гельминтов по сравнению с Альбендазолом.
К препаратам выбора для лечения данного гельминтоза относится Ивермектин (Стромектол, Мектизан, табл. 3 и 6 мг), который назначается при диссеминированном стронгилоидозе и гиперинвазии, остром и хроническом стронгилоидозе. В этом случае доза для взрослого составляет 200 мкг/кг в сутки в течение 2 дней, для ребенка до 2 лет – 200 мг/сут. в течение 2 дней. При необходимости назначаются повторные курсы.
Контроль эффективности лечения осуществляется непосредственно после лечения - через месяц – два месяца и три месяца. Выполняют исследование кала по Берману и микроскопию дуоденального содержимого. Критериями излеченности считаются исчезновение симптомов заболевания, клиническое выздоровление, отсутствие личинок в дуоденальном содержимом, яиц и личиночных форм в кале, снижение титров антител при проведении твердофазного ИФА.
Прогноз заболевания для иммунокомпетентных лиц хороший, лечение, как правило, эффективно и сопровождается полным выздоровлением. При гиперинвазии и диссеминации гельминтоза высока вероятность смертельного исхода (около 80-90%), но, как уже упоминалось, такая форма развивается у лиц на фоне тяжелого иммунодефицита.
Читайте также:

