Сухой кашель при бактериальной инфекции
Обновлено: 12.05.2024
Кашель – это защитная реакция нашего организма на любые раздражения дыхательных путей. Кашель может быть вызван: попаданием инородного тела в дыхательные пути, воспалительным процессом, пылевыми частицами, химическими веществами, парами, сигаретным дымом, бронхоспазмом и другими факторами.
Зачастую кашель можно вылечить самостоятельно в домашних условиях, но в ряде случаев, наличие кашля может свидетельствовать о патологических состояниях, с которыми нужно незамедлительно обращаться к врачу.
Каким бывает кашель?
Также, его можно разделить на некоторые типы:
Громкость: глухой или лающий кашель.
- Время проявления: утром, вечером или ночью.
- Интенсивность: слабый или сильный кашель.
- Кашлевой акт: кратковременный, приступообразный или постоянный кашель.
- Длительность: подострый (1-3 недели), острый (3-7 недели), хронический (более 7 недель).
Причины кашля
Кашель при различных заболеваниях разный, как и механизм его возникновения.
Например, кашель при ОРВИ - сухой, так как во время острой респираторной вирусной инфекции вирусы размножаются и распространяются в дыхательных путях с большой скоростью, выделяя токсины и раздражая дыхательные рецепторы, из-за чего и начинается кашель. Из-за того, что мокрота выделяется не в большом количестве, кашель остается сухим.
При пневмонии или любых других острых вирусных инфекциях верхних и нижних дыхательных путей наблюдается острый кашель с обильным количеством мокроты. Появление мокроты, как и кашля, является защитным механизмом нашего организма, т.е. с помощью мокроты наш организм очищает дыхательные пути от патогенной флоры вирусов.
Также кашель может наблюдаться при сердечно-сосудистых заболеваниях, например при артериальной гипертензии, ИБС (ишемической болезни сердца), аритмии и других. Общее осложнение этих заболеваний - хроническая сердечная недостаточность (ХСН). При этом осложнении наблюдается венозный застой в обоих кругах кровообращения, вследствие чего, вызывает застой крови в легких и повышение давления в сосудах легких.
Защитной реакцией нашего организма является уменьшение давления, из-за чего жидкая часть плазмы проникает в стенки альвеол, тем самым вызывая кашель и одышку у человека.
Как распознать симптомы?
Первым делом необходимо обратить свое внимание на дыхание: затрудненное или в норме. Если у человека наблюдается затрудненное дыхание, он пытается “захватить” воздух ртом, а также наблюдается одышка и бледность кожных покровов и губ, то необходимо срочно обратиться за помощью к врачу.
Далее, необходимо измерить температуру. Если она от 38 градусов и выше, то необходимо обратиться к врачу. Высокая температура может свидетельствовать о наличии инфекционного или вирусного заболевания дыхательных путей.
Обращайте внимание на цвет мокроты. Если она зеленоватая или желтая, то это может говорить о воспалительном процессе или инфекции. Лечением в таком случае должен заниматься специалист. Если же в мокроте вы обнаружите красноватый оттенок (кровь), то следует незамедлительно обратиться к врачу. Если у вас мокрый кашель, попробуйте собрать мокроту на салфетку и осмотреть ее. Если мокрота имеет прозрачный вид, то беспокоиться не стоит.
Также следует внимательно следить за общим состоянием. Обращайте внимание на:
- лихорадку;
- головокружение и головные боли;
- боли в области грудной клетки;
- постоянный кашель, удушающий кашель;
- пробуждения по ночам;
- хрипы;
- сброс веса;
- сильную слабость и др.
Если кашель не проходит в течении нескольких недель при лечении в домашних условиях, следует обратиться за помощью к специалисту.
Диагностика и обследования при кашле
Итак, следует напомнить, когда кашель является предвестником серьезных и опасных заболеваний, и когда стоит обратиться к врачу:
- кашель не проходит в течении 3 и более недель;
- мокрота имеет желтоватый или зеленоватый оттенок, либо имеет примеси крови;
- во время кашлевого акта болит под лопаткой и отдает в левую руку (говорит о наличии сердечно-сосудистых заболеваний);
- боль в области грудной клетки и недостаток кислорода.
В первую очередь, при постановке диагноза, врач опирается на жалобы пациента, такие как: слабость, недомогание, высокая температура, есть боль в горле или она отсутствует, наличие насморка, характер кашля, наличие мокроты и тд. И если будет необходимо, он вправе назначить дополнительные обследования, например, при подозрении на пневмонию.
Дополнительные обследования включают в себя:
- рентгенологическое исследование грудной клетки или компьютерную томографию (КТ),
- общий и клинический анализ крови и общий анализ мочи.
- в том случае, если у пациента есть мокрота, будет назначено цитологическое исследование мокроты.
Итак, кашель это лишь симптом определенного заболевания, от простуды, до сердечно-сосудистых заболеваний и проблем с желудочно-кишечным трактом. В основном, кашель проявляется вкупе с другими симптомами: температура, боль в горле, насморк и др., выявление которых поможет определить точный диагноз и назначить соответствующее лечение. Существует множество заболеваний, которые сопровождаются кашлем. Необходимо понимать важность наблюдения у специалиста для эффективной терапии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кашель: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кашель – это реакция организма на любое раздражение дыхательных путей, мешающее проходимости воздуха. Раздражающими агентами могут быть мокрота, патогенная флора, инородные тела, пыль, опухоли и др.
В ряде случаев кашель может быть сигналом наличия опасных состояний, и тогда надо срочно обратиться к врачу.
Разновидности кашля
Кашель принято подразделять на сухой (непродуктивный) и влажный (продуктивный).
Кроме того, кашель классифицируют еще по некоторым параметрам:
Среди всех видов патологического кашля самым распространенным является затянувшийся сухой кашель при простудных заболеваниях и заболеваниях легких.
Возможные причины кашля
Острый кашель, как правило, обусловлен острыми вирусными инфекциями верхних и нижних дыхательных путей, наблюдается при пневмонии, обострениях бронхиальной астмы, хронической обструктивной болезни легких (ХОБЛ). В первые дни ОРВИ болезнетворные микробы и/или вирусы быстро размножаются в эпителиальных клетках дыхательной системы, поражая их своими токсинами. В ответ на это воздействие раздражаются рецепторы – чувствительные нервные клетки дыхательных путей. Начинается кашель. Поскольку мокрота образуется еще в небольшом количестве, кашель остается сухим. Если до простуды пациент был практически здоров и его иммунитет не был ослаблен, то сухой кашель сохраняется лишь первые 2–3 дня болезни, а затем начинает выделяться мокрота и кашель становится влажным. Таким образом дыхательные пути очищаются от слизи и патогенной флоры.
Причиной сухого кашля на выдохе является спазм (значительное сужение) бронхов. Такой спастический кашель может быть признаком бронхиальной астмы и аллергической реакции.
Причиной подострого (постинфекционного) кашля могут стать гиперреактивность бронхов, развитие трахеобронхиальной дискинезии, вследствие перенесенной вирусной, микоплазменной (Mycoplasma pneumoniae) или хламидийной (Chlamydophila pneumoniae) инфекции. Такой кашель часто не поддается стандартной противокашлевой терапии и становится затяжным. Его причиной у взрослых может быть коклюш.
Хронический продуктивный кашель может наблюдаться при ХОБЛ, абсцессе легкого, новообразованиях дыхательных путей и легких. Непродуктивный хронический кашель отмечается при заболеваниях желудочно-кишечного тракта, болезнях сердечно-сосудистой системы, а также может быть связан с приемом некоторых лекарственных препаратов.
Сердечный кашель - результат сердечно-сосудистых заболеваний, таких как артериальная гипертензия, ишемическая болезнь сердца, аритмии, постинфарктный кардиосклероз, пороки клапанов сердца, миокардиты, кардиомиопатии и др. Общим осложнением этих болезней становится хроническая сердечная недостаточность (ХСН), влекущая за собой венозный застой в обоих кругах кровообращения. Недостаточность кровообращения вызывает застой крови в легких и повышение давления в легочных сосудах. Для разгрузки (уменьшения давления) малого круга кровообращения (который снабжает кровью легкие) жидкая часть плазмы пропотевает в стенки альвеол, фактически внутрь легких. Вследствие этого появляется одышка и кашель.
Кашель на нервной почве – это покашливание, не связанное с раздражением кашлевых рецепторов. Нарушение чувствительности слизистой глотки возникает в результате сбоев в работе кашлевого центра, расположенного в мозге. Такой кашель возникает у пациентов с повышенной возбудимостью в ответ на стресс.
Причиной кашля может быть отек гортани, в результате которого сужается ее просвет. Количество воздуха, поступающего в дыхательную систему, сокращается, и ответной реакцией становится сильнейший кашель.
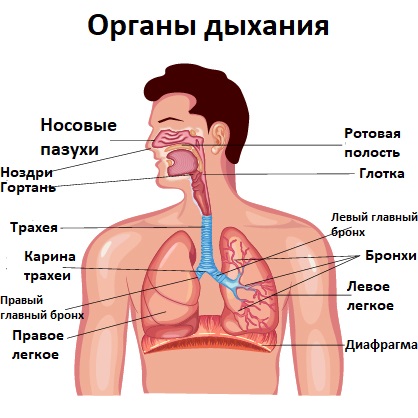
При каких заболеваниях возникает кашель
Острый (кратковременный) непродуктивный кашель (менее 3 недель) может быть симптомом ОРВИ, новой коронавирусной болезни COVID-19, бронхита, заболеваний ЛОР-органов (ринита, тонзиллита, фарингита, синусита, трахеита), когда к кашлю присоединяется насморк, боль или першение в горле, лихорадка, общая слабость, боль в мышцах и суставах. Острый непродуктивный кашель характерен для сердечной астмы, аспирации инородного тела. Он возникает в результате вдыхания раздражающих аэрополлютантов, а также может стать следствием фибробронхоскопии, ларингоскопии.
При обострении бронхиальной астмы приступ кашля выглядит следующим образом: свободный вдох, сменяющийся затрудненным выдохом с сильными кашлевыми толчками. Присутствуют также свистящее дыхание и одышка.
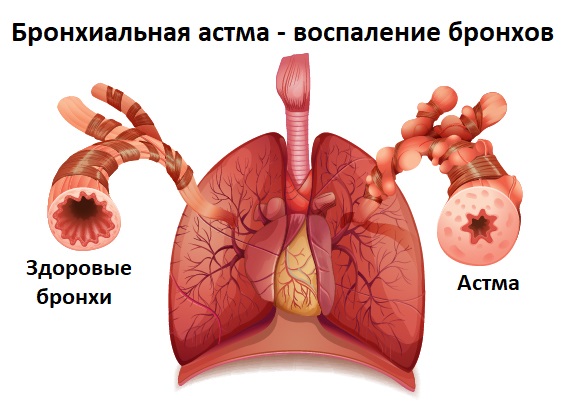
Острый (кратковременный) продуктивный кашель отмечается при пневмонии, остром бронхите, обострении ХОБЛ или хронического бронхита.
Подострый (затяжной) непродуктивный кашель (3—8 недель) возникает после перенесенной инфекции, при коклюше, некоторых заболеваниях ЛОР-органов, плевритах.
Подострый (затяжной) продуктивный кашель отмечается в дебюте хронических заболеваний легких.
Хронический (длительный) непродуктивный кашель (более 8 недель) является симптомом заболеваний желудочно-кишечного тракта (ГЭРБ, грыжа пищеводного отверстия, диафрагмы), интерстициальных заболеваний легких, объемных процессов в средостении, саркоидоза, заболеваний соединительной ткани (синдрома Шегрена, системной склеродермии).
Сердечный кашель сухой, мучительный, усиливается при физических нагрузках, в положении лежа, часто сопровождается посинением кожи губ, лица и других частей тела, болью в сердце и сердцебиением, набуханием шейных вен, одышкой.
Длительным и непродуктивным может быть невротический (психогенный) кашель - он проявляется короткими, достаточно сильными приступами, в промежутках между которыми больного беспокоят подкашливания и першение в горле (эти расстройства наблюдаются только днем, прекращаются ночью, во время приема пищи и разговора).
Хронический (длительный) продуктивный кашель характерен для ХОБЛ, бронхиальной астмы, муковисцидоза, новообразований дыхательных путей и легких, а также для туберкулеза легких.
Диагностика и обследования при кашле
Для постановки диагноза при остром кашле врач ориентируется на жалобы пациента (общее недомогание, повышенная температура тела, першение и/или боль в горле, сухой кашель, боль в груди, усиливающаяся на вдохе, появление гноя в мокроте и т.д.) и в случае необходимости назначает дополнительное обследование, крайне важное при подозрении на пневмонию. Обследование включает рентгенологическое исследование органов грудной клетки либо КТ грудной клетки и средостения, клинический анализ крови и общий анализ мочи, бактериологический посев мокроты.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В зависимости от локализации патологического процесса причины появления сухого кашля можно разделить на две основные группы:
- Бронхолегочные причины: заболевания непосредственно легких и/или бронхов: бронхит, пневмония, альвеолит, бронхиальная астма, хронический обструктивный бронхит, туберкулез, опухоли легких.
- Внелегочные причины:
а) заболевания лор-органов – тонзиллит (воспаление миндалин глоточного кольца), ларингит (воспаление гортани), фарингит (воспаление слизистой оболочки глотки), ринит (воспаление слизистой оболочки носа), фронтит (воспаление придаточных (лобных) пазух носа), гайморит (воспаление верхнечелюстной (гайморовой) пазухи носа, трахеит (воспаление слизистой трахеи);
б) заболевания сердечно-сосудистой системы – хроническая сердечная недостаточность, тромбоэмболия ветвей легочной артерии, легочная гипертензия;
в) инфекционные заболевания, такие как коклюш, грипп, ОРВИ;
г) курение и воздействие на дыхательные пути раздражающих реагентов, бытовой химии, инсектицидов;
д) прием лекарственных препаратов, которые могут иметь побочные реакции в виде кашля;
е) патология органов средостения (органы, которые располагаются между правой и левой плевральными полостями: восходящие и нисходящие отделы аорты, сердце, тимус, трахея и главные бронхи, крупные вены, нервы лимфатические узлы и др.).
При наличии у человека такого хронического заболевания, как бронхиальная астма, в острый период возможно возникновение удушья - жизнеугрожающего состояния, с неэффективностью привычных лекарственных препаратов. Например, при приступе бронхиальной астмы нельзя пользоваться определенными лекарствами сверх установленной дозы (не более 8 доз в сутки Беродуала), так как это может вызвать состояние, при котором госпитализация жизненно необходима.
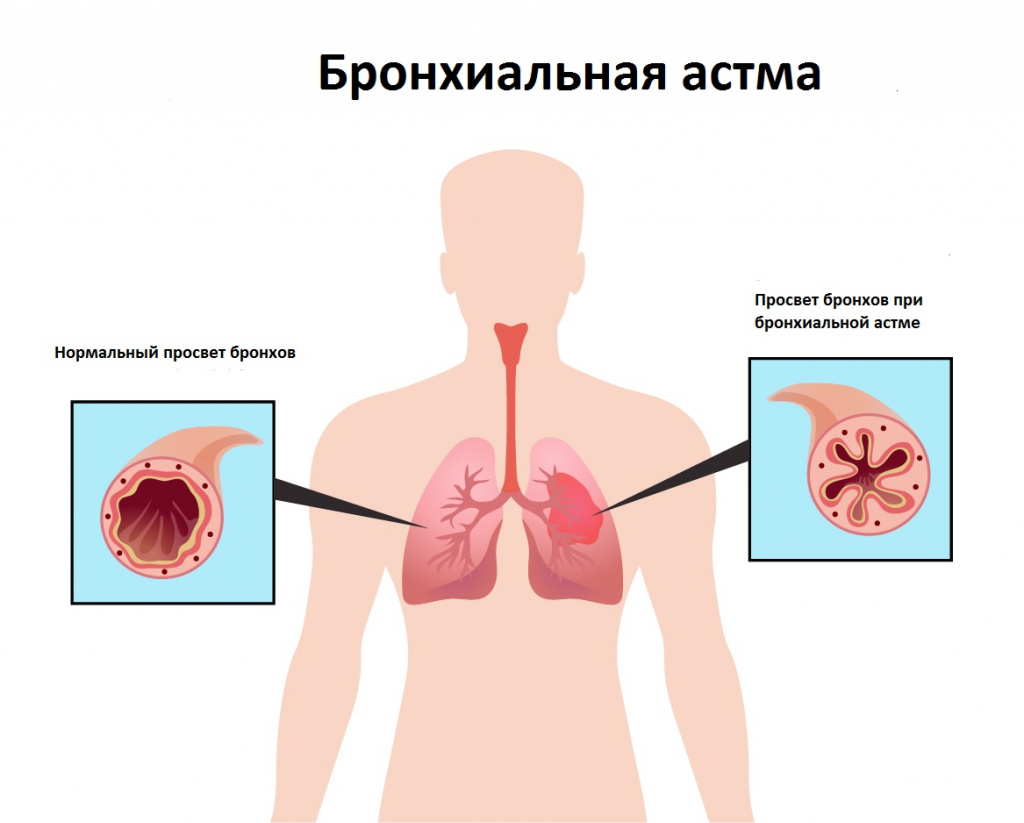
При заболеваниях, сопровождающихся выделением слизи из носа (гайморит, синусит, ринит, в том числе аллергический), возможно обратное ее затекание по носовым ходам и стекание по задней стенке глотки, что вызывает появление сухого кашля из-за раздражающего эффекта.
При сердечно-сосудистой недостаточности в организме из-за слабой насосной функции сердца (вследствие перенесенного инфаркта миокарда, длительного течения гипертонической болезни без адекватного лечения, ревматической болезни сердца, при клапанных пороках сердца и прочих патологиях) скапливается излишнее количество жидкости, которое можно видеть невооруженным глазом – отеки на конечностях, на лице, в тяжелых случаях на передней брюшной стенке, на пояснице. Также жидкость копится во внутренних органах, вызывая их венозное полнокровие, в том числе в легочной системе, что проявляется одышкой при физической нагрузке, сухим кашлем, особенно в положении лежа.
При опухолевом процессе в легких возможно развитие сухого мучительного, длительно непроходящего кашля. Кроме того, обращает на себя внимание похудание без видимой причины, общая слабость, отсутствие аппетита и др.
При гриппе и ОРВИ появление кашля чаще всего связано либо с затеканием слизи из носа в глотку, либо с развитием воспаления слизистой оболочки гортани (фарингит). Помимо вышеуказанного симптома пациента беспокоит общее недомогание, насморк, боль в глазах, повышение температуры тела.
Коклюш – серьезное инфекционное заболевание, при котором кашель настолько сильный, что способен вызывать рвоту, а само заболевание у маленьких детей может привести к смерти.
С развитием политики повсеместной вакцинации смертность от коклюша пошла на спад, однако прививка не спасает от паракоклюшной инфекции – более легкого варианта коклюша.
При курении из-за постоянного воздействия на бронхи табачного дыма и содержащихся в нем раздражающих веществ развивается спазм (сужение) дыхательных путей, что проявляется кашлем и чувством нехватки воздуха, образуется густая мокрота, которая должна обволакивать вредные вещества и облегчать процесс очищения бронхов от них. Аналогичен механизм появления кашля и при воздействии бытовой химии, аллергенов, инсектицидов и прочих раздражающих веществ.
При приеме таких кардиальных препаратов как ингибиторы ангиотензинпревращающего фермента – иАПФ (эналаприл, каптоприл и прочие) и бета-блокаторы (пропранолол, карведилол, метопролол, анаприлин и другие) у некоторых людей может возникать мучительный сухой кашель как побочное действие лекарства, при отмене препарата кашель полностью исчезает. Реже появление сухого кашля могут вызывать и другие лекарственные средства – ацетилсалициловая кислота (аспирин) или некоторые антибактериальные препараты.
Патология органов средостения – группа не менее серьезных заболеваний. Например, при ранении пищевода с образованием дефекта, в который попадает пища (наиболее частый случай – небольшой рыбной косточкой), развивается медиастинит – инфекционный процесс в средостении, который требует сложного лечения и хирургического вмешательства.
Для установления источника сухого кашля, достаточно сначала получить консультацию терапевта , который при необходимости направит к профильному специалисту – кардиологу , пульмонологу , инфекционисту или аллергологу.
При подозрении на онкологический или воспалительный процесс выполняют рентгенографию и/или компьютерную томографию органов грудной полости.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В зависимости от локализации патологического процесса причины появления сухого кашля можно разделить на две основные группы:
- Бронхолегочные причины: заболевания непосредственно легких и/или бронхов: бронхит, пневмония, альвеолит, бронхиальная астма, хронический обструктивный бронхит, туберкулез, опухоли легких.
- Внелегочные причины:
а) заболевания лор-органов – тонзиллит (воспаление миндалин глоточного кольца), ларингит (воспаление гортани), фарингит (воспаление слизистой оболочки глотки), ринит (воспаление слизистой оболочки носа), фронтит (воспаление придаточных (лобных) пазух носа), гайморит (воспаление верхнечелюстной (гайморовой) пазухи носа, трахеит (воспаление слизистой трахеи);
б) заболевания сердечно-сосудистой системы – хроническая сердечная недостаточность, тромбоэмболия ветвей легочной артерии, легочная гипертензия;
в) инфекционные заболевания, такие как коклюш, грипп, ОРВИ;
г) курение и воздействие на дыхательные пути раздражающих реагентов, бытовой химии, инсектицидов;
д) прием лекарственных препаратов, которые могут иметь побочные реакции в виде кашля;
е) патология органов средостения (органы, которые располагаются между правой и левой плевральными полостями: восходящие и нисходящие отделы аорты, сердце, тимус, трахея и главные бронхи, крупные вены, нервы лимфатические узлы и др.).

При наличии у человека такого хронического заболевания, как бронхиальная астма, в острый период возможно возникновение удушья - жизнеугрожающего состояния, с неэффективностью привычных лекарственных препаратов. Например, при приступе бронхиальной астмы нельзя пользоваться определенными лекарствами сверх установленной дозы (не более 8 доз в сутки Беродуала), так как это может вызвать состояние, при котором госпитализация жизненно необходима.

При заболеваниях, сопровождающихся выделением слизи из носа (гайморит, синусит, ринит, в том числе аллергический), возможно обратное ее затекание по носовым ходам и стекание по задней стенке глотки, что вызывает появление сухого кашля из-за раздражающего эффекта.
При сердечно-сосудистой недостаточности в организме из-за слабой насосной функции сердца (вследствие перенесенного инфаркта миокарда, длительного течения гипертонической болезни без адекватного лечения, ревматической болезни сердца, при клапанных пороках сердца и прочих патологиях) скапливается излишнее количество жидкости, которое можно видеть невооруженным глазом – отеки на конечностях, на лице, в тяжелых случаях на передней брюшной стенке, на пояснице. Также жидкость копится во внутренних органах, вызывая их венозное полнокровие, в том числе в легочной системе, что проявляется одышкой при физической нагрузке, сухим кашлем, особенно в положении лежа.
При опухолевом процессе в легких возможно развитие сухого мучительного, длительно непроходящего кашля. Кроме того, обращает на себя внимание похудание без видимой причины, общая слабость, отсутствие аппетита и др.
При гриппе и ОРВИ появление кашля чаще всего связано либо с затеканием слизи из носа в глотку, либо с развитием воспаления слизистой оболочки гортани (фарингит). Помимо вышеуказанного симптома пациента беспокоит общее недомогание, насморк, боль в глазах, повышение температуры тела.
Коклюш – серьезное инфекционное заболевание, при котором кашель настолько сильный, что способен вызывать рвоту, а само заболевание у маленьких детей может привести к смерти.
С развитием политики повсеместной вакцинации смертность от коклюша пошла на спад, однако прививка не спасает от паракоклюшной инфекции – более легкого варианта коклюша.
При курении из-за постоянного воздействия на бронхи табачного дыма и содержащихся в нем раздражающих веществ развивается спазм (сужение) дыхательных путей, что проявляется кашлем и чувством нехватки воздуха, образуется густая мокрота, которая должна обволакивать вредные вещества и облегчать процесс очищения бронхов от них. Аналогичен механизм появления кашля и при воздействии бытовой химии, аллергенов, инсектицидов и прочих раздражающих веществ.
При приеме таких кардиальных препаратов как ингибиторы ангиотензинпревращающего фермента – иАПФ (эналаприл, каптоприл и прочие) и бета-блокаторы (пропранолол, карведилол, метопролол, анаприлин и другие) у некоторых людей может возникать мучительный сухой кашель как побочное действие лекарства, при отмене препарата кашель полностью исчезает. Реже появление сухого кашля могут вызывать и другие лекарственные средства – ацетилсалициловая кислота (аспирин) или некоторые антибактериальные препараты.
Патология органов средостения – группа не менее серьезных заболеваний. Например, при ранении пищевода с образованием дефекта, в который попадает пища (наиболее частый случай – небольшой рыбной косточкой), развивается медиастинит – инфекционный процесс в средостении, который требует сложного лечения и хирургического вмешательства.
Для установления источника сухого кашля, достаточно сначала получить консультацию терапевта , который при необходимости направит к профильному специалисту – кардиологу , пульмонологу , инфекционисту или аллергологу.
При подозрении на онкологический или воспалительный процесс выполняют рентгенографию и/или компьютерную томографию органов грудной полости.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
О.А. ЕГОРОВА, к.м.н., Смоленская государственная медицинская академия
В статье изложена этиология, клиническая картина кашля у детей при инфекциях дыхательных путей. Рассмотрены принципы рационального выбора антибактериальных препаратов с учетом чувствительности основных возбудителей. Показана целесообразность назначения бета-лактамов при кашле у детей, клиническая и микробиологическая эффективность которых и высокий профиль безопасности доказаны в рандомизированных клинических исследованиях.
Кашель как симптом инфекции дыхательных путей (ИДП) у детей является самым частым поводом для обращения за медицинской помощью к врачам-педиатрам и основной причиной пропуска посещения детских дошкольных учреждений и школьных занятий, а также наиболее частым показанием для назначения антибактериальной терапии (АБТ) в амбулаторной практике. По статистике, в США от 5 до 15% амбулаторных визитов к педиатру составляют дети, у которых кашель остается единственным поводом для обращения к врачу. Количество детей с хроническим кашлем возрастает от 10 до 38% [1]. Кашель -- это рефлекс, направленный на восстановление проходимости дыхательных путей (ДП), является защитной реакцией организма, способствует выведению из дыхательных путей чужеродных частиц, микроорганизмов или патологического бронхиального секрета, что обеспечивает очищение бронхов. По продолжительности кашель делят на острый (до 3 нед.), подострый (3--6 нед.), хронический (больше 6--8 нед.).
Кашель у детей -- это не самостоятельное заболевание, а симптом патологического процесса. Причиной острого кашля могут стать острые респираторные вирусные инфекции (ОРВИ), острый бронхит, пневмония, плеврит, аспирация инородными телами. Подострый кашель встречается при коклюше, микоплазменной инфекции, патологии верхних ДП. Хронический кашель наблюдается при пороках развития бронхолегочной системы, первичной цилиарной дискинезии, муковисцидозе, пропущенной аспирации инородного тела, бронхоэктатической болезни, бронхиальной астме, коклюше, туберкулезе, вдыхании различных раздражающих веществ, иммунодефицитных состояниях. Редко, но кашель встречается у детей при заболевании среднего уха (отогенный кашель), при интерстициальных болезнях легких, папилломатозе гортани, опухолях средостения, аневризме аорты, сердечной недостаточности, ингаляциях противоастматическими средствами (табл. 1) [2].
| Таблица 1. Причины кашля у детей [2] | ||||
| Острый | Подострый | Хронический | Редкие причины | |
| влажный | сухой | |||
| ОРВИ | Постинфекционный (ОРВИ) | Пороки развития бронхолегочной системы | Бронхиальная астма | Отогенный кашель |
| Острый бронхит | Коклюш | Первичная цилиарная дискинезия | Коклюш | Интерстициальные болезни легких |
| Пневмония | Микоплазменная инфекция | Муковисцидоз | Туберкулез | Папилломатоз гортани |
| Плеврит | Патология ВДП (гиперсекреторные воспалительные процессы в носоглотке) | Пропущенная аспирация инородного тела | Вдыхание различных раздражающих веществ | Опухоли средостения |
| Аспирация инородного тела | Иммунодефицитные состояния | Воздействие поллютантов | Аневризма аорты | |
| Бронхоэктатическая болезнь | Функциональный кашель | Сердечная недостаточность Ингаляции противоастматических средств | ||
Острый кашель
Наиболее часто в педиатрической практике имеет место острый кашель, связанный с ОРВИ. Поскольку ОРВИ характеризуются благоприятным течением и склонны к саморазрешению, при адекватном домашнем режиме ребенка и соответствующем лечении у большинства пациентов кашель бывает непродолжительным и проходит в течение 2--3 нед. без АБТ. Другим этиологическим моментом в возникновении кашля в детском возрасте могут стать ИДП. Инфекционно-воспалительный процесс может локализоваться как в верхних отделах ДП (ангины, фарингиты, риниты, синуситы, обострения тонзиллита, ларингиты), так и в нижних отделах ДП (трахеиты, бронхиты, пневмонии) или при сочетании инфекции верхних и нижних отделов ДП, вызывая кашель у ребенка [3].
Хронический кашель
Варианты клинических проявлений кашля
Клинические проявления кашля у детей варьируют от сильного мучительного, сопровождающегося рвотой, беспокойством и/или болевым синдромом, нарушающим сон и самочувствие ребенка, до незаметного постоянного покашливания, почти не оказывающего влияния на самочувствие и поведение. По продолжительности кашель может быть приступообразный (при коклюше), периодический (при бронхите), непрерывный, короткий (при плеврите) (табл. 2). По тембру различают лающий (при поражении гортани и истерии), сиплый и беззвучный (при воспалении и изъязвлении голосовых связок). По продуктивности кашель может быть сухим (непродуктивным), который не сопровождается выделением мокроты, и влажным (продуктивным) -- с выделением мокроты. Необходимо обращать внимание на частоту и характер кашля. Он может быть настолько сильным и частым, что вызывает боли в груди и одышку, приводит к эмфиземе легких. Негативное влияние кашля отражается на кровеносной системе ребенка: за счет уменьшения присасывающего действия грудной клетки происходит затруднение притока крови к сердцу и развивается сердечно-легочная недостаточность [6]. Довольно часто врачу-клиницисту приходится дифференцировать кашель при внебольничной пневмонии (ВП) и остром бронхите у ребенка.
| Таблица 2. Корреляция характера кашля от причины [6] | |
| Характер кашля | Возможная причина |
| Громкий, звучный | Трахеит, бронхит, сдавление трахеи (например, опухолью) |
| Грубый, лающий | Поражение гортани |
| Приступообразный кашель с длинными глубокими вдохами | Коклюш |
| Болезненный | Трахеит |
| Ночной кашель | Бронхиальная астма, сердечная недостаточность, синусит, хронический бронхит, коклюш |
| Утренний кашель | Бронхоэктазы, хронический бронхит, гастроэзофагеальный рефлюкс |
| Кашель и свистящее дыхание | Бронхиальная астма |
| Кашель и одышка | Бронхиальная астма, хронический бронхит, сердечная недостаточность |
Для ВП характерно острое начало с лихорадкой от 38,0 °С и выше, сохраняющейся в течение более 3 сут., озноб, потеря аппетита, кашель, одышка при отсутствии бронхообструктивного синдрома (свыше 60 дыханий в минуту -- у детей до 3 мес., свыше 50 -- у детей до 1 года, свыше 40 -- у детей старше 1 года), физикальные изменения в легких (укорочение перкуторного звука, бронхиальное дыхание, бронхофония и локальные мелкопузырчатые хрипы и др.). Наибольшей диагностической ценностью в диагностике пневмонии обладают тахипноэ, температура тела более 38 °C, укорочение перкуторного звука, наличие бронхофонии, лейкоцитоз более 11,0 х 109/л. Иногда клинические признаки ВП бывают выражены незначительно, и неспецифичность клинических симптомов заболевания затрудняет диагностику, поэтому у 30–35% пациентов пневмония диагностируется спустя 3–5 дней. Решающим фактором для своевременной постановки диагноза пневмонии является рентгенологическое исследование грудной клетки, которое позволяет выявить объем поражения и наличие осложнений [8].
Бронхиты у детей являются проявлением вирусной инфекции нижних ДП [6]. Клинически острый бронхит проявляется кашлем, диффузными сухими и разнокалиберными влажными хрипами в легких. При рентгенологическом исследовании специфических признаков для данного заболевания нет, обычно определяется усиление легочного рисунка, расширение и неструктурность корней легкого при отсутствии инфильтративных и очаговых теней в легочной ткани. Острый обструктивный бронхит является проявлением ОРВИ нижних дыхательных путей и характеризуется диффузным поражением бронхов разного калибра. Рентгенологически при обструктивном бронхите определяется повышенная прозрачность легочной ткани, горизонтальное положение ребер, высокое стояние и уплощение куполов диафрагмы, усиление сосудистого рисунка. В случаях повторных (2--3 раза и более в течение года) эпизодов бронхита с обструкцией или без речь может идти о рецидивирующем бронхите. Ключевыми моментами в лечении кашля при ИДП остаются антибактериальная и муколитическая виды терапии.
Комплексный подход к АБ-терапии кашля при ИДП
Общепризнанно, что своевременное выявление этиологии кашля ведет к уменьшению его выраженности или полному исчезновению [9]. Учитывая высокую распространенность кашля в детской практике, сформировалось ложное представление о том, что кашель не проблема и его могут вылечить родители, знакомые и провизоры аптек. На сегодняшний день данное заблуждение довольно часто приводит к неадекватной терапии, что наносит вред больному ребенку. Выбор и применение АБТ в педиатрии предполагает знание следующих аспектов: причины кашля, типичных и атипичных возбудителей заболевания с учетом региональных данных чувствительности к антибиотикам, механизма действия используемых антибактериальных препаратов.

Среди штаммов пневмококка, выделенных на территории РФ в 2006--2009 гг., изоляты с промежуточным уровнем резистентности к пенициллину составили 9,1%, а с высоким уровнем (МПК пенициллина ≥ 2 мг/л) -- 2,1% [15]. В то же время в некоторых регионах РФ (в частности, в Дальневосточном ФО) частота выделения пенициллинорезистентных пневмококков (ПРП) существенно выше и составляет 17,6 и 7,4% штаммов с промежуточным и высоким уровнем резистентности соответственно [16]. Кроме того, при анализе данных о распространенности ПРП у детей различного возраста оказалось, что частота выделения штаммов S. pneumoniae, нечувствительных к пенициллину, достигает 27,2% у детей 1--3 лет и 17,7% у детей 3--7 лет. Наиболее высокой активностью против штаммов пневмококков со сниженной чувствительностью к пенициллину среди бета-лактамных антибиотиков обладает амоксициллин и амоксициллин клавуланат, к которым нечувствительны всего 0,4% изолятов S. pneumoniae (рис. 1) [16]. Поскольку резистентность к пенициллину у пневмококков не связана с продукцией β-лактамаз, показатели чувствительности к амоксициллину и амоксициллину/клавуланату (АМК) одинаковы.
Изоляты гемофильной палочки, выделенные в РФ, сохраняют высокую чувствительность к аминопенициллинам: 95% штаммов чувствительны, а резистентность у оставшихся 5% штаммов H. influenzae связана с продукцией β-лактамаз и преодолевается путем назначения ингибиторозащищенных препаратов -- амоксициллина клавуланата.
Выбор антибактериального препарата при лечении кашля у детей
При лечении ИДП всегда предпочтительна монотерапия пероральным лекарственным препаратом. Одним из направлений решения проблемы адекватной терапии ИДП является обоснованное и рациональное применение уже существующих антибактериальных средств в лекарственных формах. Правильность выбора антибиотика подтверждается быстрой положительной динамикой клинического состояния ребенка в течение 2--3 дней.
Одним из отечественных препаратов амоксициллина в сочетании с ингибиторами бета-лактамаз является Арлет (амоксициллина тригидрата -- 250, 500, 875 мг, клавуланата калия -- 125 мг).
Детям старше 12 лет (или c массой тела более 40 кг) при легком или среднетяжелом течении инфекции назначают по 1 таб. 250/125 мг каждые 8 ч или по 1 таб. 500/125 мг каждые 12 ч. В случае тяжелого течения инфекции и инфекций дыхательных путей -- по 1 таб. 500/125 мг каждые 8 ч или по 1 таб. 875/125 мг каждые 12 ч.
Детям младше 12 лет с массой тела менее 40 кг доза препарата подбирается индивидуально на основании рекомендуемой схемы дозирования (для амоксициллина) -- 45 мг/кг/сут в 2 приема или 40 мг/кг/сут в 3 приема. Оптимальной лекарственной формой препарата для детей от 6 до 12 лет являются таблетки 500/125 мг при назначении 2 раза в сутки.
Максимальная суточная доза клавулановой кислоты (в форме калиевой соли) составляет для детей 10 мг/кг массы тела. Максимальная суточная доза амоксициллина составляет для детей 45 мг/кг массы тела.
Курс лечения составляет 5--14 дней. Продолжительность курса лечения определяется лечащим врачом. Лечение не должно продолжаться более 14 дней без повторного медицинского осмотра.
Таким образом, антибактериальные препараты в педиатрической практике должны быть высокоэффективны, безопасны и хорошо переноситься детьми. Рациональное использование антибиотиков предупреждает развитие резистентности, уменьшает продолжительность заболевания и предупреждает осложнения.
Читайте также:

