Свечи для мужчин от инфекций мочеполовой системы
Обновлено: 03.05.2024
Лучшая защита от ИППП – тщательный подбор половых партнеров. Если с этим есть проблемы, презерватив обязателен. Хотя и он не дает 100% гарантии, потому что может порваться. Также риск ЗППП останется при очагах инфекции на открытых участках тела.
Своевременная профилактика после такого контакта предупредит заражение. В тяжелых случаях потребуется прием сильных антибиотиков, которые остановят размножение бактерий. Их тип и продолжительность приема подбирает врач по результатам анализов.
Стоимость консультации по предупреждению ЗППП
Расчет стоимости лечения Все цены
Экстренная профилактика ЗППП
После незащищенного акта у вас есть не больше 5 часов, чтобы позаботиться о своем здоровье. Лучше всего антисептики действуют против ЗППП в первые 2 часа, потом эффективность будет снижаться. После 5 часов профилактика заболеваний, передающихся половым путем, бесполезна. За это время нужно успеть:
- обильно помочиться, чтобы возбудители ЗППП не прошли по уретре дальше;
- сменить нижнее белье;
- обработать наружные половые органы и внутреннюю сторону бедер антисептиком;
- ввести антисептический раствор во влагалище и уретру;
- выполнить обработку других частей тела, соприкасавшихся с очагами ИППП.
Специалисты

Средства для дезинфекции
- Хлоргексидин или Мирамистин. Предназначены для профилактики поражения слизистых оболочек ЗППП. Для мужчин в комплекте есть специальная насадка. Женщинам рекомендуется использовать спринцевание.
- Гексикон. Свечи для женщин, действующее вещество – хлоргексидин. Средство обеспечит защиту от гонококков, вируса герпеса, хламидии, стрептококков, кишечной палочки и стафилококков. Не подходит для профилактики при высокой чувствительности к хлоргексидину.
- Бетадин. Это вагинальные свечи с повидон-йодом. Нужны для предохранения от грибков, вирусов и бактериальных заболеваний, передающихся половым путем. Средство не вызывает привыкания, плохо всасывается в кровь, противопоказаний мало. Профилактика не рекомендована при чувствительности к йоду и дисфункции щитовидной железы.
Перечисленные меры профилактики различных ИППП только снижают вероятность заражения в 2-3 раза, но не дают гарантии. Поэтому экстренная обработка должна проводиться в редких случаях, а не становиться частью регулярного ритуала. Обнаружить заражение можно уже на 3 день, поэтому не стоит затягивать поход к врачу.
Антисептические препараты нельзя применять слишком часто, такая профилактика только навредит. Обеззараживающие составы уничтожают и возбудителей ЗППП, и полезные бактерии, приводя к нарушению баланса. Для его восстановления потребуется дополнительное лечение, без этого риск ЗППП вырастет в несколько раз.
Медикаменты против ЗППП
Не существует универсальных таблеток, которые спасут от любого типа инфекций, передающихся половым путем. Поэтому выбором профилактических мероприятий должен заниматься врач. Против вирусов, которые вызывают ВПЧ, гепатит В или генитальный герпес, применяется вакцинация. Возможна личная непереносимость компонентов прививки.
Вариант подходит для страховки от ИППП, но не для экстренных случаев. После случайной связи может потребоваться медикаментозная помощь. Профилактику или лечение должны проходить оба партнера, чтобы предотвратить повторное заражение и распространение заболеваний, передающихся половым путем.
Антибиотики
- Тикарциллин, Оксациллин и Ампиокс. Это препараты пенициллиновой группы, которые применяют для лечения сифилиса. Лекарства быстро растворяются в желудке, из-за этого чаще назначаются в виде инъекций в вену или мышцу.
- Сумамед, Азитромицин, Эритромицин. Используются, если ИППП не удалось уничтожить при помощи пенициллина. Макролиды эффективны против сифилиса, хламидиоза и гонореи, имеют мало противопоказаний и побочных действий. Для борьбы с инфекциями, передающимися половым путем, выписываются в виде таблеток или инъекций.
- Цефтриаксон, Цефтаролин, Цефиксим и Цефпиром. Антибиотики работают против ряда ЗППП: гонореи, патогенных микроорганизмов и сифилиса. Цефалоспорины оказывают сильное воздействие, профилактика с их помощью проводится под строгим контролем. Для лечения ИППП назначаются уколы.
- Офлоксацин и Норфлоксацин. Используются для профилактики и лечения хламидиоза, гонококков. Препараты подходят для длительного приема, имеют несколько форм выпуска. Их включают в схему лечения при различной тяжести ЗППП.
- Окситетрациклин, Тетрациклин и Доксициклин. Мощные антибиотики, которые оказывают токсичное воздействие на организм. Редко назначаются для профилактики. Применяются только в случае тяжелых ЗППП, когда не помогли препараты других групп. Борются с осложненной гонореей, сифилисом и хламидиозом. Терапия ИППП этими средствами может вызвать повышение внутричерепного давления, сильную аллергию, проблемы пищеварения. По этой причине вводятся только внутривенно.
- Оринидазол, Метронидазол. Применяются для профилактики и терапии трихомониаза. Их токсичность оценивается, как умеренная. Подходят для комплексной борьбы с ЗППП, выпускаются в виде свечей и таблеток.
- Гентамицин, Немицин, Спектомицин и Амикацин. Вводятся внутримышечно. Нужны для профилактики гонореи и лечения ЗППП со скрытым течением. Также применяются для устранения тяжелых форм венерических болезней.
Профилактика после незащищенного акта не превышает 7 дней. При Продолжительность подбирает врач в зависимости от типа ИППП и тяжести поражения. Все антибиотики оказывают негативное влияние на организм. Поэтому их прием сочетают с приемом противогрибковых препаратов. При наличии проблем с пищеварением дополнительно назначаются пробиотики.
Противовирусные средства
Используются для профилактики или лечения генитального герпеса и ВПЧ. Необходимы, если от этих вирусов ранее не были сделаны прививки. Лекарства работают против внешних проявлений, вирус навсегда остается в организме. Предупредить появление этих ЗППП может только вакцина, но ее рекомендуется вводить в подростковом возрасте.
- Ацикловир. Выпускается в виде мази, из противопоказаний только личная непереносимость. Применяется для профилактики генитального герпеса и его рецидивов. Предотвращает появление новой сыпи, ускоряет заживление. Наносится с первого дня появления ИППП 4-6 раз в сутки. Курс составляет 5-10 дней. В сложных случаях рекомендуется дополнительно принимать таблетки. Для беременных и кормящих женщин обязателен контроль врача.
- Олететрин и Сафоцид. Препараты комбинированного действия, работают против ЗППП, вызванных вирусами, грибками и бактериями. Справляются с предупреждением гонореи, герпеса, хламидиоза и трихомониаза. Имеют множество побочных действий, применяются для лечения ЗППП с осторожностью. Не выписываются лекарства пациентам до 18 лет, при беременности, заболеваниях сосудов, печени и почек.
Противогрибковые средства
При незащищенном сексе нужно позаботиться и о предупреждении кандидоза. Заболевание может на первых этапах не вызывать сильного дискомфорта. Но игнорировать его нельзя, запущенные формы молочницы приводят к тяжелым последствиям. Для предотвращения ЗППП применяются следующие лекарства:
- Флуконазол. За один прием уничтожает всех возбудителей ИППП. Применяется для лечения разных степеней заболевания, в этом случае дозы и длительность терапии подбирается индивидуально. Имеет побочные действия, может стать причиной галлюцинаций при длительном приеме.
- Пимафуцин. Имеет разные формы выпуска, подходит для обоих партнеров. Имеет мало негативных эффектов, назначается беременным и кормящим мамам для лечения ИППП. Возможна личная непереносимость компонентов препарата.
- Нистатин. Выпускается в виде таблеток, мази и свечей. В малых дозах применяется для предотвращения ЗППП. При терапии назначается обеим партнерам, даже если возбудитель обнаружен у одного.
- Дифлюкан. Обладает сильным действием, работает даже против хронического течения. Убивает грибки разного происхождения, назначается с осторожностью. Нельзя принимать с некоторыми лекарствами. Запрещено применение при болезнях почек и сердца, не выписывается беременным и кормящим женщинам. Побочные действия встречаются редко.
- Тержинан. Производит комбинированный эффект: убивает грибки и патогенные микробы. Выпускается в виде вагинальных таблеток. Подходит для профилактики, имеет мало негативных последствий. Под наблюдением врача возможен прием при беременности и лактации.
Будьте внимательны: вся информация представлена только для ознакомления! Таблетки от венерических заболеваний назначает врач после обследования, бесконтрольный прием приведет к негативным последствиям. Не занимайтесь самолечением ИППП, обратитесь к специалисту МЖЦ за точным диагнозом.
Перед назначением препарата врач порекомендует сделать анализы, чтобы выявить возбудителя. Без этого не получится правильно подобрать лекарства, и предотвратить развитие болезни. ИППП опасны, легко передаются половым партнерам. Поэтому не забывайте о мерах защиты, а при небезопасном контакте не медлите с проведением профилактики.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

В современной фармакологии можно найти огромное количество самых разнообразных препаратов, которые выпускаются в виде свечей. Антибактериальные свечи широко применяются в гинекологии, урологии и проктологии, так как, благодаря их особой форме, они легко проникают в очаг воспаления и устраняют его.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Показания к применению
В каких случаях врач может назначить вам антибактериальные суппозитории?
- Чтобы защитить слизистую оболочку влагалища от инфекций.
- Если пациентка ощущает постоянный зуд, жжение во влагалище без видимых причин.
- При нарушенном менструальном цикле.
- При воспалениях органов мочеполовой системы (аднексит, оофорит, сальпингит, кольпит, вагинит).
- При нарушении детородной функции женщины.
Список антибактериальных свечей, которые используются в гинекологии является довольно большим. Данные препараты обычно разделяют в зависимости от тех заболеваний, с которыми они помогают бороться. Как правило, подобные средства используются для лечения миомы матки, молочницы, кист, эрозии, цистита, бактериального вагиноза, кольпита, параметрита, эндометрита и других заболеваний.
Фармакодинамика и фармакокинетика
Это комбинированное средство, которое достаточно часто применяют в гинекологии для лечения многих заболеваний. Отличается противовоспалительным, противомикробным, противогрибковым, противопротозойным и антибактериальным действием. В состав препарата входят такие компоненты: тернидазол, неомицин, преднизолон и нистанин.
Тернидазол является популярным противогрибковым веществом, которое помогает снизить синтез эргостерола в клетках патогенных грибков. При этом меняется структура клетки мембран. Оказывает активность в отношении гарднерелл.
Неомицин является популярным антибиотиком, который проявляет активность в отношении к грамотрицательным (Shigella dysenteriae, Escherichia coli, Shigella boydii, Shigella flexneri) и грамположительным бактериям (Streptococcus pneumoniae, Staphylococcus).
Преднизолон является веществом с противовоспалительным и противоаллергическим эффектом.
Нистанин – это противогрибковый компонент препарата, который проявляет активность в отношении к дрожжеподобным грибкам (род Candida).
Названия антибактериальных свечей
Среди самых популярных антибактериальных свечей можно назвать следующие препараты.
Лактонорм. Это средство является новым вагинальным пробиотиком, который помогает доставить необходимые лактобактерии во влагалище. Данные свечи применяются для лечения вагинального дисбиоза, вагинита, вульвита, бактериального вагиноза. Также с их помощью можно провести профилактику дисбиоза во влагалище и урогенитальном тракте во время антибактериального лечения.

В составе Лактонорма содержится большое количество живых ацидофильных бактерий (не менее 100 млн КОЕ Lactobacillus acidophilus в 1 суппозитории), которые помогают восстановить микрофлору влагалища после длительного приема антибиотиков, после воспалительных процессов и гормональном сбое.
При лечении прописывают одну вагинальную капсулу два раза в сутки (утром и вечером) в течение семи дней. Для профилактики терапию можно продолжать две недели.
Фитораксин. Данный препарат прекрасно зарекомендовал себя в комплексной терапии миомы матки, кольпитов, эрозии шейки матки. Средство содержит компоненты растительного происхождения (прополис, чистотел), йодид калия и полифенольный комплекс галловой кислоты. Фитораксин не влияет на здоровые клетки, но при этом тормозит рост онкологических.

Применяется два раза в сутки по одной свечи ректально или вагинально (в зависимости от заболевания). Нельзя применять при непереносимости компонентов препарата. Побочных действий выявлено не было.
Тержинан. Данный препарат отличается противопротозойным, антибактериальным, противовоспалительным, противогрибковым действием. Активно применяется в гинекологии при лечении множества гинекологических заболеваний (кольпит, кандидозный и бактериальный вагиниты, трихомониаз), а также для их профилактики.

Активным действующим компонентом является тернидазол. Также в состав препарата входят: нистанин, неомицина сульфат, преднизолона метасульфобензоат натрия. Свечи вводятся вагинально по одному суппозиторию один раз в сутки (лучше всего перед сном). Перед использованием рекомендовано подержать таблетку под водой двадцать секунд. Вводить лежа. Терапия в среднем продолжается около десяти дней. Профилактика – шесть дней.
Не применять препарат при непереносимости его компонентов. Среди основных побочных эффектов выделяют: жжение и зуд во влагалище после введения, аллергия.
Метилурацил. Активным действующим компонентом является метилурацил. Данный препарат часто назначают для лечения бактериального цистита, проктита или сигмоидита.
Вводится ректально по 1 таблетке три-четыре раза в день. Терапия может быть достаточно продолжительной (от семи дней до четырех месяцев).
Средство противопоказано при непереносимости его основного компонента. Иногда может вызывать такие побочные эффекты, как аллергия, головная боль.
Антибактериальные вагинальные свечи
Сегодня при любом заболевании половых органов женщины гинекологи назначают антибактериальные вагинальные свечи. Особую важность они несут при лечении воспалительных процессов. Именно суппозитории или свечи считаются на сегодняшний день уникальной формой, с помощью которой лекарственное вещество можно эффективно доставить в очаг воспаления, минимизирую при этом побочные эффекты.
При кольпите происходит воспаление слизистой оболочки влагалища. Кольпит бывает разных видов, но свечи назначаются только для лечения неспецифического кольпита. Как правило, при этом используются антибактериальные препараты, в состав которых входит антисептик широкого спектра действия. Самыми популярными средствами при неспецифическом кольпите являются:
- Тержинан. Активное действующее вещество тернидазол. Дозировка: одна таблетка один раз в день на десять дней.
- Полижинакс. Активные действующие компоненты нистанин, неомицин и полимиксин В. Дозировка: по одной таблетке два раза в день в течение пяти-четырнадцати дней.
- Бетадин. Активным действующим веществом является йод. Вводится два раза в сутки в течение шести-двенадцати дней.
Если кольпит был вызван трихомонадами, лучшими средствами считаются свечи на основе метронидазола:
- Клион Д. Вводится один раз в день на протяжении десяти дней.
- Гиналгин. Назначается на протяжении десяти дней по одной таблетке в сутки.
При генитальном герпесе часто используются противовирусные препараты в виде свечей. Среди них особо выделяются:
- Виферон. Вводится ректально два раза в сутки в течение пяти-семи дней. Активным действующим компонентом является интерферон.

При кандидозном кольпите самыми популярными суппозиториями считаются:
- Бификол. В составе средства есть высушенные бифидобактерии. Вводятся вагинально один раз в день на протяжении десяти дней.
- Ацилакт. В составе есть живые лактобактерии. Назначают по одному суппозиторию в течение десяти дней.


[20], [21], [22], [23]
Антибактериальные противовоспалительные свечи
Как правило, воспалительные процессы во влагалище и репродуктивных органах женщин вызываются различными микроорганизмами (хламидиоз, гонорея). Самыми частыми симптомами воспаления являются: режущие или ноющие боли в правой или левой стороне в области паха.
При этом используются суппозитории, которые можно вводить как вагинально, так и ректально. Самыми популярными препаратами являются:
- Мовалис. Ректальные свечи с активным действующим компонентом мелоксикам. Это нестероидный противовоспалительный препарат. Дозировка назначается лечащим врачом и является строго индивидуальной. Препарат не принимается при непереносимости его основного компонента, тяжелой сердечной и печеночной недостаточности, во время беременности. Прием суппозиториев может вызвать анемию, головные боли, повышение артериального давления.
- Лонгидаза. Активным действующим веществом является лонгидаза. Используется для лечения простатита, цистита, для профилактики рубцов после операций. Препарат известен тем, что помогает избавиться от спаек. Вводится ректально или интравагинально по одной таблетке (лучше всего перед сном) в течение десяти-двадцати дней. Препарат противопоказан при злокачественных опухолях, во время беременности, детям до двенадцати лет. Основными побочными действиями являются аллергические реакции (зуд, жжение).

[24]
Антибактериальные ректальные свечи
Как правило, антибактериальные ректальные свечи назначаются для лечения хронического геморроя и инфекций в женских репродуктивных органах. При лечении геморроя суппозитории помогают быстрее заживить ранки в заднем проходе, а также улучшают регенерацию поврежденных тканей. Самыми популярными ректальными свечами на сегодняшний день являются следующие.
Ультрапрокт. Активным действующим веществом препарата является флуокорторон, который является глюкокортикостероидом. Он помогает снизить проницаемость стенок сосудов, чем снижает отечность тканей, зуд и жжение. Свечи используются при травмах заднего прохода и геморрое.

Вводятся суппозитории непосредственно после дефекации и тщательной гигиены анального прохода. Использовать по одной свече в сутки до полного исчезновения неприятных симптомов.
Препарат противопоказан при ветряной оспе или других вирусных заболеваниях, туберкулезе и сифилисе в пораженной области, во время беременности и при непереносимости его компонентов. Самыми распространенными побочными действиями являются: зуд, жжение, аллергия.
Постеризан. Средство для лечения воспалительных заболеваний аноректальной области (геморрой, анальные трещины, аногенитальный зуд). Активными действующими компонентами препарата являются: гидрокортизон, инактивированные клетки кишечной палочки.
Суппозитории вводятся в ранние утренние часы, а также поздно вечером (перед сном). Также в некоторых случаях возможно введение каждый раз после опорожнения. После того как основные симптомы заболевания прошли, лечение проводят еще несколько дней для закрепления результата.
Свечи Постеризан можно без опасения использовать даже во время беременности. Единственным противопоказанием считается непереносимость компонентов. Среди побочных действий от использования средства выделяют: аллергия в виде дерматологических реакций.

[25], [26], [27], [28], [29], [30], [31]
Антибактериальные свечи при простатите
Для лечения простатита сегодня часто используются специальные ректальные свечи. Но стоит обратить внимание, что терапия может продолжаться достаточно долго, так как между прямой кишкой и простатой находится кишечная стенка и капсула простаты. Для лечения простатита используют свечи с антибиотиками и спазмолитиками, а также с натуральными компонентами, типа прополиса.
Самыми популярными свечами от простатита являются:
- Рифампицин. Активным действующим компонентом препарата является антибиотик рифампицин. Он оказывает бактерицидное действие в отношении стафилококков, стрептококков, клостридий, нейсерий, бруцелл, рикетсий, хламидий, улучшает регенерацию тканей. Свечи вводятся ректально по одной в день (лучше всего перед сном), пока не исчезнут основные симптомы заболевания. Препарат противопоказан при непереносимости основного вещества, в детском возрасте, во время беременности. Может вызывать такие побочные действия: ухудшение аппетита, болевые ощущения в области живота, головная боль, ухудшение зрения, воспалительные процессы в почках.
- Простопин. Активными действующими компонентами препарата являются: маточное молочко, цветочная пыльца, мед, прополис и перга. Отличается ранозаживляющим и противовоспалительным действием Применяется также в терапии анальных трещин и геморроя. Используется один суппозиторий раз в день на протяжении пятнадцати-тридцати дней. Перед введением прямую кишку нужно опорожнить. Не использовать при непереносимости компонентов свечей.

[32], [33], [34], [35]
Антибактериальные свечи при цистите
Самыми популярными антибактериальными свечами, которые помогают вылечить цистит, являются:
- Гексикон. Активным действующим компонентом является хлоргексидин, активен в отношении трепонем, хламидий, уреаплазм, гонореи, гарднерелл, трихомонад и вирусов простого герпеса 1 и 2 типов. Обычно используется на начальной стадии цистита или же для его профилактики.
Вводится вагинально по одной свече два раза в день в течение пяти-четырнадцати дней. Для профилактики используется одна свеча один раз в день на протяжении восьми дней. Единственным противопоказанием для этого препарата является непереносимость его компонентов.
Препарат противопоказан при использовании других средств с йодом, заболеваниях почек, при детском возрасте, во время беременности и грудного вскармливания. При применении возможны побочные действия: чувство металлического прикуса во рту, реакции на коже, раздражение глаз, боль во рту.

[36], [37], [38]
Способ применения антибактериальных свечей
Антибактериальные свечи разделяют согласно методу их введения: вагинальные (вводятся непосредственно во влагалище и подходят для терапии воспалительных процессов в нем), ректальные (их вводят в прямую кишку через задний проход).
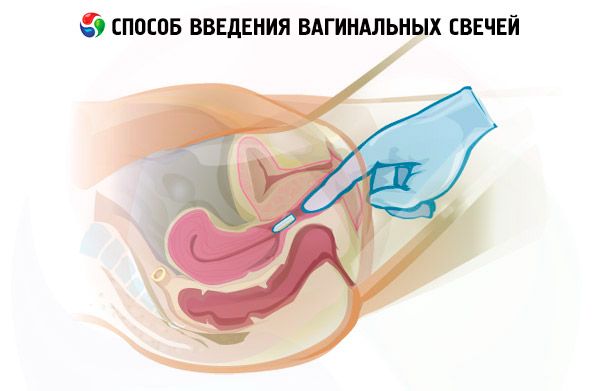
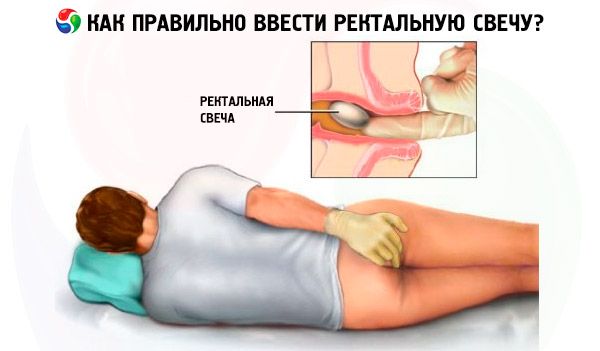
Использование антибактериальных свечей во время беременности
Большинство антибактериальных свечей, как и другие лекарственные препараты, являются противопоказанными к применению во время беременности. Только в некоторых случаях лечащий врач может назначить суппозитории беременным женщинам. Некоторые средства (Тержинан, Бетадин, Простеризан) являются полностью безопасными для здоровья беременной женщины и плода.
Противопоказания к применению
Перед использованием антибактериальных ректальных или вагинальных свечей необходимо тщательно изучить инструкцию, чтобы узнать, в каких случаях они являются противопоказанными к применению.
Как правило, подобные лекарственные препараты имеют лишь одно противопоказание: непереносимость их основных активных компонентов. Но в некоторых случаях (Бетадин, Рифампицин, Ультрапрокт) существуют и другие противопоказания (туберкулез или сифилис прямой кишки, заболевания почек, детский возраст, беременность).

[12], [13], [14], [15], [16], [17], [18], [19]
Побочные действия
Среди основных побочных действий от использования антибактериальных свечей можно выделить различные аллергические реакции (в том числе и на коже), жжение, зуд. Также в некоторых случаях возможны головные боли, анемия, неприятный привкус во полости рта, болевые ощущения в области живота.
В течение последних лет в Российской Федерации заболеваемость урогенитальной хламидийной инфекцией вышла на первое место среди всех бактериальных инфекций, передаваемых половым путем (ИППП), и уступает по частоте только трихомониазу. Такая же картина в ст
В течение последних лет в Российской Федерации заболеваемость урогенитальной хламидийной инфекцией вышла на первое место среди всех бактериальных инфекций, передаваемых половым путем (ИППП), и уступает по частоте только трихомониазу. Такая же картина в странах Северной Америки и Европы, где урогенитальный хламидиоз уже много лет является самым распространенным бактериальным ИППП. Хотя доля Clamidia trachomatis (C. trachomatis) как этиологического агента в общей структуре уретритов у мужчин не превышает 50%, именно этот возбудитель остается главной причиной таких уретритов.
Классификация хламидийных инфекций. В принятой в большинстве стран мира международной классификации болезней Х пересмотра (МКБ-Х) урогенитальные хламидийные инфекции подразделяются:
1. На хламидийную инфекцию нижних отделов (неосложненную):
2. Инфекцию верхних отделов мочеполового тракта (осложненную):
Кроме этого, в МКБ-Х выделяют хламидийную инфекцию аноректальной области, хламидийные фарингиты, а также хламидийную инфекцию других локализаций.
Эта классификация более удобна для статистических отчетов, где требуется четкая рубрификация всех болезней. Специалисты нередко в клинической практике видоизменяют МКБ с целью большей адаптации ее для своей работы. Так, для назначения адекватной терапии хламидийных инфекций важно понять, какая из 3 форм урогенитального хламидиоза имеется у больного:
Клинические проявления хламидийной инфекции. Чаще всего у мужчин на практике встречается хламидийная инфекция нижних отделов урогенитального тракта — уретриты.
Уретриты, вызванные С. trachomatis, проявляются обычно скудной клинической симптоматикой, хотя могут сопровождаться и признаками острого воспаления, сходными с гонореей. Нередко инфицирование нижних отделов урогенитального тракта у мужчин хламидиями может протекать без какой-либо клинической симптоматики.
Наиболее частые проявления хламидийной инфекции нижних отделов урогенитального тракта у мужчин — это наличие слизисто-гнойных или слизистых необильных выделений из уретры, дизурии (зуда, жжения, болезненности при мочеиспускании), дискомфорт, зуд, жжение в области уретры. При клиническом обследовании у таких пациентов можно выявить гиперемию и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрацию стенок уретры, повышенный лейкоцитоз в материале из уретры.
Успешное излечение хламидийной инфекции во многом зависит от выбора правильной тактики терапии, поскольку ошибки на самом начальном этапе болезни, будь то диагностические ошибки или неадекватный выбор антибиотиков, могут привести к тому, что от инфекции избавиться не удастся, что грозит больному серьезными осложнениями.
К наиболее тяжелым осложнениям хламидийной инфекции относят: эпидидимиты, воспалительные заболевания органов малого таза (ВЗОМТ), бесплодие у лиц обоего пола, болезнь Рейтера, перигепатит, пельвиоперитонит, патологию плода и послеродовую патологию у матери, а также некоторые другие состояния. Их развитие может быть связано не только с хламидиями, но и с другими возбудителями, однако хламидии остаются наиболее частой причиной указанных осложнений.
Уникальность азитромицина базируется на его исключительной фармакокинетике. Азитромицин устойчив в кислой среде, благодаря чему хорошо всасывается после приема внутрь (Feise EF et al, 1990). Одновременный прием с пищей уменьшает всасывание на 50%, поэтому препарат принимают за 1 ч до или через 2 ч после еды. Этого недостатка лишена таблетированная форма препарата, которая может приниматься независимо от приема пищи.
После приема внутрь 500 мг азитромицина биодоступность препарата составляет 37%, а максимальная концентрация в плазме (0,4 мг/л) достигается через 2–3 часа, затем она плавно снижается к 24 ч, в последующие сроки препарат в крови не определяется (Комаров Р.В. с соавт, 2001). Этого недостаточно для достижения терапевтического эффекта при лечении инфекций, сопровождающихся бактериемией. Однако липофильность молекулы азитромицина обеспечивает, помимо высокого уровня всасывания в кишечнике, еще и отличное проникновение препарата в ткани. Быстрое проникновение азитромицина из крови в ткани обеспечивается также низким уровнем связывания азитромицина с белками крови, что дает возможность достигнуть быстрого терапевтического эффекта при инфекциях, поражающих клетки и ткани (Foulds G et al, 1990).
Эффективность антибиотиков обычно оценивается путем сравнения активности в условиях in vitro (это показатель минимальной подавляемой концентрации (МПК) и концентрации препарата в сыворотке крови. Эти сравнения могут приводить к ошибочным представлениям о реальной эффективности антибиотика. Для ее оценки необходимо принимать во внимание еще и концентрацию препарата в тканях и месте воспаления. Именно эти показатели азитромицина обеспечивают ему превосходство. В различных тканях концентрации азитромицина в десятки раз превышают концентрации в сыворотке крови (рис. 1).
В эксперименте и исследованиях на животных было показано, что клинический и бактериологический эффекты макролидных антибиотков прямо зависят от времени превышения их концентраций над значениями МПК90 возбудителей, причем условием положительного эффекта является превышение концентрациями МПК в течение как минимум 40% интервала дозирования. Учитывая, что, по данным Комарова Р.В. и соавт. (2001), через 3 дня после приема концентрации азитромицина в секрете/ткани предстательной железы в 16,8 раза превышали значения МПК и, принимая это значение времени за 40%, можно прогнозировать сохранение эффекта азитромицина в течение как минимум 7 дней после однократного приема.
Для антибактериальных препаратов важен не только уровень накопления в тканях, но и соотношение тканевых концентраций и значений МПК для возбудителей инфекций. Так, концентрации азитромицина в секрете и ткани предстательной железы, представленные выше (рис. 1), превышали МПК90 для хламидий во все сроки наблюдения, вплоть до 2-х недель (в исследовании LeBell M. et al (1996)).
Полученные данные подтверждают возможность однократного применения азитромицина при неосложненной хламидийной инфекции, когда необходимо 7-дневное воздействие на микроорганизм, перекрывающее 2 жизненных цикла хламидий, а также его назначения короткими курсами с длительными интервалами между ними при осложненном и персистирующем хламидиозе.
Накопление препарата в макрофагах и полиморфноядерных лейкоцитах и транспортировка его с ними к месту воспаления дополняют нацеленное действие азитромицина в очаге инфекции. Показано, что концентрация препарата в месте воспаления в значительной степени превышает его концентрацию в здоровой ткани (Pukander J, 1990).
Способность азитромицина к проникновению внутрь клеток обеспечивает активное воздействие на внутриклеточные микроорганизмы, к которым относится С. trachomatis. При заболеваниях, вызываемых внутриклеточными патогенами, эффект лечения и скорость элиминации возбудителя из организма зависят от уровня концентраций антибиотика внутри клеток (полиморфноядерные лейкоциты, макрофаги, клетки эпителия). Среди всех антибиотиков макролиды характеризуются наибольшей способностью концентрироваться внутри клетки. Азитромицин при этом особенно привлекателен, поскольку соотношение концентраций антибиотика внутри клетки и в экстрацеллюлярном пространстве составляет для него 40 и более. По этому показателю азитромицин превосходит не только эритромицин, но и другие полусинтетические макролиды (Фомина И.П. с соавт., 1996).
В эксперименте установлено, что азитромицин накапливается в лейкоцитах с последующим медленным высвобождением. При этом соотношение внутри-/внеклеточных концентраций в полиморфноядерных лейкоцитах и макрофагах in vitro после 2 ч инкубации с антибиотиком составляет 79, превышая соответствующие показатели для эритромицина в 4–5 раз. Внутриклеточная концентрация азитромицина обнаруживается в течение 24 ч и более. Установлено также, что предварительная обработка клеток азитромицином не влияет на захватывающую, переваривающую и киллерную функции фагоцитов (McDonald P. J. et al, 1991). К дополнительным важным свойствам азитромицина, способствующим быстрой реализации терапевтического эффекта, даже при коротких схемах применения относится концентрация антибиотика в фибробластах, превращающихся в своеобразный резервуар, из которого препарат высвобождается в очаге инфекции (Glodue R. P. et al, 1990).
Еще одна важная особенность азитромицина — продолжительный период полувыведения — 68 ч, который приводит к тому, что высокие уровни концентрации в месте инфекции, сохраняющиеся в течение продолжительного периода времени (до 10 дней), обеспечивают постоянное активное воздействие на патогенные микроорганизмы (Andriole V. T., 1990, Retsema J., et al, 1990). Сокращение времени приема антибиотика при сохранении терапевтической эффективности очень важный принцип при амбулаторном лечении пациента. По данным различных авторов, только 65% больных полностью выполняют предписания врача. Почти половина лиц, получающих лечение как половые партнеры инфицированных пациентов, полноценно не выполняют режим терапии. По данным Grob P. R., 1992, в течение первых 3–5 дней лечения неисполнительность отмечается приблизительно в половине случаев, на 6–7 день ее уровень возрастает до 71–81%. По этим причинам предпочтение отдается сегодня схемам лечения, предусматривающим однократный или по крайней мере не очень частый прием лекарств. Длительный период полувыведения азитромицина из организма, сохранение эффективных концентраций в очаге инфекции в течение 4–5 дней после прекращения лечения позволяют проводить укороченные курсы терапии, которые соответствуют по эффективности 10-дневным курсам лечения традиционными антибиотиками (Фомина И.П. с соавт., 1996). Азитромицин остается единственным на сегодня антибиотиком однократного приема для лечения неосложненной хламидийной инфекции. Еще в 1993 г. Lister P. J. et al показали, что однократный прием 1,0 грамма азитромицина не уступает по эффективности 7-дневному курсу доксициклина. Большое удобство применения азитромицина для больных и возможность контроля за приемом однократной дозы со стороны медицинского персонала позволяют обеспечить практически 100%-ное соблюдение режима лечения (Petitta ABS et al, 1999).
Азитромицин метаболизируется в печени, причем 50% выделяется с желчью в неизмененном виде, около 6% выводится с мочой.
При приеме азитромицина могут наблюдаться побочные эффекты со стороны желудочно-кишечного тракта (тошнота, рвота, диарея) и печени (повышение активности трансаминаз, холестаз, желтуха), а также аллергические реакции.
Механизм действия азитромицина, как и других макролидов, обусловлен влиянием на функцию бактериальных рибосом. Препарат связывается с 50S субъединицей рибосом рибосомы и таким образом подавляет биосинтез белков микроорганизма, оказывая бактериостатическое действие. Бактерицидное действие препарата начинается в концентрациях, превышающих МПК в несколько раз.
Азитромицин при уретритах нехламидийной этиологии. Азитромицин проявляет высокую активность не только в отношении хламидии, но и других инфекций, которые могут передаваться при сексуальных контактах: Ureaplasma urealyticum, Mycoplasma genitalium, Neisseria gonorrhoeae и Haemophilus ducreyi. Mycoplasma hominis в большинстве случаев резистентна к азитромицину.
Азитромицин активен также и в отношении грамположительной (St. aureus, St. epidermidis, включая штаммы, продуцирующие бета-лактамазы, различных видов стрептококков, за исключением штаммов, резистентных к макролидам, и энтерококков) и грамотрицательной флоры (Haemophilus influenzae, Moraxella catarrhallis и др). Эти микроорганизмы также могут быть обнаружены в мочеполовых путях, но их роль в возникновении уретрита не доказана.
Рекомендации по применению азитромицина при хламидийной инфекции. Для лечения больных хламидийной инфекцией нижних отделов урогенитального тракта все вышеназванные руководства в качестве метода выбора рекомендуют однократный прием азитромицина в дозе 1,0 грамм, за 1 ч до еды или через 2 ч после, если препарат используется в капсулах, или независимо от приема пищи при приеме таблеток. Другим препаратом выбора является доксициклин, который назначают по 100 мг 2 раза в сутки в течение 7 дней. К недостаткам азитромицина в сравнении с доксициклином можно было бы отнести более высокую стоимость азитромицина. Однако согласно результатам фармакоэкономических исследований, проведенных CDC, более высокая стоимость азитромицина в сравнении с доксициклином компенсируется снижением затрат, связанных с лечением ВЗОМТ, эктопической беременности и бесплодия, возникающими из-за неадекватной терапии, связанной с несоблюдением назначенной схемы лечения, что значительно чаще встречается при назначении доксициклина.
К преимуществам азитромицина перед доксициклином, помимо более высокой комплаентности лечения, относятся лучшая переносимость, а также возможность применения у подростков.
Заключение. Таким образом, уникальные фармакокинетические характеристики азитромицина — продолжительный период полувыведения, высокий уровень всасывания и устойчивость в кислой среде, способность этого антибиотика транспортироваться лейкоцитами к месту воспаления, высокая и продолжительная концентрация в тканях, возможность проникновения внутрь клетки, а также простые схемы применения, высокая клиническая эффективность и комплаентность лечения, низкая токсичность сохраняют позицию азитромицина как основного препарата при лечении хламидийных уретритов у мужчин и другой патологии, связанной с хламидийной инфекцией.
Гомберг М. А., доктор медицинских наук
Соловьев А. М., кандидат медицинских наук
МГМСУ, Москва
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урог
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
- острый (свежий, спорадический) кандидоз (протекает не более 2 мес);
- хронический, в том числе: а) рецидивирующий (не менее 4 эпизодов в год); б) персистирующий (симптомы заболевания сохраняются постоянно, несколько уменьшаясь после лечения).
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
- для подтверждения диагноза при отрицательном результате микроскопии и наличии типичной клиники;
- для видовой идентификации при подозрении на нетипичную этиологию;
- для определения чувствительности к антимикотикам (обычно вместе с видовой идентификацией).
Выделение более 1•10 4 КОЕ/мл при отсутствии клиники расценивают как бессимптомную колонизацию (кандиданосительство), лечение при этом не назначается (10–25% населения являются транзиторными носителями Candida в полости рта, 65–80% — в кишечнике, 17% — в детрите гастродуоденальных язв). Однако при наличии предрасполагающих (провоцирующих) факторов (например, антибиотико-, химио-, лучевая, стероидная и др. иммуносупрессивная терапия) часто проводят профилактическое (превентивное) лечение. Широко применяемым профилактическим препаратом служит нистатин. Однако он эффективен для профилактики кандидоза только в просвете кишечника. Системная абсорбция его не более 3–5%, поэтому он не способен воздействовать на грибы, находящиеся не в просвете кишечника. Для профилактики урогенитального кандидоза предпочтение отдается местным формам антимикотиков (вагинальным таблеткам и свечам, растворам и мазям). В профилактике кандидоза у лиц, страдающих тяжелыми заболеваниями, которые рассматриваются в качестве предрасполагающих факторов (сахарный диабет), реально эффективными могут быть только системные азольные препараты и амфотерицин.
Противокандидозные препараты включают:
- полиены — нистатин, леворин, амфотерицин;
- имидазолы — кетоконазол, клотримазол, миконазол, бифоназол, изоконазол;
- триазолы — флуконазол, итраконазол;
- прочие — флуцитозин, нитрофунгин, декамин, препараты йода и др.
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
- травокорт — изоконазола нитрат + дифторкортолона-21-валерат;
- клион-Д — миконазол + метронидазол;
- макмирор комплекс 500 — нистатин + нифурател;
- полижинакс — нистатин + неомицин + полимиксин;
- тержинан — нистатин + неомицина сульфат + тернидазол + преднизолон.
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
- растворы соды, борной кислоты, тетрабората натрия, марганцовокислого калия (для спринцеваний и тампонов), анилиновых красителей (для смазывания в зеркалах);
- суппозитории — повидон-йодин (бетадин, вокадин, йодоксид) — на ночь;
- вагинальные капсулы — борная кислота 600 мг/сут;
- кортикостероидные кремы (I и II класса).
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
- Начальный курс: микофлюкан (флуконазол) по 50 мг ежедневно в течение 14 дней или по 150 мг 1 раз в 3 дня в течение 2 нед (всего на курс 14 таблеток по 50 мг или 5 таблеток по 150 мг).
- Профилактический курс: микофлюкан (флуконазол) по 150 мг 1 раз в неделю в течение 3–4 мес.
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор
Н. М. Герасимова, доктор биологических наук, профессор
И. Ф. Вишневская
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Читайте также:

