Свечи при кандидозном вагините
Обновлено: 23.04.2024
В.Н.Серов
Научный центр акушерства, гинекологии и перинатологии РАМН (директор - академик РАМН, проф. В. И. Кулаков), Москва
Нормальную микрофлору человека рассматривают как совокупность микробиоцинезов, занимающих многочисленные экологические ниши на коже и слизистых оболочках. Микроорганизмы, составляющие нормальную микрофлору, находятся между собой в разнообразных взаимоотношениях - нейтрализма, конкуренции, синергизма и др. Изменение численности того или иного вида микроорганизмов в соответствующем биотоне или появление не свойственных данному месту обитания бактерий служит сигналом для адаптивных или необратимых изменений в соответствующем звене микроэкологической системы (Цвелев Ю. В., Кочеровец В.И, Кира Е.Ф., Баскаков В.П., 1995, Кира Е.Ф., 1995).
Знания о микрофлоре половых путей, ее регуляции, изменчивости чрезвычайно важны для понимания сути происхождения процессов при инфекционных болезнях, что позволяет вырабатывать адекватные лечебно-профилактические мероприятия и тем самым снизить заболеваемость. Особенностью нормальной микрофлоры половых путей у женщин является многообразие ее видового состава, в течение всей жизни представленной строгими и факультативными анаэробными микроорганизмами и значительно реже аэробными.
Динамическое равновесие иммунной системы организма - хозяина и вагинального биотона определяется уровнем гликогена в клетках эпителия влагалища, который в свою очередь связан с функциональным состоянием яичников, контрацепцией, лактофлорой, рН вагинального содержимого; состоянием местного иммунитета.
Было показано, что анаэробы в женских половых органах значительно преобладают над аэробами и факультативными аэробами в течение всей жизни, причем отношение анаэробных микроорганизмов к аэробным составляет 10:1.
Строгие анаэробные бактерии являются частью сложной микроэкологической системы и находятся в определенном равновесии, способствуя нормальному функционированию половых органов в различные периоды жизни женщин. Собственную микрофлору имеют наружные половые органы, влагалище и цервикальный канал.
Полость матки у беременных, при целых плодных оболочках и отсутствии признаков хорионамнионита, стерильна. Не высеваются в норме микроорганизмы из маточных труб и яичников.
Основными представителями микрофлоры влагалища у здоровых женщин являются Zactobacillus Spp., Corinebacterium Spp., молочнокислые стрептококки, Staphilococcus epidermalis. Другие бактерии встречаются значительно реже, в небольших количествах (Кира Е. Ф., 1995 ).
В настоящее время инфекции влагалища занимают первое место в структуре всех инфекционно-воспалительных заболеваний женских половых органов.
Наиболее часто встречаются неспецифический кандидозный вульвовагинит и трихомониаз.
Неспецифический вагинит склонен к рецидивированию, плохо поддается лечению у ослабленных женщин, беременных, при дисбактериозе кишечника, хронических воспалительных заболеваниях внутренних половых органов, у женщин после повторных абортов и др.
Кроме упорных выделений, чувства жжения, болей и дисфункции, неспецифический вагинит способствует возникновению специфических вагинальных инфекций - гонореи, хламидиоза, сифилиса, СПИДа, вследствие нарушения естественной колонизационной резистентности влагалищного биотока и шейки матки. Если при неизменных слизистых оболочках влагалища возможно заражение сифилисом 1 раз на 9-10 контактов, то при воспалительном заболевании заражение возникает в 3-4 раза чаще. Подобная закономерность характерна и для СПИДа.
Кроме снижения колонизационной резистентности, неспецифический кольпит представляет реальную угрозу для внутриутробного инфицирования плода, невынашивания беременности, развития послеродового и послеабортного эндометрита. Таким образом кольпит является фактором риска многих заболеваний и осложнений, которые в значительной степени оказывают отрицательное влияние на репродуктивную функцию женщины.
Следовательно разработка и внедрение в практику врача новых, адекватных методов лечения инфекций влагалища имеют медицинское и социальное значение.
Нистатин - хорошо зарекомендовавший себя, как антимикробный препарат, сочетающий в себе фунгицидное и фунгистатическое действие в дозировке 100 000 ME. Он активен прежде всего в отношении дрожебодобных грибковых Candida Histoplasma, Coccidiodes, Cryptococcus.
Гель диметилполисилоксана является активным экципиентом с функцией распространения основных элементов по всей поверхности влагалища. Он также обладает успокаивающим действием на воспаленную слизистую поверхность влагалища.
Работа проводилась в 10 городах России - Москве, Санкт-Петербурге, Саратове, Ростове-на-Дону, Челябинске, Иркутске, Самаре, Волгограде, Томске, Хабаровске.
Характеристика обследованных групп больных приводится в таблице 1.
Таблица 1.
Характеристика обследованных групп
| № | Показатели | Основная группа | Контрольная группа |
| 1 | Количество больных | 320 | 320 |
| 2 | Средний возраст | 29,3±3,6 | 31,6±4,8 |
| 3 | Длительность клинических проявлений до 1 месяца | 56,7% | 43, 8% |
| 4 | Длительность клинических проявлений более 1 месяца | 43,3% | 56,2% |
| 5 | Сопутствующие заболевания: Фоновые заболевания шейки матки. хронический сальпингоофорит, миома матки | 33,3% 15,3% 12,3% | 38% 16,7% 11,1 % |
| 6 | Не имели сопутствующих заболеваний гениталий | 39,1 % | 34,2% |
Как видно из данных, приведенных в таблице 1, основная и контрольные группы больных по ряду параметров имеют значительное сходство, тем самым достоверность наблюдений повышается. В таблице 2 приводятся данные по клиническим проявлениям вагинита.
Таблица 2
Как видно из таблицы 2, обследованные группы были рандомизированы по основным клиническим проявлениям заболевания. Так длительность клинических проявлений вагинита в основной и контрольной группах статистически существенно не отличаются друг от друга.
Симптомы вагинита и клинико-микробиологический диагноз в группах наблюдения были вполне сопоставимы.
В таблице 3 приводится динамика показателей бактериоскопического исследования.
Таблица 3
При микроскопии окрашенных по Граму мазков у 100 % женщин количество лейкоцитов было более 30 в поле зрения. Необходимо отметить также, что 76,7 % и 66,7 % больных основной и контрольной групп соответственно во влагалищном биотопе присутствовали лактобактерии. Как следует из представленной таблицы, в основной группе отмечался значительный микробиологический эффект применяемого препарата, который проявлялся в снижении выявления дрожжевого грибка и его мицелия с 38 % до 4 % больных и уменьшении в 10 раз количества больных с числом лейкоцитов во влагалищном мазке от 12 до целого поля зрения. В то же время в контрольной группе (плацебо) микробиологического эффекта в отношении кандид не отмечалось, число больных с большим количеством лейкоцитов во влагалищном мазке не изменялось, со сниженным числом лактобактерий осталось практически прежним.
Несомненный интерес представляют результаты, полученные при количественном и качественном микробиологическом исследовании (табл. 4, 5).
Таблица 4.
Бактериологическое исследование основной группы (Полижинакс)
| Перечень возбудителей | До лечения | После лечения |
| Лактобактерии | 76,7% | 86,3% |
| Стафилококки | 73,3% | 30% |
| Коринебактерии | 50% | 43,3% |
| Стрептококки | 46,7% | 40% |
| Кандиды | 38% | 4% |
| Энтеробактерии | 53,3% | 10% |
| Микробные ассоциации | 100% | 100% |
Таблица 5.
Бактериологическое исследование основной группы (Плацебо)
| Перечень возбудителей | До лечения | После лечения |
| Лактобактерии | 66,7% | 63,3% |
| Стафилококки | 53,3% | 60% |
| Коринебактерии | 46,7% | 50% |
| Стрептококки | 73,3% | 66,7% |
| Кандиды | 26,7% | 26,7% |
| Энтеробактерии | 36,7% | 23,3% |
| Микробные ассоциации | 100% | 100% |
В результате проведенного лечения отмечен положительный бактериологический эффект препарата в отношении кандид, стафилококков, энтеро-бактерий, в то время, как количество коринебактерий и стептококков снизились незначительно.
Микробиологическое обследование контрольной группы до лечения не выявило достоверной разницы с основной группой. В то же время, после проведенной терапии отмечена достоверная разница в действии плацебо (табл. 5).
Число больных с кандидозным вагинитом не изменилось, число больных с стафилококком возросло, с каринебактериями - возросло; в то время, как число лактобактерий, стептококков и энтеробактерий незначительно снизилось.
Таким образом, резюмируя вышеописанные результаты необходимо оценить клинико-бактериологическую эффективность препарата, как высокую в лечении неспецифического вагинита (полное выздоровление всех больных), в отношении кандидозного вагинита (выздоровление в 87,6 % больных), смешанного-бактериального и кандидозного (выздоровление 92,3 % больных).
Возможность рецидивов, возникающих в течение месяца у 6-12 % пациентов, зависит от дисбиоза влагалищого биотока, дистактериоза кишечника, возможности инфицирования от полового партнера.
Для профилактики рецидивов целесообразно назначение эубиотиков, соответствующей диеты при дисбактериозе кишечника, лечение полового партнера.
Литература:
1. Кира Е. Ф. Бактериальный вагиноз: клиника, диагностика, лечение. Дис. Д-ра мед. Наук СПб. 1995-297 с.
2. Цвелев Ю. В., Кочеровец В. И., Кира Е. Ф., Баскаков В. П. Анаэробная инфекция в акушерско - гинекологической практике, СПб, 1995, 313 с.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
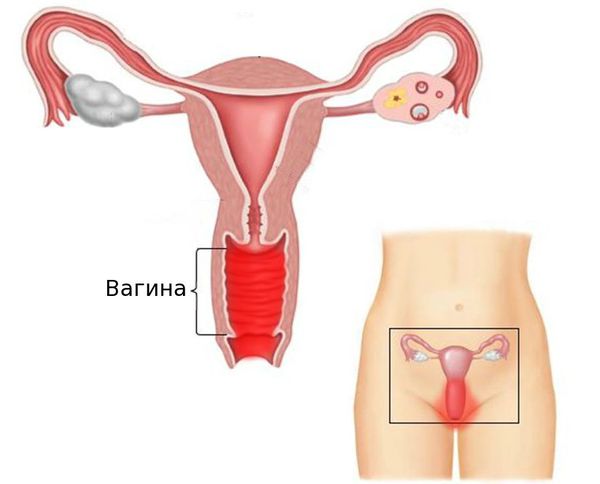
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 28 лет.
Над статьей доктора Долго-Сабурова Ю. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причины вульвовагинита
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки.
Факторы риска вульвовагинита:
- механические — трение о грубую одежду или твёрдые предметы (например, седло велосипеда), повреждение при половом контакте, расчёсы, падения или удары при занятиях спортом, инородные тела;
- физические — воздействие тепла (термические ожоги), влажности (опрелости), охлаждения (обморожение) электричества, лазерного излучения (осложнения физиотерапевтического лечения) и радиационного облучения при лучевой терапии и т.п.;
- химические — повреждения из-за воздействия кислот, щелочей, спиртов, компонентов лекарственных средств;
- биологические — бактериальные, грибковые, паразитарные и вирусные инфекции, аутоиммунная агрессия, аллергия;
- сочетание двух и более повреждающих факторов. [1][2][3][4][5]
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
- приём антибиотиков, цитостатиков и глюкокортикоидов;
- сахарный диабет;
- гипотиреоз;
- беременность;
- лактацию;
- дефицит эстрогенов (стрероидных женских гормонов) в постменопаузе или при использовании такой группы гормональных препаратов, как агонисты гонадотропных релизинг-гормонов;
- анемии различного происхождения;
- заболевания желудочно-кишечного тракта;
- нарушение кровообращения из-за малоподвижного образа жизни и патологии венозной системы.
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
- излишнее использование различных средств для интимной гигиены (в том числе с антибактериальными компонентами);
- частое бритьё, подмывание и спринцевание — промывание влагалища травяными отварами;
- ношение ежедневных гигиенических прокладок.
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вульвовагинита
Симптомы острого и хронического вульвовагинита
Острый вульвовагинит длится меньше двух месяцев, позже уже развивается хроническая форма болезни. Их симптомы похожи, но при хроническом вульвовагините чаще поражается кожа — появляется сухость, утолщение, уплотнение и т. п. Если обострения возникают не меньше четырёх раз в год, то хронический вульвовагинит считают рецидивирующим.
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах. Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
- покраснение воспалённого участка (гиперемия), вызванное притоком крови;
- отёчность, обусловленная выходом жидкости из сосудов в межклеточное пространство;
- повышение температуры в месте воспаления;
- болезненность участка воспаления;
- нарушение функциональных возможностей воспаленного органа.
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
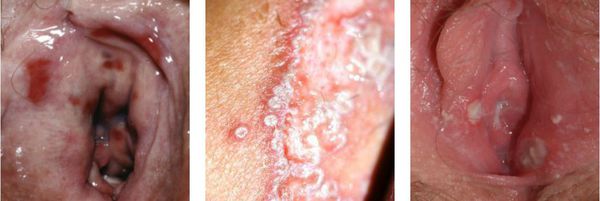
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают "творожистые" выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла "молочница". Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо "прислушаться" к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
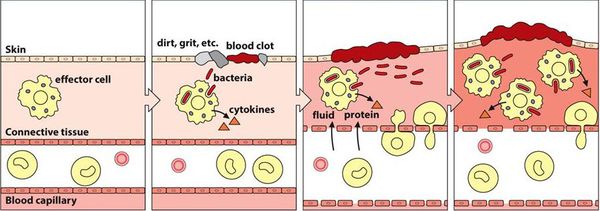
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
Причины воспаления бывают разными: инфекция (вульвовагинит при гельминтозах, бактериальный, кандидозный и вирусный вульвовагинит), воздействие физических и химических факторов (контактный и аллергический вульвовагинит).
Вульвовагинит может быть первичным и вторичным, т. е. самостоятельным заболеванием или симптомом и осложнением какой-то другой, более серьёзной болезни.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Вагинит – одно из наиболее часто встречающихся гинекологических заболеваний, вызываемых деятельностью болезнетворных микробов, которые провоцируют воспалительный процесс, затрагивающий всю слизистую оболочку влагалища. В этой статье постараемся подробнее остановиться на медикаментозных средствах, а, конкретнее, какие свечи от вагинита можно применять в различных протоколах лечения.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Показания к применению свечей от вагинита
Каждое лекарственное средство имеет свою область эффективной работы. Существуют и свои показания к применению свечей от вагинита.
- Первым и наиболее приоритетным направлением в работе лекарств данной группы является хронический вагинит, развитие которого вызывает анаэробная микрофлора (грибкового, бактериального и смешанного происхождения):
- Вагиноз бактериальной природы.
- Рецидивирующая форма заболевания.
- Неспецифический вагинит - воспалительный процесс, затрагивающий слизистую влагалища.
- Смешанный вагинит.
Стоит так же отметить признаки, которые говорят о вероятности подобной патологии:
- Повышенное выделение из влагалища, которое отличается от нормы повышенными выходящими объемами, неприятным запахом и оттенком.
- Данные выделения могут быть мутными, слизистыми, повышенной вязкости.
- Могут даже наблюдаться гнойные выделения.
- Возможны сукровичные прожилки.
- Немного реже, но могут встречаться и пенистые выделения, имеющие неприятный запах протухшей рыбы, что более типично для трихомонадного вагинита.
- Творожные бели свидетельствуют о грибковом поражении.
- Пациент ощущает зуд.
- Могут наблюдаться отечность и гиперемия наружных половых органов.
- Половое сношение может вызывать болезненные ощущения.
- Часты случаи, когда к первичной патологии добавляется дискомфорт при мочеиспускании, который выражается жжением данной области, а так же болевая симптоматика в нижней части живота или спины.
Может появиться субфебрильная температура. Но данный показатель бывает при вагинитах с глубоким поражением стенок влагалища.
Свечи при атрофическом вагините
Атрофическая форма рассматриваемого заболевания наиболее часто встречается у женщин в период менопаузы, так как напрямую связана с ее гормональным фоном, а именно с дефицитом женского полового гормона эстрогена. После того как у женщины перестает проходить менструация, процент болеющих данной патологией лиц возрастает. По истечении семи – десяти лет медицинская статистика говорит о 50 % страдающих женщин, свыше десятилетнего стажа данная цифра возрастает до 73-75 %.
Медики различают две разновидности данной патологии: постменопаузальный атрофический вагинит, и тот, который связан с искусственным вызыванием менопаузы.
Один из методов терапии при атрофическом вагините – свечи, как местное лечение, назначаемое врачом – гинекологом. Чаще все же специалисты склоняются к использованию местной терапии. Преимущественно это свечи: эстриол, овестин, орто-гинест, эстрокад.
Суппозиторий эстриол вводится в организм пациентки интравагинально. Такие свечи желательно применять вечером, вводя непосредственно перед сном. Длительность терапии и дозировка активного действующего вещества определяется лечащим доктором индивидуально, после прохождения обследования и установления полной клинической картины заболевания.
Преимущественно рекомендуется один суппозиторий каждый день, принимаемый на протяжении месяца. После этого количество вводимого вещества сокращают до одного суппозитория, принимаемого дважды на протяжении недели.
Свечи от бактериального вагинита
Бактериальный вагинит зачастую возникает на фоне терапии антибиотиками, которые имеют системное или местное действие. Данная патология иногда является сопутствующей ряда заболеваний. Провоцируют развитие болезни возбудители инфекции или патогенные бактерии. Поэтому свечи от бактериального вагинита имеют направленное подавляющее действие на болезнетворные микроорганизмы.
Свечи с таким действием чаще применяются при лечении неспецифических вагинитов, вызванных условно-патогенной микрофлорой: грибками и/или бактериями. Преимущественно современный препараты имеют двоякое действие, работая как на подавление иннервации грибков и бактерий одновременно, так как достаточно часто гинекологам приходится диагностировать смешанный бактериально-грибковый тип патологии.
В последнее время медики отдают предпочтение таким лекарственным средствам как орнидазол, тержинан, метронидазол, полижинакс, тинидазол, гиналгин теонитрозол. Для проведения профилактических мероприятий преимущественно применяются фарматекс, патентекс овал, контрацептин Т.
Комбинированный препарат с антибактериальным и антигрибковым действием тержинан - такое его воздействие обусловлено его составом:
- входящий в препарат антибиотик неомицин.
- противобактериальное лекарственное средство широкого спектра поражения тернидазол.
- противогрибковое вещество нистатин.
- эффективный глюкокортикоид преднизолон, позволяющий в короткий промежуток времени избавиться от неприятной симптоматики в виде зуда, жжения, отечности наружных половых органов и болевых ощущений.
Тержинан расписывается по одной единице, принимаемой ежедневно непосредственно перед отходом ко сну на протяжении десяти дней. При необходимости лечащий специалист вправе корректировать время лечебного курса.
Полижинакс имеет сходную фармакодинамику. В его составе так же присутствуют неомицин и нистатин. Но в нем можно найти и гель диметилполисилоксан, позволяющий обволакивать проблемную зону, повышая тем самым эффект от применяемого препарата. Он снимает раздражение, активизирует клеточный метаболизм стенок влагалища, улучшая их проницаемость для составляющих препарата. Имеется и антибиотик полимиксин В, обеспечивающий более широкий спектр бактериального поражения. Продолжительность терапии в среднем составляет 12 суток.
Благодаря невысокой цене и неплохой эффективности медики достаточно часто назначают метронидазол, который вводится в суточной дозировке от 0,5 до 2,0 г. Дозировка курса лечения обычно составляет от 2 до 7,5 г.
![Fact-checked]()
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кандидозный вагинит - это влагалищная инфекция, вызванная Candida spp или, наиболее часто, С. albicans. Наиболее часто кандидозный вагинит вызван С. albicans, который высевается у 15-20 % небеременных и 20-40 % беременных. Факторами риска по развитию кандидозного вагинита является диабет, использование антибиотиков широкого спектра действия или глюкокортикоидов, беременность, стягивающее нательное белье, иммунодефицитное состояние и использование внутриматочных контрацептивов. Кандидозный вагинит редок среди женщин постменопаузального периода, кроме тех, которые применяют системную гормональную терапию.
![trusted-source]()
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Код по МКБ-10
Симптомы кандидозного вагинита
Характерными симптомами и проявлениями являются влагалищный или Бульварный зуд, жжение, раздражение (которые могут усиливаться после полового контакта) и обильные, творожистые выделения, плотно налипающие на стенки влагалища. Симптомы и признаки заболевания усиливаются за неделю перед менструацией. Гиперемия, отек и трещины слизистой оболочки влагалища и вульвы являются общими симптомами заболевания. У инфицированных сексуальных партнеров могут отсутствовать признаки заболевания.
Читайте также:

