Свободный гемоглобин при отравлении
Обновлено: 24.04.2024
Повышенный и низкий гемоглобин. На какие цифры ориентироваться и как корректировать?
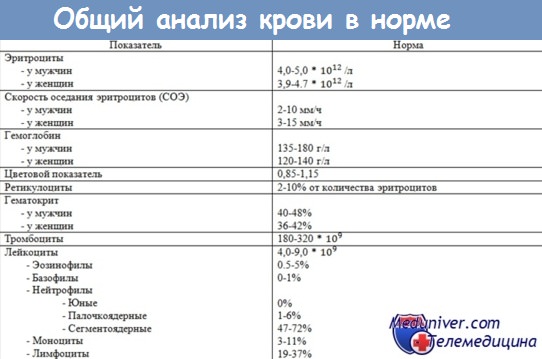
Кровь нам представляется в виде однородной красной жидкости, но на самом деле она имеет более сложный состав. Значительная ее часть это - огромное количество красных кровяных телец, циркулирующих сосудами. Каждое такое тельце содержит гемоглобин - белковое вещество, включающее атомы железа. Именно он и придает нашей крови алого оттенка, а также исполняет важную функцию в поддержании жизнедеятельности организма.
Для чего нужен гемоглобин и в каком количестве?
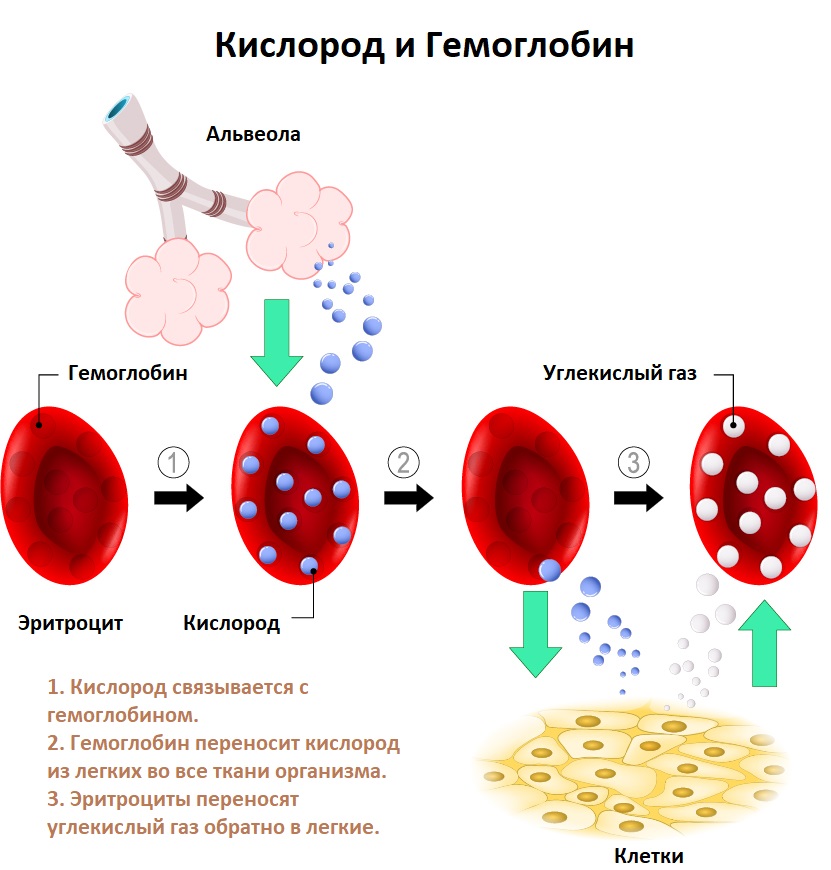
Гемоглобин нужен не только для пигментации крови, но и для транспортировки кислорода по всему телу. Это все объясняется специфической способностью его к образованию слабых соединений с кислородом, которые достаточно крепкие, чтобы держаться вместе во время движения, но в момент поступления крови к клеткам органов и тканей - слабеют.
Молекулы кислорода заменяется молекулами окиси углерода, которые впоследствии выводятся из тела человека вместе с воздухом. Этот круговорот не прекращается никогда, поскольку любые нарушения могут негативно влиять на общее состояние организма. От количества железа прямо зависит производство кровяных телец и процент содержащегося в них гемоглобина.
Существуют даже определенные нормы содержания в крови гемоглобина, который устанавливается путем взятия крови на анализ. Для здоровых мужчин это - от 130 до 170 г/л, для женщин - от 120 до 180 г/л, а у детей это показатель колеблется в разных диапазонах, поскольку именно возраст ребенка отыгрывает ключевую роль. Для младенцев норму составляет гемоглобин в количестве от 145 до 225 г/л. Эта норма со временем уменьшается к 95-135 г/л.

Главные причины, вызывающие понижение количества гемоглобина в крови
Низкий гемоглобин - это главный симптом анемии - недостаточного количества эритроцитов в крови. Сам по себе он не страшен, но угрозу представляет то, что кровяные тельца перестают справляться со своей главной задачей - транспортировкой кислорода, и клетки страдают от кислородного голода. Причины этого могут быть самыми разными, но среди них стоить выделить следующие:
- Кровопотери. В этом случае значительно уменьшается общий объем крови и развивается гипоксия. От количества потерянной крови зависит и форма анемии: острая или хроническая. - Обильные и продолжительные кровоизлияния во время менструации.
- Нарушения кровообразования. Дефицитные анемии развиваться в том случае, если в организме недостаточно железа, белка, витамина В12 или фолиевой кислоты, когда нарушены процессы деления эритроцитов или нарушено функционирование костного мозга.
- Повышенное разрушение крови
Иногда достаточно просто изменить свой рацион, чтобы все стало на свое место, но бывают и случаи, требующие профессионального подхода и длительного лечения. Даже плод в теле женщины подвержен угрозе, если будущая мать страдает от любого типа малокровия. В любом случае, лишь при тщательной диагностике можно установить причину анемии и только тогда приступать к разработке плана по ее устранению.
Главные методы повышения уровня гемоглобина
Если начинать с более безопасных методов повышения гемоглобина, то первое место занимает, конечно же, питание. Согласитесь, не так трудно употреблять в пищу определенные продукты, тем более что они, кроме того, что полезные, на самом деле еще и вкусные.
Рыба, яйца, молочные продукты, цельные крупы, фруктовые соки и гранаты - все это железосодержащие единицы, которые помогут поднять гемоглобин. Также надо пить поменьше чая и кофе, больше времени проводить на свежем воздухе и хорошо высыпаться. Этого всего достаточно для того, чтобы привести гемоглобин в норму. В ином случае надо переходить к более радикальным мерам - медикаментозным препаратам. Последние можно приобрести в любой аптеке и даже без рецепта, но можно переборщить с дозировкой и заработать дополнительных проблем.
Принимать таблетки и микстуры стоит после консультации с доктором, и приготовиться к возможным побочным действиям: тошноте, рвоте и поносе. Если пациенту становиться совсем плохо, то таблетки можно заменить инъекциями. В критических случаях проводят процедуру переливания эритроцитарной массы, но стоит помнить, что в первую очередь надо устранить причину, а уж потом заниматься восстановлением главной функции кровяных телец.
Причины повышенного гемоглобина
Повышение гемоглобина в крови встречается не так часто, как понижение, но имеет достаточно таки трагические последствия. Кровь густеет и плохо продвигается по сосудам, от чего возникает риск образования тромбов. Здесь уже редко когда обходится без приступов и инсультов, поэтому так важно вовремя предупредить болезнь и устранить ее симптомы. Причин может быть множество: сердечная и легочная недостаточность, непроходимость кишечника, онкология или даже эритремия. При эритремии (болезни Вакеза) увеличивается не только количество эритроцитов, но и лейкоцитов, тромбоцитов и гемоглобина. Кровь наполняет ткани и внутренние органы, печень и селезенка увеличивается.
Как бороться с повышенным гемоглобином?
Повышенный гемоглобин никак нельзя игнорировать. Правильное питание, медикаменты, обильное питье - все это поможет поддерживать организм и избегать кризисов. Категорически вычеркните из своей жизни алкоголь в любом виде, не переутомляйтесь, но двигаться все же стоит. Повышенный гемоглобин - это не конец жизни, но свой стиль жизни все же стоит пересмотреть.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Гемоглобин: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
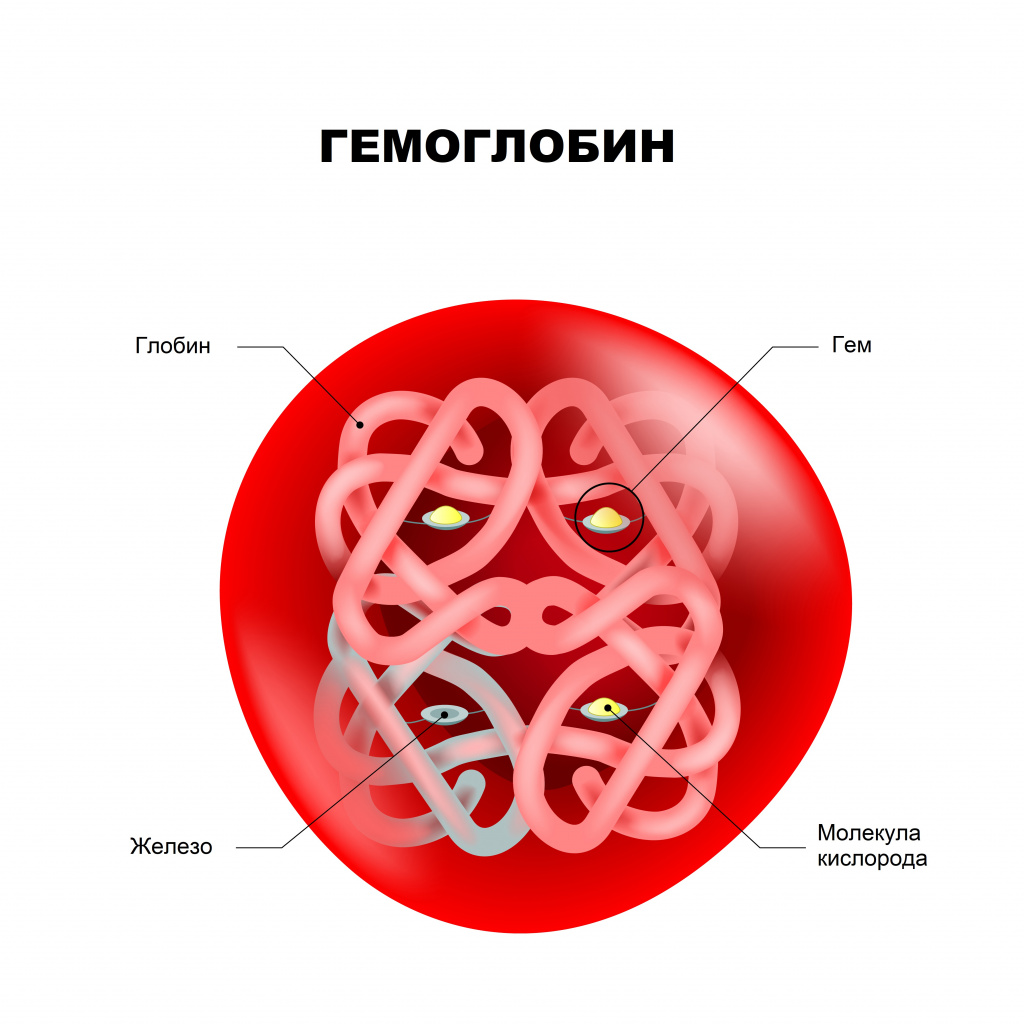
Гемоглобин – сложный белок, основной компонент эритроцитов, переносящий кислород от легких ко всем тканям организма и участвующий в выведении углекислого газа из клеток организма.
Молекула гемоглобина состоит из гема (небелковой части) и глобина (белковой части, которая содержит в своей молекуле четыре полипептидные цепи: две альфа-цепи и две бета-цепи). К каждой из четырех глобиновых субъединиц прикреплена группа гема с атомом железа.
В норме в крови можно обнаружить несколько форм гемоглобина, отличающихся друг от друга белковой частью (количественным или качественным составом аминокислот, входящих в состав глобина):
- эмбриональный (встречается у плода до 2 месяцев внутриутробного развития);
- фетальный (образуется со 2 месяца внутриутробного развития, циркулирует до рождения, разрушается в первую неделю жизни);
- зрелый гемоглобин.
- HbО2 – соединение с кислородом (оксигемоглобин);
- HbСО2 – гемоглобин с углекислым газом (карбогемоглобин);
- HbMet – гемоглобин с окисленным железом (метгемоглобин);
- HbCO – карбоксигемоглобин, образующийся при отравлении угарным газом;
- HbA1С – гликозилированный гемоглобин при сахарном диабете.
Наряду с нормальными формами гемоглобина могут существовать мутантные или патологические. Известно более 300 форм патологических гемоглобинов.
Наиболее часто находят:
- HbS – гемоглобин при серповидно-клеточной анемии;
- гемоглобин Kempsey при полицитемии;
- гемоглобин Hammersmith и др.
Срок жизни эритроцитов, сухое вещество которых на 90-95% состоит из гемоглобина, составляет 110-120 дней. Разрушение эритроцитов происходит в селезенке, небольшая часть гемоглобина распадается в красном костном мозге и звездчатых клетках печени.
Определение концентрации гемоглобина в рамках исследования клинического анализа крови - один из важнейших диагностических методов. Расчетный показатель, отражающий среднее содержание гемоглобина в 1 клетке (эритроците) используется для дифференциальной диагностики анемий.
Концентрацию гемоглобина определяют в рамках профилактического, диспансерного наблюдения при первичном обследовании с целью выявления заболеваний, при госпитализации в стационары терапевтического и хирургического профилей.
Определение количественного содержания гемоглобина используется в комплексе с другими гематологическими показателями (величиной гематокрита, количеством эритроцитов, эритроцитарными индексами) для диагностики ряда патологических состояний: анемии, эритремии и вторичных эритроцитозов, для оценки степени дегидратации организма, определения тяжести кровопотери при геморрагических состояниях, оценки эффективности гемотрансфузий в процессе терапии, определения тяжести состояния пациента при воспалительных, инфекционных заболеваниях, а также для мониторинга проводимой терапии и течения различных заболеваний.
Подготовка к процедуре
- Кровь рекомендуется сдавать утром с 8 до 11 часов, натощак (не менее 8 часов голода, пить воду можно в обычном режиме).
- Сообщите врачу о принимаемых вами лекарственных препаратах.
- Исключите прием алкоголя накануне исследования, не курите в течение 1 часа до исследования.
- Исключите физические и эмоциональные перегрузки накануне исследования.
- После прихода в лабораторию отдохните 10-20 минут перед взятием крови.
- Нежелательно сдавать кровь для лабораторного исследования вскоре после физиотерапевтических процедур, инструментальных обследований и других медицинских вмешательств.
- При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях: в одной лаборатории (тем же методом), примерно в одинаковое время суток и т. п.
Синонимы: Анализ крови на гликированный гемоглобин. Glycohemoglobin; HbA1c; Hemoglobin A1c; A1c; HgbA1c; Hb1c. Краткая характеристика определяемого вещества Гликированный гемоглобин Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, со.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Повышенный гемоглобин, или эритроцитоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритроцитоз – увеличение содержания красных клеток в единице объема крови, сопровождающееся повышением уровня гемоглобина. Основными симптомами этих изменений являются головные, мышечные боли, головокружение, носовые кровотечения, быстрая утомляемость, более специфические симптомы зависят от соответствующего заболевания.
Разновидности эритроцитоза
Эритроцитоз может быть первичным и вторичным.
Первичный эритроцитоз рассматривается как самостоятельное заболевание системы кроветворения и имеет генетическую природу. В медицине он известен как врожденная полицитемия, или болезнь Вакеза. Данная патология провоцирует увеличение объема костного мозга и повышенную выработку эритроцитов и гемоглобина.
Вторичный эритроцитоз не считается отдельным заболеванием, а лишь симптомом острых или хронических болезней и состояний.
Относительный эритроцитоз является следствием обезвоживания организма, вызванного обильной диареей или рвотой.
Также повышение уровня гемоглобина может являться результатом передозировки лекарственных препаратов, курения, злоупотребления алкоголем и воздействия химических веществ (нитритов).
Абсолютный эритроцитоз является следствием усиленного эритропоэза – процесса образования красных кровяных клеток в костном мозге. Эта форма патологии всегда связана с болезнями внутренних органов или систем.
Возможные причины повышения гемоглобина
- Изменение структуры гена Jak2 V617F, отвечающего за выработку красных клеток крови.
- Неспособность крови связывать и переносить кислород к тканям.
- Снижение поступления кислорода к тканям почек (это приводит к тому, что они начинают усиленно вырабатывать гормон, отвечающий за образование эритроцитов (эритропоэтин)).
- Дефицит ферментов, отвечающих за выработку эритроцитов и их функцию переноса кислорода к тканям.
- Заболевания почек (гидронефроз, поликистоз почек, онкологические заболевания и стеноз почечной артерии).
- Заболевания легких (хронический обструктивный бронхит, бронхиальная астма, заболевания, поражающие легочную ткань, иногда неустановленной причины).
- Заболевания сердца (врожденные и приобретенные пороки сердца).
- Заболевания печени (опухоли печени).
- Заболевания головного мозга (в частности, опухоль мозжечка).
- Заболевания женской половой системы (онкологические заболевания яичников).
- Болезни эндокринной системы, поражающие надпочечники и способствующие повышению артериального давления, при которых обычно неэффективны основные препараты, используемые при гипертонической болезни (болезнь Иценко–Кушинга, феохромоцитома), а также заболевания щитовидной железы.
- Отравление угарным газом.
- Пребывание на больших высотах.
- Синдром обструктивного апноэ, характеризующийся временной остановкой дыхания во время сна.
При выявлении увеличения количества эритроцитов, гематокрита, гемоглобина в первую очередь необходимо в максимально короткие сроки обратиться к гематологу.
Для уточнения диагноза может потребоваться проведение стернальной пункции или трепанобиопсии костного мозга.
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости. .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
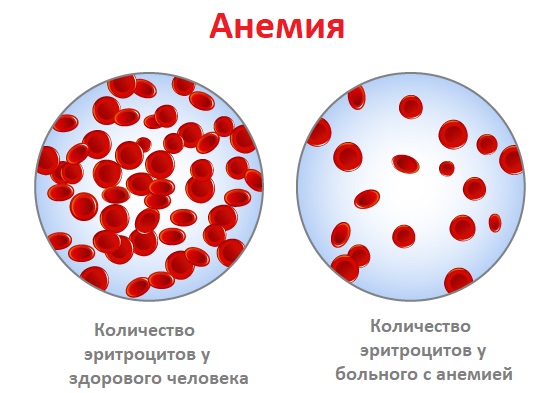
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.
Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).
Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
-
клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Диагностика карбоксигемоглобинемии. Изменения красной крови при карбоксигемоглобинемии
Долгое время считали, что механизм токсического действия СО определяется исключительно нарушением дыхательной функции крови за счет образования НbСО. Однако со временем эта концепция была пересмотрена. Убедительно доказано, что СО действует на многие биологически активные системы организма, содержащие железо, а именно: миоглобин, цитохромсодержащие дыхательные ферменты, такие как цитохром Р-450, цитохромоксидаза (цитохром a3), цитохром с, пероксидаза, каталаза.
При взаимодействии СО с миоглобином образуется карбоксимиоглобин, хотя сродство СО к миоглобину меньше, чем к гемоглобину. В то же время сродство миоглобина к СО, по разным данным, в 25—50 раз больше, чем к кислороду.
Таким образом, при отравлении СО наряду с образованием НbСО происходит также образование карбоксимиоглобина. При этом его нарастание в мышцах протекает параллельно росту этого деривата гемоглобина в крови. Не исключено, что появление карбоксимиоглобина в мышцах играет определенную роль в патогенезе СО-интоксикации, во всяком случае поражение мышц при этом однозначно связывают с воздействием на миоглобин. Есть данные, что соотношение карбоксимиоглобина и НbСО независимо от уровня воздействия СО составляет 0,52. При тяжелых отравлениях более 25 % миоглобина может быть связано с СО.

Результаты многочисленных исследований свидетельствуют в пользу того, что в патогенезе СО-интоксикации далеко не последнюю роль играет взаимодействие СО с системой цитохромов — железосодержащих дыхательных ферментов, что приводит к угнетению тканевого дыхания. Как выяснилось, тяжесть нарушений в организме именно за счет этого механизма существенно превосходит таковые, вызванные банальной кислородной недостаточностью, связанной с дефицитом 02 во вдыхаемом воздухе.
Основное внимание при оценке токсического воздействия СО на организм до определенного времени уделялось острым отравлениям, возникающим под влиянием этого газа. Несмотря на то что пусковым механизмом развития острой интоксикации СО служит его взаимодействие с гемоглобином и другими железосодержащими биохимическими структурами, в клинической картине интоксикации преобладают прежде всего симптомы расстройств со стороны ЦНС, выраженность которых, как правило, зависит от содержания НbСО в крови.
Учитывая, что патогенез острого отравления СО изначально определяется повреждающим действием на кровь, уместно охарактеризовать, как при этом изменяется морфологический и биохимический состав крови. На высоте интоксикации увеличивается количество эритроцитов до 5,5—6,5*10 12 что обусловлено, с одной стороны, сокращением селезенки за счет рефлексов с каротидных синусов и поступлением в кровь депонированных эритроцитов, а с другой стороны, причиной эритроцитоза может быть непосредственная стимуляция СО образования эритропоэтина. И наконец, нельзя исключить гипоксию как еще один причинный фактор возрастания числа эритроцитов. Эритроцитоз — чаще всего явление временное, однако иногда развивается истинная полицитемия либо сразу вслед за острой интоксикацией, либо как последействие спустя месяцы и даже годы. При повторных отравлениях СО на фоне лимфоцитоза в крови появляются ноомобласты при повышенном содержании ретикулоцитов. Примечательно, что изменения содержания гемоглобина при СО-интоксикации мало характерны.
В ряде случаев исходом поражения красной крови при отравлении СО является развитие анемии типа Бирмера в сочетании с нейтропенией.
По мнению А.М.Рашевской и Л.А.Зориной, изменения со стороны белой крови встречаются чаще, чем таковые со стороны красной. Это проявляется нейтрофильным лейкоцитозом иногда до 20—25*10 9 /л со сдвигом влево на фоне лимфо- и эозинопении при снижении фагоцитарной активности. Считается, что механизм лейкоцитоза связан со стрессом, а угнетение фагоцитоза — с угнетением активности цитохромоксидазы в ней-трофилах. У людей при отравлении СО зафиксировано повышение активности щелочной фосфатазы нейтрофилов.
Что касается костного мозга, то клетки его претерпевают дегенеративные изменения при явлениях раздражения, о чем свидетельствует увеличение ядросодержащих элементов со сдвигом формулы влево с вершиной в области миелоцитов и метамиелоцитов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

