Сыпь на теле при тифе
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Брюшной тиф: причины появления, симптомы, диагностика и способы лечения.
Определение
Брюшной тиф – это острое инфекционное заболевание, проявляющееся лихорадкой и симптомами интоксикации. Его возбудителями являются бактерии Salmonella Typhi, которые обнаруживаются в воде, мясных и молочных продуктах. В организме человека бактерии начинают выделять эндотоксин, который вызывает симптомы заболевания.
Бактерии чрезвычайно устойчивы к неблагоприятным факторам окружающей среды, резким перепадам температуры, но при этом они погибают при кипячении.
Причины появления брюшного тифа
Источниками инфекции чаще всего являются больные люди или носители бактерий.
Механизм передачи – фекально-оральный, возбудитель выделяется в окружающую среду с мочой, фекалиями, зачастую бактерии остаются на плохо вымытых руках и попадают через продукты питания в рот.
Редко и в основном среди детей болезнь может распространяться контактно-бытовым путем - через посуду и предметы гигиены. Значимую роль в распространении брюшного тифа играют мухи, которые разносят микрочастицы фекалий на лапках, поэтому пик заболеваемости приходится на летне-осенний период.
Брюшной тиф встречается повсеместно, но больше всего он распространен в странах с плохой санитарной обстановкой и низким уровнем гигиены, в перенаселенных городах с отсутствием доступа к чистой питьевой воде.
Классификация заболевания
Существует три формы течения болезни:
- Типичное течение. Характеризуется медленно нарастающей лихорадкой, тяжелыми симптомами интоксикации, типичными поражениями желудочно-кишечного тракта и кожных покровов.
- Атипичное течение:
- стертая форма (заболевание протекает легче, лихорадка может отсутствовать, симптомы поражения желудочно-кишечного тракта выражены слабо);
- бессимптомная форма (симптомов нет совсем, но в крови выявляются специфические антитела);
- носительство Salmonella Typhi.
- Редкие формы (пневмотиф, менинготиф, нефротиф, колотиф, аппендикотиф, холангиотиф, тифозный гастроэнтерит).
По характеру течения выделяют:
- Циклический брюшной тиф (наиболее часто встречающийся вариант) - характеризуется циклическими патологическими изменениями в кишечнике в среднем в течение 6 недель. Цикл проходит стадии от постепенного формирования язв на слизистой кишечника до полного их заживления и выздоровления больного.
- Рецидивирующий брюшной тиф (встречается в 10–15% случаев) - характеризуется возобновлением симптоматики после периода нормализации температуры в течение не менее 14 дней. В среднем наблюдается до 5 рецидивов, но протекают они легче первого проявления болезни.
Симптомы брюшного тифа
Симптомы брюшного тифа обычно развиваются через 1-2 недели после заражения человека бактериями Salmonella typhi.
При типичном течении заболевания выделяют начальный период, который длится около недели и характеризуется ежедневно нарастающей лихорадкой (температура тела до 40–40,5оС) и симптомами интоксикации.
К симптомам интоксикации относят головную боль, слабость и повышенную утомляемость, боль в мышцах, потливость, потерю аппетита и веса, нарушение сна.
В ряде случаев отмечается снижение артериального давления, появляются сухой кашель, болезненность в нижних отделах живота и запор.
В разгар болезни пациенты жалуются на заторможенность, сонливость, оглушенность. Характерными симптомами являются бледность кожи и одутловатость лица.
Поражение желудочно-кишечного тракта проявляется белым налетом и отечностью языка. В животе отмечается характерное урчание, болезненность, вздутие, стул становится жидким, зеленоватым.
На 8–10-й день болезни на коже груди, живота, реже на конечностях появляется красноватая сыпь.
Острая стадия заболевания продолжается около 1–2 недель.

В период выздоровления к больному возвращается аппетит, нормализуется сон. Однако остается выраженная слабость, эмоциональная неустойчивость. Длительное время может сохраняться субфебрильная температура тела (не выше 37,5оС).
Диагностика брюшного тифа
Установление диагноза начинается с осмотра больного, сбора жалоб, истории болезни, обязательного учета предыдущих поездок, контактов с заболевшими людьми, употребления зараженных продуктов питания.
Для подтверждения диагноза врач назначит лабораторные и инструментальные методы обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой (помогает выявить воспалительные изменения).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Везикулезный риккетсиоз – это острая трансмиссивная природно-очаговая инфекция. Характерными признаками являются первичный аффект с центральным некрозом и обильная сыпь на теле. Отмечается лихорадка, симптомы общей интоксикации и относительно доброкачественное течение. Основной способ диагностики – выделение генного материала риккетсий (ПЦР), обнаружение антител к возбудителю с помощью серологических методик. Лечебные мероприятия включают этиотропную антибактериальную терапию, применение дезинтоксикационных, жаропонижающих, ангиопротекторных и других средств.
МКБ-10
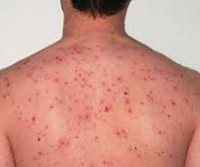
Общие сведения
Везикулезный риккетсиоз (осповидный, гамазовый риккетсиоз, пятнистая лихорадка Кью-Гардена) является зоонозной риккетсиозной болезнью. Первые упоминания об инфекции датируются 1946 годом, когда в Нью-Йорке были зафиксированы случаи везикулезной лихорадки. В последующем аналогичные симптомы описывались в других городах США, Хорватии, Украине, Беларуси, Молдове, Центральной Африке. Ежегодно регистрируются единичные случаи заболевания с сезонным подъемом в мае-сентябре. Среди больных преобладают мужчины преимущественно старше 60 лет, женщины заражаются реже, обычно в возрасте до 45 лет.

Причины
Значение везикулезного риккетсиоза для современной инфектологии обусловлено высокой встречаемостью среди потребителей инъекционных наркотиков, бездомных и асоциальных лиц. Данная риккетсиозная патология находится на втором месте после бартонеллезов; в настоящее время увеличивается число случаев некогда казуистической возможности гемоконтактной передачи. Распространенность ВИЧ-инфекции в человеческой популяции способствует возникновению осложненных форм болезни.
Основные факторы риска – внутривенное употребление наркотиков, низкая социальная адаптация, работа в сельском хозяйстве, зернохранилищах, связанная с истреблением грызунов. В группе повышенного риска находятся туристы, военнослужащие, реципиенты донорских органов и препаратов крови, а также население эндемичных районов. В ходе ряда исследований установлено, что экспрессия рецепторов TLR-2 и TLR-4 на клеточных мембранах человека увеличивает риск не только болезни Крона, туберкулеза и ряда других патологий, но и везикулезного риккетсиоза.
Патогенез
Патогенез везикулезного риккетсиоза изучен недостаточно ввиду доброкачественного течения и малого числа летальных исходов. После проникновения в организм человека при укусе переносчика риккетсии формируют специфическую гранулему. Основными клетками, поражаемыми возбудителями, являются макрофаги с рецептором CD-68. Риккетсии способны к выходу из фагосомы и проникновению в цитоплазму макрофагов. Ограничение репликации возбудителей в клетках происходит путем сложных, до конца не изученных реакций с участием интерлейкинов.
Белки-рецепторы TLR-2/4 на поверхности клеток человеческого организма являются активаторами хемокинов и провоспалительных цитокинов, влияющими на опосредованную индукцию экспрессии интерлейкина-8 и ФНО-альфа при распознавании R. akari. Параллельно отмечается умеренная токсинемия, мультиорганное распространение через лимфатическую систему. Эндотелиоциты могут вовлекаться в патологический процесс как место размножения риккетсий, однако чаще всего характерный панваскулит обусловлен токсической реактивацией иммунной системы.
Симптомы везикулезного риккетсиоза
Инкубационный период составляет 7-12 суток, чаще – 10 дней. Заболевание начинается с появления на месте присасывания клеща небольшого безболезненного уплотненного пятна, диаметр которого не превышает 5 см. Кожа вокруг первичного аффекта гиперемирована. Затем в центре формируется бугорок, сменяющийся пузырьком с прозрачным содержимым, потом – язвочка с темной коркой; может образовываться рубец. Примерно в этот период пациент отмечает начало лихорадки с выраженной слабостью, головными болями и головокружением.
Температурная реакция организма достигает 39-40° C, возникают ознобы, мышечно-суставные боли. Лихорадка обычно длится 5-7 суток, может продолжаться до 12 дней. Иногда выявляется болезненное увеличение лимфатических узлов, расстройства стула, боли в животе, сухой кашель. Около 2-4 дня болезни появляется обильная полиморфная сыпь с локализацией на коже головы, туловище, конечностях. Элементы сыпи чрезвычайно разнообразны (бугорки, пятна, пузырьки), вызывают умеренный зуд, сохраняются до 10-х суток заболевания, исчезают бесследно. Органные поражения нехарактерны.
Осложнения
Везикулезный риккетсиоз редко протекает с осложнениями, обычно их появлению предшествует позднее обращение за медицинской помощью либо иммуносупрессивное состояние. Чаще выявляются кожные инфекции, вызванные другими бактериями, поражение лимфатических узлов с формированием гнойных лимфаденитов. Сердечно-сосудистая недостаточность, преходящая патологическая дисфункция центральной нервной системы возникают при выраженной токсинемии. Редкими осложнениями везикулезного риккетсиоза считаются геморрагические инсульты, инфаркты головного мозга.
Диагностика
Верификацию диагноза везикулезного риккетсиоза осуществляет инфекционист. Проводится тщательный сбор эпидемиологического анамнеза на предмет присасывания клеща, пребывания в эндемичных районах. Другие специалисты (чаще всего – дерматовенерологи и терапевты) привлекаются для консультаций при наличии показаний. Основными диагностическими лабораторно-инструментальными признаками заболевания являются:
- Физикальные данные. При объективном исследовании обнаруживается первичный язвенный аффект, покрытый темной коркой; пятнисто-папулезная, везикулезная экзантема на теле, конечностях и волосистой части головы; умеренное увеличение, безболезненность лимфатических узлов, реже – лимфаденит. Перкуторные, аускультативные и пальпаторные признаки висцеральной патологии обычно отсутствуют.
- Лабораторные исследования. Общеклинический анализ крови не имеет специфических маркеров, выявляется лейкопения, нейтропения, тромбоцитопения, увеличение СОЭ. Лейкоцитоз возникает при осложненном течении риккетсиоза. В биохимическом анализе отмечается транзиторное увеличение активности АЛТ, АСТ. В общем анализе мочи на фоне лихорадки могут определяться следы белка, эритроцитурия.
- Выявление инфекционных агентов. Изоляция риккетсий в культуре клеток – трудоемкий, длительный и дорогостоящий процесс. Наиболее информативным методом обнаружения возбудителей служит мультиплексная ПЦР, проводимая с мазками-отпечатками первичного аффекта, биоптатами кожи. Серологические реакции (ИФА) необходимо повторять с интервалами не менее 10-14 дней для фиксации роста титра антител.
- Инструментальные методики. С целью дифференциального диагноза пациентам выполняется рентгенография ОГК. По показаниям рекомендуется ультразвуковое исследование брюшной полости, почек, мягких тканей, лимфатических узлов. Для исключения токсического поражения миокарда назначается ЭКГ, при неврологических нарушениях целесообразна МРТ, КТ с контрастированием.
Дифференциальный диагноз проводится с сыпным тифом, характеризующимся тяжелым течением, наличием розеолезно-петехиальной сыпи и неврологическими поражениями; ветряной оспой с истинным полиморфизмом высыпаний, энантемой и феноменом подсыпания; инфекционным мононуклеозом, для которого типичны выраженная лимфаденопатия, тонзиллит и гепатоспленомегалия. Отличиями менингококковой инфекции считаются истинная геморрагическая сыпь, начинающаяся с нижних конечностей, выраженная интоксикация, симптомы вовлечения ЦНС.
Признаками кори являются высыпания, начинающиеся с лица и верхней половины тела, конъюнктивит, поражения слизистых; иксодовый клещевой боррелиоз протекает с мигрирующей эритемой, поражением печени, опорно-двигательного аппарата. Системная красная волчанка отличается эритематозным фотодерматитом, телеангиоэктазиями, синдромом Шегрена, симметричным поражением крупных суставов. Тромбоцитопеническая пурпура возникает без повышения температуры тела, типичные проявления – спонтанные полиморфные кровоизлияния в кожу и слизистые, кровотечения.
Лечение везикулезного риккетсиоза
Пациенты с подозрением на данную патологию подлежат госпитализации только в случае тяжелого течения либо при необходимости дифференциальной диагностики. Постельный режим назначается до нормализации температуры тела и в течение 2-3 суток стойкого безлихорадочного периода. Специальная диета не разработана, рекомендуется отказаться от приема потенциальных пищевых аллергенов, никотина и алкоголя, в связи с возможными побочными эффектами применяемых антибиотиков – от трудноперевариваемой еды. Водная нагрузка увеличивается при отсутствии противопоказаний.
Консервативная терапия
Препаратами выбора для лечения везикулезного риккетсиоза являются антибиотики. Наибольшая чувствительность возбудителя отмечена к доксициклину, хлорамфениколу, тетрациклину, макролидам. Применение пенициллинов, ванкомицина, аминогликозидов требует высокодозовых введений. Обязательно назначают ангиопротекторы и противовоспалительные средства, проводят пероральную и внутривенную дезинтоксикацию. Применять аспирин и аналоги следует с осторожностью. Симптоматическое лечение подбирается с учетом клинической необходимости у конкретного пациента.
Прогноз и профилактика
Прогноз благоприятный, характерно самоограничение болезни со спонтанным выздоровлением. В случае осложненного течения, тяжелых преморбидных состояний летальность достигает 2,8%. Продолжительность везикулезного риккетсиоза обычно не превышает 7-10 дней. Специфическая профилактика (вакцина) не разработана. К неспецифическим мерам защиты относятся плановая дератизация, применение акарицидной обработки, противоклещевых спреев, одежды с длинными рукавами и штанинами, перчаток при нахождении в природно-очаговых зонах обитания гамазовых клещей.
3. Involvement of TLR2 and TLR4 in cell responses to Rickettsia akari/ Marco A. Quevedo-Diaz, Chang Song,Yanbao Xiong// J Leukoc Biol. - 2010 - №4.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Петехиальная сыпь: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Петехиальная сыпь связана с разрывом внутрикожных сосудов и может возникать из-за сбоя в работе многих систем организма (иммунная система, кроветворная), при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи).
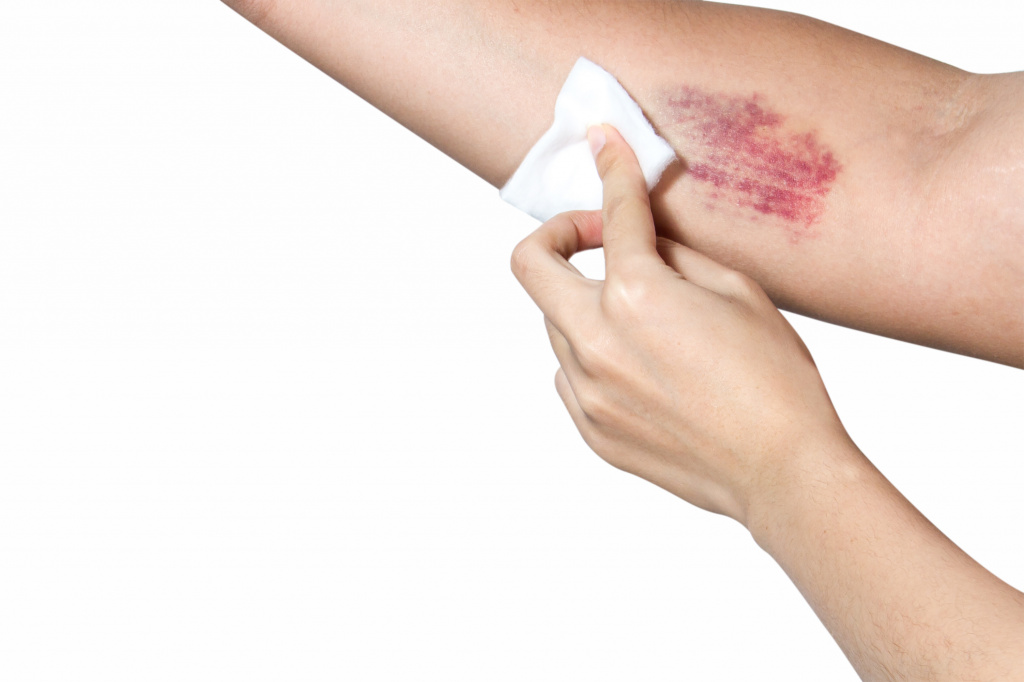
По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови.
Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными.
- Травма кожи при ударе — основная причина появления петехий у здоровых людей. В полости рта петехии могут появиться после употребления слишком твердой пищи.
- Грубое воздействие на кожу (например, при наложении жгута), ношение тесной одежды и обуви.
- В послеродовом периоде у матери и ребенка возможно появление петехиальной сыпи из-за травм кожи во время родов.
- Сильный плач (чаще у детей), неукротимая рвота или кашель – причина появления единичных петехий в области глаз, рта, шеи.
Чаще всего петехии появляются вследствие уменьшения количества тромбоцитов (элементов крови, ответственных за ее свертывание) в результате каких-либо состояний (или заболеваний), а также из-за снижения свертываемости крови как проявление некоторых болезней или действия определенных лекарственных препаратов.

- Некоторые аутоиммунные заболевания, такие как системная красная волчанка, тромбоцитопеническая пурпура, склеродермия и многие другие, сопровождаются появлением на коже петехий. Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
- Инфекционные заболевания, такие как тиф, скарлатина, инфекционный мононуклеоз, менингит, а также некоторые инфекции, передаваемые половым путем, могут сопровождаться появлением петехий. При инфекционном эндокардите и сепсисе также возможно появление петехиальной сыпи. При гонорее петехии обычно локализуются на коже в области крупных суставов и сопровождаются клиникой воспаления мочеполового тракта.
- При наличии новообразований в гипофизе или коре надпочечников, сопровождающихся повышением уровня гормонов, кожа истончается, легко травмируется, появляются багровые растяжки (стрии) на животе, бедрах, а также петехии, которые чаще всего локализующиеся на коже голеней.
- Недостаточное поступление в организм витаминов С и К ведет к нарушению проницаемости сосудистой стенки капилляров, в результате чего кровь может попасть в межтканевое пространство, появляются петехии, беспричинные синяки различных размеров.
- Во время и после проведения химио- и лучевой терапии возможно появление петехиальной сыпи, что объясняется снижением уровня тромбоцитов на фоне введения токсичных лекарств или воздействием ионизирующего излучения на ткани.
- Изменения кожи, мышц, развитие побочных симптомов при наличии онкологических заболеваний называют паранеопластическими процессами. Их развитие связано с реакцией организма на рост опухоли и часто сопровождается появлением сыпи различного характера, необъяснимых изменений кожи и мышц (дерматомиозит), слабости, снижения аппетита, похудения, быстрой утомляемости, длительным повышением температуры тела.
При появлении обширных участков кожной сыпи, неважно, сопровождаются они другими симптомами или нет, необходимо немедленное обращение к врачу.
Первичное обращение может быть к врачу общей практики, терапевту или дерматологу. По характеру кожных проявлений, наличию тех или иных симптомов врач решит, нужна ли консультация более узкого специалиста, и определит объем необходимых анализов и обследований, а также назначит терапию.
Диагностика при появлении петехий на коже
При приеме антикоагулянтов помимо оценки функции самой свертывающей системы крови - Гемостазиограмма (коагулограмма), скрининг;
Сыпным тифом называют инфекционное заболевание, характеризующееся специфической сыпью, повышением температуры, поражением сердечно-сосудистой и нервной систем.
Возбудители и переносчики
Возбудителем заболевания является грамотрицательная риккетсия Провачека. Она характеризуется неподвижностью, не образует споры и капсулы, может внедряться в эндотелиальные клетки сосудов, храниться годы при низких температурах.

Эпидемический сыпной тиф риккетсии
Эпидемический сыпной тиф передается исключительно через вшей и поэтому охотно развивается при наличии плохих гигиенических условий, часто принимая широкое эпидемическое распространение. Заражение происходит из-за втирания фекалий вшей в поврежденные участки кожи. Отличительными особенностями процесса являются циклическое течение и характерная сыпь на коже.

Вошь — переносчик сыпного тифа
Клиническая картина
Правильно протекающий сыпной тиф средней тяжести характеризуется клиническими симптомами, в общем, довольно однообразными, в особенности в отношении характера температурной кривой. Продолжительность инкубационного периода различна. Она может колебаться в пределах 4-14-ти дней, в редких случаях доходит до 21-го дня. В стадии предвестников, которая продолжается 3-5 дней, не имеется признаков, которые дали бы возможность точно определить характер заболевания. Последнее развивается довольно быстро, лихорадочный подъем достигает максимума на 3-4-й день.
Сильный однократный озноб в первые дни бывает редко, чаще наблюдаются повторные познабливания. Жалобы больных сводятся к сильной боли головы, в крестце и конечностях, одновременно определяется резкая чувствительность при давлении на нервные стволы и даже мышцы. Частыми симптомами бывает упорная тошнота, реже однократная или повторная рвота. Быстро развивается сильная слабость, беспокойство, возбуждение. Лицо краснеет, несколько одутловато, конъюнктивы заметно инъецированы.
У многих наблюдается гиперемия слизистой носа и зева, чувство сухости и царапания в глотке, охриплость и мучительный горловой кашель. В легких часто прослушиваются свистящие и жужжащие хрипы. Язык обложен, сух, аппетит отсутствует, но потребность в питье очень велика. Селезенка увеличена уже со 2-го дня болезни. Пульс в отношении частоты соответствует температуре.
До появления розеолы изредка наблюдается продромальная сыпь, имеющая сходство с коревой, но отличающаяся тем, что она щадит лицо. Одновременно с высыпанием, то есть на 4-й или 5-й день болезни, отмечается заметный подъем температуры, а общее состояние, часто до этого удовлетворительное, заметно ухудшается. С наступлением периода высыпания можно уже до определенной степени судить о дальнейшем ходе заболевания и установить вероятный прогноз.
При тяжелом течении больные начинают бредить, сначала по ночам, позже и в течение дня. Температура доходит до 40° и выше, носит характер постоянной, пульс еще более учащается, становится мягким. Симптомы бронхита выступают резче, кашель усиливается.
У некоторых больных розеолы спустя 1-2 дня переходят в петехии, что свидетельствует о более тяжелом течении болезни. В дальнейшем состояние больных остается без особых изменений, пока на 12-14-й день температура не начинает снижаться. Последнее происходит путем лизиса в продолжение трех-пяти дней.
Продолжительность сыпного тифа, таким образом, в среднем равна 15-17-ти дням, иногда 12-13-ти. В редких случаях, особенно у детей, температура падает спустя 6-7 дней. С прекращением лихорадки состояние больных довольно быстро улучшается, сознание проясняется, селезенка возвращается к норме. Розеола исчезает за 3-4 дня до окончания болезни, что считается благоприятным признаком, петехии же бледнеют постепенно, принимают буроватую окраску и бывают заметны в течение нескольких дней после падения температуры. У некоторых лип, особенно после бывшей обильной петехиальной сыпи, наблюдается в периоде выздоровления отрубевидное шелушение кожи.
Симптомы сыпного тифа
Лихорадка
Как уже сказано, температура в первые 3-4 дня повышается постепенно, затем достигает максимума, после чего лихорадка принимает постоянный характер. Вначале температура может иметь и ясно ремитирующий тип. После появления сыпи температура быстро повышается, часто бывает выше 40° и обыкновенно держится на этой высоте до 12-13-го дня, когда отмечается уже её снижение.
Последнее происходит в течение 3-5-ти дней, ступенеобразно, иногда с большими размахами. Критическое окончание лихорадки, как это типично для возвратного тифа, здесь бывает редко. Перед окончательным падением температура может дать заметный подъем (perturbatio critica), не имеющий, впрочем, особенного значения. Следует отметить, что тяжелая форма сыпного тифа отличается тем, что во все время течения процесса лихорадка бывает выше 40°, и дневная разница не превышает двух или трех десятых градуса.
Кожные симптомы
Самым характерным признаком сыпного тифа справедливо считается сыпь. Она обладает такими яркими особенностями, которых часто вполне достаточно для постановки точного диагноза. В большинстве случаев уже по сыпи можно отличить сыпнотифозное заболевание от брюшного тифа.
Правда, при сыпном тифе изредка могут наблюдаться повторные высыпания, но в таких случаях свежие розеолы прибавляются к неисчезнувшим прежним. Появление новых розеол, даже очень обильное, бывает иногда на 9-11-й день болезни, причем оно сопровождается кратковременным падением температуры до нормы и нередко потливостью. Этот симптомокомплекс представляет не что иное, как экзацербацию сыпного тифа; в дальнейшем температура снова повышается, течение процесса заметно ухудшается и нередко наступает летальный исход.
Топография поражения кожи при сыпном тифе также типична. Пятна прежде всего замечаются на плечах и спине, очень быстро они покрывают шею, грудь, живот, предплечья и кисти. На нижних конечностях обычно имеется скудная сыпь, особенно же густая розеола, как правило, бывает на спине. Экзантема может распространиться и на щеки, чаще у женщин, причем в случаях обильного высыпания при поверхностном осмотре возможно даже смешение с корью.
В отношении своего распределения по телу сыпнотифозная экзантема отличается тем, что она равномерно покрывает туловище и верхние конечности, при брюшном же тифе розеолезных пятен тем меньше, чем дальше участки кожи отстоят от области живота. Цвет пятнышек при сыпном тифе розовый или серовато-розовый, при брюшном – розовый оттенок выражен интенсивнее. Контуры сыпнотифозных розеол неясны, неровны, зигзагообразны, брюшнотифозные – резко-очерчены и часто имеют слегка папулезный характер.
Очень трудно и даже иногда невозможно отличить сыпнотифозное высыпание от бывающего при паратифе, при котором оно может быть обильным и даже петехиального характера. Количество розеол при сыпном тифе изменчиво, чаще сыпь бывает густой, реже, особенно у детей, она скудная и даже совершенно отсутствует. Вообще можно сказать, что обильная экзантема указывает на тяжелое течение болезни, легкие же случаи протекают чаще при ничтожном высыпании.
Из сказанного видно, что для диагноза сыпного тифа имеет значение не густота сыпи, а время ее появления, распределение и морфологические особенности каждой отдельной сыпинки.
Различают вторичные и первичные петехии . Первые возникают из розеол, причем петехиальное превращение начинается с центра розеолы; оно может остановиться в этой стадии или в процесс вовлекается вся розеола. Эти особенности удобно проследить, производя давление на кожу стеклянным шпателем: петехии от давления не исчезают и резко выступают на коже благодаря темно-фиолетовому цвету. В серьезных случаях большинство розеол быстро переходит в петехии.
Первичные петехии встречаются реже. Они с момента возникновения являются кровоизлияниями, без предшествующей розеолезной стадии. Концентрируются они в местах с нежной кожей, особенно в локтевых и паховых сгибах, и отличаются своей вытянутой формой, напоминающей брызги краски. Величина первичных петехий различна, начиная с булавочной головки и доходя до размеров фасоли.
Появление петехий объясняется существованием дегенеративных процессов в стенках кожных сосудов. В связи с этим и феномен Румпель-Лееде в свежих случаях сыпного тифа всегда резко выражен, даже резче, чем при скарлатине.
Из изменений со стороны кожи заслуживают внимания пролежни, которые развиваются нечасто, однако, у тяжелых больных, особенно при осложнении энцефалитом, могут принять даже гангренозный характер и быстро достигают огромных размеров.
Необходимо еще выделить форму гангрены, захватывающую по большей части края ушных раковин, кончик носа, половые органы (penis, scrotum, vulva), пальцы рук и ног. Процесс чаще бывает поверхностным, протекает в виде gangraena sicca и не имеет большой наклонности к распространению. Более серьезное значение имеет особый вид влажного омертвения в области нижних конечностей, отличающийся тем, что он быстро прогрессирует.
Это осложнение развивается к концу болезни и носит обычно симметричный характер. Оно начинается с пальцев ног и редко распространяется выше колен. До появления видимых гангренозных изменений замечается местная бледность и похолодание кожи, понижение чувствительности, чувство жжения и ползания мурашек. Затем на кожных покровах выступает марморесценция – синеватые пятна чередуются с розовыми и, наконец, кожа принимает темную окраску. Некроз быстро идет вперед и при отсутствии своевременного оперативного вмешательства ведет к развитию септицемии и к смерти.
Органы кровообращения
В сердце нередко определяются своеобразные изменения в интерстициальной ткани, так называемый myocarditis nodosa et plasmacellularis, дегенерация же мышечных волокон выражена слабо. Миокардит проявляется глухими гонами, исчезновением толчка верхушки, аритмией, в тяжелых случаях – эмбриокардией и ритмом галопа. У большинства больных спустя некоторое, иногда продолжительное время наблюдается полное restituto ad integrum сердца.
Главную роль при сыпном тифе играет расстройство кровообращения на почве изменений периферического сердца, которое страдает не только органически, но и функционально – в силу поражения вазомоторных центров. К этому присоединяется и влияние недостаточного содержания в крови адреналина в зависимости от заболевания надпочечников, что, естественно, влечет за собой еще большее ослабление периферического тонуса.
Вообще пульс при сыпном тифе средней тяжести, в противоположность брюшному, по своей частоте соответствует температуре, иногда только у женщин и детей наблюдается чрезмерное учащение. У пожилых людей, страдающих хроническим миокардитом, пульс может быть замедлен. В периоде выздоровления у большинства пациентов отмечается брадикардия, не имеющая серьезного значения.
Помимо указанных страданий сосудов, нередко наблюдаются тромбофлебиты, локализующиеся чаще всего в венах бедра. Это неприятное осложнение появляется не раньше 3-4-ой недели болезни. Конечность быстро отекает, кожа становится бледной, иногда прощупывается болезненный тяж на месте тромба. Исход обычно благоприятный, но течение длительное, появление отека ноги после продолжительного хождения или стояния может наблюдаться в течение нескольких лет.
Нервная система
При сыпном тифе вовлекается в страдание как центральная, так и периферическая нервная система. С первого же дня у многих имеются жалобы на мучительную головную боль, боль в пояснице и в икроножных мышцах. Нередко к этому присоединяется упорная бессонница. Со стороны психики имеется преобладание явлений возбуждения, в то время как при брюшном тифе развивается апатия и угнетение.
Помрачение сознания у сыпнотифозных обычно происходит к концу первой недели, бред часто носит устрашающий характер, больные не спят, непрерывно разговаривают, вскрикивают, вскакивают с постели, стремятся уйти, иногда выбрасываются из окон. Среди этих симптомов, развивающихся на почве энцефалита, особенно типичным является непрерывное стремление к движению, очень затрудняющее уход за пациентом. Подергивания в различных мышечных группах и даже клонические судороги также нередки. Возбуждение спустя несколько дней может перейти в сопорозное или даже коматозное состояние.
Спутанность сознания остается иногда у выздоравливающих в течение месяцев. Психозы после сыпного тифа бывают редко и обычно проходят бесследно.
Периферическая нервная система реагирует особенно часто в периоде выздоровления. Почти все выздоравливающие жалуются в течение недель и месяцев на невралгические боли в конечностях, особенно в области подошв и пальцев ног, что сильно затрудняет ходьбу.
Органы дыхания
Воспаление дыхательных путей является почти постоянным симптомом сыпного тифа. Обыкновенно уже в первые дни болезни развивается ларингит и трахеобронхит с частым сухим, мучительным кашлем и с обильным количеством сухих и влажных хрипов. В тяжелых случаях нередки осложнения в форме лобулярных и гипостатических пневмоний, к которым может присоединиться серозный или гнойный плеврит. Иногда больные очень страдают от непрерывной икоты.
Появляющаяся охриплость заслуживает серьезного внимания, если она является результатом поражений деструктивного характера – перихондритов и хондритов, которые могут развиваться даже спустя 1-2 месяца после перенесенной болезни и представлять серьезную угрозу жизни. Местно имеется образование субперихондральных гнойников, часто вскрывающихся узенькой фистулой в просвет гортани.
В гнойнике обыкновенно находят куски хрящевого секвестра. Реже абсцесс локализуется в толще стенки гортани, причем нагноение распространяется не только на клетчатку гортани, но и глотки. Существующий при означенных формах отек слизистой вызывает симптомы удушья и вынуждает прибегнуть к операции. Нередки при этом осложнения в виде аспирационной пневмонии.
Диагностика
В течение первых 4-5 дней до появления сыпи поставить точный диагноз сыпного тифа по одним клиническим симптомам невозможно. При имеющемся высыпании диагноз в типичных случаях не представляет затруднений, если принять во внимание особенности розеолы. Таким образом, в этом периоде довольно легко отличить сыпной тиф от брюшного уже по виду одной розеолы.
Большие диагностические трудности может создать паратиф, и вопрос иногда удается выяснить только при помощи серологических реакций. Если имеются заметные петехии, то неопытные врачи смешивают их с кровоизлияниями от укусов блох. Последние, однако, представляются в виде круглых темно-фиолетовых пятен с булавочную головку, притом одинаковой величины. Сыпнотифозные же петехии неправильной формы, с зигзагообразными контурами, различной величины, причем наряду с петехиями можно найти и розеолы, в которых лишь центральная часть содержит небольшое кровоизлияние.
Большое сходство с сыпнотифозной представляет сифилитическая розеола, при которой бывает и лихорадочное состояние. Но при сифилисе не наблюдается перехода розеолезных пятен в петехии, кривая температура носит неправильный характер и общее состояние страдает мало. Наконец, диагноз можно выяснить и при помощи реакции Вассермана.
Не особенно редко наблюдается розеола и при возвратном тифе. В отличие от сыпнотифозной, она не высыпает равномерно по туловищу и верхним конечностям, но располагается группами; пятна обыкновенно очень малы, кругловатой формы, нежно-розовой окраски. Возвратнотифозная сыпь появляется только во время приступа, никогда не переходит в петехии и держится всего 2-3 дня. Исследование крови на спирохеты быстро решает вопрос.
Лечение
Заболевание лечится, как правило, антибиотиками тетрациклиновой группы. В случае их непереносимости назначается левомицетин. Обязательным является прием витаминов, особенно аскорбиновой кислоты и Р-витаминных препаратов, обладающих сосудоукрепляющим действием. Для профилактики тромбоэмболических осложнений, назначаются антикоагулянты (гепарин и пр.).
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Читайте также:

