Сыпь при менингококковом менингите
Обновлено: 23.04.2024
Среди инфекционных болезней одной из опасных для жизни и непредсказуемых по молниеносности течения является менингококковая инфекция (МИ). Актуальность проблемы заключается в том, что при возникновении МИ требуется особый подход к организации диагностики и оказания скорой и неотложной медицинской помощи, ввиду того, что генерализованные формы МИ (наиболее часто встречающиеся в детском возрасте) при поздно начатом лечении могут приводить к смертельным исходам.
Для отечественных педиатров проблема МИ имеет особо значение, так как уровень заболеваемости среди детей всегда превышает таковую у взрослых в несколько раз, достигая 8–11 случаев на 100 тыс. населения. Более 50% от общего числа заболевших составляют дети до 5 лет (табл.1) [1]. Именно у детей высока частота развития генерализованных форм МИ. В значительной степени риск летального исхода при МИ зависит от возраста ребенка: чем он младше, тем выше вероятность неблагоприятного исхода. До 75% от числа умерших при МИ составляют дети до 2 лет, при этом доля детей первого года жизни достигает 40% (табл.2) [1].
Таблица 1
Возрастное распределение заболевших 2002–2004 годы
n=4972 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,13 | 18,8 | 12,4 | 16,9 | 10,1 | 10,4 | 9,3 | 4,8 | 8,4 | 6,9 | 1,8 | 100 |
| 2003 | – | 23,5 | 11,9 | 15,2 | 9,7 | 8,3 | 8,2 | 3,8 | 8,4 | 8,6 | 2,5 | 100 |
| 2004 | 0,2 | 1,3 | 13,2 | 15,8 | 8,13 | 5,4 | 10,4 | 4,6 | 9,8 | 8,7 | 2,4 | 100 |
| Всего | 0,1 | 21,5 | 2,4 | 15,9 | 9,3 | 8,0 | 9,2 | 4,3 | 8,8 | 8,1 | 2,3 | 100 |
Таблица 2
Возрастное распределение летальных случаев 2002–2004 годы
n=582 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,6 | 28,4 | 12,3 | 16,7 | 0,7 | 3,7 | 4,9 | 1,9 | 7,4 | 14,2 | 6,2 | 100 |
| 2003 | – | 30,4 | 12,1 | 9,2 | 3,8 | 4,6 | 5,4 | 0,4 | 10,4 | 18,3 | 5,4 | 100 |
| 2004 | 0,6 | 26,1 | 17,8 | 12,2 | 3,9 | 1,7 | 5 | 1,1 | 11,1 | 14,4 | 6,1 | 100 |
| Всего | 0,3 | 28,5 | 13,9 | 12,2 | 3,8 | 3,4 | 5,2 | 1,0 | 9,8 | 16,0 | 5,8 | 100 |
Эпидемиология
С 1962 года в ряде стран Европы и Азии, Канаде и США, а с 1968 года – и в нашей стране отмечается подъем заболеваемости МИ. Данные анализа глобальной эпидобстановки в 2005 году свидетельствуют о том, что в странах субсахарной Африки показатели заболеваемости МИ в целом колеблются от 100 до 800 случаев на 100 тыс. населения, а летальности – до 14%; предоминирует серогруппа менингококка А. На Европейском континенте наиболее высокий уровень заболеваемости МИ регистрировался в Исландии и Ирландии – 5–6,6 случаев на 100 тыс. населения, где предоминирует серогруппа В. А в странах Океании (Новая Зеландия) показатель заболеваемости МИ составил в этот период 14,5 случаев на 100 тыс. населения. В России с 1999 года в Астраханской, Пермской, Челябинской, Кемеровской, Новосибирской, Омской областях, в Хабаровском крае произошел значительный прирост МИ – на 22–40% – и составил 8,2 случая на 100 тыс. населения. В целом в 40 регионах страны в последние годы наблюдается снижение показателей заболеваемости этой инфекцией (рис. 1) [2, 3]. В общей серогрупповой характеристике по стране преобладают менингококки серогруппы А.

Рисунок 1
Территориальное распространение заболеваемости 2005 год.
n=2771 на 100000 населения
МИ характеризуется периодичностью – интервалы между отдельными подъемами заболеваемости составляют от 4 до 12–15 лет. Рост заболеваемости в эти периоды регистрируется в основном среди городского населения за счет скученности в транспорте и помещениях в холодное время года. Наиболее доказательна связь периодичности МИ с эпидемическими подъемами ОРВИ и гриппа с пиком в зимне-весенний период года.
Заболевают преимущественно дети и лица молодого возраста, чаще в закрытых коллективах.
Группой риска по развитию септических и гипертоксических форм МИ являются дети раннего возраста.
Установлена генетическая предрасположенность к заболеванию МИ и ее рецидивов у лиц, имеющих HLA антигены В12, В16, дефицит факторов комплемента С2–С8, пропердина, IgG2 и IgM [Самуэльс М., 1997]. Популяционная устойчивость к МИ, по мнению ряда исследователей, связана с локусом HLA–A1 антигена гистосовместимости.
Этиология
МИ является типичным антропонозом. Возбудитель – Neisseria meningitidis, грам-отрицательный диплококк, вырабатывающий экзо-и эндотоксин, который очень неустойчив во внешней среде.
Выделяют более 13 серотипов менингококка, при этом иммунитет – типоспецифический. По капсульным полисахаридам бактерии разделяют на серологические группы А, В, С, D43, D44, X, Y, Z, 29Е, W-135. По антигенам в мембранных протеинах различают более 20 серотипов и субтипов менингококка. По иммунотипам липополисахарида – более 11 иммунотипов. Доказана способность менингококков образовывать L-формы, которые вероятно могут обусловливать затяжные варианты менингита.
Патогенез
В развитии МИ ведущую роль играют три фактора: возбудитель, его эндотоксин и аллергизирующая субстанция. В месте входных ворот чаще всего не возникают воспалительные изменения, но при этом менингококк вегетирует, возникает менингококконосительство. Лишь в 10–15% случаев при снижении резистентности организма возможно развитие воспалительного процесса в носоглотке в виде менингококкового назофарингита. Если менингококки преодолевают местные защитные барьеры, распространение их происходит по лимфатическим путям в кровь. Менингококки в виде бактериальных эмболов заносятся в различные органы и ткани. В тех случаях, когда преодолевается гемато-энцефалический барьер, развивается гнойный менингит или менингоэнцефалит. При этом возможно проникновение возбудителя в оболочки мозга, минуя гематогенное распространение – через решетчатую кость по лимфатическим путям и влагалищам нервных волокон. Такой вариант возможен в случаях дефекта решетчатой кости или черепно-мозговой травмы. Сверхострый менингококковый сепсис развивается в результате массовой бактериемии и эндотоксинемии. При массовом распаде менингококков высвобождаемый эндотоксин воздействует на эндотелий сосудов и мембраны клеток крови, приводя к расстройству микроциркуляции [8]. В результате генерализованного повреждения эндотелия сосудов происходит закрытие дефектов тромбоцитами, агрегация которых провоцирует высвобождение тромбоксана и угнетение синтеза простациклина. Нарушаются реологические свойства крови: происходит агрегация форменных элементов, на которых фиксируется фибрин. Кроме того, важное значение имеет воздействие липида А эндотоксина на моноциты макрофаги, которые активизируясь выбрасывают ФНО-α – первичный медиатор токсических эффектов при токсическом шоке. Кроме него, в развитии септического шока колоссальную роль играют оксид азота, простагландины, факторы комплемента, гистамин, лейкотриены, фактор активации тромбоцитов и ИЛ-1, 2, 6, 8. Высвобождается избыточное количество биологически активных веществ (катехоламины, серотонин, гистамин), активизируются системы фактора Хагемана, калликреин-кининовая, свертывающая и в последующем фибринолитическая. Из печени мощно выбрасываются протромбин, калликреин и др., что в конечном счете приводит к гиперкоагуляции с образованием большого количества бактериальных тромбов в мелких сосудах (тромбогеморрагический синдром с бактериальной эмболией).
Таким образом, септический шок при МИ имеет одновременно признаки гиповолемического (недостаток объема крови), распределительного (нарушение сосудистого тонуса) и кардиогенного (недостаточность сердечного выброса) шока. Существует стадийность в его развитии.
Клинические проявления
МИ представлена разнообразными клиническими формами – от локализованных (назофарингита и менингококконосительства) до генерализованных, среди которых – молниеносные, крайне тяжелые, чаще приводящие к летальному исходу в течение нескольких часов.
Диагностировать менингококковый назофарингит на основании клинической картины, без указания на соответствующий эпиданамнез, затруднительно. До 80% всех форм МИ составляет менингококковый назофарингит. В клинической картине заболевания наиболее типичными симптомами являются заложенность носа, першение в горле, гиперемия и отечность задней стенки глотки с гипертрофией лимфоидных образований на ней, отечность боковых валиков и слизь в небольшом количестве. Гиперемия имеет синюшный оттенок. Распространено мнение о легком характере течения этой формы МИ. В зависимости от уровня лихорадки и выраженности интоксикации различают легкую, среднетяжелую и тяжелую формы болезни. При тяжелой форме доминирует гипертермический синдром, менингизм, у детей первых лет жизни – судорожный синдром. Чаще такие пациенты расцениваются как больные ОРВИ с судорожным синдромом или серозным менингитом на момент госпитализации, и только высев менингококка позволяет адекватно верифицировать диагноз и проводить этиотропную терапию [9]. Нельзя забывать о том, что нередко у детей назофарингит предшествует развитию генерализованных форм болезни, в том числе и с летальным исходом.
Носительство менингококка в коллективах достигает более 40% (в зависимости от эпидситуации). У детей первых лет жизни менингококконосительство встречается редко.
Среди генерализованных форм различают менингококцемию (может протекать в легкой, среднетяжелой, тяжелой и молниеносной формах в виде менингококкового сепсиса), менингококковый менингит, менингоэнцефалит и смешанные формы (менингококцемия + менингит).
Для менингококцемии характерно острое, внезапное начало, критериями тяжести являются степень выраженности интоксикации, характер, величина, распространенность, наличие некрозов и продолжительность элементов сыпи, из которых может высеваться менингококк. При легкой форме элементы представлены розеолами, папулами, мелкими геморрагиями, которые бесследно исчезают к 3-му дню болезни. При среднетяжелой форме элементы преимущественно крупные, геморрагические, с поверхностным некрозом в центре. Сыпь более продолжительная – до 7–10 дней. Для тяжелых и септических молниеносных форм характерны обширные кровоизлияния на коже с глубокими некрозами и их отторжением, при которых могут формироваться косметические дефекты на теле. Эти формы часто сопровождаются маточными, носовыми, желудочно-кишечными кровотечениями, в том числе и на глазном дне. Отмечаются поражения сердца (эндокардит, миокардит, панкардит), суставов, легких, печени, почек, надпочечников.
На современном этапе выявлена зависимость ликворологических изменений (плеоцитоза и протеинрахии) от серогруппы. При заболевании, вызванном менингококком серогруппы С, эти показатели значительно выше, чем при МИ, вызванной менингококком В.
Среди больных МИ отдела нейроинфекций НИИ детских инфекций отмечено, что менингит развивался у лиц с дефектным преморбидным фоном со стороны ЦНС перинатального генеза [6]. Как наиболее частые неотложные состояния при менингококковом менингите в остром периоде заболевания регистрировались: отек головного мозга, внутричерепная гипертензия, инфекционно токсический шок, инфаркт мозга, субдуральный выпот, синдром неадекватной секреции антидиуретического гормона, диэнцефальная дисфункция и нейросенсорная тугоухость.
При менингоэнцефалите с первых дней болезни появляются очаговые симптомы на фоне нарушенного сознания, в виде поражения отдельных черепно-мозговых нервов, корковых и подкорковых парезов или параличей. Могут быть общие или локальные судороги. Характерны очень тяжелое течение, неблагоприятный прогноз – в исходе эпилепсия, гидроцефалия, грубая задержка психомоторного развития. Летальность высокая.
Диагностика
Верификация инфекции осуществляется бактериоскопическим (мазок и толстая капля крови, ликвор), бактериологическим (мазок слизи из носоглотки, посев крови, ликвора), серологическим (РНГА, РА, ИФА) и экспресс-методами (латекс агглютинации, ВИЭФ).
На современном этапе при менингите диагностический мониторинг включает НСГ для оценки состояния желудочков, субарахноидального пространства и цветовое доплеровское (дуплексное) картирование для дифференциации субарахноидального выпота от субдурального. Динамически оценивается ЭЭГ.
Лечебная тактика
На догоспитальном этапе при подозрении на менингококцемию (в том числе и смешанную форму МИ) терапию следует начинать немедленно, на дому, с последующей госпитализацией.
При судорожном синдроме (наряду с указанной терапией) вводят внутримышечно Реланиум из расчета 0,1 мл/кг. При отсутствии эффекта включают в терапию Дроперидол в сочетании с Ангальгином, оксибутират натрия. При дебюте менингита судорогами планово назначается длительная терапия препаратами вальпроевой кислоты (Конвулекс и др.), что снижает риск развития постменингитной эпилепсии.
Для предупреждения токсического шока вводят преднизолон (внутримышечно или внутривенно) в дозе 2 мг/кг. При выраженном менингеальном синдроме – 25% ную сернокислую магнезию (1 мл/год жизни) или Лазикс – 1–2 мг/кг внутримышечно.
Введение антибиотика в течение первого часа транспортировки не рекомендуется, а в случае длительной транспортировки стартовым препаратом является левомицетина сукцинат в разовой дозе 25 мг/кг, который вводится не более 2 суток.
Состояние больного оценивается под постоянным контролем АД, частоты пульса, дыхания, диуреза, окраски и температуры кожных покровов, нарастания количества и качества элементов экзантемы и сознания больного. При подозрении на молниеносный вариант генерализованной формы МИ госпитализация осуществляется реанимационной бригадой, которая проводит немедленные реанимационные мероприятия на дому в зависимости от степени септического шока (алгоритм действия перманентно осуществляется при транспортировке больного и продолжается в ОРИТ).
Важным в алгоритме оказания немедленной помощи при септическом шоке является нормализация гемодинамики, микроциркуляции, борьба с ацидозом и гипоксией. Противошоковый эффект достигается введением высоких доз гидрокортизона в сочетании с преднизолоном или его аналогами. Проводится инфузионная терапия, состав которой определяется показателями коллоидно-осмотического давления (альбумина 45–52 г/л и натрия 140–145 ммоль/л). Базовыми растворами являются 5% ная глюкоза, физиологический раствор или раствор Рингера. Соотношение вводимых коллоидов/кристаллоидов – 1:3. Физиологический раствор вводится с целью купирования гиповолемии, при резком падении АД – струйно, а при умеренном его снижении – внутривенно капельно. Под контролем КОС вводится 4%-ный раствор бикарбоната натрия внутривенно медленно, капельно по показателю дефицита оснований, в количестве, равном массе тела (в килограммах), умноженной на ВЕ : 2.
С учетом развития генерализованного васкулита с поражением эндотелия сосудов назначаются ангиопротекторы: Инстенон, Кавинтон, Актовегин, Весел Дуэ Ф (сулодексид).
Постоянно должна проводиться оксигенация, вплоть до ИВЛ, начиная с момента оказания помощи на дому.
После отмены левомицетина сукцината назначается пенициллин в дозе 300 тыс. ед/кг массы тела, 6 введений в сутки, а у детей до 3-месячного возраста – 500 тыс. ед/кг, 8 введений. Более комплаентным и альтернативным пенициллину препаратом является цефтриаксон (Роцефин), который вводится однократно в сутки внутривенно или внутримышечно в дозе 100–150 мг/кг массы в течение 5 дней при менингококцемии, а при менингите – до 10 дней. При тяжелом или затяжном менингите левомицетина сукцинат вводится эндолюмбально, в разовой дозе 10–15 мг.
При ДВС-синдроме назначаются при гиперкоагуляции – Трентал, реополиглюкин, коллоиды, а при гипокоагуляции – свежезаготовленная плазма, ингибиторы протеолиза. При отеке/набухании головного мозга после стабилизации центральной гемодинамики проводится постоянно дегидратационная терапия (Лазикс, Маннитол).
При клинико-ЭЭГ-мониторинге менингита с эпилептической симптоматикой проводится коррекция терапии антикольвунсантами. При неэффективности Конвулекса назначают топиромат (Топамакс).
С учетом длительности антибиотикотерапии в больших дозах, в последние годы предлагается хорошо зарекомендовавшая себя системная энзимотерапия Вобэнзимом, которая оказывает потенцирующий антибиотический, противовоспалительный, антитоксический, гепатопротективный и иммуномодулирующий эффекты, способствуя элиминации токсических субстанций, патогенных иммунных комплексов, иммунных депозитов из тканей, что укорачивает течение и уменьшает тяжесть генерализованных форм МИ [5, 6].
После выписки из стационара реконвалесценты генерализованных форм МИ находятся под диспансерным наблюдением педиатра и невропатолога, во время которого устраняются последствия болезни методами комплексной реабилитации.
При носительстве менингококка и нетяжелом назофарингите госпитализация проводится только по социально бытовым показаниям и из закрытых учреждений.
Назначаются ампициллин, левомицетин в возрастных дозировках в течение 4 дней или вводится внутримышечно Роцефин в течение 3 дней в дозе 125 мг (до 12 лет) и 250 мг у более старших. Спустя 3 дня проводится бактериологическое исследование, и при его отрицательном результате ребенок допускается в коллектив.
При длительном менингококконосительстве проводится повторный курс антибиотикотерапии в сочетании с препаратами иммунореабилитации.
С целью профилактики заболевания у лиц, контактировавших с больным МИ, проводится терапия, подобная лечению локализованных форм.
На коллектив накладывается карантин на 10 дней с момента изоляции больного, проводится наблюдение педиатра и лор-врача. В первые 5–10 дней проводится экстренная профилактика МИ вакцинами А или А+С детям старше года, подросткам и взрослым. Либо при выявлении других серогрупп менингококка в эти же сроки (не позже 7 дней от момента контакта) проводится пассивная профилактика нормальным иммуноглобулином.
После легкой формы МИ вакцинация детям согласно календарю прививок может проводиться спустя месяц после выздоровления. После тяжелых и смешанных форм МИ вакцинация (при отсутствии противопоказаний у невропатолога) может проводиться не ранее 3 месяцев после выздоровления.
Профилактика
В целях предупреждения распространения МИ необходимо проводить вакцинацию детей повышенного риска заражения в возрасте от 1,5 лет: посещающих детские дошкольные учреждения; находящихся в учреждениях с круглосуточным пребыванием (дома ребенка, детские дома); учащихся 1–2 классов общеобразовательных школ и школ–интернатов.
Менингит- это воспаление мягких оболочек головного и спинного мозга, вызванное различными возбудителями.
Причины менингита:
· Вирусы (например, кори, ветряной оспы, паротита).
· Бактерии (например, менинкогокк, пневмококк, гемофильная палочка и другие).
· Грибки.
Для всех видов менингита характерны симптомы, общие для распространённых инфекций. Выявить причину заболевания без лабораторной диагностики практически невозможно.
Менингококковая инфекция является одной из самых актуальных проблем, ежегодно в мире сообщается о приблизительно полумиллионе случаев, каждый десятый из которых заканчивается смертельным исходом. Летальный исход в 63% случаях наступал в первые сутки от начала заболевания даже при своевременном обращении за медицинской помощью, большинство из них – дети в возрасте младше 2-х лет. В 20% случаев после перенесенной менингококковой инфекции исходом была инвалидность (потеря слуха, зрения, отставание в умственном развитии, ампутация конечностей).
Менингококковая инфекция — это острое инфекционное заболевание, возбудителем которого является бактерия менингококк.
Заболевание может проявляться по - разному:
- Бессимптомное носительство (менингококки могут населять носоглотку человека и любой из нас может являться потенциальным носителем; носительство чаще встречается у взрослых и подростков, которые и являются источником инфекции для детей),
- Легкая респираторная инфекция (назофарингит) ,
- Тяжелые формы инфекции (менингит, сепсис).
Кто может заболеть ?
Менингококковый менингит может возникнуть у любого человека — ребенка первого года жизни, подростка и у взрослого. Менингококковая инфекция особенно опасна для детей. Более чем в 90% случаев заболевают здоровые дети без дополнительных факторов риска, заболеваемость детей до 4-х лет в 22 раза выше, чем у взрослых!
Источники заражения.
Заболевание распространяется от человека к человеку при кашле, чихании, поцелуях, и даже при разговоре или через пользование столовыми приборами. Так как заражение происходит при тесном общении, основным источником инфекции для маленьких детей являются их родители, братья и сестры, родственники, а также другие дети в яслях и детском саду.
Факторы риска менингококковой инфекции:
- возраст ребенка до 4-х лет;
- посещение детского сада или школы;
- тесные условия проживания: в семье, в общежитиях, казармах, интернатах, домах ребёнка, санаториях, пионерских лагерях и т.д.;
- внешние факторы, приводящие к ослаблению иммунной системы (в том числе, стресс, переохлаждение, переутомление);
- врожденные и приобретенные нарушения иммунной системы, повреждение или отсутствие селезенки;
- путешествия в места, где менингококковая инфекция широко распространена (некоторые страны Африки, Саудовская Аравия).
1. Лихорадка. Одним из признаков менингита является лихорадка, которая начинается внезапно. Ребенок начинает дрожать и жалуется на то, что ему все время холодно.
У больного быстро поднимается температура, сбить которую бывает непросто. Но так как этот симптом является признаком множества заболеваний, следует обратить внимание еще и на другие особенности в изменении состояния ребенка.
У новорожденных характерным признаком также является выпуклость в области большого родничка, пронзительный плач.
3. Двоение в глазах. Больной менингитом не может сфокусировать зрение, из-за чего изображение в глазах постоянно раздваивается.
4. Боль в животе, тошнота и рвота, резкое снижение аппетита.
5. Светочувствительность. Еще одним признаком менингита является боязнь яркого света, из-за которого у ребенка начинают слезиться глаза, а также усиливаются тошнота и головная боль.
6. Ригидность затылочных мышц. Больной менингитом ребенок находится в особенной узнаваемой позе: лежа на боку с запрокинутой головой и согнутыми ногами. При попытке разогнуть шею у него часто ничего не выходит.
7. Невозможность разогнуть ноги. Даже если получается наклонить голову ребенка к груди, у него тут же сгибаются в коленях ноги, разогнуть которые в таком положении невозможно. Это явление называется верхним синдромом Брудзинского.
При менингите вместе с ним также проявляется синдром Кернига. При нем невозможно разогнуть в колене ногу, если она поднята примерно на 90°.
8. Высыпания на коже не бледнеют. При менингите возможны также высыпания на коже. Отличить их от сыпи, которая не связана с менингитом, поможет простой тест. Возьмите стакан из прозрачного стекла, приложите его к высыпаниям и надавите так, чтобы кожа под стаканом побледнела. Если при этом бледнеет и сыпь, значит, менингита нет. Если сыпь сохранила цвет, стоит насторожиться.
Как защитить ребенка от менингококковой инфекции?
Невозможно полностью оградить ребенка от контакта с инфекциями. Поэтому для защиты от инфекционных заболеваний проводится вакцинация. Прививку от менингококковой инфекции можно сделать ребенку уже на первом году жизни (с 9 месяцев ).
Подлежат вакцинации дети из группы риска (см.выше).
Факты о вакцинах от менингита.
Вакцины от менингококковой инфекции не содержат живых бактерий и не могут вызвать менингококковую инфекцию у не привитых.
Вакцины формируют иммунный ответ даже у детей раннего возраста, что позволит защитить ребенка от опасной инфекции как можно раньше.
Также вакцина уменьшает носительство бактерий в носоглотке. Сделав прививку себе, взрослые могут предотвратить передачу бактерий маленьким детям, которые находятся в особой группе риска!
В педиатрическом отделении КБ № 122 вакцинацией от менингита занимаются заведующая педиатрическим отделением, педиатр, пульмонолог Маршалковская Л.В. и врач педиатр, аллерголог-иммунолог Переверзева Ю.С.
Материал подготовила врач педиатр, аллерголог – иммунолог Переверзева Юлия Сергеевна.

Менингококковая инфекция остается одной из наиболее опасных патологий, вызываемых бактериями. Особенно опасны ее генерализованные формы, например менингококцемия. Состояние больного ухудшается довольно быстро, а процент летальных случаев до сих пор остается высоким. Поэтому важно знать о том, что это такое – менингококцемия, каковы ее симптомы у детей и взрослых.
Что такое менингококковый сепсис?
Менингококцемия (другими словами – менингококковый сепсис) – это патологическое состояние, которое характеризуется выраженными признаками интоксикации. Причиной данного состояния является менингококк – грамотрицательный микроорганизм. Протекать менингококцемия может в легкой, средней и тяжелой степени, также выделяют фульминантную (молниеносную) форму.
Симптомы у детей и взрослых
Менингококцемия чаще встречается у детей в дошкольном и школьном возрасте: это обусловлено пребыванием в больших коллективах и особенностями поведения, способствующими проникновению бактерий на слизистые носа, рта, глаз. У взрослых патология тоже встречается, но гораздо реже.
Менингококцемия обычно развивается как вторичный процесс (сепсис) на фоне первичной менингококковой инфекции, которая может быть локализована в носоглотке, легких или головном мозге. Как таковой инкубационный период у септической формы отсутствует.

Заболевание может возникать и внезапно: нередко пациент или его родители могут назвать точное время возникновения первых симптомов, особенно у детей. Вначале отмечается подъем температуры до высоких цифр – 39 и более градусов. С того момента, как появилась лихорадка, нарастают признаки интоксикации организма:
- выраженная бледность кожи;
- сильная слабость;
- жажда;
- ломота в мышцах и суставах;
- больной отказывается от еды.
При обследовании отмечается снижение цифр артериального давления, учащение дыхания и сердцебиения, одышка. В связи с высокой температурой снижается диурез, могут быть нарушения стула, особенно в детском возрасте. Одним из характерных признаков менингококцемии является кожная сыпь.
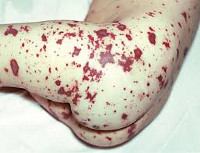
Характерные особенности сыпи
Сыпь на коже при менингококковой инфекции является важным диагностическим признаком. Ее отсутствие в большинстве случаев говорит о другой природе заболевания.
Сыпь при менингококцемии появляется в первые сутки от начала заболевания, причем чем раньше образовались первые элементы, тем более худший прогноз. Элементы сыпи локализуются преимущественно на ногах, ягодицах, бедрах, кистях.
Высыпания вначале имеют пятнисто-папулезный характер, но затем быстро приобретают геморрагический вид. Отдельные элементы имеют неправильную звездчатую форму, размер их от пары миллиметров до нескольких сантиметров. При пальпации можно заметить, что высыпания плотные, немного возвышаются над кожей. В тяжелых случаях геморрагическая сыпь распространяется на все тело, элементы сливаются и образуют обширные кровоизлияния.
На лице сыпь обнаруживается редко, отдельные элементы встречаются на мочках ушей, кончике носа. Если менингококковый сепсис приобретает молниеносный характер, то участки геморрагической сыпи сливаются между собой (чаще на конечностях), формируя обширную зону поражения. Данный признак напоминает внешне высокие сапоги или перчатки, говорит о необратимости изменений, а летальность при этом чрезвычайно высокая.
Кровоизлияния могут находиться на слизистых оболочках: на конъюнктиве, склерах, в ротовой полости. Выраженность поражения кожных покровов, обилие сыпи, скорость ее распространения являются важными параметрами для установления состояния тяжести инфекционного больного.
Мелкие высыпания спустя некоторое время пигментируются, а затем пропадают совсем. Крупные зоны поражения кожи покрываются коркой, которая со временем отторгается с формированием на этом месте рубца. Возможно развитие гангрены и некроза пальцев рук и ног, кистей и голеней, стоп, кончиков ушей и носа.

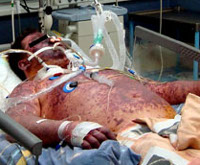
Молниеносная форма болезни
Наиболее тяжелой формой менингококковой инфекции является молниеносная. Она характеризуется симптомами инфекционно-токсического шока и высокой летальностью.
Молниеносная генерализация инфекции развивается в течение нескольких часов, в особо тяжелых случаях смерть наступает через 3-5 часов от появления первых симптомов.
Признаки молниеносной формы:
- Начинается с подъема температуры более 40 градусов.
- Лихорадка сопровождается выраженным ознобом, болями в костях и мышцах, учащается сердцебиение и дыхание.
- Давление зависит от стадии шока: вначале оно находится в норме или даже повышено, но затем неуклонно снижается.
- На коже в первые часы начала заболевания появляется обильная сыпь, которая быстро распространяется по всему телу. Визуализируются пятна больших размеров, имеющие красновато-синюшный оттенок. Эти пятна смещаются при смене положения больного.
- Постепенно шок переходит в стадию декомпенсации, когда системы организма уже не могут адекватно реагировать на массивную интоксикацию.
- На этом фоне наблюдается падение температуры до нормальных значений и ниже, снижается также и давление.
- Сердцебиение и дыхание учащаются, на фоне выраженной головной боли и интоксикации организма постепенно утрачивается сознание.
- Кожа бледная с цианотичным оттенком.
- У больного возникают судороги: сначала они кратковременные, наблюдаются в икроножных мышцах, а затем приобретают генерализованный характер.
- Постепенно снижается диурез, в терминальной стадии наступает анурия. Могут наблюдаться кровотечения внутренних органов.
Смерть наступает по разным причинам, обусловленным полиорганной недостаточностью и кровоизлияниями.
Неотложная помощь

Основным методом лечения менингококцемии является назначение антибактериальных средств, причем как можно скорее. Препаратом выбора является левомицетина сукцинат, также можно использовать цефалоспорины 3 поколения. Левомицетина сукцинат вводится внутримышечно 4 раза в сутки по 50-100 мл, дозировка подбирается в зависимости от возраста и состояния больного.
Неотложную помощь у детей особенно важно начинать сразу, так как патология у них прогрессирует очень быстро.
При молниеносной форме необходимо срочно начинать неотложные мероприятия. Сразу же нужно обеспечить сосудистый доступ, так как на фоне неуклонного снижения давления это будет сделать сложнее. Пациента переводят при необходимости на аппарат искусственной вентиляции легких. Используют препараты для ликвидации интоксикации:
- физиологический раствор;
- глюкозу;
- раствор Рингера;
- плазму;
- альбумины.
Диуретики (Фуросемид, Лазикс) используются для профилактики развития отека мозга, а также для форсированного диуреза (осторожно использовать при нарушении функции почек). Противосудорожные препарата – Диазепам (0,1-0,15 мл ввести пациенту, при отсутствии эффекта в течение 5 минут – повторить). В некоторых случаях, когда инфекция принимает тяжелое течение, назначаются глюкокортикостероиды. Если на фоне вышеперечисленной терапии давление повысить не удалось, то пациенту внутривенно капельно медленно (можно использовать инфузомат) назначается дофамин.
Лечение
Терапия генерализованной формы менингококковой инфекции включает в себя следующее:
- антибактериальная терапия – этиотропное лечение;
- введение инфузионных растворов для ослабления признаков интоксикации и поддержания нужного ОЦК;
- профилактика возникновения полиорганной недостаточности и других осложнений;
- предупреждение дальнейшего распространения патологического процесса.
Все больные с симптомами, напоминающими менингококцемию, сразу же госпитализируются в стационар, за их близким окружением устанавливается медицинское наблюдение даже при отсутствии симптомов.
Учитывая то, что при менингококцемии велик риск возникновения осложнений, а патология прогрессирует, целесообразна госпитализация пациентов в отделение реанимации. Там осуществляется интенсивное наблюдение за состоянием больных, проводится непрерывное мониторирование жизненно важных показателей. При необходимости осуществляются реанимационные мероприятия.
В том случае, когда состояние больного стабилизировалось, отсутствуют нарушения со стороны гемостаза и функций дыхательной, сердечно-сосудистой и мочевыделительной системы, пациента переводят из отделения реанимации в профильное отделение инфекционной больницы.

Может ли выжить ребенок?
При развитии инфекционно-токсического шока летальность высокая: до 80% – даже при своевременном начале терапии. Причиной смерти являются расстройства микроциркуляции, нарушения функции сердечно-сосудистой, дыхательной и мочевыделительной систем.
При быстром и грамотном назначении лечения менингококцемии прогноз для выздоровления благоприятный, ребенок может выжить даже при молниеносной менингококцемии, однако это в большей мере зависит от вирулентности инфекции, а также иммунитета.
Возможные последствия, которые могут остаться после перенесенной менингококцемии:
- астенический синдром (слабость организма, быстрая усталость, периодические головные боли);
- парезы и параличи;
- эпилепсия (в головном мозге формируется зона, в которой наблюдается патологическое возбуждение в ответ на незначительные воздействия);
- гипертензивный синдром (повышение внутричерепного давления);
- снижение интеллекта, памяти, остроты слуха.
Есть ли различие между менингококцемией и менингококкемией?
В различных литературных источниках можно встретить оба варианта слова, но смысл у них один и тот же. То есть различия между менингококцемией и менингококкемией нет.
Вирусный менингит

Это воспаление мозговых оболочек, которое возникает вследствие проникновения вируса. Заболевание может носить первичный характер, когда поражается только мозг, или же являться осложнением основной патологии (вторичный менингит). Характеризуется сильной головной болью и наличием характерных менингеальных симптомов.
Характер воспалительного процесса при менингите
По анализу и внешнему виду ликвора, а также по состоянию пациента можно установить характер воспалительного процесса и быстро принять лечебные меры.
Гнойный
Тяжелая форма менингита, вызванная бактериями, характеризуется накоплением гнойного экссудата. Вследствие этого нарушается отток спинномозговой жидкости, наблюдаются выраженные признаки интоксикации, нередко нарушается сознание. Требуется назначение высоких дох антибиотика, иначе летальность очень высока – до 95%.
Серозный
Является признаком вирусного менингита. Он протекает благоприятно, часто заканчивается полным выздоровлением. Отличается относительно краткосрочным течением: в первые 2-3 дня от начала симптомов наблюдается острая клиническая картина, а при своевременном лечение улучшение состояния наступает уже на 5-6 сутки.
Симптомы менингита
Признаки воспаления мозговых оболочек следующие:
- выраженная лихорадка (более 39 градусов);
- интоксикация организма;
- сильная головная боль;
- тошнота и рвота, которая не дает облегчения самочувствия;
- фото- и светобоязнь;
- ригидность затылочных мышц и другие менингеальные симптомы.
Прививка против менингококка
Менингококковая инфекция характеризуется относительно высокой летальностью, поэтому целесообразно проводить вакцинопрофилактику. Вакцина не входит в национальный календарь прививок, ее можно поставить в лечебных учреждениях за собственные деньги. Организм в ответ на введенную вакцину вырабатывает антитела, поэтому при встрече с менингококком иммунная система сможет противостоять данному микроорганизму.
Заключение
Менингококцемия является тяжелой формой менингококковой инфекции, характеризуется большой частотой летальных случаев.
Одним из ее характерных признаков является высокая лихорадка и геморрагическая сыпь, появляющаяся в первые сутки от начала болезни.
Лечение заключается в назначении антибактериальных средств и проведении дезинтоксикационной терапии, больной обязательно госпитализируется в стационар.
Вовремя начатое лечение позволяет предотвратить развитие осложнений и увеличить шансы на полное выздоровление больного.
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
МКБ-10
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.

Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции - человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков - аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Возможны специфические осложнения в раннем и позднем течении болезни. К ним относятся:
- токсико-инфекционный шок;
- острая почечная недостаточность;
- желудочно-кишечное и маточное кровотечение;
- паренхиматозно-субарахноидальное кровоизлияние;
- острое набухание и отек головного мозга;
- церебральная гипотензия;
- отек легких;
- параличи и парезы;
- гормональная дисфункция;
- эпилепсия;
- гидроцефалия.
К неспецифическим осложнениям относят такие, как герпес, отит, пневмония, пиелонефрит и другие.
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
МКБ-10
Общие сведения

Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
- Классический. Инфекционный процесс имеет изолированный характер, поражаются только мягкая и паутинная оболочки головного мозга.
- Смешанный. Картина менингита дополняется признаками воспаления мозгового вещества (менингоэнцефалита), бактериемией (менингококцемией).
- Осложненный. Сопровождается развитием локальных и системных осложнений, обусловленных влиянием воспалительных изменений или токсинов возбудителя.
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
- Клинические анализы. Гемограмма показывает выраженный лейкоцитоз со сдвигом формулы влево, анэозинофилию, ускорение СОЭ. В спинномозговой жидкости отмечается полиморфноядерный плеоцитоз, снижение концентрации глюкозы, повышение белка. Изменения в анализе мочи неспецифичны, свидетельствуют о токсических явлениях.
- Бактериоскопия и посев. Менингококки выявляются в нейтрофилах при прямой бактериоскопии окрашенных по Граму мазков. Посев ликвора на сывороточный агар или другие питательные среды дает возможность уточнить культуральные, ферментные, антигенные свойства возбудителя, определить его чувствительность к антибиотикам.
- Серологические тесты. После выделения менингококка идентифицировать его по серогруппам можно при постановке реакции агглютинации. Для обнаружения антител в крови применяют РНГА, экспресс-диагностику проводят с помощью ИФА, методов встречного иммуноэлектрофореза.
- Молекулярно-генетический анализ. В дополнение к стандартным процедурам используют ПЦР, позволяющую выявить бактериальную ДНК. Это быстрый и чувствительный диагностический тест. Особую ценность он приобретает при невозможности выделить возбудителя из ликвора или крови.
- Нейровизуализация. Показаниями для церебральной томографии могут быть нарушения сознания, очаговые неврологические симптомы. КТ головного мозга подтверждает ликворную гипертензию, внутримозговые кровоизлияния, церебральный отек. МРТ с контрастированием предпочтительнее, так как лучше визуализирует менингеальную оболочку, субарахноидальное пространство.
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
- Этиотропная. Центральное место отводится антибиотикотерапии препаратами пенициллинового (бензилпенициллином, ампициллином) или цефалоспоринового ряда (цефтриаксоном, цефотаксимом). Альтернативными медикаментами выступают карбапенемы, хлорамфеникол. Сначала назначается эмпирическая терапия, которая затем корректируется с учетом данных антибиотикочувствительности.
- Патогенетическая. Для купирования отека головного мозга используются глюкокортикоиды, осмотические и петлевые диуретики (маннитол, фуросемид). Гемодинамическая нестабильность и токсикоз требуют инфузионной поддержки (кристаллоидами, коллоидами, плазмой), введения вазопрессоров, оксигенотерапии. В тяжелых случаях проводят экстракорпоральную детоксикацию.
- Симптоматическая. В комплексном лечении менингококкового менингита применяют симптоматические препараты. При судорожной активности показаны антиконвульсанты (диазепам, натрия оксибутират). Высокую лихорадку купируют жаропонижающими средствами.
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.
1. Инфекционные болезни. Учебник для студентов медицинских вузов/ Шувалова Е.П., Белозеров Е.С., Беляева Т.В. - 2016.
2. Инфекционные и паразитарные болезни. Учебное пособие для студентов медицинских вузов/ Возианова Ж.И. - 2000.
4. Микробиологическая диагностика менингококковой инфекции и гнойных бактериальных менингитов/ Краева Л.А.// Инфекция и иммунитет – 2011 - №1.
Читайте также:

