Таблетки от коклюша инструкция по применению
Обновлено: 18.04.2024
на одну таблетку:
Действующее вещество: доксициклина моногидрат – 104,00 мг, в пересчете на доксициклин – 100,00 мг.
Вспомогательные вещества: лактозы моногидрат (сахар молочный) – 140,80 мг; целлюлоза микрокристаллическая – 96,00 мг; гипролоза низкозамегценная – 29,25 мг; натрия сахаринат – 10,00 мг; гипромеллоза – 5,85 мг; магния стеарат – 3,12 мг; кремния диоксид коллоидный – 0,98 мг.
Описание:
овальные, двояковыпуклые таблетки, от серо-желтого или светло-желтого до коричнево-желтого цвета с вкраплениями, с риской.
Фармакотерапевтическая группа:
Код ATX:
Фармакологическое действие
Фармакодинамика
Антибиотик широкого спектра действия из группы тетрациклинов. Действует бактериостатически, подавляет синтез белка в микробной клетке путем взаимодействия с 30S субъединицей рибосом. Активен в отношении многих грамположительных и грамотрицательных микроорганизмов: Streptococcus spp., Treponema spp., Staphylococcus spp., Klebsiella spp., Enterobacter spp. (включая E. aerugenes), Neisseria gonorrhoeae. Neisseria meningitidis, Haemophilus influenzae, Chlamydia spp., Mycoplasma spp., Ureaplasma urealyticum, Listeria monocytogenes, Rickettsia spp,, Typhus exanthematicus, Escherichia coli, Shigella spp., Campylobacter fetus, Vibrio cholerae, Yersinia spp. (включая Yersinia pestis), Brucella spp., Francisella tularensis, Bacillus anthracis, Bartonella bacilliformis, Pasteurella multocida, Borrelia recurrentis, Clostridium spp. (кроме Clostridium difficile), Actinomyces spp., Fusobacterium fusiforme, Calymmatobacterium granulomatosis, Propionibacterium acnes, некоторых простейших (Entamoeba spp., Plasmodium falciparum).
Как правило, не действует на Acinetobacter spp., Proteus spp., Pseudomonas spp., Serratia spp., Providencia spp., Enterococcus spp.
Следует принимать во внимание возможность приобретенной устойчивости к доксициклину у ряда возбудителей, которая часто является перекрестной внутри группы (т.е. штаммы, устойчивые к доксициклину, одновременно будут устойчивыми ко всей группе тетрациклинов).
Фармакокинетика
Всасывание
Абсорбция – быстрая и высокая (около 100%). Прием пищи незначительно влияет на абсорбцию препарата.
Максимальная концентрация доксициклина в плазме крови (2,6-3 мкг/мл) достигается через 2 ч после приема 200 мг; через 24 ч концентрация действующего вещества в плазме крови снижается до 1,5 мкг/мл.
После приема 200 мг в первый день лечения и 100 мг в сутки в последующие дни концентрация доксициклина в плазме крови составляет 1,5-3 мкг/мл.
Распределение
Доксициклин обратимо связывается с белками плазмы (80-90%), хорошо проникает в органы и ткани, плохо – в спинномозговую жидкость (10-20% от концентрации в плазме крови), однако концентрация доксициклина в спинномозговой жидкости увеличивается при воспалении спинномозговой оболочки.
Объем распределения – 1,58 л/кг. Через 30-45 минут после приема внутрь доксициклин обнаруживается в терапевтических концентрациях в печени, почках, легких, селезенке, костях, зубах, предстательной железе, тканях глаза, в плевральной и асцитической жидкостях, желчи, синовиальном экссудате, экссудате гайморовых и лобных пазух, в жидкости десневых борозд.
При нормальной функции печени концентрация доксициклина в желчи в 5-10 раз выше, чем в плазме.
В слюне определяется 5-27% от величины концентрации доксициклина в плазме крови.
Доксициклин проникает через плацентарный барьер, в небольших количествах секретируется в грудное молоко. Накапливается в дентине и костной ткани.
Метаболизм
Метаболизируется незначительная часть доксициклина.
Выведение
Период полувыведения после однократного приема внутрь составляет 16-18 ч, после приема повторных доз – 22-23 ч. Приблизительно 40% принятого доксициклина экскретируется почками и 20-40% выводится кишечником в виде неактивных форм (хелатов).
Фармакокинетика в особых клинических случаях
Период полувыведения доксициклина у пациентов с нарушениями функции почек не меняется, т.к. возрастает его экскреция кишечником. Гемодиализ и перитонеальный диализ не влияют на концентрацию доксициклина в плазме крови.
Показания к применению
Инфекционно-воспалительные заболевания, вызванные чувствительными к доксициклину микроорганизмами:
- инфекции дыхательных путей, в том числе фарингит, бронхит острый, обострение хронической обструктивной болезни легких, трахеит, бронхопневмония, долевая пневмония, внебольничная пневмония, абсцесс легкого, эмпиема плевры;
- инфекции ЛОР-органов, в том числе отит, синусит, тонзиллит;
- инфекции мочеполовой системы: цистит, пиелонефрит, бактериальный простатит, уретрит, уретроцистит, урогенитальный микоплазмоз, острый орхоэпидидимит; эндометрит, эндоцервицит и сальпингоофорит в составе комбинированной терапии; в том числе инфекции, передающиеся половым путем: урогенитальный хламидиоз, сифилис у пациентов с непереносимостью пенициллинов, неосложненная гонорея (как альтернативная терапия), паховая гранулема, венерическая лимфогранулема,
- инфекции желудочно-кишечного тракта и желчевыводящих путей (холера, иерсиниоз, холецистит, холангит, гастроэнтероколит, бациллярная и амебная дизентерия, диарея "путешественников");
- инфекции кожи и мягких тканей (включая раневые инфекции после укуса животных), тяжелая угревая болезнь (в составе комбинированной терапии);
- другие заболевания: фрамбезия, легионеллез, хламидиоз различной локализации (в т.ч. простатит и проктит), риккетсиоз, лихорадка Ку, пятнистая лихорадка Скалистых гор, тиф (в т.ч. сыпной, клещевой возвратный), болезнь Лайма (I ст. – erythema migrans), туляремия, чума, актиномикоз, малярия; инфекционные заболевания глаз, в составе комбинированной терапии – трахома; лептоспироз, пситтакоз, орнитоз, сибирская язва (в т.ч. легочная форма), бартонеллез, гранулоцитарный эрлихиоз; коклюш, бруцеллез, остеомиелит; сепсис, подострый септический эндокардит, перитонит;
- профилактика послеоперационных гнойных осложнений; малярии, вызванной Plasmodium falciparum, при кратковременных путешествиях (менее 4 мес.) на территории, где распространены штаммы, устойчивые к хлорохину и/или пириметамин-сульфадоксину.
Противопоказания
- повышенная чувствительность к доксициклину, другим тетрациклинам или другим компонентам препарата;
- беременность;
- период грудного вскармливания;
- детский возраст до 8 лет;
- тяжелые нарушения функции печени и/или почек;
- порфирия;
- непереносимость лактозы, дефицит лактазы, глюкозо-галактозная мальабсорбция.
Применение при беременности и в период грудного вскармливания
Доксициклин проникает через гемато-плацентарный барьер. Тетрациклины оказывают неблагоприятное воздействие на плод (замедление остеогенеза) и на формирование зубной эмали (необратимое изменение окраски, гипоплазия). Ввиду этого, а также повышенного риска поражения печени у матери, тетрациклины не используются при беременности за исключением случаев, когда препарат является единственным средством для лечения или профилактики особо опасных и тяжёлых инфекций (пятнистая лихорадка Скалистых гор, ингаляционное воздействие Bacillus anthracis и др.). До назначения доксициклина женщинам детородного возраста, следует предварительно исключить наличие беременности.
Доксициклин проникает в грудное молоко. Ввиду неблагоприятного действия на плод, доксициклин, как и другие тетрациклины, не используется во время грудного вскармливания. В случае, если назначение тетрациклинов необходимо, грудное вскармливание прекращается.
Способ применения и дозы
Побочное действие
Со стороны желудочно-кишечного тракта: анорексия, тошнота, рвота, дисфагия, диарея, анальный зуд, эзофагит, язва пищевода, темное окрашивание языка. При длительной терапии может наблюдаться дефицит витаминов группы В связи с подавлением роста витамин В-продуцирующих бактерий в составе нормальной микрофлоры кишечника.
Аллергические реакции: обострение системной красной волчанки, синдром, сходный с сывороточной болезнью, многоформная эритема, снижение артериального давления, тахикардия, синдром Стивенса-Джонсона, токсический эпидермальный некролиз, лекарственная сыпь с эозинофилией и системной симптоматикой (DRESS-синдром).
Со стороны кожных покровов: крапивница, фотосенсибилизация, ангионевротический отек, анафилактические реакции, макулопапулезная и эритематозная сыпь, эксфолиативный дерматит, пурпура Шенлейна-Геноха, фотоонихолизис.
Со стороны сердечно-сосудистой системы: перикардит.
Со стороны печени: поражение печени, иногда ассоциированное с панкреатитом (при длительном приеме препарата или у пациентов с почечной или печеночной недостаточностью), холестаз.
Со стороны почек: увеличение концентрации остаточного азота мочевины, обусловленное антианаболическим эффектом препарата, усугубление азотемии у пациентов с почечной недостаточностью. Употребление продуктов, содержащих лимонную кислоту, на фоне приема доксициклина, может вызвать симптомы, сходные с синдромом Фанкони: альбуминурию, глюкозурию, гипофосфатемию, гипокалиемии) и почечный канальцевый ацидоз.
Со стороны системы кроветворения: гемолитическая анемия, тромбоцитопения, нейтропения, эозинофилия,снижение активности протромбина.
Со стороны нервной системы: доброкачественное повышение внутричерепного давления (анорексия, рвота, головная боль, шум в ушах, тремор, отек зрительного нерва), вестибулярные нарушения (головокружение или неустойчивость), галлюцинации, нечеткость зрения, скотома, двоение в глазах.
Со стороны щитовидной железы: у пациентов, длительно получавших антибиотики из группы тетрациклинов, возможно обратимое темно-коричневое прокрашивание ткани щитовидной железы, в большинстве случаев не сопровождающееся нарушением ее функции.
Со стороны зубов и костей: доксициклин замедляет остеогенез, нарушает нормальное развитие зубов у детей (необратимо изменяется цвет зубов, развивается гипоплазия эмали).
Со стороны опорно-двигательного аппарата: артралгия, миалгия.
Прочие: кандидоз, глоссит, стафилококковый энтероколит, псевдомембранозный колит, аногенитальный кандидоз, стоматит, вагинит.
Передозировка
Симптомы
Усиление дозозависимых побочных реакций, вызванных повреждением печени – рвота, лихорадочное состояние, желтуха, азотемия, повышение активности трансаминаз, увеличение протромбинового времени.
Лечение
Сразу после приема больших доз рекомендуют промывание желудка, обильное питье, при необходимости – индуцирование рвоты. Принимают активированный уголь и осмотические слабительные. Гемодиализ и перитонеальный диализ не рекомендуется ввиду низкой эффективности.
Взаимодействие с другими лекарственными средствами
Антациды, содержащие алюминий, магний, кальций, препараты железа, натрия гидрокарбонат, магний-содержащие слабительные снижают абсорбцию доксициклина, поэтому их применение должно быть разделено интервалом в 3 ч.
В связи с подавлением доксициклином кишечной микрофлоры снижается протромбиновый индекс, что требует коррекции дозы непрямых антикоагулянтов.
При сочетании доксициклина с бактерицидными антибиотиками, нарушающими синтез клеточной стенки (пенициллины, цефалоспорины), эффективность последних снижается.
Доксициклин снижает надежность контрацепции и повышает частоту ациклических кровотечений при приеме эстроген-содержащих гормональных контрацептивов.
Этанол, барбитураты, рифампицин, карбамазепин, фенитоин и др. стимуляторы микросомального окисления, ускоряя метаболизм доксициклина, снижают его концентрацию в плазме крови.
Одновременное применение доксициклина и ретинола способствует повышению внутричерепного давления.
Особые указания
Существует возможность перекрестной устойчивости и гиперчувствительности с другими препаратами тетрациклинового ряда.
Тетрациклины могут увеличивать протромбиновое время, применение тетрациклинов у пациентов с коагулопатиями должно тщательно контролироваться.
Антианаболический эффект тетрациклинов может привести к повышению концентрации остаточного азота мочевины в крови. Как правило, это не имеет существенного значения для пациентов с нормальной функцией почек. Однако у пациентов с почечной недостаточностью может наблюдаться нарастание азотемии. Применение тетрациклинов у пациентов с нарушением функции почек требует врачебного контроля.
При длительном применении препарата требуется периодический контроль лабораторных показателей крови, функции печени и почек.
В связи с возможным развитием фотодерматита необходимо ограничение инсоляции во время лечения и в течение 4-5 дней после него.
При применении препарата, как на фоне приема, так и через 2-3 недели после прекращения лечения, возможно развитие диареи, вызванной Clostridium difficile. В легких случаях достаточно отмены лечения и применение ионообменных смол (колестирамин, колестипол), в тяжелых случаях показано возмещение потери жидкости, электролитов и белка, назначение ванкомицина, метронидазола. Нельзя применять лекарственные препараты, тормозящие перистальтику кишечника.
Длительное применение препарата может вызвать дисбактериоз и вследствие этого – развитие гиповитаминоза (особенно витаминов группы В).
Для предотвращения диспептических явлений рекомендуется принимать препарат во время еды.
Во избежание развития эзофагита или язвы пищевода необходимо принимать препарат с большим количеством воды и избегать применения непосредственно перед сном.
Влияние на способность управлять транспортными средствами, механизмами
Форма выпуска
Условия хранения
При температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Срок годности
3 года. Не применять после истечения срока годности.
Условия отпуска
Отпускают по рецепту.
Держатель регистрационного удостоверения и производитель
Доксициклин Солюшн Таблетс - цена, наличие в аптеках
Указана цена, по которой можно купить Доксициклин Солюшн Таблетс в Москве. Точную цену в Вашем городе Вы получите после перехода в службу онлайн заказа лекарств:
Форма выпуска, упаковка и состав препарата Эритромицин
Таблетки, покрытые пленочной кишечнорастворимой оболочкой белого или почти белого цвета, круглые, двояковыпуклые; на поперечном срезе виден один слой белого цвета.
| 1 таб. | |
| эритромицин | 100 мг |
Вспомогательные вещества: повидон - 3.4 мг, кросповидон - 6 мг, кальция стеарат - 1.85 мг, тальк - 4.64 мг, крахмал картофельный - до массы ядра 200 мг.
Состав оболочки: целлацефат 8.1 мг, титана диоксид 0.4 мг, масло касторовое 1.5 мг.
10 шт. - упаковки ячейковые контурные (1) - пачки картонные.
10 шт. - упаковки ячейковые контурные (2) - пачки картонные.
Таблетки, покрытые пленочной кишечнорастворимой оболочкой белого или почти белого цвета, круглые, двояковыпуклые; на поперечном срезе виден один слой белого цвета.
| 1 таб. | |
| эритромицин | 250 мг |
Вспомогательные вещества: повидон - 9.45 мг, кросповидон - 13.5 мг, кальция стеарат - 4.14 мг, тальк - 10.35 мг, крахмал картофельный - до массы ядра 450 мг.
Состав оболочки: целлацефат 16.2 мг, титана диоксид 0.8 мг, масло касторовое 3 мг.
10 шт. - упаковки ячейковые контурные (1) - пачки картонные.
10 шт. - упаковки ячейковые контурные (2) - пачки картонные.
Таблетки, покрытые пленочной кишечнорастворимой оболочкой белого или почти белого цвета, овальные, двояковыпуклые; на поперечном разрезе виден один слой белого цвета.
| 1 таб. | |
| эритромицин | 500 мг |
Вспомогательные вещества: крахмал картофельный, поливинилпирролидон (повидон), коллидон CL-M (кросповидон), полисорбат 80 (твин 80), кальция стеарат, тальк.
Состав оболочки: ацетилфталилцеллюлоза, масло касторовое медицинское, титана диоксид.
5 шт. - упаковки ячейковые контурные (1) - пачки картонные.
5 шт. - упаковки ячейковые контурные (2) - пачки картонные.
5 шт. - упаковки ячейковые контурные (3) - пачки картонные.
5 шт. - упаковки ячейковые контурные (4) - пачки картонные.
5 шт. - упаковки ячейковые контурные (5) - пачки картонные.
5 шт. - упаковки ячейковые контурные (6) - пачки картонные.
Фармакологическое действие
[I] - Инструкция по медицинскому применению одобрена фармакологическим комитетом МЗ РФ
Бактериостатический антибиотик из группы макролидов, обратимо связывается с 50S субъединицей рибосом в ее донорской части, что нарушает образование пептидных связей между молекулами аминокислот и блокирует синтез белков микроорганизмов (не влияет на синтез нуклеиновых кислот). При применении в высоких дозах может проявлять бактерицидное действие. Спектр действия включает грамположительные (Staphylococcus spp., продуцирующие и непродуцирующие пенициллиназу, в т.ч. Staphylococcus aureus; Streptococcus spp. (в т.ч. Streptococcus pneumoniae, Streptococcus pyogenes), альфа-гемолитический стрептококк (группы Viridans ), Bacillus anthracis, Corynebacterium diphtheriae, Corynebacterium minutissimum) и грамотрицательные микроорганизмы (Neisseria gonorrhoeae, Haemophilus influenzae, Bordetella pertussis, Brucella spp., Legionella spp., в т.ч. Legionella pneumophila) и другие микроорганизмы: Mycoplasma spp. (в т.ч. Mycoplasma pneumoniae), Chlamydia spp. (в т.ч. Chlamydia trachomatis), Treponema spp., Rickettsia spp., Entamoeba histolytica, Listeria monocytogenes.
Устоичивы грамотрицательные палочки : Escherichia coli, Pseudomonas aeruginosa, а также Shigella spp., Salmonella spp. и другие. К группе чувствительных относятся микроорганизмы, рост которых задерживается при концентрации антибиотика менее 0.5 мг/л, среднечувствительных — 1-6 мг/л, умеренно устойчивых и устойчивых — 6-8 мг/л.
Фармакокинетика
Абсорбция — высокая. Прием пищи не оказывает влияния на пероральные формы эритромицина в виде основания, покрытые кишечнорастворимой оболочкой. C max достигается после приема внутрь через 2-4 ч. Связь с белками плазмы — 70-90%.
Биодоступность — 30-65%. В организме распределяется неравномерно. В больших количествах накапливается в печени, селезенке, почках. В желчи и моче концентрация в десятки раз превышает концентрацию в плазме. Хорошо проникает в ткани легких, лимфатических узлов, экссудат среднего уха, секрет предстательной железы, сперму, плевральную полость, асцитическую и синовиальную жидкости. В молоке кормящих женщин содержится 50% от концентрации в плазме. Плохо проникает через ГЭБ, в спиномозговую жидкость (его концентрация составляет 10% от содержания препарата в плазме). При воспалительных процессах в оболочках мозга их проницаемость для эритромицина несколько возрастает. Проникает через плацентарный барьер и поступает в кровь плода, где его содержание достигает 5-20% от содержания в плазме матери.
Метаболизируется в печени (более 90%), частично с образованием неактивных метаболитов. T 1/2 — 1.4-2 ч, при анурии — 4-6 ч. Выведение с желчью — 20-30% в неизмененном виде, почками (в неизмененном виде) после приема внутрь — 2-5%.
Показания препарата Эритромицин
Бактериальные инфекции, вызванные чувствительной микрофлорой:
- дифтерия (в т.ч. бактерионосительство);
- коклюш (в т.ч. профилактика);
- трахома;
- бруцеллез;
- болезнь легионеров;
- эритразма;
- листериоз;
- скарлатина;
- амебная дизентерия;
- гонорея;
- конъюнктивит новорожденных;
- пневмония у детей;
- мочеполовые инфекции у беременных, вызванные Chlamydia trachomatis;
- первичный сифилис (у пациентов с аллергией к пенициллинам);
- неосложненный хламидиоз у взрослых (с локализацией в нижних отделах мочеполовых путей и прямой кишки) при непереносимости или неэффективности тетрациклинов;
- инфекции ЛОР-органов (тонзиллит, отит, синусит);
- инфекции желчевыводящих путей (холецистит);
- инфекции верхних и нижних дыхательных путей (трахеит, бронхит, пневмония);
- инфекции кожи и мягких тканей (гнойничковые заболевания кожи, в т.ч. юношеские угри, инфицированные раны, пролежни, ожоги II-III степени, трофические язвы);
- инфекции слизистой оболочки глаз;
- профилактика обострений стрептококковой инфекции (тонзиллит, фарингит) у больных ревматизмом;
- профилактика инфекционных осложнений при лечебных и диагностических процедурах (в т.ч. предоперационная подготовка кишечника, стоматологические вмешательства, эндоскопия, у больных с пороками сердца).
| Код МКБ-10 | Показание |
| A06 | Амебиаз |
| A23 | Бруцеллез |
| A32 | Листериоз |
| A36 | Дифтерия |
| A37 | Коклюш |
| A38 | Скарлатина |
| A48.1 | Болезнь легионеров |
| A50 | Врожденный сифилис |
| A51 | Ранний сифилис |
| A54 | Гонококковая инфекция |
| A56.0 | Хламидийные инфекции нижних отделов мочеполового тракта |
| A56.1 | Хламидийные инфекции органов малого таза и других мочеполовых органов |
| A71 | Трахома |
| H10.2 | Другие острые конъюнктивиты |
| H10.4 | Хронический конъюнктивит |
| H66 | Гнойный и неуточненный средний отит |
| J02 | Острый фарингит |
| J03 | Острый тонзиллит |
| J04 | Острый ларингит и трахеит |
| J15 | Бактериальная пневмония, не классифицированная в других рубриках |
| J20 | Острый бронхит |
| J31.2 | Хронический фарингит |
| J32 | Хронический синусит |
| J35.0 | Хронический тонзиллит |
| J37 | Хронический ларингит и ларинготрахеит |
| J42 | Хронический бронхит неуточненный |
| K81.0 | Острый холецистит |
| K81.1 | Хронический холецистит |
| K83.0 | Холангит |
| L01 | Импетиго |
| L08.0 | Пиодермия |
| L08.1 | Эритразма |
| L70 | Угри |
| L89 | Декубитальная язва и область давления |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| N37.0 | Уретрит при болезнях, классифицированных в других рубриках |
| N77.1 | Вагинит, вульвит и вульвовагинит при инфекционных и паразитарных болезнях, классифицированных в других рубриках |
| P39.1 | Конъюнктивит и дакриоцистит у новорожденного |
| T30 | Термические и химические ожоги неуточненной локализации |
| T79.3 | Посттравматическая раневая инфекция, не классифицированная в других рубриках |
| Z29.2 | Другой вид профилактической химиотерапии (введение антибиотиков с профилактической целью) |
Режим дозирования
Разовая доза для взрослых и подростков старше 14 лет составляет 250-500 мг, суточная — 1-2 г. Интервал между приемами — 6 ч. При тяжелых инфекциях суточная доза может быть увеличена до 4 г.
Детям от 4 мес до 18 лет , в зависимости от возраста, массы тела и тяжести инфекции - по 30-50 мг/кг/сут в 2-4 приема; детям первых 3 мес жизни — 20-40 мг/кг/сут. В случае более тяжелых инфекций доза может быть удвоена.
Для лечения дифтерийного носительства — по 250 мг 2 раза/сут. Курсовая доза для лечения первичного сифилиса — 30-40 г, продолжительность лечения — 10-15 дней.
При амебной дизентерии взрослым — по 250 мг 4 раза/сут, детям - по 30-50 мг/кг/сут; продолжительность курса — 10-14 дней.
При легионеллезе — по 500 мг-1 г 4 раза/сут в течение 14 дней.
При гонорее — по 500 мг каждые 6 ч в течение 3 дней, далее - по 250 мг каждые 6 ч в течение 7 дней.
Для предоперационной подготовки кишечника с целью профилактики инфекционных осложнений — внутрь, по 1 г за 19 ч, 18 ч и 9 ч до начала операции (всего 3 г).
Для профилактики стрептококковой инфекции (при тонзиллите, фарингите) взрослым — 20—50 мг/кг/сут, детям — 20-30 мг/кг/сут, продолжительность курса — не менее 10 дней.
Для профилактики септического эндокардита у больных с пороками сердца — по 1 г для взрослых и по 20 мг/кг — для детей , за 1 ч до лечебной или диагностической процедуры, далее по 500 мг — для взрослых и 10 мг/кг для детей , повторно через 6 ч.
При коклюше — 40-50 мг/кг/сут в течение 5-14 дней. При пневмонии у детей — 50 мг/кг/сут в 4 приема, в течение не менее 3 нед. При мочеполовых инфекциях во время беременности — 500 мг 4 раза/сут в течение не менее 7 дней или (при плохой переносимости такой дозы) — по 250 мг 4 раза/сут в течение не менее 14 дней.
У взрослых , при неосложненном хламидиозе и непереносимости тетрациклинов — по 500 мг 4 раза/сут в течение не менее 7 дней.
Побочное действие
Реакции гиперчувствительности: кожные аллергические реакции (крапивница, другие формы сыпи), эозинофилия; редко - анафилактический шок.
Тошнота, рвота, гастралгия, тенезмы, абдоминальные боли, диарея, дисбактериоз; редко - кандидоз полости рта, псевдомембранозный энтероколит (как во время лечения, так и после него), нарушение функции печени, холестатическая желтуха, повышение активности печеночных трансаминаз, панкреатит, снижение слуха и/или шум в ушах (при применении высоких доз — более 4 г/сут, снижение слуха после отмены препарата обычно обратимо).
Редко — тахикардия, удлинение интервала QT на ЭКГ, желудочковые аритмии, включая желудочковую тахикардию (типа "пируэт") у больных с удлиненным интервалом QT.
Противопоказания к применению
- гиперчувствительность;
- потеря слуха;
- одновременный прием терфенадина или астемизола;
- период лактации.
С осторожностью: аритмии (в анамнезе); удлинение интервала QT; желтуха (в анамнезе); печеночная недостаточность; почечная недостаточность.
Применение при беременности и кормлении грудью
В связи с возможностью проникновения в грудное молоко, следует воздержаться от кормления грудью при приеме эритромицина.
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Применение у детей
Детям от 4 мес до 18 лет , в зависимости от возраста, массы тела и тяжести инфекции - по 30-50 мг/кг/сут в 2-4 приема; детям первых 3 мес жизни — 20—40 мг/кг/сут. В случае более тяжелых инфекции доза может быть удвоена.
Применение у пожилых пациентов
Вероятность развития ототоксического эффекта выше у пожилых пациентов.
Особые указания
При длительной терапии необходимо осуществлять контроль лабораторных показателей функции печени.
Симптомы холестатической желтухи могут развиться через несколько дней после начала терапии, однако риск развития повышается после 7-14 дней непрерывной терапии. Вероятность развития ототоксического эффекта выше у больных с почечной и печеночной недостаточностью, а также у пожилых пациентов.
Некоторые устойчивые штаммы Haemophilus influenzae чувствительны к одновременному приему эритромицина и сульфаниламидов.
Может помешать определению катехоламинов в моче и активности печеночных трансаминаз в крови (колориметрическое определение с помощью дефинилгидразина).
Передозировка
Симптомы: нарушение функции печени, вплоть до острой печеночной недостаточности, потеря слуха.
Лечение: активированный уголь, тщательный контроль за состоянием дыхательной системы. Промывание желудка эффективно при приеме дозы, пятикратно превышающей среднюю терапевтическую. Гемодиализ, перитонеальный диализ, форсированный диурез неэффективны.
Лекарственное взаимодействие
Препараты, блокирующие канальцевую секрецию, удлиняют T 1/2 эритромицина.
Несовместим с линкомицином, клиндамицином и хлорамфениколом (антагонизм).
Снижает бактерицидное действие бета-лактамных антибиотиков (пенициллины, цефалоспорины, карбапенемы).
При одновременном приеме с препаратами, метаболизм которых осуществляется в печени (теофиллин, карбамазепин, вальпроевая кислота, гексобарбитал, фенитоин, альфентанил, дизопирамид, ловастатин, бромокриптин), может повышаться концентрация этих препаратов в плазме (является ингибитором микросомальных ферментов печени).
Усиливает нефротоксичность циклоспорина (особенно у больных с сопутствующей почечной недостаточностью). Снижает клиренс триазолама и мидазолама, в связи с чем может усиливать фармакологические эффекты бензодиазепинов.
При одновременном приеме с терфенадином или астемизолом — возможность развития аритмии, с дигидроэрготамином или негидрированными алкалоидами спорыньи — сужение сосудов до спазма, дизестезии.
Замедляет элиминацию (усиливает эффект) метилпреднизолона, фелодипина и антикоагулянтов кумаринового ряда.
При совместном приеме с ловастатином усиливается рабдомиолиз.
Повышает биодоступность дигоксина.
Снижает эффективность гормональной контрацепции.
Условия хранения препарата Эритромицин
Список Б. Хранить в сухом, защищенном от света, недоступном для детей месте, при температуре не выше 25°С.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
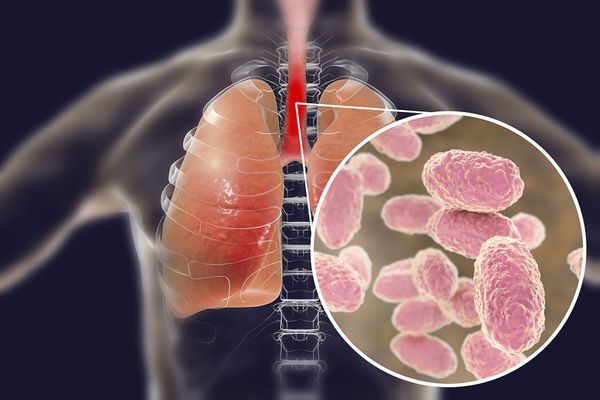
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
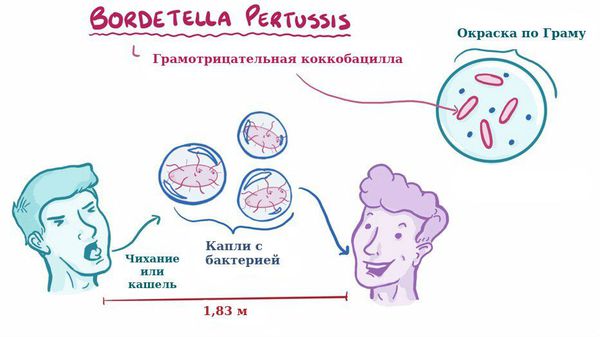
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
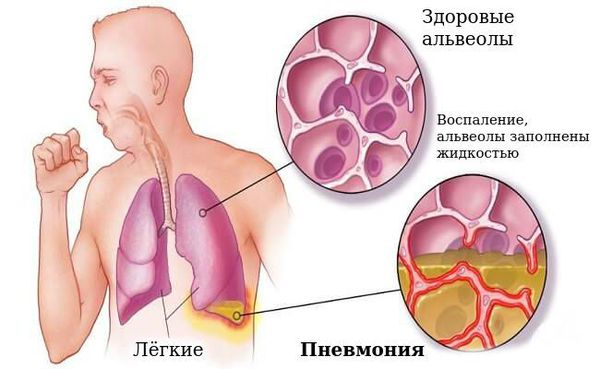
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
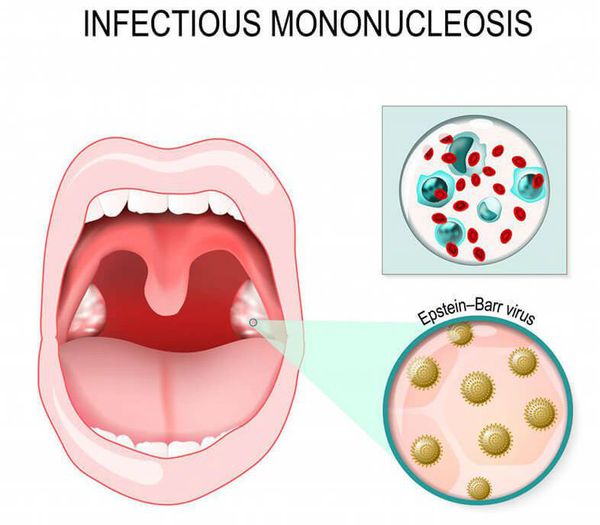
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
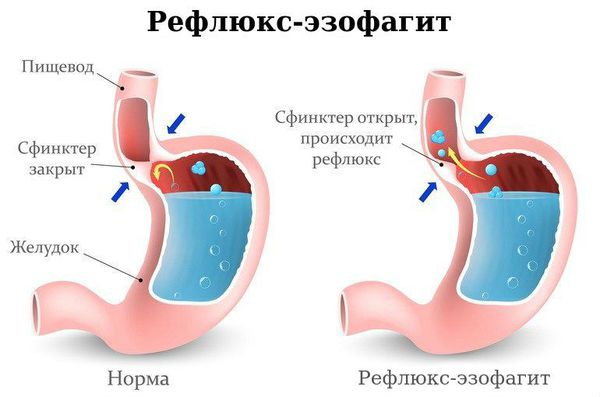
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Коклюш - это опасное инфекционное заболевание дыхательных путей, которое вызывается бактериями Bordаtella pertussis. Его наиболее характерным признаком является приступообразный спазматический кашель. Чаще заболевают дети дошкольного возраста. Особенно опасна эта инфекция в возрасте до 2-х лет.
Причины заболевания
Источником инфекции является только человек (больные типичными и атипичными формами коклюша, а также здоровые бактерионосители). Особенно опасны больные в начальной стадии - с 1 до 25 день заболевания. Инкубационный период в среднем составляет 7-14 дней (максимально - 3 недели).
Симптомы коклюша
Заболевание длится примерно 6 недель и делится на 3 стадии: продромальную (катаральную), пароксизмальную и стадию выздоровления.
Продромальный период составляет обычно 1-2 недели, отмечается насморк, чихание, изредка умеренное повышение температуры и кашель, который не уменьшается от противокашлевых средств. К 3 неделе кашель усиливается, приобретает приступообразную форму, особенно ночью и заболевание переходит в пароксизмальный период. С 3-по 4 неделю наблюдается типичный спастический кашель с выделением вязкой слизистой мокроты. Во время приступа кашля лицо больного краснеет, язык высовывается, возможна травматизация уздечки языка, иногда возникают кровоизлияния под слизистую оболочку конъюнкитивы глаза.
Следует помнить, что у грудных детей не бывает типичных приступов кашля. Вместо этого у них после нескольких кашлевых толчков может наступить кратковременная остановка дыхания, которая может быть опасной для жизни.
На стадии выздоровления пароксизмы кашля становятся реже и менее тяжелыми, пациент лучше себя чувствует. Пароксизмальный кашель может появляться вновь в течение нескольких месяцев; как правило, его провоцирует ОРВИ.
Осложнения
Наиболее частым осложнением является пневмония, обусловленная коклюшной палочкой или вторичной бактериальной инфекцией.Особенно тяжело, со значительной летальностью, коклюш протекает у детей первых месяцев жизни.
Что можете сделать Вы
При подозрении на коклюш следует незамедлительно обратиться к врачу. Это опасное инфекционное заболевание и лечение должно проводиться под медицинским контролем.
Больному ребенку (особенно младшего возраста) рекомендуется обеспечить максимальный покой, поскольку воздействие внешних раздражителей может вызвать новый пароксизм кашля. Для старших детей с легкими формами заболевания постельный режим не требуется. Следует избегать воздействий, провоцирующих кашель (горчичники, банки). Рекомендуется пребывание больного на свежем воздухе и частое проветривание помещений.
Что может сделать врач
Диагностика коклюша основывается на клинико-эпидемиологических данных и результатах лабораторных исследований (выделение возбудителя или его антигенов в посевах слизи из зева, определение антител к антигену коклюшного токсина в сыворотке методом ИФА, реакция латекс-микроагглютинации в пробах слюны пациента). Госпитализация больного необходима только в тяжелых случаях. Основу лечения составляют антибиотики группы макролидов.
Профилактика коклюша
Единственным надежным средством специфической профилактики коклюша является вакцинация. Коклюшная цельноклеточная вакцина впервые создана и лицензирована в США в 1914 году. С ее помощью удалось резко снизить заболеваемость и тяжесть коклюша.
Исследования показывают высокую эффективность и благоприятный профиль безопасности азитромицина при лечении кишечных инфекций, хронических инфекций дыхательных путей, кашля и коклюша у детей, хламидийной инфекции новорожденных, угревой болезни у подростко
Studies show high efficiency and favorable profile of safety of azitromicin during the treatment of intestinal infections, chronic infections of the respiratory tract, cough and whooping cough in children, with khlamidya infection of newborns, acne disease in adolescents and persons of young age.
Азитромицин (Сумамед®) — первый представитель группы полусинтетических 15-членных макролидных антибиотиков (азалидов) — применяется в клинической практике с 1991 г. и является одним из наиболее часто назначаемых препаратов во многих странах мира. Так, по данным информационно-аналитической компании IMS Health (2009) в США было выписано 53,8 млн рецептов на азитромицин (5-е место среди всех лекарственных средств) [1]. В настоящее время азитромицин одобрен Администрацией США по контролю за качеством продуктов питания и лекарственных средств (Food and Drug Administration — FDA) для использования у взрослых и детей старше 6 месяцев для лечения инфекций, вызванных чувствительными к нему возбудителями, в том числе инфекций дыхательных путей (ИДП) [2]. Азитромицин обладает высокой активностью в отношении как типичных, так и атипичных бактериальных возбудителей ИДП, а его фармакокинетические особенности позволяют создавать максимальные концентрации в инфицированных тканях. Основными показаниями к использованию препарата являются острый средний отит, острый бактериальный риносинусит, внебольничная пневмония и острый стрептококковый тонзиллит/фарингит, скарлатина, инфекции кожи и мягких тканей (рожа, импетиго, вторично инфицированные дерматозы). К настоящему времени проведен ряд клинических исследований, подтверждающих эффективность азитромицина при других нозологических формах, о которых и пойдет речь в данном обзоре.
Рецидивирующие инфекции дыхательных путей
Длительный кашель и коклюш
Длительный кашель — одна из частых причин обращений к врачам-педиатрам, наиболее вероятной причиной которого может быть коклюш. Заболеваемость коклюшем остается на высоком уровне, несмотря на наличие эффективной и безопасной вакцины. Серологически подтвержденная инфекция Bordetella pertussis выявляется в 37% случаев кашля, продолжающегося более 2 недель после перенесенного ОРЗ [12]. Еще у 12,9% детей с длительным кашлем была выявлена инфекция M. pneumoniae [12]. Таким образом, примерно в половине случаев длительного кашля, обусловленного инфекционными причинами, имеются показания для назначения антибактериальных препаратов (АБП) из группы макролидов.
Препаратом выбора при лечении и постэкспозиционной профилактике коклюша считается эритромицин, который назначается на протяжении 14 дней [13]. Тем не менее, несмотря на эффективность терапии эритромицином, необходимость применения 4 раза в сутки и достаточно высокая частота возникновения нежелательных лекарственных реакций со стороны желудочно-кишечного тракта являлись причиной низкой комплаентности рекомендованного 14-дневного курса [14]. В последние десятилетия в исследованиях in vitro была продемонстрирована активность азитромицина в отношении B. pertussis, а в клинических исследованиях подтверждена эффективность данного препарата (таблица).
Согласно результатам Кокрановского систематического обзора по применению АБП для лечения и профилактики коклюша, включавшего 12 рандомизированных контролируемых исследований (общее число участников 1720), 3-дневный курс терапии азитромицином не уступал по эффективности 14-дневному курсу лечения эритромицином по клинической и микробиологической эффективности, а также частоте возникновения микробиологических рецидивов инфекции [13]. В настоящее время азитромицин включен в рекомендации Центров по контролю и профилактике заболеваний США (англ. Centers for Disease Control and Prevention, CDC) по лечению коклюша. Его необходимо назначать детям до 6 месяцев в дозе 10 мг/кг один раз в сутки в течение 5 дней; детям старше 6 месяцев — 10 мг/кг в первый день (но не более 500 мг), далее по 5 мг/кг (2–5-й дни терапии) [14].
Болезнь кошачьей царапины
Болезнь кошачьей царапины впервые была описана в 1931 г., однако ее возбудитель, Bartonella henselae, был идентифицирован только в 1983 г., что связано со значительными трудностями при культивировании данного патогена [15]. Заболевание распространено повсеместно и чаще всего поражает детей и молодых лиц, однако может встречаться и у взрослых пациентов. Типичные проявления у лиц без иммунодефицита включают возникновение через 3–10 дней на месте повреждения, нанесенного животным, красно-коричневой безболезненной папулы. Спустя 1–3 недели развивается односторонняя регионарная лимфаденопатия. Заболевание медленно прогрессирует. Состояние пациентов, как правило, удовлетворительное, наблюдаются легкие неспецифические проявления, такие как общее недомогание, потеря аппетита, боли в животе, а также мышечные или суставные боли. В 25% случае заболевание протекает бессимптомно. Диагноз устанавливается на основании данных анамнеза (контакт с кошками и наличие царапин) и серологического исследования — определение антител класса IgG к B. henselae в титре более 1:256. Длительность инфекционного процесса обычно не превышает 6 месяцев [15].
Несмотря на то, что болезнь кошачьей царапины у людей с сохраненным иммунитетом склонна к самоизлечению и без терапии выздоровление наступает через 2–3 месяца, было показано ускоренное разрешение лимфаденопатии (в течение 1 месяца) при лечении коротким курсом азитромицина [16–18]. У детей азитромицин назначается в течение 5 дней в дозе 10 мг/кг в первый день, а в последующие 4 дня по 5 мг/кг [18, 19].
Необходимо отметить, что к числу других антибактериальных препаратов, потенциально активных в отношении B. henselae, относятся рифампицин, доксициклин, гентамицин, ко-тримоксазол и ципрофлоксацин (монотерапия или комбинация двух препаратов) [15, 20]. Часть из них не разрешена для применения в педиатрии, другие характеризуются неблагоприятным профилем безопасности, поэтому при лечении детей целесообразно отдавать предпочтение азитромицину [21].
Кишечные инфекции
Ограниченные возможности антибактериальной терапии кишечных инфекций у детей и рост резистентности возбудителей к АБП диктуют необходимость поиска новых подходов к терапии шигеллезов у детей [22]. Одним из новых направлений является изучение эффективности азитромицина при данной нозологической форме, что базируется на фармакокинетических и фармакодинамических данных и клиническом опыте применения азитромицина у взрослых [23, 24]. Проведены и первые успешные клинические исследования его эффективности при шигеллезах у детей.
Во время вспышки шигеллеза в Израиле в 2003 г. было инфицировано 73 человека, среди которых 83% составили дети в возрасте от 6 месяцев до 18 лет. Всем детям с шигеллезом, подтвержденным положительной фекальной культурой, назначалась налидиксовая кислота в дозе 55 мг/кг/сутки в 4 приема внутрь в течение 5 дней. Поскольку к моменту завершения курса ее применения у 25 детей сохранялась диарея, было принято решение о замене налидиксовой кислоты азитромицином, который назначался внутрь в дозе 10 мг/кг/сутки в течение 3 дней. У всех (100%) детей, принимавших азитромицин, диарея купировалась через 48 ч после начала терапии, в то время как в группе, получавшей только налидиксовую кислоту, купирование диареи произошло лишь у 65% детей [25].
Таким образом, результаты описанных исследований демонстрируют клиническую и микробиологическую эффективность азитромицина при шигеллезах у детей. Простой режим дозирования, быстрые темпы клинического улучшения и достаточный уровень эрадикации шигелл, наиболее вероятно обусловленный высокими внутриклеточными концентрациями азитромицина, являются основанием к проведению дальнейших исследований, направленных на подтверждение правильности данной терапевтической стратегии.
Хламидийная инфекция у новорожденных
Chlamydia trachomatis является самым распространенным в США возбудителем микробных инфекций, передающихся половым путем. Перинатальная передача C. trachomatis происходит обычно при естественных родах, но инфекция может иметь и вторичный характер, возникая в результате повреждения оболочек плода, прямой контаминации носоглотки и легких новорожденного. Описаны случаи хламидийной инфекции у новорожденных после кесарева сечения. У 35–50% новорожденных, матери которых инфицированы хламидиями, развивается конъюнктивит и у 11–20% — пневмония. Хламидийная инфекция представляет собой наиболее частую причину неонатального конъюнктивита, развивающегося между 5-м и 12-м днями жизни.
Поскольку хламидии распространяются по слезному протоку и в носоглотку, по меньшей мере, у 33% новорожденных развивается хламидийная пневмония. В тех случаях, когда признаки конъюнктивита отсутствуют, пневмония развивается у 11–20% новорожденных от инфицированных и не получавших лечение матерей [27]. C. trachomatis, может также вызывать подострую афебрильную пневмонию у детей в возрасте 1–3 месяцев.
Центрами по контролю и профилактике заболеваний США (CDC) для терапии хламидийного конъюнктивита и пневмонии у новорожденных рекомендуется применение эритромицина основание или этилсукцинат в дозе 50 мг/кг/сутки внутрь в 4 приема в течение 14 дней. Однако при этом обращается внимание на возможность возникновения у детей до 6 недель серьезного нежелательного эффекта эритромицина — гипертрофического пилоростеноза, который встречается в 8 раз чаще у детей, получающих эритромицин внутрь (но не местно), между 3-м и 13-м днями жизни [28–30]. В основе этого феномена, предположительно, лежат широко известные прокинетические свойства эритромицина. Риск развития пилоростеноза при применении других макролидов (азитромицина, кларитромицина) не установлен. Несмотря на то, что данные, касающиеся использования азитромицина при лечении хламидийной инфекции новорожденных, ограничены, существует подтверждение эффективности короткого курса азитромицина в дозе 20 мг/кг/сутки 1 раз в день внутрь в течение 3 дней для лечения хламидийной инфекции у новорожденных, то есть он может являться более безопасной альтернативой эритромицину [31, 32]. Следует отметить, что ни один другой макролидный антибиотик (кроме упомянутого выше эритромицина с сомнительным профилем безопасности у данной категории пациентов) не имеет официального одобрения для использования у новорожденных и детей первых месяцев жизни для лечения хламидийной инфекции.
Угревая болезнь
Угревая болезнь является наиболее распространенной дерматологической проблемой у подростков и молодых людей. В течение последних десятилетий было доказано, что системное применение АБП играет основную роль в лечении пациентов с угревой болезнью, у которых имеются воспалительные элементы. В ряде случаев системная антибактериальная терапия приводит к возникновению побочных эффектов, что вносит свой вклад в снижение комплаентности пациентов. Учитывая тот факт, что обычно назначаемыми системными антибиотиками при угревой болезни являются тетрациклины, а данная группа АБП характеризуется не вполне благоприятным профилем безопасности, целесообразным, особенно у подростков, является поиск более безопасных для применения альтернативных АБП. Азитромицин обладает противовоспалительными свойствами и предотвращает рост Propionibacterium acnes — основного патогена, вовлеченного в патогенез воспалительного процесса при угревой болезни [33].
По данным открытого многоцентрового несравнительного исследования, выполненного у пациентов со II степенью воспалительных форм acne vulgaris, применение азитромицина в дозе 500 мг в сутки в течение 3 последовательных дней в месяц на протяжении 3 месяцев привело к статистически достоверному уменьшению количества воспалительных элементов на различных участках лица [33].
В ходе еще одного рандомизированного двойного слепого контролируемого клинического исследования, проведенного в Иране, сравнивалась эффективность и безопасность азитромицина и доксициклина в лечении угревой болезни средней степени тяжести и изучалось влияние возраста пациента на исходы лечения [36]. В исследовании приняли участие 100 пациентов с умеренными формами acne vulgaris, которые обратились за амбулаторной помощью в дерматологическую клинику. Пациенты были рандомизированы на 2 группы А и D: группа А получала азитромицин в дозе 500 мг в сутки 4 последовательных дня в месяц на протяжении 3 последовательных месяцев; пациенты группы D принимали доксициклин в дозе 100 мг в сутки в течение 3 последовательных месяцев. Как оказалось, оба АБП были сопоставимы по клинической эффективности и безопасности при умеренно выраженных формах акне, однако доксициклин был статистически достоверно более эффективен у пациентов в возрасте старше 18 лет [36].
Таким образом, азитромицин по данным целого ряда клинических исследований продемонстрировал высокую эффективность и благоприятный профиль безопасности при лечении угревой болезни у подростков и лиц молодого возраста.
Заключение: Таким образом, Сумамед® (азитромицин), обладает высокой активностью в отношении как типичных, так и атипичных бактериальных возбудителей дыхательных путей, а его фармакокинетические особенности, позволяют создавать максимальные концентрации в инфицированных тканях. Это один из эффективных и наиболее удобных АБП, применяемых в амбулаторной практике. На основании представленных данных можно сделать вывод о том, что наряду с хорошо известными традиционными показаниями к применению азитромицина, существует еще целый ряд перспективных областей для его клинического использования в педиатрии, включающих достаточно широкий перечень дополнительных клинических состояний, при которых уже получены достоверные данные об эффективности и безопасности азитромицина. Все это открывает новые возможности его использования в респираторной медицине при рецидивирующих ИДП, длительном кашле, хламидийной инфекции у новорожденных, а также угревой болезни, болезни кошачьей царапины, кишечных инфекциях.
Литература
И. В. Андреева, кандидат медицинских наук
О. У. Стецюк, кандидат медицинских наук
НИИ антимикробной химиотерапии ГБОУ ВПО СГМА Минздравсоцразвития России, Смоленск
Читайте также:

