Таблица инкубационного периода всех инфекционных заболеваний
Обновлено: 24.04.2024
Инкубационный период (лат. incubatio высиживание птенцов; син.: инкубация, латентный период) — начальный скрытый период инфекционной болезни от момента внедрения возбудителя в макроорганизм до появления первых клинических признаков болезни.
Инкубационный период является характерной чертой инфекционных болезней.
В динамике Инкубационного периода можно выделить три условные фазы: фазу начала Инкубационного периода, совпадающую с моментом заражения либо несколько отстающую от него в результате адаптации возбудителя к макроорганизму; фазу развития И. п., характеризующуюся размножением и накоплением возбудителя в адаптированной среде (первичный очаг поражения), диссеминацией его в соседние клетки, ткани, органы и первичной субклинической ответной реакцией организма (гл. обр. иммунологической); фазу завершения И. п., характеризующуюся дальнейшим углублением патологического процесса в тканях и органах макроорганизма, нередко переходом диссеминации в генерализацию с появлением в конце фазы первых порций возбудителя в крови (лимфе), моче.
Со стороны макроорганизма в последней фазе происходит дальнейшая мобилизация средств защиты на клеточном и гуморальном уровнях, усиление окислительных процессов, распад азотистых веществ и гликогенолиз; проявляется или усиливается инфекционная антигенемия с постепенным переходом в конце фазы в токсемию (эндотоксемия, энтеротоксемия и пр.).
Динамика И. п. далеко не всегда так последовательна и закономерна. Течение И. п. может оборваться на любой из приведенных фаз. Так, нередко завершающая фаза может без появления клин, признаков переходить в бессимптомное течение инфекционной болезни с возможным носительством (выделением) возбудителя.
Такой исход, очевидно, лежит также в основе латентных, гл. обр. вирусных (напр., герпес, краснуха), и некоторых бактериальных инфекционных болезней (первично латентные туберкулез, сифилис, бруцеллез) с длительным переживанием возбудителя в макроорганизме. Хорошо также известно, что только небольшой процент лиц, инфицированных туберкулезными бактериями, заболевает в дальнейшем (ок. 10%); в остальных случаях И. п. незаметно переходит в длительную латенцию.
В ряде случаев больной уже в фазе завершения Инкубационного периода является опасным в эпидемиологическом отношении, т. к. может быть нераспознанным источником возбудителей инфекции. Напр., установлено массивное появление возбудителя вирусного гепатита А в крови и испражнениях в конце И. п. При вирусном гепатите В возбудитель накапливается в крови за 1 —1,5 мес. до появления клин, симптомов болезни, а на 7—21-й день после инфицирования болезнь можно выявить у 80% лиц, обследованных с помощью ферментных методов.
Претерпевает изменение в И. п. и возбудитель. Так, появляются L-формы бактерий при менингококковой инфекции, брюшном тифе, возбудитель теряет или приобретает некоторые новые антигенные компоненты, взаимодействует с тканевыми компонентами больного, и, т. о., возникают предпосылки для ранних аутоиммунных процессов.
При одних инфекционных болезнях (напр., при кожном типе лейшманиоза, столбняке, бешенстве) продолжительность И. п. колеблется в значительных пределах, при других он относительно постоянен (брюшной тиф, холера, чума, грипп, корь и др.)* Колебания в продолжительности И. п. могут наблюдаться и при любой отдельной инфекционной болезни, что определяется многими условиями: 1) количеством и характером возбудителя, факторами его патогенности, 2) состоянием защитных сил организма (видовых и индивидуальных), прежде всего клеточного (Т- и B-лимфоциты, макрофаги) и гуморального иммунитета, неспецифическими механизмами защиты, состоянием барьеров, клеточных мембран, органов выделения; путями поступления возбудителя в макроорганизм; 3) факторами окружающей среды, оказывающими влияние на состояние микро- и макроорганизма, на возникновение и течение как инфекционной болезни, так и, естественно, И. п.
Наиболее короткий Инкубационный период обычно наблюдается при инфекционных болезнях, протекающих по типу токсикоинфекции (пищевые токсикоинфекции), при одномоментном массивном заражении, а также в случаях, когда возбудителю или его токсинам удается быстро достигнуть места своего приложения. Напр., при столбняке И. п. короче при ранениях в области головы, а также при обширных размозженных ранах, когда возбудитель и его токсины в большом количестве попадают в кровь, и продолжительнее при попадании возбудителя в ткани, бедные сосудами. Недостаточно изучено явление, к-рое можно охарактеризовать как латентное спороносительство (при столбняке), когда от момента фактического проникновения спор в организм до их превращения в вегетативные формы и, следовательно, возникновения болезни может проходить неопределенно длительное время.
По продолжительности И. п. у взрослых и детей примерно одинаков, за исключением крайних возрастов (у престарелых он длиннее, а у новорожденных — короче). Активная или пассивная иммунизация может приводить к удлинению И. п.
Врачом в ряде случаев может регистрироваться конец И. п., т. е. появление у больного симптомов инфекционной болезни, обнаруживаемых при лабораторном, инструментальном и клин, обследовании. Чем раньше будут фиксированы первые признаки заболевания, тем эффективнее будут леч.-проф, мероприятия как для данного больного, так и для лиц, контактировавших с ним на протяжении И. п. Очевидно, что дальнейший прогресс в клиниколабораторном обследовании инфекционных больных, использование адекватных биол, моделей позволят точнее определять сроки И. п. у каждого больного с учетом его преморбидного статуса (вакцинации, серопрофилактика и пр.).
Большое значение имеет знание длительности Инкубационного периода при назначении терапии (леч.-проф, иммунотерапия бешенства, столбняка, кори, ботулизма, дифтерии) и его сроков для эпидемиологической практики: установление источника инфекции, определение сроков карантина (см. Карантин, карантинизация) и т. д.
Инкубационный период при гельминтозах
При инвазии одних гельминтов (трихинелл, описторхисов и др.) И. п. часто определяется с достаточной точностью, при других лишь приблизительно. Трудности в значительной степени обусловливаются сложностью раннего распознавания ряда гельминтозов, поскольку клин, проявления их часто наблюдаются раньше, чем появляется возможность точно подтвердить болезнь путем обнаружения яиц и личинок гельминтов. Так, ранняя острая фаза описторхоза иногда развивается через 2 нед. после заражения этим гельминтозом, а яйца гельминта — возбудителя болезни появляются в дуоденальном содержимом и кале больного только через месяц. К тому же гельминтозы нередко протекают при слабо выраженных клин, явлениях и даже субклинически и уловить начало заболевания весьма трудно.
На антигенное воздействие гельминтов организм хозяина отвечает клеточными и гуморальными иммунными реакциями, благодаря к-рым иногда паразиты преждевременно выделяются из организма хозяина и даже гибнут. Эти процессы особенно выражены при тканевых гельминтозах и тех кишечных гельминтозах, личинки возбудителей которых мигрируют в теле человека, напр, при анкилостомидозах (см.), аскаридозе (см.).
При некоторых гельминтозах симптомы болезни возникают непосредственно при внедрении личинок в ткани человека, напр, поражения кожи при проникновении в нее личинок анкилостомид, шистосом, стронгилоидес.
Инкубационный период (лат. incubatio высиживание птенцов; син.: инкубация, латентный период) — начальный скрытый период инфекционной болезни от момента внедрения возбудителя в макроорганизм до появления первых клинических признаков болезни.
Инкубационный период является характерной чертой инфекционных болезней.
В динамике Инкубационного периода можно выделить три условные фазы: фазу начала Инкубационного периода, совпадающую с моментом заражения либо несколько отстающую от него в результате адаптации возбудителя к макроорганизму; фазу развития И. п., характеризующуюся размножением и накоплением возбудителя в адаптированной среде (первичный очаг поражения), диссеминацией его в соседние клетки, ткани, органы и первичной субклинической ответной реакцией организма (гл. обр. иммунологической); фазу завершения И. п., характеризующуюся дальнейшим углублением патологического процесса в тканях и органах макроорганизма, нередко переходом диссеминации в генерализацию с появлением в конце фазы первых порций возбудителя в крови (лимфе), моче.
Со стороны макроорганизма в последней фазе происходит дальнейшая мобилизация средств защиты на клеточном и гуморальном уровнях, усиление окислительных процессов, распад азотистых веществ и гликогенолиз; проявляется или усиливается инфекционная антигенемия с постепенным переходом в конце фазы в токсемию (эндотоксемия, энтеротоксемия и пр.).
Динамика И. п. далеко не всегда так последовательна и закономерна. Течение И. п. может оборваться на любой из приведенных фаз. Так, нередко завершающая фаза может без появления клин, признаков переходить в бессимптомное течение инфекционной болезни с возможным носительством (выделением) возбудителя.
Такой исход, очевидно, лежит также в основе латентных, гл. обр. вирусных (напр., герпес, краснуха), и некоторых бактериальных инфекционных болезней (первично латентные туберкулез, сифилис, бруцеллез) с длительным переживанием возбудителя в макроорганизме. Хорошо также известно, что только небольшой процент лиц, инфицированных туберкулезными бактериями, заболевает в дальнейшем (ок. 10%); в остальных случаях И. п. незаметно переходит в длительную латенцию.
В ряде случаев больной уже в фазе завершения Инкубационного периода является опасным в эпидемиологическом отношении, т. к. может быть нераспознанным источником возбудителей инфекции. Напр., установлено массивное появление возбудителя вирусного гепатита А в крови и испражнениях в конце И. п. При вирусном гепатите В возбудитель накапливается в крови за 1 —1,5 мес. до появления клин, симптомов болезни, а на 7—21-й день после инфицирования болезнь можно выявить у 80% лиц, обследованных с помощью ферментных методов.
Претерпевает изменение в И. п. и возбудитель. Так, появляются L-формы бактерий при менингококковой инфекции, брюшном тифе, возбудитель теряет или приобретает некоторые новые антигенные компоненты, взаимодействует с тканевыми компонентами больного, и, т. о., возникают предпосылки для ранних аутоиммунных процессов.
При одних инфекционных болезнях (напр., при кожном типе лейшманиоза, столбняке, бешенстве) продолжительность И. п. колеблется в значительных пределах, при других он относительно постоянен (брюшной тиф, холера, чума, грипп, корь и др.)* Колебания в продолжительности И. п. могут наблюдаться и при любой отдельной инфекционной болезни, что определяется многими условиями: 1) количеством и характером возбудителя, факторами его патогенности, 2) состоянием защитных сил организма (видовых и индивидуальных), прежде всего клеточного (Т- и B-лимфоциты, макрофаги) и гуморального иммунитета, неспецифическими механизмами защиты, состоянием барьеров, клеточных мембран, органов выделения; путями поступления возбудителя в макроорганизм; 3) факторами окружающей среды, оказывающими влияние на состояние микро- и макроорганизма, на возникновение и течение как инфекционной болезни, так и, естественно, И. п.
Наиболее короткий Инкубационный период обычно наблюдается при инфекционных болезнях, протекающих по типу токсикоинфекции (пищевые токсикоинфекции), при одномоментном массивном заражении, а также в случаях, когда возбудителю или его токсинам удается быстро достигнуть места своего приложения. Напр., при столбняке И. п. короче при ранениях в области головы, а также при обширных размозженных ранах, когда возбудитель и его токсины в большом количестве попадают в кровь, и продолжительнее при попадании возбудителя в ткани, бедные сосудами. Недостаточно изучено явление, к-рое можно охарактеризовать как латентное спороносительство (при столбняке), когда от момента фактического проникновения спор в организм до их превращения в вегетативные формы и, следовательно, возникновения болезни может проходить неопределенно длительное время.
По продолжительности И. п. у взрослых и детей примерно одинаков, за исключением крайних возрастов (у престарелых он длиннее, а у новорожденных — короче). Активная или пассивная иммунизация может приводить к удлинению И. п.
Врачом в ряде случаев может регистрироваться конец И. п., т. е. появление у больного симптомов инфекционной болезни, обнаруживаемых при лабораторном, инструментальном и клин, обследовании. Чем раньше будут фиксированы первые признаки заболевания, тем эффективнее будут леч.-проф, мероприятия как для данного больного, так и для лиц, контактировавших с ним на протяжении И. п. Очевидно, что дальнейший прогресс в клиниколабораторном обследовании инфекционных больных, использование адекватных биол, моделей позволят точнее определять сроки И. п. у каждого больного с учетом его преморбидного статуса (вакцинации, серопрофилактика и пр.).
Большое значение имеет знание длительности Инкубационного периода при назначении терапии (леч.-проф, иммунотерапия бешенства, столбняка, кори, ботулизма, дифтерии) и его сроков для эпидемиологической практики: установление источника инфекции, определение сроков карантина (см. Карантин, карантинизация) и т. д.
Инкубационный период при гельминтозах
При инвазии одних гельминтов (трихинелл, описторхисов и др.) И. п. часто определяется с достаточной точностью, при других лишь приблизительно. Трудности в значительной степени обусловливаются сложностью раннего распознавания ряда гельминтозов, поскольку клин, проявления их часто наблюдаются раньше, чем появляется возможность точно подтвердить болезнь путем обнаружения яиц и личинок гельминтов. Так, ранняя острая фаза описторхоза иногда развивается через 2 нед. после заражения этим гельминтозом, а яйца гельминта — возбудителя болезни появляются в дуоденальном содержимом и кале больного только через месяц. К тому же гельминтозы нередко протекают при слабо выраженных клин, явлениях и даже субклинически и уловить начало заболевания весьма трудно.
На антигенное воздействие гельминтов организм хозяина отвечает клеточными и гуморальными иммунными реакциями, благодаря к-рым иногда паразиты преждевременно выделяются из организма хозяина и даже гибнут. Эти процессы особенно выражены при тканевых гельминтозах и тех кишечных гельминтозах, личинки возбудителей которых мигрируют в теле человека, напр, при анкилостомидозах (см.), аскаридозе (см.).
При некоторых гельминтозах симптомы болезни возникают непосредственно при внедрении личинок в ткани человека, напр, поражения кожи при проникновении в нее личинок анкилостомид, шистосом, стронгилоидес.
Инфекционные болезни характеризуются специфичностью, контагиозностью и цикличностью.
Специфичность инфекции
Каждую инфекционную болезнь вызывает конкретный возбудитель. Однако известны инфекции (например, гнойно-воспалительные процессы), вызываемые различными микробами. С другой стороны, один возбудитель (например, стрептококк) способен вызывать различные поражения.
Контагиозность инфекционного заболевания. Индекс контагиозности инфекции.
Контагиозность (заразительность) определяет способность возбудителя передаваться от одного лица к другому и скорость его распространения в восприимчивой популяции. Для количественной оценки контагиозности предложен индекс контагиозности — процент переболевших лиц в популяции за определённый период (например, заболеваемость гриппом в определённом городе за 1 год).
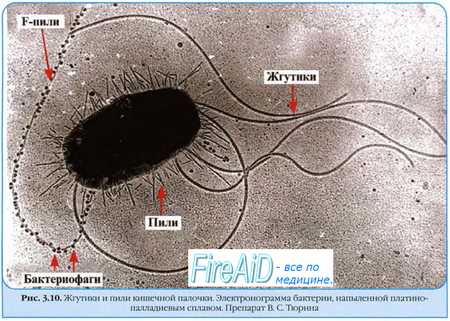
Цикличность инфекционного заболевания
Развитие конкретного инфекционного заболевания ограничено во времени, сопровождается цикличностью процесса и сменой клинических периодов.
Стадии инфекционной болезни. Периоды инфекционной болезни.
Инкубационный период [от лат. incubatio, лежать, спать где-либо]. Обычно между проникновением инфекционного агента в организм и проявлением клинических признаков существует определённый для каждой болезни промежуток времени — инкубационный период, характерный только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями. Продолжительность инкубационного периода может варьировать от часов и суток до нескольких лет.
Период развития болезни. На этой фазе и проявляются черты индивидуальности болезни либо общие для многих инфекционных процессов признаки — лихорадка, воспалительные изменения и др. Б клинически выраженной фазе можно выделить стадии нарастания симптомов (stadium wcrementum), расцвета болезни (stadium acme) и угасания проявлений (stadium decrementum).
Реконвалесценция [от лат. re-, повторность действия, + convalescentia, выздоровление]. Период выздоровления, или реконвалесценции как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. Б благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, брюшного тифа) может исчисляться неделями.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
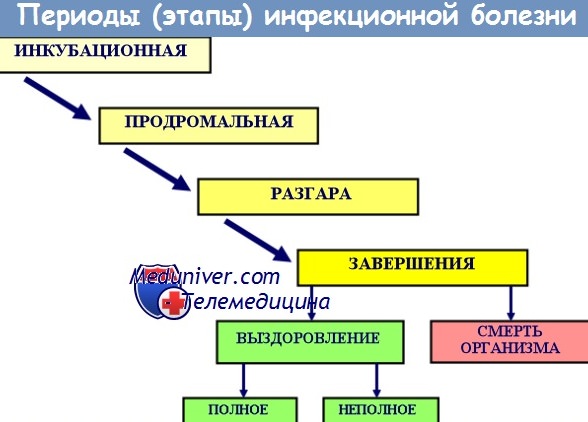
Периоды инфекционной болезни. Этапы развития инфекции
При любой клинически манифестной инфекционной болезни различают следующие периоды:
1. Инкубационный (скрытый) период (ИП);
2. Период предвестников, или продромальный период;
3. Период основных проявлений болезни;
4. Период угасания (спада клинических проявлений) болезни;
5. Период выздоровления (реконвалесценция: ранняя и поздняя, с остаточными явлениями или без них).
Инкубационный период - это время, проходящее от момента заражения до появления первых признаков заболевания. При каждом инфекционном заболевании ИП имеет свою продолжительность, иногда строго определенную, иногда колеблющуюся, поэтому принято выделять среднюю продолжительность ИП при каждом из них. Во время этого периода происходят размножение возбудителя и накопление токсинов до критической величины, когда соответственно данному виду микроба возникают первые клинические проявления болезни. Во время ИП происходят сложные процессы на доклеточном и клеточном уровнях, но еще нет органных и системных проявлений болезни.
Период предвестников, или продромальный период, наблюдается не при всех инфекционных болезнях и длится обычно 1-2-3 дня. Он характеризуется начальными болезненными проявлениями, не имеющими каких-либо характерных клинических черт, свойственных определенной инфекционной болезни. Жалобами больных в этот период являются общее недомогание, небольшая головная боль, боль и ломота в теле, познабливание и умеренная лихорадка.
Например, головная боль при эндотоксиновой интоксикации может иметь некоторые оттенки в виде различий по характеру и остроте, постоянству или периодичности, усилению и ослаблению в различное время суток, переносимости больным и т.п.
Они обладают частично и некоторой физиологической ролью (нормальные изоантигены и изоантитела по П.Н. Косякову), но главное их значение в условиях инфекционной болезни - цитопатическое действие на собственные клетки и ткани (иммунопатологические реакции, например, при гепатите В). Под действием лейкоцидинов и гемолизинов патогенных микроорганизмов (например, стафилокков и стрептококков) происходит лизис эритроцитов и лейкоцитов с образованием эндогенных пирогенных веществ. Наряду с эндотоксинами бактерий эти вещества ведут к повышению температуры тела (лихорадке). Лихорадочная реакция организма, возникающая в ответ на патогенное действие различных видов микробов, неодинакова, что лежит в основе образования различных типов лихорадки, свойственных определенной ИБ.
При разных инфекционных болезнях периоды нарастания и разгара заболевания имеют неодинаковую продолжительность: от нескольких часов (пищевые токсикоинфекции) и нескольких дней (шигеллезы, сальмонеллезы, холера, чума и др.) до одной недели (тифы, гепатит А) или нескольких недель, редко до месяца и более (бруцеллез, вирусные гепатиты В и С, иерсиниозы и др.). В большинстве случаев они заканчиваются выздоровлением. В наши дни летальные исходы редки, но до сих пор имеют место (столбняк, ботулизм, менингококковая инфекция, вирусный гепатит В, геморрагические лихорадки, септические формы сальмонеллеза, грипп у пожилых и стариков и др.).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Источники инфекций. Распространение инфекционных болезней
Источники инфекции. Инфекционный процесс может быть вызван как представителями нормальной микрофлоры организма хозяина (эндогенные инфекции), так и микроорганизмами извне (экзогенные инфекции).
Условно-патогенные бактерии нормальной микрофлоры кишечника становятся источниками инфекции только при определённых условиях (например, при перфорации кишечника). Энтеробактерии и неспорообразующие анаэробы (например, Bacteroides fragilis) вызывают внутрибрюшинные абсцессы. При попадании в лёгкие содержимого желудочного и ротоглотки, в котором присутствуют представители нормальной микрофлоры (факультативные и облигатные анаэробы), развивается пневмония или абсцесс лёгкого.
Обитающий на слизистой оболочке передних отделов носовых ходов Staphylococcus aureus может вызвать раневую инфекцию после хирургического вмешательства. Нейтропенический сепсис (бактериемия) возникает, когда бактериям удаётся преодолеть внутренние защитные механизмы слизистой оболочки кишечника или при снижении функции нейтрофилов во время химиотерапевтического лечения лейкемии. Различные изменения в организме хозяина повышают риск развития заболеваний: хирургическое вмешательство и катетеризация сосудов способствуют развитию инфекций, вызываемых представителями нормальной микрофлоры; применение иммунодепрессантов увеличивает риск возникновения оппортунистических инфекций, вызываемых возбудителями с низкой вирулентностью.
Источником экзогенных инфекций могут стать различные животные (зоонозныс инфекции). В этом случае заражение происходит контактно-бытовым и пищевым путями. Кроме того, инфекции могут быть вызваны микроорганизмами, обитающими в окружающей среде (например, Legionella или Clostridium).
Изменение условий окружающей среды ведёт к выраженному повышению риска заражения. Так, распространению зоонозных инфекций способствовало активное развитие сельского хозяйства и земледелия. Например, скармливание крупному рогатому скоту белков животного происхождения привело к возникновению эпидемии губчатой энцефалопатии, которая затем распространилась среди людей (вариантная болезнь Крейцфельдта—Якоба).
Развитие птицеводства способствовало распространению сальмонеллёза (факторы передачи — пух и перо домашней птицы), а механизация пищевой промышленности — повышению риска перекрёстной контаминации. Избежать подобных проблем позволяет совершенствование методов ведения сельского хозяйства и соблюдение санитарно-гигиенических норм.
Недостаточный контроль систем вентиляции в зданиях приводит к возникновению заболеваний, вызываемых Legionella pneumophila.
Сложный жизненный цикл некоторых микроорганизмов помогает им выжить в неблагоприятных условиях и способствует их распространению. Например, возбудители, выделяющиеся из организма хозяина с экскрементами, как правило, передаются посредством фекально-орального механизма. Многие возбудители часть своего жизненного цикла проводят в организме переносчика, и в этом случае заражение происходит во время укуса. Иногда в качестве промежуточного хозяина паразиты могут использовать не животных, а человека (например, при эхинококкозе).

Выживание и распространение возбудителей инфекций
Каждый микроорганизм по-своему приспосабливается к условиям окружающей среды. Так, бактерии способны долгое время выживать в неблагоприятных условиях в виде спор — покоящихся клеток со сниженным метаболизмом, снабжённых твёрдой многослойной оболочкой. Яйца гельминтов также снабжены твёрдой оболочкой, помогающей им выживать в окружающей среде. Распространению возбудителей способствует их длительное персистирование в организме хозяина, который в этом случае становится резервуаром инфекции.
Микроорганизмы, выделяющиеся в окружающую среду при чихании, могут долгое время находиться в воздухе в составе микроскопических капель (5 мкм). Инфекционный процесс возникает при их попадании в лёгкие здорового человека (воздушно-капельный путь передачи). Этим способом происходит распространение как возбудителей респираторных заболеваний (вирусы гриппа и др.), так и микроорганизмов, поражающих другие органы (например, Neisseria meningitides).
Возбудителей желудочно-кишечных расстройств (Salmonella) можно обнаружить в воде и пище (алиментарный путь передачи). Такое распространение инфекции наблюдают при токсоплазмозе и цистицеркозе, поражающих различные органы.
Через неповреждённый кожный покров проникают Leptospira, Treponema и Schistosoma. Передача ВИЧ происходит во время инъекций и переливаний крови (при нарушении кожного барьера). Представители нормальной микрофлоры кожного покрова (Staphylococcus epidermidis) могут проникать в организм через венозный катетер. Переносчиками некоторых инфекций служат насекомые, питающиеся кровью (например, малярию переносят самки комара рода Anopheles).
При половом контакте происходит передача микроорганизмов, не способных к жизни вне организма человека (например, Neisseria gonorrhoeae или Treponema pallidum). При этом заражению способствуют изъязвления слизистой оболочки половых органов.
Факторы распространения инфекций
Улучшение социальной обстановки и условий окружающей среды способствует снижению риска заражения и распространения инфекционных болезней. Например, соблюдение санитарно-гигиенических норм ведёт к уменьшению риска возникновения диареи, а улучшение жилищных условий препятствует распространению туберкулёза. Кроме того, полноценное питание уменьшает восприимчивость человека к инфекционным заболеваниям.
Однако как ни парадоксально, с увеличением уровня жизни возрастает и смертность от некоторых инфекционных заболеваний. Тяжесть осложнений инфекционного процесса прямо пропорциональна возрасту пациента, например при паралитическом полиомиелите или ветряной оспе.
Просвещение населения и распространение инфекций. Существует большое количество программ медицинского просвещения населения, охватывающих такие проблемы, как половое воспитание, рекомендации для беременных, соблюдение правил личной гигиены (гигиенические нормы при приёме пищи, рекомендации для путешественников и др.), использование одноразовых игл и шприцев.
Безопасность пищевых продуктов и распространение инфекций. В Европейском союзе существуют общепринятые стандарты безопасности пищевых продуктов. Контроль за их соблюдением осуществляют специалисты по вопросам гигиены окружающей среды, а также представители Министерства окружающей среды, продовольствия и сельского хозяйства. Пастеризация молока помогает снизить риск возникновения заболеваний, вызываемых Mycobacterium bovis и бактериями рода Campylobacter.
Борьба с переносчиками инфекций. Борьбе с переносчиками инфекций придают огромное значение в регионах, где промежуточными хозяевами возбудителей могут быть насекомые. Лица, посещающие тропические страны, могут существенно снизить риск развития заболевания, приняв меры, предотвращающие нападение и укусы насекомых. Попытки контролировать популяции насекомых с помощью инсектицидов могут быть неудачными вследствие наличия резистентности к этим препаратам.
Профилактика инфекционных заболеваний
Для профилактики некоторых заболеваний (например, дифтерия, менингококковая инфекция) применяют лекарственные препараты. Цель — уничтожение возбудителей заболевания в организме носителя для предупреждения развития острого состояния или распространения инфекции.
Например, для профилактики менингококковой инфекции применяют рифампицин или ципрофлоксацин, приём изониазида рекомендован пациентам с риском обострения туберкулёза при снижении иммунитета.
Значение эпидемиологии в распространении инфекций
Значение организации здравоохранения в распространении инфекционных заболеваний
В большинстве стран существует департамент здравоохранения, занимающийся изучением, профилактикой и лечением инфекционных заболеваний. Обязанности департамента:
• контроль за инфекционной заболеваемостью;
• эпидемиологическое обследование в очаге инфекционного заболевания;
• контроль за вакцинопрофилактикой;
• научные эпидемиологические исследования и обучение медицинского персонала.
Для предотвращения вспышек зоонозных инфекционных заболеваний необходимо тесное сотрудничество между учреждениями (министерствами) пищевой и сельскохозяйственной промышленности и органами санитарно-эпидемиологического надзора. В некоторых странах функции всех этих организаций выполняет одна из них, например Департамент здравоохранения в Великобритании и СДС — Центр по контролю и предупреждению распространения заболеваний — в США. Кроме того, в ведении этих организаций находится решение проблемы биологического терроризма. При этом особую важность приобретает быстрое определение вида возбудителя и своевременное оповещение населения о применении биологического оружия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в раздел "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

