Тактика врача при лихорадке
Обновлено: 19.04.2024
Лихорадка (гипертермия) – защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей, при которой перестройка процессов терморегуляции приводит к повышению температуры тела. При этом в результате гипертермии активируются процессы иммунного ответа. Повышенная температура тела может сохраняться в течение нескольких часов, дней, месяцев, лет (эфемерная, острая, подострая, хроническая лихорадка). По степени повышения температуры различают лихорадку: субфебрильную – 37,2-38,0ºС, фебрильную – 38,1-39ºС, пиретическую – 39-41ºС и гиперпиретическую – 41-42ºС.
Основной причиной лихорадки у детей являются инфекционные заболевания. С практической точки зрения выделяют лихорадку, возникающую в результате воспаления (при инфекционных и неинфекционных воспалительных заболеваниях) и “невоспалительные” гипертермии. Повышение температуры тела инфекционного генеза развивается в ответ на воздействие вирусов и бактерий, продуктов их распада (липосахаридов, белковых веществ, нуклеиновых кислот и др.). Температура тела может повышаться при неинфекционных воспалительных болезнях иммунопатологического генеза (диффузные болезни соединительной ткани, геморрагический васкулит) или резорбционного происхождения (ушиб, сдавление, разрез, ожог, некроз, асептическое воспаление, гемолиз).
Механизм “невоспалительных” лихорадок различен:
- нейрогенный (травма, кровоизлияние, опухоль, отек мозга);
- психогенный (невроз, психические расстройства, эмоциональное напряжение);
- рефлекторный (болевой синдром различного происхождения);
- эндокринный (гипертиреоз, сахарный диабет, феохромоцитома);
- лекарственный (введение кофеина, эфедрина, гиперосмолярных растворов, антибиотиков, сульфаниламидов) и др.=
Клиническая диагностика.
II.2. Гипертермический синдром – патологический процесс на фоне длительно удерживающейся лихорадки, приводящей к срыву компенсаторных возможностей терморегуляции и полиорганным, микроциркуляторным и дисметаболическим расстройствам. При высокой температуре (39-40˚С) потребление кислорода не обеспечивает возрастающие тканевые потребности, что приводит к развитию гипоксии, ацидоза и кетоза, эндотоксикоза; возникает угроза истощения энергетических ресурсов, что наиболее опасно для нервной системы и функции миокарда. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарств
Лечебная тактика врача при повышении температуры, состоит в решении двух вопросов:
- Следует ли снижать температуру тела (в большинстве случаев лихорадка при инфекционных заболеваниях носит защитный характер, поэтому добиваться нормализации температуры не всегда целесообразно)?
- Какие средства необходимо использовать для снижения температуры?
Показания для назначения жаропонижающих препаратов:
Жаропонижающие средства (по данным ВОЗ) следует применять тогда, когда аксилярная температура у ребенка превышает 38,5˚С. ВОЗ рекомендовано использовать у детей при ОРИ парацетамол и ибупрофен в качестве эффективных и безопасных средств.
Необходимо снижать температуру тела 38˚С и выше в следующих ситуациях:
- наличие у ребенка тяжелого легочного или сердечно-сосудистого заболевания, тяжелого психоневрологического состояния, течение которого может ухудшиться при лихорадке;
- детям с наследственными метаболическими заболеваниями;
- детям с фебрильными судорогами в анамнезе и риском их развития (особенно в возрасте первых 5 лет жизни);
- если лихорадка сопровождается жалобами на плохое самочувствие, мышечными болями или головной болью.
Неотложная помощь:
При “красной” гипертермии:
- раскрыть ребенка, напоить;
- парацетамол (пара-ацетоминофенол) внутрь в дозе 15 мг/кг (но не более 60 мг/кг/сутки). В ректальных свечах однократная доза парацетамола составляет 15-20 мг/кг;
- ибупрофен (Ибуфен®) 5-10 мг/кг (не более 30 мг/кг/сутки) внутрь детям c 3-го месяца жизни. Ибупрофен (Ибуфен®) должен быть применен в качестве стартовой терапии в тех случаях, когда назначение парацетамола противопоказано или малоэффективно (FDA, 1992).
- физические методы охлаждения: обтирание тела ребенка смесью равных количеств 40˚ спирта, воды и 9% столового уксуса или водой комнатной температуры, или пузырь со льдом на расстоянии около 4 см над областью головы.
Внимание! Однократное применение физических методов охлаждения не следует продолжать более 30-40 минут. Недопустимо резкое снижение температуры тела из-за возможности развития коллапса.
- Если в течение 20-30 мин. после вышеуказанных мероприятий температура тела не снизилась, либо температура тела ребенка изначально была выше 39,0˚С, внутримышечно ввести(допустима комбинация лекарственных средств в одном шприце):
- 50% раствор метамизола натрия (анальгина) - 0,1мл/год (5 мг/кг),
- 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год (0,5-1,0 мг/кг), но не более 1,0 мл или 1% раствор дифенгидрамина (димедрола) из расчета 0,1 мл/год (0,1 мг/кг).
Примечание. Для купирования гипертермии можно использовать раствор вольтарена или диклофенака (в 1 мл – 25 мг акт. вещества) 0,5 мл/год (1мг/кг) в/мышечно, но не более 3,0 мл.
При “белой” гипертермии:
- согреть ребенка (грелки к рукам и ногам), дать внутрь обильное теплое питье;
- ввести в/мышечно:
- 50% раствор метамизола натрия (анальгина) - 0,1 мл /год,
- 2,5% раствор прометазина (пипольфена) 0,1-0,15 мл/год или 1%р-р димедрола – 0,1 мл/год,
- 2% раствор папаверина - 0,1–0,2 мл/год (0,2мг/кг) или раствор дротаверина (но-шпы) в дозе 0,1 мл/год или 1% раствор дибазола в дозе 0,1 мл/год.
Для детей старшего возраста возможно введение метамизола натрия в указанных дозировках и 2 % раствора никотиновой кислоты - 0,05 мл/кг в/мышечно.
- 0,5 % раствор диазепама (седуксена) - 0,1-0,15 мл/год,
- 50% р-ра метамизола натрия (анальгина) - 0,1 мл/год.
Внимание! При лихорадке температура тела контролируется каждые 30-60 мин. и после ее снижения до 37,5˚С лечебные гипотермические мероприятия прекращают, так как она может снизиться самостоятельно без дополнительных вмешательств.
При некупирующейся лихорадке, возможно развитие “злокачественной” гипертермии (имеются выраженные признаки централизации кровообращения - разница между кожной и ректальной температурой более 1˚С).
Эффект оказывает введение глюкокортикоидов (3% р-р преднизолона - 5 мг/кг или 0,4% р-р дексаметазона - 0,3 мг/кг (в 1 мл – 4 мг) в/венно или в/мышечно), иногда в сочетании с нейролептиками (0,25 % раствор дроперидола 0,1-0,2 мл/кг, аминазин и др.).
Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
Скрытая бактериемия у детей с лихорадкой, не имеющих локальных симптомов заболевания, представляет собой серьезную проблему. Частота бактериемии у этих детей является достаточно высокой — от 4 до 10%. Опасны последствия бактериемии, — у 5% больных развивается менингит и у 5% другие тяжелые бактериальные инфекции. Из данных, представленных Baron, однозначно следует, что скрытая бактериемия является реальной проблемой как для врачей поликлиник, так и для врачей клиник и скорой помощи.
Выявить бактериемию можно путем проведения посева крови на стерильность при первом же посещении врача. Повторный вызов такого больного при получении положительных результатов бактериологического исследования крови позволит диагностировать менингит и другие серьезные осложнения значительно раньше, чем при иных условиях. Сразу же начатая терапия предотвращает развитие дополнительных осложнений.
Раннее лечение больных в амбулаторных условиях после получения результатов посева крови, как нам кажется, уменьшает частоту возникновения менингита и других серьезных инфекционных заболеваний, но не сводит ее к нулю.
Иногда бывает, что в споре сторон эмоции и чувства берут верх над тщательным анализом имеющихся данных.
Точно выявить всех больных бактериемией невозможно, хотя некоторые уверяют в обратном. Можно выделить лишь небольшую группу больных, находящихся в тяжелом состоянии, у которых высока вероятность развития бактериемии.
Waskerwitz полагает, что по данным анамнеза и обследования, включая функциональную оценку состояния ребенка по тому, как он ест, пьет, спит, играет, можно выделить небольшую группу детей, которые выглядят настолько хорошо, несмотря на температуру 39,5 °С и выше, что имеют весьма незначительный риск развития бактериемии. Однако в эту группу вошло лишь 25% от общего числа больных, и автор, к сожалению, не привел сведений о средней температуре и ее колебаниях у детей в хорошем состоянии без бактериемии.
Если у всех больных температура тела была ниже 40 °С, то достаточно точный прогноз можно было сделать только по данным измерения температуры тела.
Сводные данные об исходе бессимптомной бактериемии у первоначально не госпитализированных детей (по материалам 9 опубликованных работ)

Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
При первой встрече с ребенком с лихорадкой без локальных симптомов в распоряжении врача еще нет, естественно, результатов посева крови на стерильность. Поэтому врач может избрать один из трех тактических вариантов: лечить всех таких больных; не лечить никого из них; лечить выборочно некоторых из них. Каковы же последствия каждого из этих решений?
1. Допустим, врач решил не лечить больных с лихорадкой без локальных симптомов. К чему это может привести? Как уже отмечалось, приблизительно у 4—5% таких детей имеется бактериемия, из них у 5—10% (в зависимости от возраста и величины лихорадки) разовьется бактериальный менингит. В таком же или еще большем проценте случаев возникнут другие тяжелые бактериальные инфекции.
Кроме того, у 50% больных бактериемия будет все еще выявляться при повторном посеве крови через 1—3 дня. Таким образом, из 300 нелеченых больных с лихорадкой неустановленной этиологии бактериальный менингит может развиться у одного ребенка (300х0,05x0,07), а еще у двоих могут возникнуть другие тяжелые инфекционные заболевания. Если считать, что педиатр в среднем каждые 15 дней встречает одного ребенка с лихорадкой без местных симптомов, то за год он встретит приблизительно 25 больных и частота менингита составит один случай в 10 лет!
Этим и объясняется тот факт, что практические врачи недооценивают значение этой проблемы. Судьба 7—8 детей (300х0,05х0,5), у которых бактериемия сохранится при повторном обследовании, пока неясна. Это будет обсуждаться ниже.
2. Допустим, что врач решил лечить антибиотиками всех больных с лихорадкой без локальных симптомов. В этом случае, вероятно, частота менингита и других тяжелых бактериальных инфекций уменьшится вдвое. Но поскольку бактериемия отмечается менее чему 5% больных с лихорадкой, то на каждого ребенка с бактериемией 25—30 детей будут получать антибактериальное лечение без достаточных оснований.
3. Ни одно из этих двух решений не может считаться полностью удовлетворительным. Третье решение заключается в выборочном лечении отобранных по определенным параметрам больных, что позволяет лечить значительно меньшую группу, не упуская в то же время больных бактериемией. Чтобы выделить группу детей (высокого риска, необходимо учитывать 3 основных фактора риска: ранний возраст, высокую температуру тела и увеличение числа лейкоцитов крови.
В отношении возраста, как считает большинство авторов, высокому риску развития скрытой бактериемии подвержены дети первых 6—24 мес жизни. Однако это лишь относительная зависимость. Известно, что для данной возрастной группы характерно развитие пневмококковой бактериемии. Но во многих работах приводятся данные лишь в отношении детей первых двух лет жизни и исключаются дети в возрасте от 1 до 3 мес. Так, Teele, McCarthy и Baron сосредоточили внимание на больных в возрасте от 3—6 до 24 мес, в то время как в других работах четко показано, что распространенность скрытой бактериемии не ограничивается только этими узкими возрастными интервалами.
Например, в одном из исследований McCarthy при наблюдении больных с температурой 40 °С и выше частота скрытой бактериемии была фактически выше (15%) у больных в возрасте от 36 до 48 мес, чем в возрасте от 3 до 18 мес (12%).
Мы постоянно отмечали, что чем выше температура тела, тем больше риск развития бактериемии. Приемлемой, хотя и не бесспорной, пограничной точкой является температура тела 40 °С. Ибо риск развития бактериемии резко возрастает при подъеме температуры выше этого уровня.
Из приведенных выше данных очевидно, что как фактор высокого риска развития бактериемии лейкоцитов 15х10 9 /л представляет собой наиболее подходящий пограничный уровень как с точки зрения чувствительности, так и специфичности.
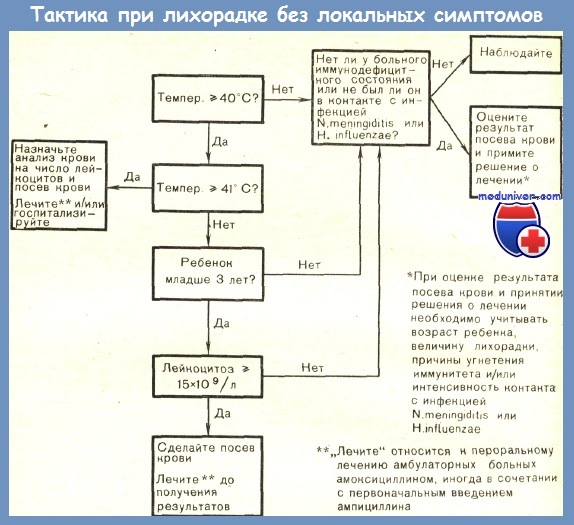
Использование факторов риска для отбора детей с лихорадкой на лечение
На основании данных Baron, относящихся к детям в возрасте от 3 до 24 мес с лихорадкой без локальных симптомов, мы можем сделать следующие теоретические расчеты. При отборе для лечения детей с температурой тела 40 °С и выше оно будет проводиться у меньшего числа больных и на одного ребенка со скрытой бактериемией придется лишь 17 детей, которым такая терапия не будет показана. При этом будет упущено незначительное число больных с бактериемией (ни одного из 9 в данной серии).
Если к этому условию добавить лейкоцитоз 15х10 9 /л и более, то лечению будет подвергнуто еще меньшее число больных. На одного больного с бактериемией придется только 4 больных, которым терапия не показана.
Однако при этом будет упущен один из 8 больных с бактериемией (12,5%). Между тем при использовании в качестве пограничного уровня таких показателей, как 10 000 полиморфноядерных нейтрофилов или 500 яесегментированных (кольцевых) нейтрофилов, будет упущено 25 и 50% больных с бактериемией соответственно. Теоретические расчеты на основе данных исследования Teele, посвященного детям первых 24 мес жизни с лихорадкой без локальных симптомов, показывают, что применение таких критериев, как температура 39 °С и выше и лейкоцитоз 15х10 9 /л и более, приведет к тому, что необоснованное лечение будет проведено у 8 детей на одного ребенка с бактериемией. При этом будет упущено весьма мало больных с бактериемией.
Выбор пограничных уровней для трех главных факторов риска (возраст, величина, лихорадка, лейкоцитоз) является спорным и остается на усмотрение каждого врача. Принцип, однако, ясен. Чем более строгий пограничный уровень используется, тем меньше будет число больных, подвергшихся необоснованному лечению, но при этом больше будет число пропущенных больных с бактериемией. И, наоборот, чем более неопределенным будет пограничный уровень, тем меньше больных с бактериемией будет упущено, но большее число больных лодвергнется лечению без показаний.
Пока мы должны сказать, что их появление должно вызывать у нас тревогу, а отсутствие не должно успокаивать.
Teele так описал ребенка из группы риска: возраст от 6 до 24 мес, температура тела 39 °С и выше, лейкоцитоз более 15х10 9 /л. По мнению автора, более приемлемы критерии, предложенные Hamrick: возраст до 36 мес, температура тела 40 °С и лейкоцитоз 15х10 9 /л.
Факторы риска в отношении скрытой бактериемии у детей с лихорадкой без локальных симптомов:
- Возраст менее 36 мес
- Температура тела более 40 °С (особенно более 41 °С)
- Лейкоцитоз более 15х10 9 /л (особенно более 20х10 9 /л)
- СОЭ более 30 мм/ч
- Наличие токсической грануляции, вакуолизации полиморфноядерных лейкоцитов, тромбоцитопении
- Предшествующее хроническое заболевание (например, серповидноклеточная анемия, иммунодефицитное состояние, аспления, лечение кортикостероидами)
- Клинические признаки, такие, как отказ от игр, тревожное состояние, вялость, плохой аппетит, нарушение сна
- Контакт с инфекцией N. meningiditis или Н. influenzae
- Фебрильные судороги
Мероприятия в отношении ребенка с лихорадкой из группы высокого риска
Знание факторов риска позволяет врачу выявить группу больных высокого риска. Что же из этого следует? Какие необходимо провести мероприятия? Рациональный алгоритм клинического ведения детей с лихорадкой без очага инфекции представлен на рисунке. Этот алгоритм в известном смысле произволен и представляет собой только общее руководство. Им не следует пользоваться, исключая другие клинические данные, или рассматривать его как единственный способ ведения больного.
По-видимому, производить посевы крови следует у всех детей из группы риска. Это позволяет врачу более точно отобрать детей для повторного обследования и дает возможность отобрать очень маленькую группу больных для госпитализации и интенсивной терапии — только тех, у кого первоначально была выявлена бактериемия и у кого продолжалась лихорадка к моменту получения положительного результата посева крови. Эти вопросы будут обсуждены в следующей статье на сайте.
Teele писал: «. мы считаем, что лечение еще до подтверждения бактериемии оправдано у детей в возрасте от 6 до 24 мес с температурой 39°С я числом лейкоцитов 15х10 9 /л. Он рекомендовал использовать ампициллин, а не пенициллин. По мнению автора, лечение больных высокого риска в амбулаторных условиях ведет к существенному снижению частоты стойкой бактериемии я пиогенных осложнений, особенно менингита; он согласен с тем, что такая терапия является обоснованной.
Использование повышенной СОЭ в качестве независимого показателя в дополнение к лейкоцитозу ведет к увеличению специфичности, но ценой снижения чувствительности. Автор считает, что нет необходимости определять СОЭ при обследовании всех детей с лихорадкой без локальных симптомов, хотя у отдельных детей это следует делать.
Значение других лабораторных показателей в качестве точного порогового критерия ограничено. К ним: относятся токсичекая грануляция, вакуолизация полиморфноядерных лейкоцитов и выраженное увеличение общего числа несегментированных (кольцевых форм) нейтрофилов (более 500) или общего числа полиморфноядерных лейкоцитов (более 10 000). Тромбоцитопения также должна вызывать подозрение на бактериемию или сепсис.
При некоторых хронических заболеваниях, несомненно, существует повышенный риск развития бактериемии. К ним относятся серповидноклеточная анемия, иммунодефицитные состояния, аспления. Больные, получающие кортикостероиды, также входят в группу высокого риска. Повышенная вероятность развития тяжелого инфекционного заболевания, включая бактериемию и менингит, существует у детей раннего возраста и у недавно 'бывших в контакте с инфекцией N. meningiditis или Н. influenzae.
Считается, что повышенный риск бактериемии имеют дети с фебрильньши судорогами в сочетании с лихорадкой неясного происхождения. Однако, по данным McCarthy, частота бактериемии у детей с фебрильньши судорогами очень низка. Если из всех представленных им наблюдений исключить 4 случая септического менингита, то среди 150 больных с лихорадкой и судорогами найдется лишь 2 случая бактериемии (частота 1,3%) и ни одного из 23 больных с лихорадкой без локальных симптомов.
В заключение необходимо отметить, что от социально-экономических условий больного зависит, сможет ли он прийти на прием к врачу для повторного обследования. Это следует учитывать при принятии решения о лабораторном обследовании и (или) лечении ребенка с лихорадкой, хотя эти факторы никак не влияют на риск развития бактериемии. То есть врач должен прибегнуть к немедленному обследованию или лечению больного ребенка, если нет уверенности в его повторном посещении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тактика врача при повторной встрече с ребенком с лихорадкой и положительным посевом крови
Единственный вопрос в отношении лихорадки без локальных симптомов, который осталось осветить, это вопрос о тактике врача при получении положительного результата посева крови. Все авторы согласны в том, что как минимум такие больные должны быть вызваны для осмотра и обследования. Это касается и тех детей, у которых нет лихорадки и которые чувствуют себя хорошо.
Если при повторном обследовании у них будут выявлены очаги инфекции (воспаление подкожной жировой клетчатки, например, абсцесс, пневмония, менингит), то, естественно, следует провести соответствующее лечение.
Наличие лихорадки без очага инфекции при повторном обследовании представляет серьезную терапевтическую дилемму. Если такие дети выглядят больными, их следует госпитализировать и повторить бактериологическое исследование, включая спинномозговую пункцию, а в ожидании дальнейших сведений и результатов повторных посевов начать вводить антибиотики внутривенно.
Но как поступить в тех случаях, когда, несмотря на сохраняющуюся лихорадку, ребенок во всех других отношениях выглядит здоровым? Видимо, разумнее всего вести этих больных так же, как и детей с клиническими симптомами заболевания, т. е. госпитализировать их, повторить посев крови и провести лечение.

Что делать с ребенком, у которого в момент получения положительного результата посева крови нет лихорадки? По мнению Quie, всех детей с бактериемией необходимо госпитализировать и в ожидании результатов повторного посева подвергнуть лечению антибиотиками парентерально независимо от наличия или отсутствия в момент выявления бактериемии лихорадки или других симптомов заболевания.
Эта рекомендация основана на том, что автору пришлось наблюдать 3 детей, у которых после последовавшего за первоначальным обследованием периода благополучия развился менингит. Большинство других авторов считают, что при хорошем состоянии больного и безлихорадочном периоде в течение не менее 24 ч госпитализация не обязательна.
По мнению McCarthy, эта схема подходит для пневмококковой бактериемии, но в случаях высева из крови Н. influenzae тип В необходимо госпитализировать всех больных и провести им 7-дневный ;курс лечения антибиотиками внутривенно ввиду частого развития осложнений со стороны мягких тканей.
Другие авторы, в том числе Marshall, изучавший бессимптомную бактериемию, вызванную Н. influenzae, не рекомендуют госпитализацию. По их мнению, детей без лихорадки и в хорошем состоянии следует лечить амбулаторно.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Повышение температуры тела - один из самых частых симптомов инфекционных заболеваний у детей и одна из самых частых причин обращения родителей за помощью к педиатру. Лихорадочные состояния представляют собой самый распространенный повод к применению медикаментозных средств [1, 5].
При измерении температуры тела в подмышечной ямке повышенной обычно считают температуру тела 37,0 °С и выше. Однако следует иметь в виду, что значения 36,0-37,5 °С могут быть признаны нормальными [3, 5]. Нормальная температура тела ребенка колеблется в течение суток в пределах 0,5-1,0 °C, повышаясь к вечеру. Аксиллярная температура ниже ректальной на 0,5-0,6 °C.
Лихорадка - неспецифическая защитно-приспособительная реакция организма, возникающая в ответ на воздействие различных патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, которая приводит к повышению температуры тела.
Повышенная температура тела уменьшает жизнеспособность некоторых патогенных микроорганизмов, усиливает специфический и неспецифический компоненты иммунитета [11]. Однако повышение температуры может играть адаптивную роль только при ее подъеме до определенного предела. При высокой гипертермии (40-41 °С) наблюдается усиление интенсивности обменных процессов. Несмотря на усиление работы дыхательной и сердечнососудистой систем (при подъеме температуры тела на каждый градус выше 37 °С частота дыхания увеличивается на 4 в 1 мин, частота сердечных сокращений (ЧСС) - на 10-20 в 1 мин) возросшая доставка кислорода может не обеспечивать растущих потребностей в нем тканей, что приводит к развитию тканевой гипоксии и нарушению распределения сосудистого тонуса. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома - фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). При гипертермии возможно развитие отека головного мозга, когда состояние ребенка резко ухудшается, наступает угнетение центральной нервной системы [3, 9].
У детей с гипотрофией, дыхательной недостаточностью, а также при поражениях центральной нервной системы неблагоприятные для здоровья последствия могут развиться при сравнительно умеренной степени повышения температуры тела (38,5-39 °С).
Классификация лихорадки
Механизм лихорадки
Повышение температуры тела инфекционного генеза развивается в ответ на воздействие пирогенов вирусной или бактериальной природы и встречается наиболее часто.
В основе лихорадки лежит способность гранулоцитов и макрофагов синтезировать и выделять при активации эндогенные белковые пирогены, интерлейкины (ИЛ-1, ИЛ-6), фактор некроза опухоли (ФНО) и интерфероны. Мишенью для действия эндогенных пирогенов является терморегуляторный центр, осуществляющий регуляцию механизмов теплопродукции и теплоотдачи, обеспечивая тем самым нормальную температуру тела и ее суточные колебания.
ИЛ-1 считается основным инициирующим медиатором в механизме развития лихорадки. Он стимулирует секрецию простогландинов, амилоидов А и Р, С-реактивного белка, гаптоглобина, α1-антитрипсина и церулоплазмина. Под действием ИЛ-1 инициируется продукция Т-лимфоцитами ИЛ-2 и повышается экспрессия клеточных Ig-рецепторов, а также происходит усиление пролиферации В-лимфоцитов и стимуляция секреции антител. Нарушение иммунного гомеостаза при инфекционном воспалении обеспечивает проникновение ИЛ-1 через гематоэнцефалический барьер, где он взаимодействует с рецепторами нейронов центра терморегуляции. При этом активизируется циклооксигеназа (ЦОГ), что приводит к повышению внутриклеточного уровня циклического аденозин-3,5-монофосфата (цАМФ) и изменению внутриклеточного соотношения Na/Ca. Данные процессы лежат в основе изменения чувствительности нейронов и сдвига терморегуляторного баланса в сторону усиления теплопродукции и уменьшения теплоотдачи. Устанавливается новый, более высокий уровень температурного гомеостаза, что приводит к повышению температуры тела.
Клинические варианты лихорадки
Анализируя температурную реакцию, очень важно оценить не только величину ее подъема, продолжительность и суточные колебания, но и сопоставить эти данные с состоянием и самочувствием ребенка, клиническими проявлениями заболевания. Это необходимо для выбора правильной тактики лечебных мероприятий в отношении больного, а также для проведения дальнейшего диагностического поиска.
В первую очередь необходима оценка клинических признаков соответствия процессов теплоотдачи повышенному уровню теплопродукции, т. к. в зависимости от индивидуальных особенностей организма лихорадка даже при одинаковой степени повышения температуры тела у детей может протекать по-разному.
При адекватной реакции ребенка на повышение температуры тела теплоотдача соответствует повышенной теплопродукции, что клинически проявляется нормальным самочувствием, розовой или умеренно гиперемированной окраской кожи, влажной и теплой на ощупь (так называемая "розовая лихорадка"). Тахикардия и учащение дыхания соответствуют уровню температуры тела, ректально-дигитальный градиент не превышает 5-6 °С. Такой вариант лихорадки считается прогностически благоприятным.
Если реакция ребенка на повышение температуры тела неадекватна и теплоотдача существенно меньше теплопродукции, то клинически наблюдаются выраженное нарушение состояния и самочувствия ребенка, озноб, кожа бледная, мраморная, ногтевые ложе и губы с цианотичным оттенком, холодные стопы и ладони (так называемая "бледная лихорадка"). Наблюдается стойкое сохранение гипертермии, чрезмерная тахикардия, одышка, возможны бред, судороги, ректально-дигитальный градиент более 6 °С. Такое течение лихорадки является прогностически неблагоприятным и является прямым показанием для оказания неотложной помощи.
Среди клинических вариантов патологического течения лихорадки выделяют гипертермический синдром, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем [4]. Риск развития таких состояний особенно высок у детей раннего возраста, а также с отягощенным преморбидным фоном. Чем меньше возраст ребенка, тем опаснее для него быстрый и значительный подъем температуры тела в связи с возможным развитием прогрессирующих метаболических нарушений, отека мозга, нарушением витальных функций. При наличии у ребенка серьезных заболеваний сердечно-сосудистой, дыхательной систем лихорадка может привести к развитию их декомпенсации. У детей с патологией центральной нервной системы (перинатальные энцефалопатии, эпилепсия и др.) на фоне повышенной температуры тела возможно развитие судорог.
Тактика ведения и лечения детей с лихорадкой
Борьба с лихорадкой является одним из важнейших компонентов комплексной терапии основного заболевания. Проводится на фоне этиотропной (антимикробной, противовирусной, антипаразитарной) и посиндромной терапии.
При лихорадочных состояниях у детей проводимые мероприятия должны включать:
Снижение температуры тела не должно быть критическим, необязательно добиваться ее нормальных показателей, достаточно понизить температуру на 1-1,5 °C. Это приводит к улучшению самочувствия ребенка и позволяет лучше перенести лихорадочное состояние.
При "розовой лихорадке" необходимо раздеть ребенка с учетом температуры воздуха в помещении, положить "холод" на крупные сосуды (паховые, подмышечные области), при необходимости - обтереть водой комнатной температуры, что бывает достаточным для снижения температуры тела или значительно снижает объем фармакотерапии. Обтирание холодной водой или водкой не показано, так как может привести к спазму периферических сосудов и уменьшению теплоотдачи.
У детей из группы риска при неблагоприятном течении лихорадки с выраженной интоксикацией, нарушением периферического кровообращения ("бледная лихорадка") жаропонижающие препараты назначают даже при субфебрильной температуре (выше 37,5 °С), при "розовой лихорадке" - при температуре, превышающей 38,0 °С (табл. 1).
Таблица 1. Показания к назначению жаропонижающих средств
| Клинический вариант лихорадки | Факторы риска развития осложнений лихорадки | |
| Отсутствуют | Имеются | |
| "Розовая лихорадка" | 38,5 °С | 38,0 °С |
| "Бледная лихорадка" | 38,0 °С | 37,5 °С |
Жаропонижающие средства обязательны, наряду с другими мерами, при гипертермическом синдроме, когда происходит быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем [6, 9].
Необходимо отметить, что лекарственные средства для снижения температуры не должны назначаться курсом, т. к. при этом меняется температурная кривая и резко затрудняется диагностика инфекционных заболеваний. Очередной прием жаропонижающего препарата нужен только при повторном подъеме температуры тела до соответствующего уровня.
Принципы выбора жаропонижающих средств у детей.
Жаропонижающие средства по сравнению с другими лекарственными препаратами наиболее широко используются у детей, поэтому их выбор осуществляется исходя прежде всего из соображений безопасности, а не эффективности. Препаратами выбора при лихорадке у детей согласно рекомендациям ВОЗ [12] являются парацетамол и ибупрофен. Парацетамол и ибупрофен разрешены в Российской Федерации для безрецептурного отпуска и могут назначаться детям с первых месяцев жизни как в стационаре, так и в домашних условиях [8].
Необходимо отметить, что парацетамол обладает жаропонижающим, анальгезирующим и очень слабым противовоспалительным эффектом, т. к. реализует свой механизм преимущественно в центральной нервной системе и не обладает периферическим действием. Ибупрофен (Нурофен для детей, Нурофен) имеет более выраженные жаропонижающий, анальгетический и противовоспалительный эффекты, что определяется его периферическим и центральным механизмом. Кроме того, использование ибупрофена (Нурофен для детей, Нурофен) предпочтительно при наличии у ребенка наряду с лихорадкой болевого синдрома, например, лихорадка и боли в горле при ангине, лихорадка и боль в ушах при отите, лихорадка и боли в суставах при псевдотуберкулезе и др. [7]. Основной проблемой при использовании парацетамола является опасность передозировки и связанного с ней гепатотоксического действия у детей старше 10-12 лет. Это обусловлено особенностями метаболизма парацетамола в печени ребенка и возможностью образования токсических метаболитов препарата [2]. Ибупрофен редко может вызывать нежелательные явления со стороны желудочно-кишечного тракта, дыхательной системы, крайне редко - со стороны почек, изменения клеточного состава крови.
Таблица 2. Рекомендуемые разовые дозы НПВП для лечения лихорадки у детей
| Препарат | Разовые дозы |
| Парацетамол | 15 мг/кг не более 4 раз в сутки с интервалом не менее 4 часов |
| Ибупрофен (Нурофен для детей, Нурофен) | 5-10 мг/кг 3-4 раза в сутки |
| Анальгин | В составе литической смеси 50% р-р до 1 года: 0,1-0,2 мл/на 10 кг массы тела старше 1 года: 0,1 мл на год жизни* |
Назначение Анальгина (метамизола натрия) возможно только в случае непереносимости других жаропонижающих препаратов или при необходимости парентерального введения. Это связано с риском возникновения таких нежелательных реакций, как анафилактический шок, агранулоцитоз (с частотой 1:500 000), длительное коллаптоидное состояние с гипотермией [5].
Следует помнить, что препараты, обладающие сильным противовоспалительным эффектом, более токсичны. Нерационально для снижения температуры тела у детей использовать мощные противовоспалительные препараты - нимесулид, диклофенак, они разрешены только для рецептурного отпуска [5].
Не рекомендуется в качестве жаропонижающего средства для детей ацетилсалициловая кислота, способная при гриппе и других ОРВИ, ветряной оспе вызвать синдром Рея (тяжелую энцефалопатию с печеночной недостаточностью). Не следует использовать амидопирин и фенацетин, исключенные из списка жаропонижающих препаратов из-за высокой токсичности (развитие судорог, нефротоксичность).
При выборе лекарственных препаратов для снижения температуры у детей необходимо учитывать наряду с безопасностью удобство их применения, т. е. наличие детских лекарственных форм (сироп, суспензия), а также стоимость.
Лечебная тактика при различных клинических вариантах лихорадки у детей.
Выбор стартового жаропонижающего препарата, прежде всего, определяется клиническим вариантом лихорадки. Если ребенок хорошо переносит повышение температуры, его самочувствие страдает незначительно, кожа розовая или умеренно гиперемирована, теплая, влажная ("розовая лихорадка"), использование физических методов охлаждения позволяет снизить температуру тела и в ряде случаев избежать фармакотерапии. Когда эффект применения физических методов недостаточен, назначают парацетамол в разовой дозе 15 мг на кг массы тела или ибупрофен в дозе 5-10 мг на кг массы тела на прием внутрь в суспензии (Нурофен для детей) или таблетированной (Нурофен) форме в зависимости от возраста ребенка.
При "бледной лихорадке" жаропонижающие должны использоваться только в комплексе с сосудорасширяющими средствами. Возможно применение Папаверина, Но-шпы, Дибазола. При стойкой гипертермии с нарушением общего состояния, наличием симптомов токсикоза возникает необходимость парентерального введения сосудорасширяющих, жаропонижающих и антигистаминных средств [9]. В таких случаях используют литическую смесь:
Дети с некупирующейся "бледной лихорадкой" должны быть госпитализированы.
Гипертермический синдром, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем, требует незамедлительного парентерального введения жаропонижающих, сосудорасширяющих, антигистаминных препаратов с последующей госпитализацией и проведением неотложной посиндромной терапии [9, 10].
Таким образом, при лечении ребенка с лихорадкой педиатру следует помнить:
А.К. Углицких, профессор кафедры педиатрии лечебного факультета ГБОУ ВПО Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздравсоцразвития России, д-р мед. наук
Лихорадка – самый частый симптом болезни у детей, по поводу которого назначается жаропонижающие средства. Лихорадка – защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, стимулирующей естественную реактивность организма [1].
Лихорадка развивается вследствие действия на терморегуляторный центр эндогенных пирогенов - цитокинов, участвующих и в иммунологических реакциях: интерлейкины (ИЛ-1 и ИЛ-6), фактор некроза опухоли (ФНО), цилиарный нейротропный фактор (ЦНТФ) и интерферональфа (ИФ-альфа). Усиление синтеза цитокинов происходит под влиянием продуктов, выделяемых микроорганизмами, а также клетками организма при их инфицировании вирусами, при воспалении, распаде тканей. Цитокины стимулируют продукцию простагландина Е2, который приводит к повышению теплопродукции, и в конечном итоге, к лихорадке. Простагландин Е2 может вызывать боли в мышцах и суставах, которые мы ощущаем как ломоту во время острой инфекции, а ИЛ-1 обусловливает сонливость, часто наблюдаемую у ребенка с лихорадкой [4].
Предшественником простагландинов являются полиненасыщенные жирные кислоты, в частности арахидоновая кислота. Арахидоновая кислота, которая после высвобождения дает начало простагландинам и лейкотриенам. Первый путь получил название циклооксигеназного пути превращения арахидоновой кислоты, поскольку первые стадии синтеза простагландинов катализируются ферментом циклооксигеназой (ЦОГ). В дальнейшем простагландины воздействуют на фермент аденилатциклазу, стимулирующую образование циклической АМФ (цАМФ), увеличение концентрации циклического аденозин3,5-монофосфата цАМФ, что способствует перестройке активности центров теплопродукции и теплоотдачи. Таким образом, интенсивность и длительность лихорадки определяется скоростью накопления вышеперечисленных пирогенов и их концентрацией в тканях [5].
Иными словами, целью этого гиперметаболического противостояния является интенсификация использования энергии, сдерживание масштабов альтерации, создание неблагоприятных условий для размножения патогенов, потенцирование действия стрессорных и иммунных стереотипов защиты. В экспериментах на животных и в исследованиях на людях было убедительно продемонстрировано, что умеренная лихорадка стимулирует синтез интерферонов, ФНО, повышает бактерицидные свойства клеток крови – полинуклеаров и реакцию лейкоцитов на митоген, а также – снижает уровень железа и цинка крови. Кроме того, цитокины повышают синтез белков острой фазы воспаления, стимулируют лейкоцитоз. В целом влияние повышенной температуры стимулирует Т-хелперный ответ 1-типа, необходимый для адекватной продукции IgG -антител. У многих микробов и вирусов по мере повышения температуры тела снижается способность к размножению при повышении температуры тела [4, 1, 6].
Классификации лихорадки:
субфебрильная (до 37,5°С)
фебрильная (37,5–38,5 °С)
гипертермическая (гиперпирексия – выше 38,5 °С).
Неотложная помощь при лихорадке.
Жаропонижающая терапия проводится:
В терапии лихорадочных состояний используются физические методы охлаждения и фармакологические препараты.
Всемирная Организация Здравоохранения рекомендует использовать в педиатрической практике парацетамол и ибупрофен [1, 2, 3, 4, 7, 8].
Ибупрофен, относящийся к группе нестероидных противовоспалительных препаратов (НПВП), является неселективным ингибитором циклооксигеназы, подавляет действие обеих ее изоформ — ЦОГ-1 и ЦОГ-2 и уменьшает синтез нейромедиатора боли и воспаления простагландина Е2.
Парацетамол, ненаркотический антипиретик – анальгетик, является препаратом выбора при гипертермии и лихорадочных состояниях. Блокируя ЦОГ ЦНС и воздействуя на центры боли и терморегуляции, парацетамол в разовой дозе 10–15 мг/кг снижает температуру, не вызывая побочных эффектов, характерных для НПВП. Однако в воспаленных тканях пероксидазы нейтрализуют влияние парацетамола на ЦОГ 1 и 2, что объясняет низкий противовоспалительный эффект этого препарата [3].
Многочисленные рандомизированные и контролируемые исследования, проведенные в педиатрической практике, в полной мере отражают весь диапазон мнений зарубежных исследователей относительно сравнительной эффективности парацетамола и ибупрофена при различных вариантах их использования (монотерапия/комбинация). Большинство исследователей считают эффективность обоих препаратов равной [13, 14, 15, 16, 17, 18, 19, 20], но при комбинированном применении ибупрофена и парацетамола доказан более выраженный терапевтический эффект, чем при применении данных препаратов по отдельности, особенно в первые 4 часа после приема. Purssell E. (Англия) и другими авторами в исследованиях отмечена высокая эффективность при комбинированном применении ибупрофена и парацетамола в детском возрасте [17, 21, 22, 23–26]. Аналогичные данные получены в 2005 г. при проведении исследования сравнительной клинической эффективности комбинированного препарата Ибуклин при ОРВИ сотрудниками кафедры общей врачебной практики лечебного факультета ММА им. И.М. Сеченова. Ибуклинпо сравнению с ибупрофеном и парацетамолом, применяемыми раздельно, оказывает более выраженное и более продолжительное антипиретическое действие и достаточно быстро купирует сопутствующие лихорадке симптомы. По мнению исследователей, характерной особенностью данного препарата является сочетание быстрого начала действия и длительного жаропонижающего эффекта (более 6–8 часов). Препарат Ибуклин (ибупрофен – 100 мг, парацетамол – 125 мг) применяется у детей с 3 лет в форме диспергируемых таблеток. Каждую таблетку растворяют в 5 мл воды (к каждой упаковке прилагается удобная мерная ложечка). Режим дозирования: у детей 3–6 лет (при массе тела от 13 до 20 кг) суточная дозировка – 3 таблетки. У детей 6–12 лет (при массе тела 20–40 кг) – суточная дозировка возрастает до 6 таблеток. Следует помнить о том, что в качестве жаропонижающего препарата продолжительность приема Ибуклина не должна превышать 3 суток.
С 12 лет – используется препарат Ибуклин в виде таблеток, покрытых оболочкой (ибупрофен – 400 мг, парацетамол – 325 мг). Дозировка: по 1 таб. – 3 раза в сутки. Максимальная разовая доза – 2 таб., максимальная суточная – до 6 таб.
Таким образом, дифференцированный подход к терапии лихорадочных состояний у детей и рациональный выбор антипиретиков способствует повышению эффективности лечения детей с ОРВИ и другими заболеваниями и ведет к снижению числа осложнений и побочных эффектов. Препарат Ибуклин (комбинация ибупрофена и парацетамола) является эффективным и безопасным жаропонижающим [22, 23, 24–26] анальгетическим и противовоспалительным препаратом, разрешенным к использованию у детей с 3 лет. Преимущества данной комбинированной терапии – сочетание быстрого начала действия и длительного жаропонижающего эффекта, а также устранение болевого синдрома (головная боль, миалгии на фоне ОРВИ и т. д.).
Читайте также:

