Тениоз лечение клинические рекомендации
Обновлено: 24.04.2024
Трихинеллез (лат. trichinellosis) – гельминтоз, вызываемый паразитирующими в организме человека нематодами рода Trichinella. Характеризуется острым течением, лихорадкой, болями в мышцах, отеками, высокой эозинофилией и различными аллергическими проявлениями.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| В75 | Трихинеллез |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
ЖКТ – желудочно-кишечный тракт
ИФА-иммуноферментный анализ
НПВС – нестероидные противовоспалительные средства
ОАК - общий анализ крови
ОАМ - общий анализ мочи
СОЭ - скорость оседания эритроцитов
УЗИ - ультразвуковое исследование
ЭКГ – электрокардиография
Пользователи протокола: врачи скорой неотложной помощи, врачи общей практики, терапевты, инфекционисты, аллергологи, дерматологи, невропатологи, кардиологи, пульмонологи, анестезиологи-реаниматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
По характеру клинического течения:
· типичная;
· абортивная;
· бессимптомная.
По тяжести течения:
· легкая;
· среднетяжелая;
· тяжелая.
По наличию осложнений:
· без осложнений;
· с осложнениями:
− миокардит с развитием острой сердечной недостаточности;
− пневмония, плеврит;
− менингоэнцефалит;
− гепатит;
− нефрит;
− системный васкулит, тромбозы артерий и вен.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 16
Диагностические критерии[1]
Эпидемиологический анамнез [1]:
· употребление в пищу недостаточно термически обработанного мяса и мясных продуктов домашних животных (свиньи) и диких животных (кабаны, медведи и др.).
Физикальное обследование:
Типичная форма трихинеллеза:
· повышение температуры тела до 39-40°С в течение нескольких дней (1-4) или недель (2-3);
· отек вначале периорбитальный, затем лица, в тяжелых случаях шеи, туловища, конечностей;
· конъюнктивит;
· экзантема макулопапулезного или геморрагического характера;
· возможны подконъюнктивальные и подногтевые кровоизлияния;
· миалгии, возникающие при пальпации мышц;
· миастения;
· поражение сердечно-сосудистой системы (миокардит, тахикардия, гипотония, нарушение сердечного ритма, острая сердечная недостаточность);
· поражение ЦНС (менингоэнцефалит);
· поражение почек (нефрит);
· поражение дыхательной системы (бронхит, пневмония, плеврит).
Абортивная форма:
· клинические проявления продромального периода (слабость, недомогание, тошнота, рвота, боли в животе, диарея);
· продолжительность 2-3 дня.
Бессимптомная форма:
· отсутствие клинических проявлений;
· положительные серологические реакции.
Критерии тяжести трихинеллеза:
· степень выраженности симптомов интоксикации;
· уровень и продолжительность повышения температуры тела;
· степень выраженности отеков;
· степень выраженности и распространенность мышечных болей.
Легкая форма:
· субфебрильная температура;
· слабо выражены симптомы интоксикации;
· слабо выражены боли в мышцах.
Среднетяжелая форма:
· лихорадка до 39°С;
· отек лица;
· умеренные миалгии.
Тяжелая форма:
· лихорадка 39°С и выше до 2-х недель;
· генерализованные отеки (лица, шеи, туловища, конечностей);
· выраженные миалгии с мышечными контрактурами;
· полная обездвиженность больного.
Лабораторные исследования [1]:
· общий анализ крови (ОАК): лейкоцитоз, эозинофилия, повышение скорости оседания эритроцитов (СОЭ);
· общий анализ мочи (ОАМ): в тяжелых случаях - олигурия, протеинурия, в осадке - эритроциты, лейкоциты, гиалиновые и зернистые цилиндры;
· иммуноферментный анализ (ИФА).
· общий белок и его фракции (возможна гипопротеинемия).
Инструментальные исследования:
· рентгенография органов грудной клетки (при подозрении на бронхит, пневмонию, плеврит);
· ЭКГ (при подозрении на миокардит);
· УЗИ органов брюшной полости, почек (при развитии гепатита, нефрита).
Показания для консультации специалистов:
· консультация аллерголога – при дифференциальной диагностике с отеком Квинке;
· консультация ревматолога – при развитии осложнения в виде системного васкулита;
· консультация невропатолога – при развитии осложнения в виде менингоэнцефалита;
· консультация пульмонолога – при развитии осложнения в виде пневмонии и плеврита;
· консультация кардиолога – при развитии осложнения в виде миокардита с острой сердечной недостаточностью;
· консультация дерматовенеролога – для дифференциальной диагностики с контактными дерматитами;
· консультация клинического фармаколога – для коррекции и обоснования лечения.

Диагностический алгоритм:(схема)
Дифференциальный диагноз
Дифференциальный диагноз трихинеллеза:
| Симптом | Трихинеллез | Лептоспироз | Описторхоз (острый) | Отек Квинке |
| Начало заболевания | Острое или с продрома | Острое | Острое | Внезапное |
| Анамнез (эпидемиологический) | Употребление в пищу недостаточно термически обработанного мяса свиньи, дикого кабана, медведя | Пребывание в эндемичных очагах, факторы передачи – вода, инфицированные продукты | Употребление сырой или недостаточно прожаренной или слабопросоленной рыбы семейства карповых (карп, лещ, линь, чебак и др.) | Связь с употреблением продуктов питания или медикаментов |
| Боли в мышцах | Возникают при малейшем движении, при пальпации, выраженные в мышцах конечностей, затем в других группах мышц (жевательных, межреберных, языка, глотки, глазодвигательных) | Боли умеренные, редко выраженные, преимущественно в икроножных, иногда в мышцах поясницы и шеи | Миалгии слабые или умеренные | Отсутствуют |
| Отечный синдром | Отек век, лица, при тяжелом течении – шеи, туловища, конечностей | Гиперемия и одутловатость лица | Отсутствует | Отек различной локализации и размера, плотный, при надавливании ямка не образуется, на месте отека - гиперемия |
| Сыпь | Макулопапулезного или геморрагического характера | Появляется на 3-5 день болезни на коже груди, спины, живота, пятнисто-папулезная, скарлатиноподобная, петехиальная | Полиморфная | Отсутствует |
| Лихорадка | Ремиттирующая, постоянного или интермиттирующего характера | Неправильного характера | Неправильного характера | Отсутствует |
| Конъюнктивит | Характерен | Нет | Нет | Нет |
| Периферическая кровь | Лейкоцитоз, выраженная эозинофилия (до 50-70%) | Лейкоцитоз с нейтрофильным сдвигом влево, лимфопения, гипо- или анэозинофилия, СОЭ – 40-70 мм/час | Лейкоцитоз до 20-40 более *10 9 /л, гиперэозинофилия (60-90%), СОЭ – 25-30 мм/час и более | |
| Специфические методы | Положительные результаты трихинеллоскопии мышц, ИФА, РСК, РНГА, кожная аллергическая проба | Положительные результаты микроскопии в темном поле зрения крови, мочи, ликвора, РМА, ПЦР, РПГА | Положительные результаты овоскопии дуоденального содержимого и кала, РНГА и ИФА | Нет |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбендазол (Albendazole) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Мебендазол (Mebendazole) |
| Натрия хлорид (Sodium chloride) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1,3,4,5]: в амбулаторных условиях осуществляется лечение легких форм трихинеллеза.
Немедикаментозное лечение:
· Режим–общий;
· Диета: стол № 15 – при отсутствии нарушений ЖКТ. При наличии сопутствующей патологии (заболевания печени, почек и др. органов) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная (антигельминтная) терапия:
При лечении больных трихинеллезом в амбулаторных условиях назначается (как можно раньше) один из нижеперечисленных противопаразитарных препаратов:
· Мебендазол внутрь в дозе 200-400 мг 3 раза в сутки через 20-30 минут после еды в течение 3 дней [УД – А] [3,4,5];
· или Альбендазол внутрь после еды по 400 мг два раза в сутки в течение 7 дней [УД – А] больным с массой тела 60 кг и более или по 15 мг/кг в сутки в два приема больным с массой тела менее 60 кг в течение 7 дней.
Патогенетическая терапия:
Нестероидные противовоспалительные препараты:
· диклофенак натрия по 75-150 мг/сут, внутрь, в течение 5-7 дней[УД – В];
· или ибупрофен по 400-600 мг в сутки, внутрь в течение 5-7 дней [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1-2 раза в сутки [УД – С];
· или хифенадин внутрь по 0,025 г - 0,05 г 3-4 раза в сутки [УД – D];
· или хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
· или цетиризин внутрь по 0,005-0,01 г 1 раз в сутки, 5-7 дней [УД – B];
· или лоратадин по 0,01 г внутрь 1 раз в сутки [УД – B].
Симптоматическая терапия при наличии лихорадки, один из нижеследующих препаратов:
· ацетаминофен 500 мг, внутрь [УД – В];
· или ибупрофен 200 мг, 400 мг,внутрь[УД – В].
Перечень основных лекарственных средств:
Антигельминтные препараты:
· мебендазол, таблетки 100 мг[УД – А];
· альбендазол, таблетки 400 мг [УД – А].
Перечень дополнительных лекарственных средств.
· диклофенак натрия 25 мг,100мг,внутрь[УД – В];
· или ибупрофен 200 мг, 400 мг, внутрь[УД – В];
· или ацетаминофен 500 мг, внутрь [УД – В];
Таблица сравнения препаратов:
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
· купирование клинических симптомов;
· предупреждение развития осложнений;
· предупреждение рецидивирующего течения.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ[1,3,4,5]: лечение в стационаре проводится больным со среднетяжелым и тяжелым течением трихинеллеза.
Немедикаментозное лечение:
· Режим – постельный (до купирования основных клинических проявлений – лихорадки, миалгий, отеков, сыпи и др.).
· Диета: стол № 15 (при наличии осложнений диету назначают с учетом органной патологии).
Медикаментозное лечение
Этиотропная (антигельминтная) терапия:
При трихинеллезе как можно раньше назначают один из нижеперечисленных антигельминтных препаратов: (УД-А) [3,4,5]
· Мебендазол внутрь в дозе 200-400 мг 3 раза в сутки через 20-30 минут после еды в течение 3 дней и затем 400-500мг 3 р/сут с 4 по 10 день, при среднетяжелом течении и 14 дней при тяжелом течении болезни [УД – А];
· Албендазол внутрь после еды больным с массой тела 60 кг и более по 400 мг 2 раза в сутки, больным с массой тела менее 60 кг по 15 мг/кг в сутки в два приема - в течение 10 дней при среднетяжелом течении и 14 дней при тяжелом течении болезни[УД – А].
Патогенетическая терапия:
Дезинтоксикационная терапия:
· объем внутривенно вводимых растворов – 30 мл/кг массы тела больного;
· соотношение кристаллоидных (0,9% раствор хлорида натрия[УД-С],раствор декстрозы 5%)и коллоидных должно быть2-3:1.
· средний объем вводимых растворов для человека массой тела 60-80 кг составляет 1200-1500 мл/сут с учетом патологических потерь.
Нестероидные противовоспалительные препараты используют в комплексе с антигельминтной терапией с учетом противопоказаний:
· диклофенак натрия по 75-150 мг в сутки, внутрь [УД – В];
· или ибупрофен 400-600 мг в сутки, внутрь [УД – В].
Десенсибилизирующая терапия (в течение 7-10 дней):
· мебгидролин внутрь по 0,1-0,2 г 1-2 раза в сутки [УД – С];
· или хифенадин внутрь по 0,025 г - 0,05 г 3-4 раза в сутки [УД – D];
· или хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
· или цетиризин внутрь по 0,005-0,01 г 1 раз в сутки, 5-7 дней [УД-B];
· или лоратадин по 0,01 г внутрь 1 раз в сутки [УД-B].
Глюкокортикостероиды (преднизолон) назначают в зависимости от степени тяжести внутрь по 20-60 мг в сутки (по показаниям до 80 мг)в течение 5-7 дней [1].
Симптоматическая терапия:
При лихорадке:
Рекомендуется применение одного из нижеперечисленных препаратов:
· ацетаминофен 500 мг, внутрь, с интервалом не менее 4 часов[УД – В];
· диклофенак натрия 75 мг/2 мл, в/м [УД – В];
· ибупрофен 200 мг, 400 мг, внутрь по 1 таблетке 3-4 раза в день [УД – В].
Перечень основных лекарственных средств:
Антигельминтные препараты:
· мебендазол, таблетки 100 мг [УД – А];
· альбендазол, таблетки 400 мг [УД – А].
Перечень дополнительных лекарственных средств:
· раствор натрия хлорида 0,9% - 200, 400 мл;
· раствор декстрозы 5% - 400 мл;
· диклофенак 25 мг,100мг, внутрь [УД – В];
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
· ацетаминофен500 мг, внутрь [УД – В];
· мебгидролин, 100 мг, внутрь [УД-С];
· хифенадин, 25 мг, внутрь [УД-D];
· хлоропирамин 25 мг, внутрь [УД – С];
· лоратадин 10 мг, внутрь [УД – В];
· цетиризин 5-10 мг, внутрь [УД – В];
· преднизолон 5 мг, внутрь [УД – А].
Таблица сравнения препаратов:
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
· купирование клинических проявлений;
· предупреждение осложнений;
· предупреждение рецидивов.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение):
· среднетяжелое и тяжелое течение трихинеллеза;
· наличие осложнений трихинеллеза;
· наличие тяжелых сопутствующих заболеваний независимо от степени тяжести.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Инфекционные болезни: национальное руководство /Под ред. Н.Д. Ющук, Ю.Я. Венгерова. М.: ГЭОТАР-Медиа, 2009, С. 1009-1016. 2) Clinical guidelines: Diagnosis and treatment manual, 2016. – P. 163-165. 3) Gottstein B, Pozio E, Nöckler K. Epidemiology, diagnosis, treatment, and control of trichinellosis. ClinMicrobiol Rev. 2009 Jan. 22(1):127-45 4) Watt G, Saisorn S, Jongsakul K, et al. Blinded, placebo-controlled trial of antiparasitic drugs for trichinosis myositis. J Infect Dis. 2000 Jul. 182(1):371-4 5) Drugs for Parasitic Infections Treatment Guidelines. The Medical Letter. 2013
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: отсутствует.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Что такое тениоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
![Александров Павел Андреевич, инфекционист, гепатолог, паразитолог, детский инфекционист - Санкт-Петербург]()
Определение болезни. Причины заболевания
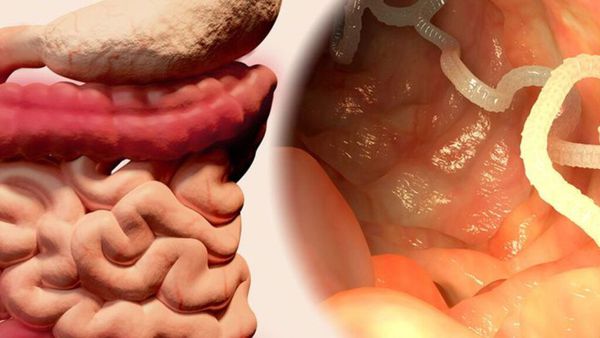
Тениоз (Taeniosis) — паразитарное заболевание человека, вызываемое половозрелой стадией ленточного гельминта (свиного цепня), который проникает в организм человека при употреблении плохо приготовленного мяса, паразитирует в тонком кишечнике и вызывает расстройства пищеварения. В некоторых случаях может осложняться цистицеркозом — паразитированием в тканях организма личинок свиного цепня, что приводит к серьёзным последствиям и даже смерти.
![Свиной цепень в кишечнике]()
Возбудитель
- домен — эукариоты;
- царство — животные;
- тип — плоские черви;
- класс — ленточные черви;
- отряд — циклофиллиды;
- семейство — тенииды;
- род — Taenia;
- вид — свиной цепень (Taenia solium).
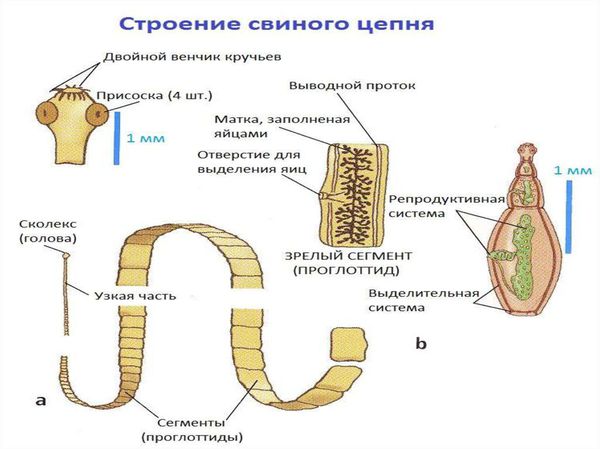
Свиной цепень (устаревшее название "cолитёр") — это плоский (ленточный) паразитический червь, длина которого в кишечнике человека достигает 3 метров, а по данным Ц ентра по контролю и профилактике заболеваний США (CDC) его длина может достигать 7 метров. Как правило, паразитирует только 1 червь. Паразит имеет головку, шейку и тело. Тело червя (стробила) состоит из члеников (п роглоттидов), их число может достигать 1000 . Головка (сколекс) размерами до 2 мм в диаметре имеет хоботок и 4 мышечные присоски (органы прикрепления), расположенные крестообразно. На хоботке есть крючья в количестве от 22 до 32, из-за этого есть второе название паразита — вооружённый цепень.
![Строение свиного цепня]()
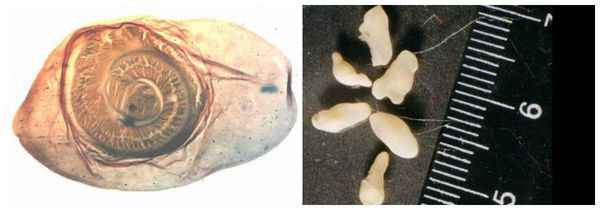
Яйца паразита попадают с калом человека в окружающую среду. Животные (свиньи, собаки, кошки и даже человек при несоблюдении гигиены) поедают яйца, зародыши проходят через кишечную стенку и разносятся кровью по всему организму, после чего оседают в тканях (в основном в соединительной ткани между мышцами). Через пару месяцев яйца превращаются в финны (цистицерки), которые живут до 5 лет, после чего они погибают и обызвествляются (накапливают минеральные вещества, соли кальция). Цистицерки имеют вид полупрозрачных беловатых пузырьков диаметром до 1,5 см, внутри видна мелкая сформированная головка.
![Цистицерк]()
Для полноценного развития свиного цепня необходима смена хозяев за его жизнь. Человек является окончательным хозяином. В его кишечнике паразитирует взрослый гельминт, который развивается за 2 месяца из финны (личинки червя в тканях), съеденной с мясом. Паразит прикрепляется к стенке тонкого кишечника и растёт, поглощая пищу и постепенно наращивая членики (от шейки), которые по мере созревания отрываются и выходят в окружающую среду при дефекации. Паразит может жить в кишечнике десятки лет.
Человек может стать и промежуточным хозяином (при поедании яиц). В этом случае для паразита наступит "экологический тупик" — он не сможет развиться до половозрелой стадии и продолжить свой род, потому что мясо человека с финнами никто не ест.
Яйца выживают в окружающей среде в течение нескольких месяцев в зависимости от условий. Высыхание могут выдерживать в течение 10 месяцев, способны зимовать под снегом, в воде живут до 4 месяцев. При кипячении погибают практически мгновенно, при 65 °С сохраняют жизнеспособность в течение 3 минут, при 20-25 °С под воздействием прямых солнечных лучей сохраняются до 2 дней, если они закрыты травой — до полутора месяцев. Раствор хлорной извести 10-20 % убивает яйца за 5-6 часов. Цистицерки в мясе погибают при его замораживании при температуре -12 °С и поддержании в толще мяса температуры не ниже -10 °С в течение 10 дней [1] [2] [9] [10] .
Эпидемиология
Тениоз является одним из древнейших известных заболеваний. Первые упоминания встречаются ещё в 16 веке до нашей эры (Древний Египет), имеются записи Аристотеля и Гиппократа (финноз свиней). В настоящее время ВОЗ относит тениоз и цистицеркоз к группе забытых ("пренебрегаемых") болезней, т. е. тех, о которых мало говорят и обращают внимание развитые страны.
Распространение повсеместное, но наиболее поражены отдельные регионы: Индия, Африка, Южная Америка, Азия, Северный Китай, Восточная Европа, Белоруссия, Украина. Это регионы, где уровень дохода низкий или ниже среднего, где люди едят много плохо приготовленной свинины и недостаточно соблюдается гигиена. Здесь цистицеркоз является причиной эпилепсии в 30 % случаев, а в некоторых областях, где свиньи и люди живут вместе — до 70 %, по данным ВОЗ [3] . В РФ в среднем выявляется до 500 случаев в год [11] . Есть тенденция к повышенной заболеваемости сельских жителей и работников свиноводческих хозяйств.
Механизм передачи фекально-оральный, путь заражения пищевой. Источник инфекции и окончательный хозяин — заражённый человек, выделяющий с фекалиями яйца гельминта. Промежуточные хозяева — иногда человек, но чаще животные, которые поедают корм, загрязнённый фекалиями человека: свиньи (отсюда происходит название вида), кабаны, обезьяны, собаки, кошки.
Факторы передачи:
- При тениозе — недостаточно термически обработанное мясо свиней или диких кабанов. Наиболее опасно мясо, не прошедшее ветеринарный контроль. В этом случае человек заражается, поедая финны, т. е. зародыши червя, с инфицированным мясом.
![Мясо с личинками свиного цепня]()
- При цистицеркозе — загрязнённые яйцами пища и объекты внешней среды при несоблюдении людьми правил гигиены. Фактором передачи также может быть аутоинвазия, когда у человека с паразитом в кишечнике из-за нарушения перистальтики ЖКТ яйца из кишечника попадают в желудок. Т. е. яйца свиного цепня заразны и опасны для человека сразу, как только покидают организм с каловыми массами. Поэтому риск заражения цистицеркозом есть для любого человека, особенно если пренебрегать правилами гигиены и правилами обработки пищевых продуктов (тщательное мытьё) [1][3][5][7][11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы тениоза
Множество случаев заражения и болезни проходит бессимптомно или малосимптомно. Жалобы таких больных обычно незначительны и связаны в основном с расстройствами пищеварения. Примерно через 1-1,5 месяца от момента заражения (а может и раньше) может наблюдаться лёгкое недомогание, головокружение, слабость, нарушения сна, умеренные головные боли, раздражительность, сниженный или повышенный аппетит, тошнота, дискомфорт и несильные боли в разных отделах живота. Развиваются запоры, чередующиеся с диареей, возможен анальный зуд, больной может умеренно худеть.
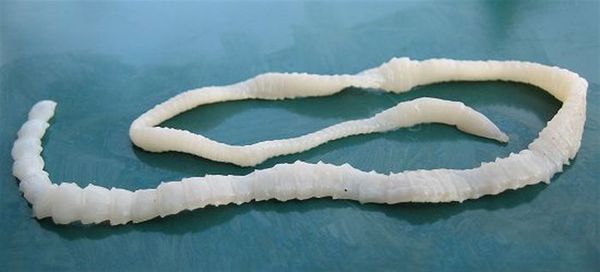
Характерной особенностью является периодическое (раз в несколько месяцев) выделение с калом оторвавшихся члеников паразита начиная с 2-3 месяцев паразитирования и так десятки лет. Их хорошо видно невооружённым глазом. Могут быть симптомы гипохромной анемии (недостатка железа): бледность кожи и слизистых, быстрая утомляемость при физической нагрузке, шум в ушах, обмороки, чувство мурашек по коже. Развивается гиповитаминоз В1 (тёмно-красный сухой язык со сглаженными сосочками). В результате отравления организма продуктами жизнедеятельности паразита, а также из-за расстройства пищеварения повышается склонность к необъяснимым высыпаниям токсико-аллергического характера на коже.
![Свиной цепень]()
Тениоз у беременных
У беременных заболевание может протекать более тяжело, что обусловлено характерными физиологическими процессами в организме женщины этого периода. Наиболее часто наблюдаются расстройства пищеварения (запоры, диарея), тошнота, рвота, снижение гемоглобина, зуд кожи, перианальный зуд. Может быть плохой набор веса у плода. Вследствие более частого нарушения желудочно-кишечной перистальтики (моторики) повышается риск заброса яиц паразита в желудок и развития цистицеркоза [1] [4] [6] [10] .
Патогенез тениоза
Во время паразитирования свиной цепень повреждает слизистую при помощи крючьев и присосок, что вызывает расстройство пищеварения и нарушает моторику кишечника. Кроме того, гельминт потребляет много важных для человека питательных веществ, микроэлементов и отравляет организм продуктами своей жизнедеятельности, что приводит к токсико-аллергическому отравлению.
При заглатывании яиц паразита извне или при рефлюксной болезни, когда нарушается моторика кишечника и яйца из кишки попадают в желудок, развивается цистицеркоз. В различных органах и тканях развиваются соединительнотканные капсулы, содержащие зародыш — цистицерк. Вокруг наблюдаются воспалительные изменения в виде аллергической реакции и дистрофически-атрофические изменения из-за механического давления на окружающую ткань.
При локализации в головном мозге вокруг капсулы наблюдается воспаление мелких сосудов и инфильтрация окружающей ткани плазматическими клетками, что вызывает расстройство движения спинномозговой жидкости (ликвора), отёк мозговой ткани, развитие менингита и энцефалита. При паразитировании в оболочках мозга у его основания возможно развитие рацемозной (ветвистой) формы цистицеркоза до 25 см в длину.
С течением времени (до 5 лет) цистицерк претерпевает дегенеративные изменения — происходит его набухание и разложение (расплавление), что сопровождается усилением токсического и местного воспалительного воздействия. Исходом гибели личиночной формы паразита является кальцификация и местное рубцевание. Специфичных симптомов при этом процессе нет, после полной гибели цистицерков болезнь заканчивается, если, они не находятся в жизненно важных органах [1] [5] [6] [9] .
Классификация и стадии развития тениоза
По Международной классификации болезней 10-го пересмотра (МКБ 10):
- Тениоз:
- B68.0 Инвазия, вызванная Taenia solium.
- B68.9 Тениоз неуточнённый (при подозрении на болезнь, но отсутствии лабораторного подтверждения).
- Цистицеркоз:
- B69.0 Цистицеркоз центральной нервной системы (судороги, эпилепсия, необъяснимая рвота).
- B69.1 Цистицеркоз глаза (нарушения зрения, слепота).
- B69.8 Цистицеркоз других локализаций.
- B69.9 Цистицеркоз неуточнённый [1][2] .
Осложнения тениоза
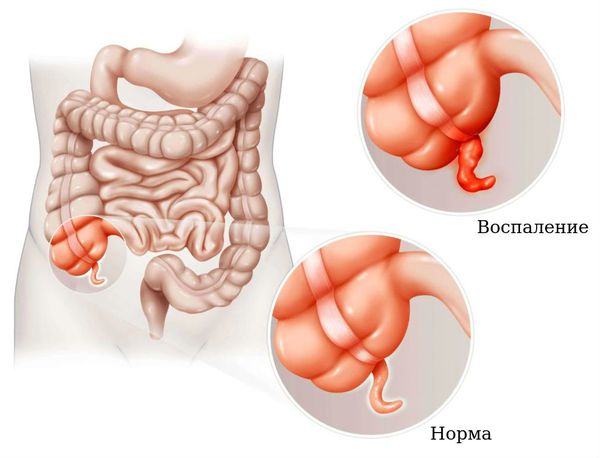
Острый аппендицит. В правой половине живота снизу постепенно нарастают боли, появляется тошнота, характерен субфебрилитет (температура тела от 37,1 до 38,0 °С). В анализе крови наблюдается нейтрофильный лейкоцитоз со сдвигом влево — повышенный уровень нейтрофилов с преобладанием незрелых форм, которые не могут в полной мере осуществлять защитную функцию.
![Аппендицит]()
Панкреатит ( воспаление поджелудочной железы) . Характеризуется тошнотой, рвотой, опоясывающими болями в животе.
Кишечная непроходимость. Симптомы — с хваткообразные боли в животе без связи с приёмом пищи, запоры, метеоризм, вздутый живот, учащение пульса, рвота, бледность кожи.
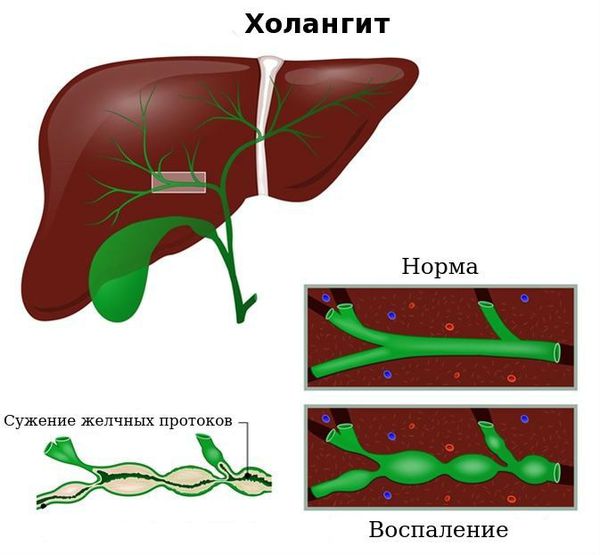
Холангит ( воспаление жёлчных протоков) . Субфебрильная или фебрильная лихорадка, выраженные боли в правом подреберье, озноб, повышенная потливость, тошнота и рвота, желтуха и кожный зуд.
![Холангит]()
Гипохромная анемия. Бледность кожи и слизистых оболочек, повышенная утомляемость, чувство мурашек и покалывания, головокружения, шум в ушах, обмороки.
Цистицеркоз. Может быть осложнением тениоза, а может быть отдельным заболеванием. В основном симптоматика проявляется при поражении центральной нервной системы (ЦНС) — головного и спинного мозга и глаз. В зависимости от локализации возникают головные боли различной интенсивности, рвота, эпилептические припадки, нарушения речи, расстройства личности, бред и галлюцинации, деменция. При поражении глаз могут наблюдаться воспалительно-дистрофические процессы в различных отделах глаз — рецидивирующие конъюнктивиты, увеиты, отслоение сетчатки, атрофия глазного яблока, что может привести к слепоте. При поражении сердца могут возникать нарушения ритма. При поражении мышц и подкожной клетчатки иногда может наблюдаться некоторая болезненность при ощупывании и приподнятость этого участка в виде подкожного плотного опухолевидного бугорка [1] [5] [5] [8] .
Диагностика тениоза
Тениоз или цистицеркоз может быть заподозрен на основании следующих признаков:
- эпиданамнез — проживание на территории развитого свиноводства, употребление плохо приготовленной свинины, низкий социально-экономический уровень страны или региона;
- расстройства пищеварения;
- астено-невротические проявления — слабость, повышенная утомляемость, эмоциональная нестабильность, раздражительность, повышенная потливость;
- выход с калом неподвижных члеников паразита;
- развитие неврологической симптоматики (эпилепсия), патологии органов зрения.
Дифференциальная диагностика
Основывается на данных анамнеза, типичном виде члеников паразита и их микроскопическом исследовании.
Лабораторная диагностика
Клинический анализ крови — изменений может не быть, иногда наблюдаются гипохромная анемия, умеренное повышение эозинофилов, повышение скорости оседания эритроцитов (СОЭ), редко выявляется небольшое повышение лейкоцитов за счёт сегментоядерных клеток (наиболее большой группы иммунных клеток).
Общий анализ мочи — как правило, без отклонений.
Биохимический анализ крови — возможны отклонения при развитии осложнений:
- При холангитах — повышение маркеров нарушения выработки или оттока желчи: АСТ, ГГТ, ЩФ, общего билирубина.
- При панкреатитах — повышение амилазы.
- При поражении сердца — повышение ЛГД и КФК-МВ.
Серологические специфические исследования:
- Иммуноферментный анализ (ИФА) антител IgG — в основном применяются с целью диагностики внекишечного поражения — цистицеркоза, результаты могут быть ложноположительными;
- Иммунный блоттинг — более точный метод лабораторного исследования сыворотки крови на присутствие антител , который применяют для подтверждения результатов ИФА. Этот метод позволяет снизить число ложных результатов, но в РФ он недоступен.
ПЦР кала — выявление антигенов свиного цепня. Это достаточно чувствительный метод, однако может дать ложноотрицательный результат ввиду ограниченного количества материала в кале.
Копроовоскопия — микроскопическое изучение кала с целью обнаружения яиц и зрелых члеников паразита. По яйцам невозможно установить точный диагноз, т. к. они очень похожи на яйца других представителей этого рода, проводится не менее трёх раз в разные дни. Для определения вида паразита необходимо исследование члеников.
Инструментальная диагностика
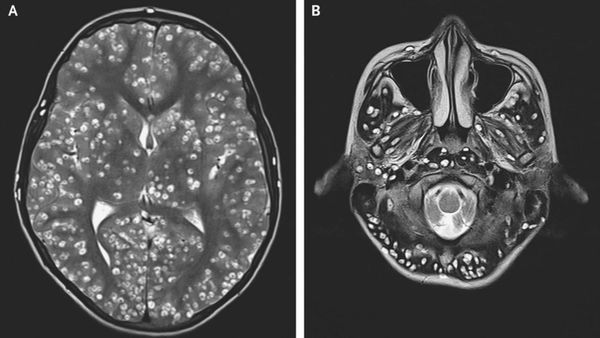
Компьютерная (КТ) и магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ), прямая офтальмоскопия — применяются для выявления цистицеркоза. КТ лучше выявляет кальцификаты цистицерков (особенно небольшие). МРТ больше подходит для обнаружения цистицерков в некоторых трудновизуализируемых местах мозга, также МРТ указывает на местные окружающие изменения (отёк) и возможную гибель паразита.
![Цистицеркоз головного мозга на МРТ]()
Исследования спинномозговой жидкости при поражении цистицерками ЦНС (лимфоцитарный плеоцитоз, увеличение уровня эозинофилов, белка).
Биопсия — морфологическое исследование биоптатов при оперативном вмешательстве [1] [3] [6] [10] .
Лечение тениоза
Госпитализации подлежат больные с тяжёлыми сопутствующими заболеваниями, а также больные с цистицеркозом ЦНС и глаз. Остальные больные могут лечиться амбулаторно.
В качестве этиотропной терапии (направленной на уничтожение возбудителя) применяется Празиквантел и Никлозамид. Есть данные об эффективности Альбеназола, но они ограничены. Продолжительность лечения — 3 дня.
При лечении цистицеркоза выбор способа уничтожения паразита зависит от его локализации и количества. При локализации под кожей и в тканях (кроме ЦНС и глаз) лечение, как правило, не проводят, так как риск последствий от приёма препарата выше пользы от лечения. Однако, если наличие паразита ведёт к каким-то физическим и эстетическим недостаткам, лечение назначается.
При локализации цистицерков в ЦНС и глазах лечение проводят только в условиях неврологического стационара, применяются Празиквантел и Альбендазол в сочетании с глюкокортикостероидами (т. к. есть риск местного воспаления и повреждения нервной системы и глаз).
В качестве мер патогенетической и симптоматической терапии при тениозе могут назначаться средства нормализации моторики кишечника (прокинетики) и микрофлоры кишечника (пре- и пробиотики).
При цистицеркозе головного мозга применяют противосудорожные препараты.
Возможно хирургическое лечение (удаление цистицерков при поражении головного и спинного мозга).
Контроль излеченности тениоза:
- визуальный — осмотры кала (о выздоровлении говорит отсутствие периодического отделения члеников червя);
- 4 отрицательных анализа кала на яйца гельминтов с интервалом в 1 месяц [2][4][5][8] .
Прогноз. Профилактика
При изолированном тениозе прогноз благоприятный. При развитии осложнений, особенно цистицеркозе ЦНС и глаз, прогноз серьёзный: возможно развитие тяжёлых стойких поражений (эпилепсия, слепота) и летальный исход.
Тениоз – кишечная паразитарная инвазия, вызываемая тремя видами ленточных червей: Taenia solium (свиной цепень), Taenia saginata (бычий цепень) и Taenia asiatica.
Заражение T. saginata или T. asiatica происходит в результате потребления не прошедших надлежащую термическую обработку инфицированного говяжьего мяса или свиной печени соответственно, однако тениоз, вызванный T. saginata или T. asiatica, не представляет серьезной опасности для здоровья человека. Поэтому данный информационный бюллетень посвящен только T. solium, его механизмам передачи и его влиянию на здоровье.
Причиной заражения ленточными червями T. solium является потребление сырой или не прошедшей надлежащую термическую обработку свинины. Заражение T. solium вызывает мало клинических симптомов. Яйца ленточного червя, присутствующие в фекалиях его носителя, могут инфицировать свиней. Яйца T. solium могут также попадать в организм человека (фекально-оральным путем или в результате потребления зараженной пищи или воды), вызывая инфицирование тканей личинками паразита (цистицеркоз человека).
Цистицеркоз может вызывать крайне тяжелые последствия для здоровья. Личинки плоского червя (цистицерки) способны развиваться в мышцах, коже, глазах и центральной нервной системе. В случае развития личинок в головном мозге развивается нейроцистицеркоз (НЦЦ). Его симптомы включают сильные головные боли, слепоту, судороги и эпилептические припадки и могут приводить к смерти больного.
Нейроцистицеркоз является наиболее частой предотвратимой причиной эпилепсии в мире и, по оценкам, является причиной 30% всех случаев эпилепсии в эндемичных странах. В некоторых общинах 70% случаев эпилепсии могут быть ассоциированы с нейроцистицеркозом. В бедных и отдаленных районах, где распространено это заболевание, возможности диагностики и лечения эпилепсии крайне ограничены, что создает условия для значительной стигматизации больных, особенно девочек и женщин (т. к. эпилепсию часто ассоциируют с колдовством).
Цистицеркоз является серьезной проблемой для здоровья и благополучия членов ведущих натуральное хозяйство общин в развивающихся странах Африки, Азии и Латинской Америки. Он также приводит к снижению рыночной стоимости свинины и делает свинину небезопасной для употребления в пищу. В 2015 г. Справочная группа ВОЗ по эпидемиологии бремени болезней пищевого происхождения признала T. solium одной из основных причин смерти от болезней пищевого происхождения, причем совокупное бремя болезни оценивается как значительное, на уровне 2,8 миллиона лет жизни, скорректированных на инвалидность (DALY). Общее число людей, страдающих НЦЦ, включая как симптоматические, так и бессимптомные случаи, по оценкам, составляет от 2,56 миллиона до 8,3 миллиона человек исходя из имеющихся данных о диапазоне распространенности эпилепсии. Хотя 70% пациентов, страдающих эпилепсией, при правильном лечении могли бы вести нормальную жизнь, по причине нищеты, отсутствия информации о болезни, неразвитой инфраструктуры здравоохранения или отсутствия доступа к лекарственным средствам 75% больных получают плохое лечение или не получают его вовсе.
Симптоматика
Симптоматика тениозов, вызываемых T. solium, T. saginata или T. asiatica, как правило, слабо выражена и неспецифична. Примерно через восемь недель после употребления в пищу мяса, содержащего цистицерки, в кишечнике завершается полное развитие ленточных червей, в связи с чем у больного могут возникнуть боли в области живота, тошнота, диарея или запоры.
Эти симптомы могут сохраняться до уничтожения червей в результате лечения; в противном случае они могут жить в организме несколько лет. Считается, что при отсутствии лечения глистные инвазии, вызываемые ленточными червями T. solium, обычно длятся около 2–3 лет.
Продолжительность инкубационного периода цистицеркоза, обусловленного инвазией T. solium, может быть разной, и заболевание может сохранять бессимптомное течение на протяжении многих лет.
В некоторых эндемичных районах (особенно в Азии) у инфицированных могут возникать заметные на глаз или ощутимые при пальпации узелки под кожей. Для нейроцистицеркоза характерно возникновение целого ряда симптомов и клинических признаков в зависимости от числа, размера, стадии и локализации патологических изменений, а также от иммунной реакции организма хозяина, хотя иногда он может иметь и бессимптомное течение. К возможным симптомам относятся хронические головные боли, слепота, судороги (эпилепсия, если приступы имеют регулярный характер), гидроцефалия, менингит и симптомы, вызванные наличием очагов поражения в полостях центральной нервной системы.
Лечение
Важной мерой профилактики НЦЦ и борьбы с распространением паразита является лечение тениоза, вызываемого Taenia solium. Лечение может быть индивидуальным или проводиться в рамках профилактической химиотерапии в зависимости от местных условий и применяемых методов борьбы с заболеванием. Для лечения тениоза назначают разовую дозу празиквантела (10 мг/кг) или никлозамида (взрослым и детям старше 6 лет – 2 г; детям в возрасте 2–6 лет –1 г). Также может назначаться альбендазол в дозировке 400 мг/сут в течение 3 дней подряд. Рекомендации и важные указания по использованию этих препаратов для профилактической химиотерапии тениоза приводятся Рекомендациях ВОЗ/ПАОЗ по ведению профилактической химиотерапии в целях борьбы с тениозом, вызываемым T. solium.
У больных нейроцистицеркозом разрушение кист может вызывать воспалительную реакцию, поэтому для лечения требуется специфическая терапия, которая может включать продолжительный прием празиквантела и/или альбендазола в большой дозировке в сочетании с поддерживающей терапией кортикостероидами и/или противоэпилептическими средствами и, в некоторых случаях, с хирургическим вмешательством. Дозировка и продолжительность медикаментозного лечения могут быть очень разными и зависят главным образом от числа, размера, локализации и стадии развития кист, наличия воспалительного отека в местах их расположения, остроты и тяжести клинических симптомов и признаков. Более подробная информация для медицинских учреждений приводится в рекомендациях ВОЗ по ведению тениоза, вызванного Т. solium.
Профилактика и контроль
Для профилактики, контроля и потенциальной элиминации T. solium необходимо принимать целый ряд мер по защите здоровья населения, в том числе ветеринарного, медицинского и экологического характера. Существует ряд мероприятий по борьбе с T. solium, которые могут осуществляться в разных сочетаниях. На состоявшемся в 2009 г. совещании экспертов был составлен следующий перечень мероприятий:
Основные мероприятия для получения быстрого результата:
- лечение больных тениозом;
- мероприятия в популяциях свиней (вакцинация и антигельминтное лечение);
- санитарное просвещение местного населения, в том числе по вопросам гигиены и безопасности пищевых продуктов;
- улучшение санитарных условий – прекращение практики дефекации в необорудованных местах;
Меры, требующие более глубоких социальных изменений:
- улучшенная практика свиноводства (исключение вольного выпаса свиней);
- усиление ветеринарно-санитарного контроля мяса и совершенствование методов переработки мясопродуктов.
Деятельность ВОЗ
Содействие более эффективному ведению пациентов с нейроцистицеркозом
Одним из наиболее распространенных клинических признаков у пациентов с нейроцистицеркозом (НЦЦ) является эпилепсия. ВОЗ признает, что люди, страдающие эпилепсией, часто становятся объектом стигматизации и дискриминации. ВОЗ настоятельно призывает государства-члены содействовать разработке и реализации стратегий оказания помощи при эпилепсии и содействовать принятию мер, направленных на предотвращение причин эпилепсии (резолюция WHA68.20 (2015 г.)). Для содействия повышению качества клинического ведения случаев ВОЗ опубликовала рекомендации по оказанию помощи больным нейроцистицеркозом, вызванным Taenia solium.
Предоставление рекомендаций по созданию более совершенных средств диагностики и оказание странам поддержки в наращивании диагностического потенциала
Для обнаружения яиц Taenia и, следовательно, районов, которые могут быть эндемичными по этому паразиту, могут применяться фекальные скрининговые тесты, в частности метод Като-Кац, однако данный тест не является видоспецифичным и требует подтверждения положительных образцов на T. solium.
Золотым стандартом диагностики НЦЦ является визуализация.
При этом сохраняется потребность в создании более совершенных, простых в использовании и недорогостоящих средств диагностики инвазии, вызванной Taenia solium. ВОЗ разработала целевые профили продукции (ЦПП) для средств диагностики НЦЦ, тениоза и свиного цистицеркоза, которые были опубликованы в 2017 г.
Поддержка стран в их усилиях по борьбе с цистицеркозом
Страны, затронутые цистицеркозом, обращаются к ВОЗ с просьбой оказать поддержку в их работе по борьбе с этим заболеванием. Ниже приводятся некоторые из принятых мер.
Выявление (картирование) эндемичных областей. Одним из первых шагов по борьбе с этой болезнью является выявление общин или эндемичных районов, которые должны быть объектом мероприятий. ВОЗ подготовила протокол составления перечня таких районов, который содержит представленный в формате Excel инструмент для оценки уровня риска и выявления районов с высоким уровнем риска эндемичности по T. solium.
Содействие валидации программ по борьбе с Т. Solium. Ряд стран реализует пилотные программы, сопровождающиеся обсервационными исследованиями для оценки их эффективности и доработки стратегий; примером служит экспериментальный проект на Мадагаскаре.
В течение жизненного цикла T. solium свиньи выступают в качестве промежуточных хозяев паразита. В рамках комплексной стратегии, направленной на прерывание цикла передачи паразита, важно принимать меры по борьбе с тениозом у свиней.
Продвижение многосекторального подхода с участием ключевых партнеров. В рамках Трехстороннего партнерства ВОЗ тесно сотрудничает с организациями-партнерами, такими как Всемирная организация охраны здоровья животных (МЭБ) и Продовольственная и сельскохозяйственная организация Объединенных Наций (ФАО), в интересах содействия в проведении ветеринарных мероприятий и развития междисциплинарного сотрудничестве в области борьбы с T. solium с конечной целью предотвратить страдания людей, вызванные НЦЦ.
Содействие в проведении ветеринарных мероприятий. К конкретным контрольно-профилактическим мероприятиям в популяциях свиней относятся внедрение надлежащих методов ведения сельского хозяйства, вакцинация свиней вакциной TSOL18 и их лечение оксфендазолом. Вакцинация обеспечивает защиту свиней от инфицирования паразитами, а оксфендазол позволяет излечивать животных, инвазированных на момент вакцинации, причем оба эти мероприятия можно совмещать. В сотрудничестве с ветеринарными органами, а также ключевыми партнерами в секторе животноводства, ВОЗ оказывает поддержку в проведении пилотных проектов по проведению контрольно-профилактических мероприятий в отношении популяций свиней, необходимых для достижения устойчивых в долгосрочной перспективе результатов.
Повышение качества эпидемиологических данных по T. solium
Для оценки бремени болезни, принятия мер по борьбе с заболеванием и оценки их результативности основополагающее значение имеет наличие надежных эпидемиологических данных. Как и в случае с другими забытыми болезнями, таких данных крайне мало. ВОЗ активно занимается сбором и анализом данных о географическом ареале и факторах риска распространения T. solium, включая данные о масштабах и характеристиках свиноводства, безопасности пищевых продуктов и санитарных условиях. Эта информация поступает в Глобальную обсерваторию здравоохранения ВОЗ.
Категории МКБ: Амебиаз (A06), Анкилостомоз (B76.0), Аскаридоз (B77), Дикроцелиоз (B66.2), Дифиллоботриоз (B70.0), Другие инвазии, вызванные цестодами (B71), Инвазия, вызванная taenia saginata (B68.1), Инвазия, вызванная taenia solium (B68.0), Некатороз (B76.1), Описторхоз (B66.0), Стронгилоидоз неуточненный (B78.9), Токсоплазмоз (B58), Трихинеллез (B75), Трихуроз (B79), Фасциолез (B66.3), Цистицеркоз (B69), Энтеробиоз (B80)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
ДЕПАРТАМЕНТ ПРОФИЛАКТИКИ ЗАБОЛЕВАНИЙ И ГОСУДАРСТВЕННОГО САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКОГО НАДЗОРА
КЫРГЫЗСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ ИНСТИТУТ ПЕРЕПОДГОТОВКИ И ПОВЫШЕНИЯ КВАЛИФИКАЦИИ
КЫРГЫЗСКО-РОССИЙСКИЙ СЛАВЯНСКИЙ УНИВЕРСИТЕТ им. Б.Н.ЕЛЬЦИНА
ДИАГНОСТИКА, ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙКлинические протоколы
Клинические протоколы (КП) по диагностике, профилактике и лечению паразитарных заболеваний приняты Экспертным советом по оценке качества клинических руководств/протоколов от 15.12.2017 г. и утверждены приказом Министерства здравоохранения Кыргызской Республики (МЗ КР) № 42 от 18 января 2017 г.
Клиническая проблема
Кишечные гельминтозы, протозоозы и тканевые паразитозыНазвание документа
Диагностика, профилактика и лечение паразитарных заболеванийЭтапы оказания помощи
1-3 уровни медицинской помощиКлинические протоколы применимы
к пациентам с кишечными гельминтозами, протозоозами и тканевыми паразитозами.Целевые группы
Врачи-инфекционисты, семейные врачи, педиатры, аллергологи, окулисты, пульмонологи, эпидемиологи, паразитологи, лабораторные специалисты, организаторы здравоохранения, специалисты Фонда обязательного медицинского страхования (ФОМС), ординаторы, аспиранты, студенты и др.Планируемая дата обновления
Проведение следующего пересмотра КП планируется в 2020 г., либо раньше, по мере появления новых ключевых доказательств по лабораторной, клинической диагностике и/или лечению паразитарных болезней.В связи с тем, что новая стратегия по противорецидивной, консервативной терапии эхинококкоза и альвеококкоза находится на стадии разработки, клинические протоколы лечения данных личиночных гельминтозов исключены из данного сборника протоколов. После рассмотрения экспертным советом и утверждения МЗ КР, они будут изданы как дополнение к данному сборнику. В процессе апробации и рецензирования клинического протокола были получены комментарии и рекомендации, которые были учтены при его доработке.
Ожидаемый результат от внедрения данного клинического протокола
Внедрение в практическое здравоохранение профилактического лечения круглых червей – нематодов у всех членов семьи, включая беременных женщин с 3 триместра в эпидемиологически неблагополучных регионах (область, район, село), обеспечит оздоровление от нематодозов всей семьи и предупреждению риска постоянного перекрестного инвазирования членов семьи друг от друга, а также от других членов сообщества (в детских садах, школах, коллективах и тд). Лечение женщин во время беременности приведет к оздоровлению будущей мамы и снижению риска передачи инвазии детям грудного и раннего возраста.Введение
Гельминтные инвазии в основном бывают двух типов: передаваемые через воду и передаваемые через почву ‒ геогельминты. Последние принадлежат к двум группам: нематодам (круглые черви) и платигельминтам (плоские черви) и живут в кишечнике человека, ежедневно выделяя тысячи яиц, которые попадают в почву с фекалиями инфицированных людей. При этом, яйца проглатываются детьми, которые берут грязные пальцы в рот после игр на земле (контакт с почвой); вместе с овощами, если овощи, не моются, не очищаются и не готовятся надлежащим образом; с водой из загрязненных источников и т. д. 1 .После развития зрелых гельминтов в организме человека, они могут вызвать нарушение переваривания жиров, снижение абсорбции витаминов (особенно витамина А), временную непереносимость лактозы, снижение гемоглобина и железа, подавление аппетита и иммунной реакции, оказывают воздействие на рост, вес и познавательные функции инфицированных детей. Некоторые нематоды, в частности Trichuris trichiura, присасываются в слизистую оболочку кишечника и питаются кровью. Они выделяют антикоагулянты, вследствие чего повреждения кровоточат, что в итоге вызывает железодефицитную анемию.
Таким образом, паразиты могут быть опасными как для здоровья каждого человека, так и для всего сообщества в целом, в связи с чем большинство стран мира осуществляют различные программы, рекомендованные ВОЗ по профилактике и лечению паразитозов среди населения, особенно среди групп риска 1
Стратегия ВОЗ по борьбе с геогельминтами 1
ВОЗ рекомендует проводить ПЛ раз в год в случае, если распространенность гельминтозов, передаваемых через почву превышает 20% и дважды в год в случае, если этот показатель в сообществе превышает 50%.Данная стратегия преследует глобальную цель – профилактическое лечение (ПЛ), по меньшей мере, 75% всех детей школьного возраста, подвергающихся риску заболевания геогельминтами. Направлена на профилактику и установление контроля над заболеваемостью геогельминтами путем проведения периодического ПЛ населения без предварительного индивидуального диагностического исследования всех людей из групп риска (дети дошкольного возраста, дети школьного возраста, включая подростков, а также беременные женщины со 2-го триместра) в эндемичных районах. Освобождение организма от гельминтов, путем ПЛ приводит к улучшению аппетита, что может способствовать увеличению роста и прибавки веса, также снижает заболеваемость и бремя болезни, вызванное наличием паразитов.
Важно отметить, что прием препаратов, используемых для ПЛ, детьми в возрасте до 12-месячного возраста не рекомендуется, так как безопасность и эффективность этих препаратов у детей данной возрастной группы не были подтверждены.
Профилактическое лечение однократной дозой альбендазола (400 мг) или мебендазола (500 мг) рекомендуется для беременных женщин после первого триместра, проживающих в районах, где распространенность нематодозов и/или трихоцефалеза составляет 20% или более (40% и более среди беременных женщин) и где анемия является серьезной проблемой общественного здравоохранения (условная рекомендация, среднее качество доказательств) 2 или в качестве лечения инфицированных беременных женщин в неэндемичных районах 3 .
Рекомендуемые ВОЗ лекарственные средства: альбендазол (400 мг) и мебендазол (500 мг) — эффективны, недороги и просты для распространения немедицинским персоналом (например, учителями). Они прошли экстенсивное тестирование на безопасность и использовались среди миллионов людей, при этом наблюдалось лишь незначительное количество умеренных побочных эффектов.
Тениоз – гельминтоз, обусловленный паразитированием в тонком кишечнике свиного цепня и характеризующийся признаками расстройства пищеварения и астено-невротическими проявлениями. Течение тениоза сопровождается снижением аппетита, болями в животе, тошнотой, рвотой, нарушением стула, головокружением и головными болями, расстройством сна, обморочными состояниями. Опасным осложнением тениоза может явиться цистицеркоз глаз и мозга. Диагноз тениоза выставляется на основании обнаружения члеников свиного цепня в испражнениях или перианальном соскобе. В качестве специфических противогельминтных препаратов используются никлозамид, празиквантел и др.
МКБ-10
![Тениоз]()
Общие сведения
Тениоз – кишечное паразитарное заболевание из группы цестодозов, вызываемое ленточным червем - свиным, или вооруженным цепнем. В мире известны три глобальных очага, эндемичных по тениозу: азиатский (Индия, Северный Китай, Филиппины, Лаос, Южная Корея), латиноамериканский (Мексика, Колумбия, Никарагуа, Сальвадор, Гондурас) и африканский (Заир, Нигерия, Камерун), однако истинная география гельминтоза значительно шире. Заболевание распространено везде, где развито свиноводство, в т. ч. на территории России, Республики Беларусь, Украины, Прибалтики. В гиперэндемичных зонах инвазированность свиней достигает 25-35%, а зараженность людей тениозом – сотни тысяч человек.
![Тениоз]()
Причины тениоза
Тениоз, как и тениаринхоз, вызывается ленточным паразитом из семейства Taeniidae (тениид), поэтому оба заболевания относятся к тениидозам человека. Taenia solium (свиной, или вооруженный цепень) – крупный гельминт, длина взрослой особи которого достигает 2-4 метров. Тело гельминта состоит из головки с присосками и крючьями, шейки и многочисленных (до 1000 штук) члеников четырехугольной формы, каждый из которых содержит 30-50 тыс. яиц. Внутри каждого яйца свиного цепня содержится шестикрючный зародыш (онкосфера), являющийся инвазионным. Отторгающиеся от тела гельминта зрелые членики выделяются с фекалиями человека во внешнюю среду, где яйца рассеиваются по почве.
Для полного цикла развития свиного цепня необходима смена двух хозяев. Промежуточным хозяином для возбудителя тениоза служат домашние свиньи или дикие кабаны, в организм которых инвазионные яйца попадают вместе с кормом или землей. В пищеварительном тракте свиней из яиц высвобождаются онкосферы, которые проникают в кровоток, разносятся по организму и оседают в мышечной ткани. Здесь через 2-2,5 месяца зародыши превращаются в цистицерки, или финны - личиночные пузырьки, внутри которых расположена головка (сколекс), вооруженная крючьями. В организме свиньи цистицерки могут находиться до 3-6 лет; позднее они кальцинируются и погибают. В некоторых случаях промежуточным хозяином свиного цепня может выступать человек, у которого личинки гельминта вызывают опасное заболевание - цистицеркоз.
Последующие стадии развития и окончательное паразитирование свиного цепня связано с человеком. Заражение тениозом происходит при поедании свинины или мяса диких кабанов, инвазированного цистицерками. В тонком кишечнике человека из личиночного пузырька выходит головка гельминта, которая с помощью присосок и крючьев фиксируется к стенке кишки и спустя 2-2,5 месяца, по мере отрастания члеников, превращается в половозрелого гельминта.
Таким образом, ведущими факторами заражения тениозом являются мясо свиней, плохо термически обработанное, не прошедшее ветеринарный контроль, иногда - загрязненные цистицерками руки или вода. Механизм инфицирования – алиментарный, пути заражения – пищевой или водный. Больной тениозом человек представляет эпидемиологическую опасность, поскольку может заразить самого себя и окружающих личиночной стадией цепня – цистицеркозом скелетных мышц, головного мозга, глаз. Основу патологических реакций при кишечном тениозе составляют механическое травмирование слизистой оболочки тонкой кишки присосками и крючками, токсико-аллергические реакции, поглощение гельминтом питательных веществ. Паразитирование взрослых гельминтов в кишечнике человека может длиться десятки лет.
Симптомы тениоза и цистицеркоза
Тениоз может протекать со слабо выраженными неспецифическими симптомами или с их практически полным отсутствием. В клинически выраженных случаях развиваются диспепсический, абдоминальный и астено-невротический синдромы. Симптоматика возникает примерно через 6-8 недель после проглатывания цистицерков. Ранние жалобы больных тениозом включают тошноту, рвоту, расстройство стула (диарею или запоры), отсутствие аппетита, потерю массы тела. Боли в животе могут быть несильными, ноющими либо интенсивными, схваткообразными. Нередко пациентов, страдающих тениозом, беспокоит анальный зуд. Признаки астено-невротического синдрома представлены головокружением, головными болями, раздражительностью, нарушением сна, обмороками. Изменения периферической крови характеризуются эозинофилией и железодефицитной анемией. Осложнения тениоза возникают редко, однако могут включать такие серьезные патологические состояния, как острый аппендицит, кишечную непроходимость, панкреатит, холангит.
Во время рвоты в желудок больного тениозом могут забрасываться членики свиного цепня, содержащие инвазионные яйца. Освободившиеся из яиц онкосферы с кровотоком мигрируют по организму, оседая в мышцах и внутренних органах. Так происходит эндогенное заражение цистицеркозом – внекишечной формой тениоза, вызываемой цистицерками - личинками свиного цепня. По месту паразитирования цистицерков выделяют цистицеркоз головного мозга, глаз, кожи, сердца, легких.
На цистицеркоз мозга приходится 60% случаев внекишечного тениоза. Поражение больших полушарий сопровождается гидроцефалией и церебральной гипертензией. Больные испытывают приступы головокружения и головных болей, страдают расстройствами чувствительности, нарушениями речи, эпилептическими припадками. В эндемичных районах цистицеркоз является самой частой причиной эпилепсии среди местного населения. При цистицеркозе головного мозга могут отмечаться психические нарушения - возбуждение, депрессия, галлюцинаторно-бредовые идеи. В случае попадания цистицерков в желудочковую систему (чаще IV желудочек) мозга развивается синдром Брунса (интенсивные приступы головной боли и рвоты, вызванные изменением положения головы), нарушения сердечной деятельности и сознания. При цистицеркозе основания головного мозга развивается клиническая картина базального менингита, сопровождаемая рвотой, головной болью, брадикардией, поражением черепных нервов.
Следующей по частоте формой внекишечного тениоза является цистицеркоз глаз. Личинки могут проникать в конъюнктиву, стекловидное тело, переднюю камеру, сетчатку, вызывая воспалительные и дистрофические изменения. Цистицеркоз глаз может проявляться упорными конъюнктивитами, увеитами, ретинитами, нередко приводящими к атрофии глазного яблока, отслойке сетчатки и слепоте. Цистицеркоз легких протекает малосимптомно и диагностируется на основании рентгенологических находок. Для паразитарного поражения сердца характерно нарушение сердечного ритма. Наиболее благоприятное течение среди всех форм внекишечного тениоза имеет цистицеркоз кожи. В этом случае в местах оседания личинок образуются опухолевидные подкожные образования.
Диагностика и лечение тениоза
Пациенты с подозрением на цистицеркоз нуждаются в более углубленном обследовании с привлечением специалистов неврологов, офтальмологов, пульмонологов, кардиологов, дерматологов. Наряду с гельминтологическим обследованием, по показаниям больным проводится КТ головного мозга, краниография, исследование цереброспинальной жидкости, биомикроскопия, офтальмоскопия, рентгенография легких, ЭКГ, гистологическое исследование биоптатов кожи и другие исследования. Из методов специфической диагностики при цистицеркозе используются серологические реакции (РСК, РНГА, ИФА, НРИФ), позволяющие выявить антитела к антигенам свиного цепня. Цистицеркоз необходимо дифференцировать, прежде всего, от опухолей головного мозга, эхинококкоза.
Дегельминтизация больных тениозом осуществляется в стационарных условиях. С этой целью назначаются препараты празиквантел, никлозамид, экстракт мужского папоротника, семя тыквы; вторым этапом (через 1-2 часа) выдается солевое слабительное для удаления члеников с яйцами гельминта. Для исключения антиперистальтики и эндогенной аутоинвазии следует избегать возникновения рвоты. После курса противогельминтного лечения тениоза проводится 4-хкратное контрольное исследование кала с интервалом в один месяц. Лечение цистицеркоза головного мозга и глаз (при наличии одиночных цистицерков) хирургическое с одновременной этиотропной терапией.
Прогноз и профилактика тениоза
При кишечной инвазии течение тениоза доброкачественное, однако после излечения не исключается повторное заражение. Цистицеркоз кожи имеет благоприятный прогноз; в случае поражения поражении глаз и ЦНС исход зависит массивности инвазии и локализации цистицерков. Диспансерное наблюдение за больным, перенесшим тениоз, осуществляется в течение 2-х лет.
Профилактика тениоза диктует необходимость приобретения свинины только в магазинах или на рынках, где осуществляется ветеринарно-санитарная экспертиза мясной продукции. В пищу можно употреблять только хорошо прожаренное (проваренное, запеченное) мясо; дегустация сырого свиного фарша должна быть исключена. По эпидемическим показаниям проводится обследование лиц, занятых уходом за свиньями. Профилактика цистицеркоза требует соблюдения норм личной гигиены (мытье рук после посещения туалета, контакта с землей, перед приемом пищи и т. д.).
Читайте также: