Терапия гкс при лишае
Обновлено: 24.04.2024
Розовый лишай Жибера (питириаз розовый, болезнь Жильбера, розеола шелушащаяся, pityriasisrosea) – это островоспалительное кожное заболевание предположительно инфекционно-аллергической и вирусной природы, характеризующееся появлением распространенной эритематозно-сквамозной сыпи, сезонностью (преимущественно в осеннее и весеннее время) и склонностью к самопроизвольному разрешению.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L42 | Питириаз розовый [Жибера] |
Дата разработки/пересмотрапротокола:2017 год.
Сокращения, используемые в протоколе:
| РКИ | – | рандомизированные клинические исследования |
| УД | – | уровень доказательности |
| ОРВИ | – | острая респираторная вирусная инфекция |
| ПМСП | – | первичная медико-санитарная помощь |
| КВД | – | кожно-венерологический диспансер |
| СВА | – | семейно-врачебная амбулатория |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ГКС | – | глюкокортикостероиды |
Пользователи протокола: врачи общей практики, педиатры, терапевты, дерматовенерологи.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика |
Классификация
Атипичные формы:
− уртикарная;
− везикулёзная;
− папулёзная;
− фолликулярная;
− милиарная;
− кольцевидный окаймленный лишай Видаля (гигантский).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ [3,5,25-27]
Диагностические критерии
Жалобы и анамнез:
Жалобы:
· высыпания на коже;
· шелушение в области высыпаний;
· зуд различной интенсивности.
Анамнез заболевания:
· розовый лишай чаще поражает лиц среднего и молодого возраста, а также подростков (реже пожилых людей и детей младшего возраста);
· характерна сезонность заболевания (осень, весна);
· определяется предшествующее иммунодефицитное состояние (на фоне инфекционных болезней, приёма глюкокортикостероидов, цитостатиков, переохлаждения, беременность и др.);
· возможно наличие продромальных симптомов перед появлением кожной сыпи в виде недомогание, слабости, снижение аппетита и работоспособности, головокружения, головных болей, артралгии, миалгии, повышения температуры тела; заболевание не рецидивирует.
Лабораторные исследования [3,5]:
· общий анализ крови (лейкоцитоз, ускорение СОЭ);
· общий анализ мочи (возможно присутствие следов белка);
· микрореакция (проводится с целью дифференциальной диагностики для исключения вторичного сифилиса);
· микроскопическое исследование соскоба гладкой кожи (проводится с целью дифференциальной диагностики для исключения микоза кожи);
· гистологическое исследование биоптата кожи(при затруднении диагностики):
− при острых формах - отек сосочкового слоя дермы, периваскулярные воспалительные инфильтраты из лимфоцитов с примесью нейтрофильных и эозинофильных гранулоцитов;
− при хронических формах - небольшой акантоз, местами спонгиоз и очаговый паракератоз.
Инструментальные исследования:нет.
Показания для консультации специалистов:
· консультация терапевта – при длительных лихорадочных состояниях, для решения вопроса о назначении системнойглюкокортикостероидной терапии;
· консультация инфекциониста – с целью проведения дифференциальной диагностики с инфекционными болезнями (корь, краснуха и др.);
· консультация иммунолога – при рецидивирующих и затяжных формах течения розового лишая.

Диагностический алгоритм розового лишая
Препаратом выбора для лечения красного плоского лишая слизистой оболочки рта является дипроспан – сильнейший и наиболее безопасный кортикостероид, позволяющий достичь эффекта при небольшом числе инъекций. Целью работы явилась оценка эффективности использования дипроспана при лечении пациентов с эрозивно-язвенной формой КПЛ. Эффективность применения дипроспана была изучена у 15 больных КПЛ СОР, которые составили 1-ю группу: получали внутримышечно по 1 мл дипроспана 1 раз в месяц. 11 пациентов с эрозивно-язвенной формой составили контрольную группу. Эффективность проводимой терапии оценивали в динамике на 7, 14, 21-й дни лечения , а также через 1,5 и 2,5 месяца после лечения. Установлена высокая эффективность применения дипроспана в комплексной терапии эрозивно-язвенной формы КПЛ СОР, что было подтверждено положительной клинической динамикой у всех больных.

2. Костина И.Н. Комплексное лечение остеоартроза височно-нижнечелюстного сустава, основанное на доказательной медицине // Уральский медицинский журнал. – 2008. – № 10(50). – С. 40–46.
3. Ронь Г.И. Оценка клинической эффективности новой композиции тизоля с триамциналоном в комплексном лечении пациентов с эрозивно-язвенной формой красного плоского лишая слизистой оболочки рта / Г.И. Ронь, Г.М. Акмалова, И.В. Емельянова // Стоматология. – 2015. – № 2. – С. 13–16
4. Fitzpatrick S.G. The malignant transformation of oral lichen planus and oral lichenoid lesions. A systematic review / S.G. Fitzpatrick, S.A. Hirsch, S.C. Gordon // J. of the American Dental Association. – 2014. – 145:1. – Р. 45–56.
5. Fitzpatrick S.G. Histologic lichenoid features in oral dysplasia and squamous cell carcinoma / S.G. Fitzpatrick, K.S. Honda, A. Sattar // Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology. – 2014. – 117:4. – Р. 511–520.
6. Passeron T. Treatment of oral erosive lichen planus with 1 % pimecrolimus cream: a double-blind, randomized, prospective trial with measurement of pimecrolimus levels in the blood / T. Passeron, J.P. Lacour, Е. Fontas // J. Dermatology. – 2007. – 143:4. – Р. 472–6.
Кортикостероидные препараты системного и локального действия занимают ведущее место при лечении многих дерматозов. Широко применяются они и в стоматологической практике [2], особенно при лечении эрозивно-язвенной формы красного плоского лишая слизистой оболочки рта (КПЛ СОР) [1, 3], которая имеет высокий риск онкогенной трансформации (от 1,1 до 7 % случаев) [4], сопровождается значительной болезненностью и торпидностью течения, полиморфизмом клинических проявлений и малой эффективностью лечения. Кортикостероиды обладают противовоспалительным, иммунодепрессивным, гипосенсибилизирующим действием и, таким образом, оказывают разносторонний эффект на иммунопатологические процессы при осложненных формах КПЛ. Наряду с благоприятным терапевтическим действием для глюкокортикостероидов характерны тяжелейшие побочные эффекты, связанные с их влиянием на все виды обмена веществ – белковый, углеводный, жировой и водно-электролитный. В связи с этим препаратом выбора является дипроспан – сильнейший и наиболее безопасный кортикостероид, позволяющий достичь эффекта при небольшом числе инъекций.
Дипроспан обладает высокой глюкокортикостероидной активностью, но, в отличие от своих предшественников (гидрокортизона, преднизолона, кеналога), имеет ряд преимуществ: незначительное минералокортикостероидное действие;
– быстрое и вместе с тем пролонгированное мощное противовоспалительное и
– не вызывает местных мелкокристаллических реакций;
– не оказывает местнодистрофического действия на ткани;
– назначается как однократно, так и повторно (при наличии показаний).
Дипроспан – глюкокортикостероидный препарат, состоит из 2 частей, одна из которых (бетаметазона динатрия фосфат) оказывает немедленное, а вторая (бетаметазона дипропионат) – пролонгированное действие. Препарат выпускается в ампулах по 1 мл, которые содержат 2 мг первого и 5 мг второго вещества.
Бетаметазона динатрия фосфат – легкорастворимый компонент, который быстро всасывается в ткани и обеспечивает быстрый эффект. У бетаметазона дипропроната более медленная абсорбция, благодаря чему создается пролонгированное действие (до 3 недель).
Согласно исследованиям, проведенным фирмой-изготовителем, сравнительный противовоспалительный эффект глюкокортикостероидов (в пересчете на преднизолон) при применении гидрокортизона составляет 0,25, метилпреднизолона и триамцинолона – 1,25, бетаметазона – 6,25. В то же время бетаметазон более безопасен, чем другие глюкокортикостероиды. Индекс безопасности (доза, вызывающая кушингоид/эффективная противовоспалительная доза) для бетаметазона составляет 2,6, для гидрокортизона – 1,3, для метилпреднизолона и триамцинолона – 1,6.
Имеются сведения о применении дипроспана в виде инъекций под элементы поражения слизистой оболочки [1], применяемом в случаях тяжелого упорного течения КПЛ. Авторы указывают на сокращение сроков разрешения и эпителизации эрозивно-язвенных элементов, достижении терапевтической эффективности у 68,0–75,0 % пациентов. Однако осложнением данного метода нередко является грубое рубцевание слизистой в месте инъекций. Ограничения локального инъекционного введения кортикостероидов связано также с его болезненностью.
Целью работы явилась оценка эффективности использования дипроспана при лечении пациентов с эрозивно-язвенной формой КПЛ.
Эффективность применения дипроспана была изучена у 15 больных КПЛ СОР (средний возраст 52 года), которые составили 1-ю группу: получали внутримышечно по 1 мл дипроспана 1 раз в месяц (рис. 1). 11 пациентов (средний возраст 52 года) с эрозивно-язвенной формой составили контрольную группу. Во всех случаях лечение было комплексным и включало санацию полости рта, рациональное протезирование (замена некачественных и изготовленных из разнородных металлов ортопедических конструкций). С целью обследования и лечения сопутствующей патологии больных направляли к соответствующим специалистам, чаще всего, это терапевты, гастроэнтерологи, кардиологи, эндокринологи или клинические иммунологи.
Общая терапия для всех пациентов включала в себя назначение внутрь седативных средств – атаракса по 0,25 мг 1 раз в день, комплекса витаминов: витрум или супрадин – по 1 таблетке в день в течение 1 месяца, иммуномодулирующего препарата ликопид 10 мг 1 раз в день в течение 10 дней, антигистаминного препарата цетрин – по 1 таблетке ежедневно в течение 14 дней.
Местная терапия включала при необходимости – обезболивание СОР 5 % анестезиновой эмульсией, антисептическую обработку 0,2 % раствором хлоргексидина, аппликации ферментов (трипсина), смазывание пораженных участков холисал-гелью. Затем в обеих группах использовали аппликации кератопластического средства – солкосерил адгезивной пасты.
Эффективность проводимой терапии оценивали в динамике на 7, 14, 21-й дни лечения, а также через 1,5 и 2,5 месяца после лечения по следующим параметрам:
А. Уменьшение или исчезновение субъективных ощущений в полости рта (болевой синдром, жжение) по визуально-аналоговой шкале боли (VAS). Для этого при каждом посещении больным предлагалось оценить в баллах наличие спонтанной и возникающей при приеме пищи боли в СОР в диапазоне от 0 (нет боли) до 4 (сильные боли) [5].
Б. Сокращение размеров или исчезновение очагов поражения по клинической оценке для измерения очагов поражения [6].
0 – нет поражения, 1 – наличие белых папул без воспаления, 2 – папулы с гиперемией на СОР, 3 – гиперкератоз с эрозивными участками менее чем 1 см, 4 – гиперкератоз с эрозивной площадью более 1 см, 5 – гиперкератоз с эрозивной площадью более 1 см и язвенным поражением.
Результаты данных обработаны стандартными методами вариационной статистики, с использованием программных пакетов статистической обработки Statistica 6.0 for Windows. Оценку достоверности различий (р) между группами определяли с помощью критерия Стьюдента (t).
Результаты исследования и их обсуждение
Через 7–10 дней после первой инъекции прекращалось появление новых элементов, за несколько дней до этого исчезала боль, на 21-й день лечения значение симптома боли у всех больных в основной группе оставалось низким и составило 1,12 ± 0,57 баллов, что в 2,1 раза меньше, чем в группе сравнения, где VAS составила 2,34 ± 0,54 балла, где у 59 % больных до конца лечения сохранялись жжение, чувство стянутости, иногда боль при приеме пищи.
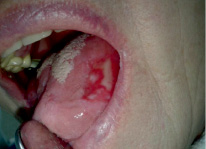
Рис. 1. Пациентка Ш. Эрозивно-язвенная форма КПЛ, до лечения
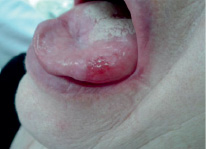
Рис. 2. Пациентка Ш., после лечения
Выводы
Установлена высокая эффективность применения дипроспана в комплексной терапии эрозивно-язвенной формы КПЛ СОР, что было подтверждено положительной клинической динамикой у всех больных (100 %).
Рецензенты:

1. Абрамова Е.И. Красный плоский лишай в полости рта. Автореф. дис. . канд. мед. наук. — М., 1996. — 21 с.
2. Безрукова И.В. Красный плоский лишай слизистой оболочки полости рта: аспекты клинической диагностики и современные подходы к лечению / И.В.Безрукова. Клиническая стоматология. — 1999. — № 1. — С. 34–37.
3. Иванова Е.В. Плоский лишай слизистой оболочки полости рта – новые подходы к диагностике и патогенетической терапии: Автореф. дис. . д-ра мед. наук. — М., 2003. — 22 с.
4. Машкиллейсон А.Л. Предраковые заболевания слизистой оболочки полости рта и красной каймы губ. – М., 1984. — С. 323–348.
5. Петрова Л. В. Клиника, патогенез и лечение красного плоского лишая слизистой оболочки полости рта: Автореф. дис. . д-ра мед. наук. — М., 2002. — 42 с.
6. Рабинович О. Ф. Иммунологические аспекты патогенеза красного плоского лишая слизистой оболочки рта (клиника, диагностика, лечение): Автореф. дис. . д-ра мед. наук. — М., 2001. — 39 с.
7. Ошибки в дерматологии / О.К.Шапошников, А.Я. Бракловский, И.М. Разнатовский, В.И. Самцов // Л., Медицина. – 1987. – 208 с.
8. C. Scully, M. Carrozzo. Oral mucosal disease: Lichen planus / British Journal of Oral and Maxillofacial Surgery. — 2008. — № 46. — Р. 15–21.
Красный плоский лишай (КПЛ) - это хроническое воспалительно-дистрофическое заболевание, поражающее кожные покровы и слизистые оболочки и характеризующееся такими клиническими особенностями, как рецидивирующее течение, полиморфизм клинических проявлений и возможность опухолевой трансформации [2, 3, 5, 6, 8]. Эрозивно-язвенная форма красного плоского лишая занимает второе место по частоте диагностирования в полости рта [1]. Если учесть, что эта форма в 30% случаев имеет склонность к озлокачествлению [4], то необходимость изыскания эффективных гормональных препаратов подчеркивает актуальность проводимого исследования.
Целью нашего исследования было изучить эффективность различных групп топических кортикостероидных препаратов в комплексном лечении пациентов с эрозивно-язвенной формой КПЛ.
Материалы и методы. Было обследовано 85 пациентов в возрасте от 33 до 78 лет с эрозивно-язвенной и буллезной формами КПЛ. Для лечения пациентов из группы топических гормональных средств были выбраны препараты на основе гидрокортизона и бетаметазона.
Клинически при обследовании у всех пациентов определяли площадь воспаленной и эрозированной слизистой, которую измеряли с помощью циркуля и линейки, а затем рассчитывали площадь неправильного круга по формуле: S = (π × d1 × d2) /4) в квадратных сантиметрах. Для защиты слизистой оболочки от травм при измерении размеров очагов воспаления и эрозий ножки циркуля закрывали пластиковыми колпачками.
Результаты лечения оценивали спустя 1 месяц, 6 и 12 месяцев после проведенной терапии. Полученные цифровые данные подвергали статистической обработке по методу Стьюдента.
Результаты и их обсуждение. Результаты исследования показали, что исходные клинические показатели в наблюдаемых группах были схожими (табл. 1).
Описаны клинические признаки красного плоского лишая, этиология и патогенез заболевания, диагностика и подходы к лечению с использованием гистаминовых Н1-блокаторов и антисеротониновых препаратов и блокаторов катехоламинов, кортикостероидов, витаминотерап
Clinical signs of red flat herpes were described, as well as aetiology and pathogenesis of the disease, diagnostics and approaches to the treatment using histamine H1-blockers and anti-serotonin medications and catecholamine blockers, corticosteroids, vitamin therapy, system treatment and prevention.
.jpg)
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
Подходы к лечению
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Системное лечение
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Читайте также:

