Тест-системы для ифа на клещевой энцефалит
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Исследование иксодового клеща: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
Показанием для выполнения исследование является присасывание клеща к телу человека.
Для Российской Федерации наибольшее эпидемиологическое значение имеют иксодовые клещи (относящиеся семейству Ixodidae).
Для инфекций, передающихся иксодовыми клещами, характерна весенне-осенняя сезонность с апреля по октябрь, однако в регионах с теплым климатом отмечается круглогодичная активность иксодовых клещей. Группами риска по заболеваемости инфекциями, передающимися иксодовыми клещами, являются жители городской и сельской местности, посещающие очаги обитания клещей. Передача возбудителей инфекций происходит при присасывании зараженных клещей к телу человека.

К инфекциям, передающимся иксодовыми клещами, относятся клещевой вирусный энцефалит, иксодовые клещевые боррелиозы, клещевой гранулоцитарный анаплазмоз человека, моноцитарный эрлихиоз человека и другие (лихорадка Ку, крымская геморрагическая лихорадка, туляремия, риккетсиозы).
Возбудитель клещевого энцефалита - РНК-содержащий вирус рода Flavivirus. Инкубационный период заболевания составляет, как правило, 7–14 дней от момента присасывания клеща, но может длиться до 25 дней. Инфекция поражает клетки головного и спинного мозга с последующим развитием парезов и параличей.
Выявление возбудителя клещевого вирусного энцефалита в клеще позволяет своевременно провести экстренную профилактику инфекции. В случае получения положительного результата показано экстренное введение специфического иммуноглобулина - не позднее 72 часов от момента укуса. Максимальная эффективность препарата наблюдается при его введении в течение первых суток после укуса.
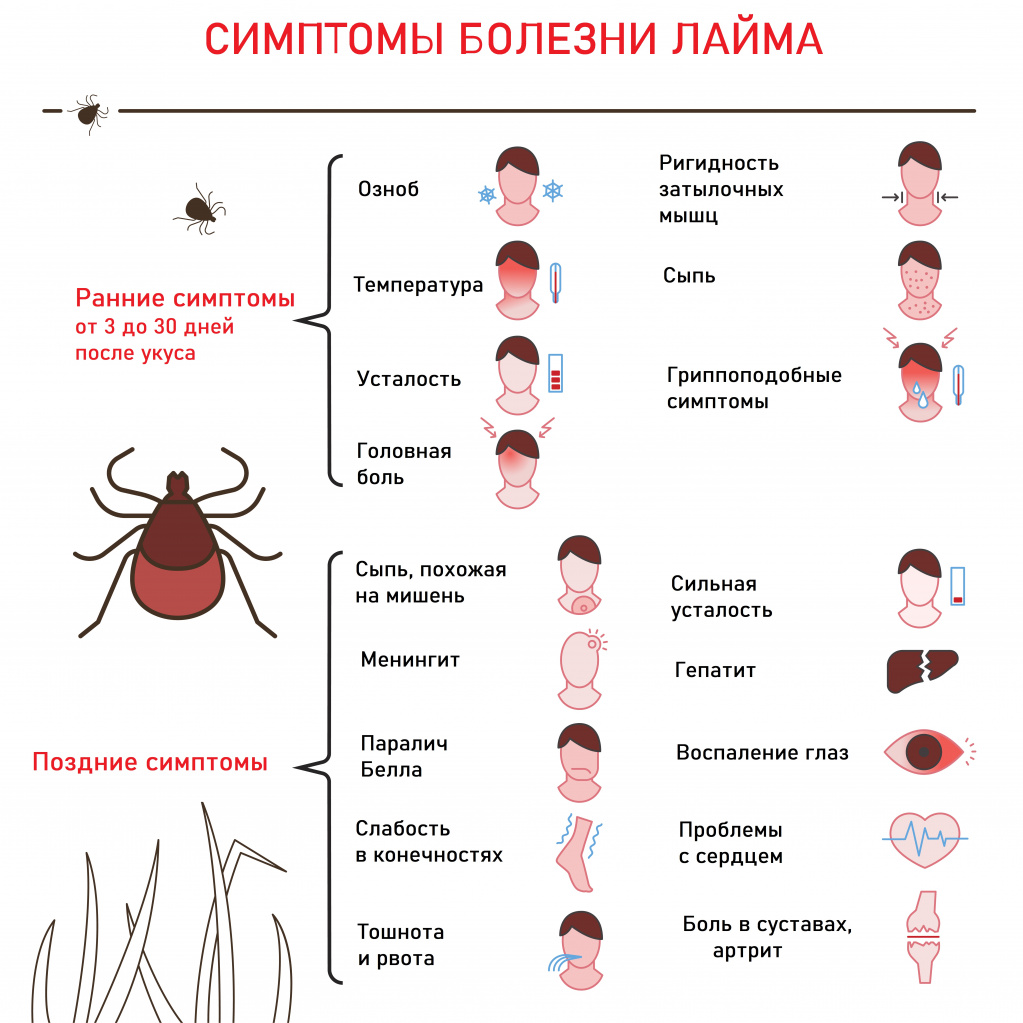
Возбудитель болезни Лайма - спиралевидная бактерия рода Borrelia. Заболевание развивается в 20% случаев после присасывания клеща, инфицированного боррелиями. У 50-80% больных отмечается местное кожное воспаление – клещевая мигрирующая эритема (покраснение), диаметр которой не превышает 5 см. При распространении по крови боррелии поражают внутренние органы, клетки нервной системы, в результате чего могут развиться менингит, менингоэнцефалит, радикулоневрит, неврит черепных нервов.
Возбудитель гранулоцитарного анаплазмоза человека - бактерия Anaplasma phagocytophilum, которая поражает гранулоциты – белые клетки крови, содержащие гранулы (нейтрофилы, эозинофилы, базофилы). Заражение происходит при укусе клеща, инфицированного бактериями - анаплазмами.
Среди симптомов заболевания отмечают длительную лихорадку, слабость, головную боль, потливость, кашель, тошноту, рвоту, диарею, боль в мышцах и суставах. Увеличиваются лимфатические узлы, могут наблюдаться поражения почек, печени, селезенки. Реже диагностируется воспаление оболочек головного и спинного мозга. Инкубационный период в среднем составляет 14 дней.
Возбудителями моноцитарного эрлихиоза являются бактерии, относящиеся к роду Ehrlichia. Они попадают в организм человека со слюной клеща, по лимфатическим путям проникают в кровь и начинают размножаться в клетках внутренней поверхности сосудов, в белых клетках крови - моноцитах. После разрушения клетки микроорганизмы выходят из нее и инфицируют другие. Поражаются внутренние органы (печень, центральная нервная система, костный мозг, кожа) с развитием инфекционных гранулем. Клиническая картина эрлихиоза схожа с гранулоцитарным анаплазмозом.
Гранулоцитарный анаплазмоз человека, моноцитарный эрлихиоз и боррелиоз являются показанием к назначению антибактериальной терапии. При своевременном выявления заболевания и лечении прогноз благоприятный.
Подготовка к процедуре
При обнаружении присосавшегося клеща для его удаления из тела необходимо обратиться в травматологический пункт. Если такой возможности нет, клеща следует удалить самостоятельно. Для этого нужно перехватить тело клеща обернутыми марлей пальцами или пинцетом строго перпендикулярно поверхности тела, как можно ближе к его ротовому аппарату. Затем, поворачивая тело клеща вокруг оси, извлечь его. Не рекомендуется смазывать место укуса и самого клеща маслом. Клеща с кусочком влажной ваты необходимо поместить в плотно закрываемую емкость (специальный контейнер с крышкой для исследования биоматериала, банку, пробирку или др.). Нельзя помещать в одну емкость клещей, снятых с разных людей.
Ранку на коже продезинфицировать антисептиком (спиртом, йодом, зеленкой), руки после извлечения клеща тщательно вымыть с мылом. Контейнер с клещом доставить в ближайший медицинский офис в день снятия. В настоящее время можно приобрести специальные устройства для удаления клеща, которые продаются в аптеке.

Живого клеща до исследования допускается хранить в холодильнике при +2 +8 о С до 1 мес. Исследование мертвого клеща допускается при условии хранения его после снятия в холодильнике при температуре +2 +8 о С не более 5 суток. С учетом риска развития клещевого энцефалита и продолжительности исследования (до 3 рабочих дней) лучше отдать клеща на исследование в день снятия с тела.
Срок исполнения
Что может повлиять на результат
Сроки выполнения ПЦР-исследований могут быть увеличены при проведении подтверждающих тестов.
Лабораторное исследование клеща для выявления РНК/ДНК возбудителей инфекций, передаваемых иксодовыми клещами: клещевого энцефалита, боррелиоза (болезни Лайма), анаплазмоза, эрлихиоза
Синонимы: ПЦР-диагностика клещевого энцефалита, боррелиоза, анаплазмоза и эрлихиоза. Tick-borne diseases, polymerase chain reaction, PCR, tick-borne encephalitis, Lyme disease, human anaplasmosis, human ehrlichiosis. Краткое описание теста «Лабораторное исследование клеща для выявления РНК.

Внешний вид упаковки и препарата может отличаться от изображённого на фотографии
Инструкция по применению
Описание
Форма выпуска
ИГ – 1 ампула, 0,5 мл; Конъюгат (концентрат) – 1 ампула, 0,3 мл; КА+ – 1 ампула, 0,3 мл; КА– – 1 ампула, 0,3 мл; КББ – 1 флакон, 10 мл; ФСБ-Т×25 – 1 фл., 20 мл; РР – 3 фл. по 20 мл; ЦБР – 1 фл., 12 мл; ТМБ концентрат – 1 фл., 3 мл; Стоп-реагент – 1 фл., 6 мл; Планшет 96 луночный для ИФА разборный – 1 шт. В коробку с набором вкладывают инструкцию по применению и нож или скарификатор ампульный (при упаковке ампул, не имеющих кольца излома или точки для вскрытия).
Состав
Набор реагентов ИФА ТС АГ ВКЭ Тест-система иммуноферментная для выявления антигена вируса клещевого энцефалита (Комплект № 2) включает следующие реагенты для проведения прямого твердофазного иммуноферментного анализа (ИФА):
ИГ - иммуносорбент – иммуноглобулин класса G (крысиный) против вируса клещевого энцефалита (ВКЭ), аморфный порошок белого цвета, после растворения – прозрачная или слабоопалесцирующая бесцветная жидкость.
КА+ - контрольный положительный образец – антиген ВКЭ, экстрагированный из ткани мозга мышей, инфицированных ВКЭ, инактивированный бетапропиолактоном, аморфный порошок кремового цвета, после растворения – прозрачная или слабо опалесци-рующая светло-желтого цвета жидкость.
КА– - контрольный отрицательный образец – антиген из ткани мозга неинфицированных мышей, аморфный порошок кремового цвета, после растворения – прозрачная или слабо опалесцирующая светло-желтого цвета жидкость.
Конъюгат (концентрат) – иммуноглобулин класса G против ВКЭ (крысиный), конъ-югированный с пероксидазой хрена, аморфный порошок белого цвета, после растворения – прозрачная или слабо опалесцирующая бесцветная жидкость.
КББ - карбонатно-бикарбонатный буферный раствор для разведения ИГ – бесцветная прозрачная жидкость.
ФСБ-Т×25 – 25-кратный концентрат фосфатно-солевого буферного раствора с твином, раствор для разведения образцов и промывания планшетов – прозрачная или слабо опалес-цирующая бесцветная жидкость, в которой допускается выпадение кристаллов белого цве-та, растворимых за 20-30 мин при температуре 37 ºС.
РР - раствор для разведения конъюгата, КА+, КА– и исследуемых образцов – опалес-цирующая бесцветная жидкость, допускается образование осадка белого цвета.
ЦБР - буферный раствор с перекисью водорода – раствор для разведения ТМБ – про-зрачная бесцветная жидкость.
ТМБ - концентрат тетраметилбензидина – хромоген – прозрачная бесцветная жид-кость.
Стоп-реагент – прозрачная бесцветная жидкость.
Планшет полистироловый 96-луночный разборный для ИФА.
Комплект № 2 рассчитан на проведение 96 определений, включая контрольные.
Показания для применения
Режим дозирования и способ применения
Подготовка исследуемого материала.
Обработка клещей
Для испытания в ИФА пригодны лишь неповрежденные клещи. Клещей однократно промывают 70 % спиртом этиловым и 2-3 раза 0,9 % раствором натрия хлорида. Каждого клеща помещают в пробирку для микропроб вместимостью 0,5-1,5 мл, маркируют и хранят до исследования при температуре не выше минус 20 ºС не более 2 недель. Перед испытани-ем в ИФА готовят 10 % суспензию клеща: его растирают металлическим стержнем в той же пробирке, добавляют 0,2 мл РР. Клеща, насосавшегося крови, растирают, добавляя РР в количестве, равном его объёму. Для ИФА берут 0,1 мл суспензии, остаток пробы хранят в той же пробирке и тех же условиях, что и клещей не более 2 недель.
Подготовка мозговой суспензии
Для исследования мозга инфицированных животных (или мозговой ткани людей, взятой в случае летального исхода) необходимо приготовить 1 % мозговую суспензию на РР. Суспензию центрифугируют при 3000-6000 об/мин в течение 20-30 мин, надосадочную жидкость переносят в стерильную пробирку, маркируют и хранят до исследования также как пробы крови. В ИФА проверяют как неразведенную суспензию, так и в разведении 1:10 и выше.
Подготовка культуральной жидкости
Культуральную жидкость зараженных клеточных культур перед испытанием в ИФА освобождают от клеток центрифугированием при 3000-6000 об/мин в течение 20-30 мин. В ИФА исследуют как неразведенные пробы, так и в разведении 1:2 и более.
Подготовка растворов и реагентов (для проведения анализа на одном планшете).
Набор перед использованием необходимо выдержать не менее 30 мин при температу-ре от 18 до 25 °C.
Иммуносорбент (ИГ).
Рабочее разведение ИГ указано на ампуле (например, 1:20).
Содержимое ампулы с ИГ растворяют в 0,5 мл воды очищенной или дистиллирован-ной (далее воды) (время растворения 1,5 мин при температуре 20-25 ºС), затем разводят в КББ до разведения, указанного на ампуле (например: 1:20 – 0,5 мл ИГ и 9,5 мл КББ).
Раствор для промывания планшетов (ФСБ-Т).
Необходимое количество концентрата ФСБ-Т×25 (в зависимости от количества стри-пов) разводят в 25 раз водой (см. таблицу 1). В случае выпадения осадка концентрат
ФСБ-Т×25 предварительно прогревают 20-30 мин при температуре 37 ºС до полного раство-рения осадка.
Хранение: неиспользованный концентрат ФСБ-Т×25 хранят при температуре от 2 до
8 ºС не более 2 сут или при температуре не выше минус 10 ºС не более 14 сут.
Подготовка контрольных образцов.
Содержимое ампул с КА+ и КА– растворяют в 0,3 мл воды (время растворения 1,5 мин при температуре 20-25 ºС), затем готовят из них рабочее разведение каждого контрольного образца в РР так, как указано на ампуле (например: 1:200 – 0,01 мл антигена и 2 мл РР).
Хранение: неиспользованные растворенные контрольные образцы хранят при темпе-ратуре от 2 до 8 ºС не более 1 сут или при температуре не выше минус 10 ºС не более
14 сут (рекомендуется разлить на аликвоты в микропробирки для исключения повторного замораживания-оттаивания).
Рабочее разведение конъюгата.
Содержимое ампулы с конъюгатом растворяют в 0,3 мл воды (время растворения
1,5 мин при температуре 20-25 ºС). Необходимое количество конъюгата (в зависимости от количества используемых стрипов) разводят РР до разведения, указанного на ампуле. Тщательно перемешивают. Рабочее разведение конъюгата готовят не ранее чем за 30 мин до использования.
Хранение: неиспользованный растворенный конъюгат хранят так же, как контроль-ные образцы.
Рабочий раствор ТМБ.
Рабочий раствор хромогена готовят непосредственно перед использованием, соединяя концентрат ТМБ с ЦБР в соотношении 1:5, тщательно перемешивают. Смесь готовят в чистой посуде, избегая контакта раствора с металлом, воздействия интенсивного источника света и близости с хлорсодержащими веществами.
Внимание! Посуду и наконечники пипеток, контактирующие с раствором ТМБ нель-зя отмывать с применением синтетических моющих средств, поскольку даже их следы ве-дут к разложению ТМБ в ходе реакции (лучше всего готовить раствор субстрата в специ-ально выделенной промаркированной посуде).
Меры предосторожности при применении

Внешний вид упаковки и препарата может отличаться от изображённого на фотографии
Инструкция по применению
Описание
Состав
Набор реагентов ИФА ТС АГ ВКЭ Тест-система иммуноферментная для выявления антигена вируса клещевого энцефалита (Комплект № 1) включает следующие реагенты для проведения прямого твердофазного иммуноферментного анализа (ИФА):
ИГ - иммуносорбент – иммуноглобулин класса G (крысиный) против вируса клещевого энцефалита (ВКЭ) – аморфный порошок белого цвета, после растворения – прозрачная или слабоопалесцирующая бесцветная жидкость.
КА+ - контрольный положительный образец – антиген ВКЭ, экстрагированный из ткани мозга мышей, инфицированных ВКЭ, инактивированный бетапропиолактоном -аморфный порошок кремового цвета, после растворения – прозрачная или слабо опалесци-рующая светло-желтого цвета жидкость.
КА– - контрольный отрицательный образец – антиген из ткани мозга неинфицированных мышей, аморфный порошок кремового цвета, после растворения – прозрачная или слабо опалесцирующая светло-желтого цвета жидкость.
Конъюгат (концентрат) – иммуноглобулин класса G против ВКЭ (крысиный), конъюгированный с пероксидазой хрена, аморфный порошок белого цвета, после растворения – прозрачная или слабо опалесцирующая бесцветная жидкость.
КББ×20 - 20-кратный концентрат карбонатно-бикарбонатного буферного раствора для разведения ИГ – прозрачная бесцветная жидкость.
ФСБ-Т×25 – 25-кратный концентрат фосфатно-солевого буферного раствора с твином, раствор для промывания планшетов и приготовления раствора РР – прозрачная или слабо опалесцирующая бесцветная жидкость, в которой допускается выпадение кристаллов бело-го цвета, растворимых в течение 20-30 мин при температуре 37 ºС.
БСА - бычий сывороточный альбумин – стабилизатор – аморфный порошок от белого до светло-желтого цвета, после растворения в ФСБ-Т – прозрачная или слабо опалесциру-ющая светло-желтого цвета жидкость.
ЦБР - буферный раствор с перекисью водорода – раствор для разведения ТМБ – про-зрачная бесцветная жидкость.
ТМБ - концентрат тетраметилбензидина – хромоген – прозрачная бесцветная жид-кость.
Планшеты полистироловые 96-луночные монолитные для ИФА.
Комплект № 1 рассчитан на одновременное проведение 192 определений, включая контрольные.
Показания для применения
Режим дозирования и способ применения
Подготовка исследуемого материала.
Обработка клещей.
Для испытания в ИФА пригодны лишь неповрежденные клещи. Клещей однократно промывают 70 % спиртом этиловым и 2-3 раза 0,9 % раствором натрия хлорида. Каждого клеща помещают в пробирку для микропроб вместимостью 0,5-1,5 мл, маркируют и хранят до исследования при температуре не выше минус 20 ºС не более 2 недель. Перед испытани-ем в ИФА готовят 10 % суспензию клеща: его растирают металлическим стержнем в той же пробирке, добавляют 0,2 мл РР (см. п. 4.4). Клеща, насосавшегося крови, растирают, добавляя РР в количестве, равном его объёму. Для ИФА берут 0,1 мл суспензии, остаток пробы хранят в той же пробирке и тех же условиях, что и клещей не более 2 недель.
Подготовка мозговой суспензии.
Для исследования мозга инфицированных животных (или мозговой ткани людей, взятой в случае летального исхода) необходимо приготовить 1 % мозговую суспензию на РР. Суспензию центрифугируют при 3000-6000 об/мин в течение 20-30 мин, надосадочную жидкость переносят в стерильную пробирку, маркируют и хранят до исследования также как пробы крови. В ИФА проверяют как неразведенную суспензию, так и в разведении 1:10 и выше.
Подготовка культуральной жидкости.
Культуральную жидкость зараженных клеточных культур перед испытанием в ИФА освобождают от клеток центрифугированием при 3000-6000 об/мин в течение 20-30 мин. В ИФА исследуют как неразведенные пробы, так и в разведении 1:2 и более.
Подготовка растворов и реагентов (для проведения анализа на одном планшете).
Набор перед использованием необходимо выдержать не менее 30 мин при температу-ре от 18 до 25 °C.
Раствор для разведения ИГ (КББ).
0,5 мл КББ×20 разводят в 9,5 мл воды очищенной или дистиллированной (далее воды). Хранение: неиспользованный концентрат КББ×20 хранят при температуре от 2 до 8 ºС не более 1 сут или при температуре не выше минус 10 ºС не более 7 сут.
Иммуносорбент (ИГ).
Рабочее разведение ИГ указано на ампуле.
Содержимое ампулы с ИГ растворяют в 1 мл воды (время растворения 1,5 мин при температуре 20-25 оС), затем разводят в КББ (см. п. 4.1) до разведения, указанного на ампу-ле (например: 1:20 – 0,5 мл ИГ и 9,5 мл КББ).
Хранение: неиспользованный растворенный ИГ хранят при температуре от 2 до 8 ºС не более 1 сут или при температуре не выше минус 10 оС не более 7 сут.
Раствор для промывания планшетов и приготовления РР (ФСБ-Т).
Содержимое флакона с концентратом ФСБ-Т×25 разводят в 480 мл воды. В случае вы-падения осадка концентрат ФСБ-Т×25 предварительно прогревают в течение 20-30 мин при температуре 37 ºС до полного растворения осадка.
Хранение: при температуре от 2 до 8 ºС не более 2 сут или при температуре не выше минус 10 оС не более 14 сут.
Рабочий раствор (РР) для разведения образцов, конъюгата, КА+, КА–.
В 50 мл ФСБ-Т (см. п. 4.3) растворяют навеску 0,5 г стабилизатора БСА (время рас-творения 20 мин при помешивании при температуре 20-25 ºС).
Хранение: при температуре от 2 до 8 ºС не более 1 сут или при температуре не выше минус 10 ºС не более 7 сут.
Подготовка контрольных образцов.
Содержимое ампул с КА+ и КА– растворяют в 0,5 мл воды (время растворения 1,5 мин при температуре 20-25 ºС), затем готовят рабочее разведение каждого контрольного образ-ца в РР (см. п. 4.4) так, как указано на ампуле (например: 1:200 – 0,01 мл антигена и 2 мл РР).
Хранение: неиспользованные растворенные контрольные образцы хранят при темпе-ратуре от 2 до 8 ºС не более 1 сут или при температуре не выше минус 10 ºС не более 14 сут (рекомендуется разлить на аликвоты в микропробирки для исключения повторного замораживания-оттаивания).
Рабочее разведение конъюгата.
Содержимое ампулы с конъюгатом растворяют в 0,5 мл воды (время растворения
1,5 мин при температуре 20-25 ºС), затем разводят на РР (см. п. 4.4) так, как указано на ам-пуле (например: 1:40 – 0,25 мл конъюгата и 9,75 мл РР). Рабочее разведение конъюгата го-товят не ранее чем за 30 мин до использования.
Хранение: оставшийся не использованным растворенный конъюгат хранят при температуре от 2 до 8 ºС не более 1 сут или при температуре не выше минус 10 ºС не более 14 сут.
Проведение иммуноферментного анализа.
Внесение конъюгата.
В каждую лунку планшета, кроме 12А, вносят по 100 мкл раствора конъюгата в рабочем разведении. Планшет закрывают и помещают на 45-60 мин при температуре (37±1) ºС, затем отмывают 5 раз, остатки влаги удаляют (см. п.5.1).
Меры предосторожности при применении
Вирус клещевого энцефалита – РНК-содержащий вирус семейства Flaviviridae. Он входит в группу арбовирусов, то есть вирусов, передающихся насекомыми. Переносчики заболевания и резервуар вируса клещевого энцефалита в природных условиях - иксодовые клещи. Дополнительный резервуар - связанные с клещами птицы, грызуны, хищники. Основной путь инфицирования человека - укус клеща. Возможна также передача инфекции при употреблении сырого молока от инфицированных этим вирусом коз и коров.
Вирус является возбудителем клещевого энцефалита – острого заболевания, поражающего центральную нервную систему. Заболевание встречается в таёжной и лесостепной местности, характерна выраженная весенне-летняя сезонность. Попадая в кровь, способен проникать в центральную нервную систему, размножаться и повреждать нервные клетки, вызывая парезы и параличи.
Особый клинический вариант представляет вирусный клещевой энцефалит с двухволновым течением, при котором через 1 - 2 недели после прекращения первой волны лихорадки следует вторая волна заболевания, которая протекает тяжелее и длится дольше, чем первая. Болезнь может протекать только с общетоксическими проявлениями или как менингоэнцефалит или с лёгкими общими инфекционными симптомами без значительных очаговых поражений. При тяжёлой энцефалитной форме с очаговыми симптомами поражения ЦНС период выздоровления длительный, до 2 лет. Развившиеся атрофические параличи мышц восстанавливаются частично. Иногда заболевание протекает хронически.
Вирусный клещевой энцефалит нередко протекает и в лёгких и стёртых формах с коротким лихорадочным периодом, отсутствием или почти незаметными оболочечными и очаговыми симптомами. Соотношение количества случаев, протекающих без поражения ЦНС к протекающим с поражением ЦНС, оценивается примерно как 3:1, хотя могут быть региональные различия, связанные с вирулентностью различных штаммов вируса.
Лабораторная диагностика. В лабораторной диагностике вирусного клещевого энцефалита используют методы серологического тестирования с определением специфических IgM и IgG антител (в лаборатории ИНВИТРО тесты № 267, № 268). ПЦР-исследований для диагностики этой инфекции нецелесообразно, поскольку в IgM-позитивной фазе заболевания в большинстве случаев оно даёт отрицательный результат. Данные серологического исследования оценивают в комплексе с клиническими и эпидемиологическими критериями, характерными для этого заболевания.
Специфические антитела класса IgG к вирусу клещевого энцефалита обнаруживаются на 10 - 14 день и даже ранее. Высокого уровня они достигают к концу месяца и сохраняются на таком уровне в течение 2 - 6 месяцев после инфицирования. Через 2 - 3 года, даже у людей, перенёсших острую форму заболевания, антитела уже редко выявляются. Специфические IgG антитела выявляются также и после вакцинирования против клещевого энцефалита. Некоторый процент общей популяции здоровых людей может иметь циркулирующие IgG антитела к вирусу клещевого энцефалита вследствие не имевшего существенных клинических проявлений контакта с вирусом в прошлом. Число таких лиц больше в эндемичных областях. В комплексе с обнаружением IgM антител выявление факта сероконверсии IgG (появление в динамике заболевания специфических антител при их первоначальном отсутствии) говорит в пользу подтверждения клинического диагноза вирусного клещевого энцефалита.
Маркёр острой инфекции вирусом клещевого энцефалита. Вирус клещевого энцефалита – РНК-содержащий вирус семейства Flaviviridae. Он входит в группу арбовирусов, то есть вирусов, передающихся насекомыми. Переносчики заболевания и резервуар вируса клещевого энцефалита в природных условиях - иксодовые клещи. Дополнительный резервуар - связанные с клещами птицы, грызуны, хищники. Основной путь инфицирования человека - укус клеща. Возможна также передача инфекции при употреблении сырого молока от инфицированных этим вирусом коз и коров.
Вирус является возбудителем клещевого энцефалита – острого заболевания, поражающего центральную нервную систему. Заболевание встречается в таёжной и лесостепной местности, характерна выраженная весенне-летняя сезонность. Попадая в кровь, способен проникать в центральную нервную систему, размножаться и повреждать нервные клетки, вызывая парезы и параличи.
Особый клинический вариант представляет вирусный клещевой энцефалит с двухволновым течением, при котором через 1 - 2 недели после прекращения первой волны лихорадки следует вторая волна заболевания, которая протекает тяжелее и длится дольше, чем первая. Болезнь может протекать только с общетоксическими проявлениями или как менингоэнцефалит или с лёгкими общими инфекционными симптомами без значительных очаговых поражений. При тяжёлой энцефалитной форме с очаговыми симптомами поражения ЦНС период выздоровления длительный, до 2 лет. Развившиеся атрофические параличи мышц восстанавливаются частично. Иногда заболевание протекает хронически.
Вирусный клещевой энцефалит нередко протекает и в лёгких и стёртых формах с коротким лихорадочным периодом, отсутствием или почти незаметными оболочечными и очаговыми симптомами. Соотношение количества случаев, протекающих без поражения ЦНС к протекающим с поражением ЦНС, оценивается примерно как 3:1, хотя могут быть региональные различия, связанные с вирулентностью различных штаммов вируса.
Лабораторная диагностика. В лабораторной диагностике вирусного клещевого энцефалита используют методы серологического тестирования с определением специфических IgM и IgG антител (в лаборатории ИНВИТРО тесты № 267, № 268). ПЦР-исследований для диагностики этой инфекции нецелесообразно, поскольку в IgM-позитивной фазе заболевания в большинстве случаев оно даёт отрицательный результат. Данные серологического исследования оценивают в комплексе с клиническими и эпидемиологическими критериями, характерными для этого заболевания.
Специфические антитела класса IgG к вирусу клещевого энцефалита обнаруживаются на 10 - 14 день и даже ранее. Высокого уровня они достигают к концу месяца и сохраняются на таком уровне в течение 2 - 6 месяцев после инфицирования. Через 2 - 3 года, даже у людей, перенёсших острую форму заболевания, антитела уже редко выявляются. Специфические IgG антитела выявляются также и после вакцинирования против клещевого энцефалита. Некоторый процент общей популяции здоровых людей может иметь циркулирующие IgG антитела к вирусу клещевого энцефалита вследствие не имевшего существенных клинических проявлений контакта с вирусом в прошлом. Число таких лиц больше в эндемичных областях. В комплексе с обнаружением IgM антител выявление факта сероконверсии IgG (появление в динамике заболевания специфических антител при их первоначальном отсутствии) говорит в пользу подтверждения клинического диагноза вирусного клещевого энцефалита.
Читайте также:

