Токсоплазмоз у мужчины при планировании беременности
Обновлено: 23.04.2024
Важной частью процесса планирования беременности является проверка будущих родителей на возможные заболевания и патологии – прохождение различных типов анализов и обследований. Это поможет избежать возникновения осложнений в период вынашивания плода.
Список анализов и их краткое описание
Мужское репродуктивное здоровье не менее важно, чем женское, поэтому существует ряд анализов при беременности для мужчин:
- На наличие половых инфекций
- Спермограмма
- На TORCH-инфекции
- Исследование секрета простаты
- Ряд анализов крови и мочи
Первоначально мужчине-будущему отцу необходимо записаться на прием к врачу-урологу, который проведет квалифицированный осмотр, опросит пациента, а также направит его на необходимые анализы и исследования.
Половые инфекционные болезни
В процессе обследования на инфекционные заболевания, передающиеся половым путем, используются такие типы анализов:
- Соскоб из мочеиспускательного канала на предмет оценки полимеразной цепной реакции (ПЦР)
- Данный образец также исследуется на предмет признаков наличия таких возбудителей заболеваний, как: трихомонад, токсоплазмы, гарднереллы, хламидий, уреаплазмы, ВПЧ, вируса герпеса, Эпштейн-Барра, гонококков, цитомегаловируса, папилломы и др.
При обнаружении возбудителей подобных заболеваний пациенту, а также его партнерше, назначается курс лечения, который необходимо пройти одновременно и до зачатия ребенка.
TORCH-инфекции
Анализы при беременности мужчине включают в себя обследование на TORCH-инфекции:
- Герпес
- Краснуха
- Цитомегаловирус
- Токсоплазмоз
Данные заболевания чрезвычайно опасны для будущего ребенка.
При таком исследовании в крови мужчины оценивается содержание иммуноглобулиновых антител lgM и lgG:
- Наличие антител группы lgM показывает, что в настоящий момент пациент заражен инфекцией, поэтому необходимо назначение лечения
- Если в крови присутствуют lgG, это значит, что пациент ранее уже перенес заболевание, и его организм обладает необходимым иммунитетом
Спермограмма
Спермограмма – это анализ семенной жидкости мужчины на способность к оплодотворению. Перед его проведением нужна длительная подготовка:
В течение нескольких месяцев пациент должен придерживаться здорового образа жизни и избегать вредных привычек
- За 4 недели необходимо отказаться от посещения сауны и бани
- За 2 недели следует перестать заниматься спортом и испытывать тяжелые физические нагрузки
- В течение недели до анализа необходимо воздерживаться от любых видов сексуальных контактов, чтобы избегать семяизвержения
Для сдачи семенной жидкости пациент уединяется в отдельном помещении и при помощи любого удобного способа собирает материал для исследования в специальную емкость.
Оценка состояния секрета простаты
Секрет предстательной железы выделяется в процессе массажа простаты. В результате такого анализа возможно определить следующие патологии:
- Аденома простаты
- Злокачественное новообразование
- Воспаление
Перед проведением данного обследования также необходимо воздерживаться от половой близости в течение 5–7 дней.
Анализы мочи
Данные исследования показывают такие параметры мочи, как:
- Цвет
- Наличие белков
- Наличие кровяных клеток
- Солевые компоненты
Если результат не соответствует норме, врач направляет пациента на дообследование.
Анализы крови
Перед предполагаемым зачатием необходимо пройти несколько типов исследований крови:
- Общий анализ – показывает наличие воспаления, анемии и других патологий, а также наличие хронических заболеваний
- Биохимический – показывает недостаток витаминов, наличие хронических патологий, сбои функционирования различных органов
- Анализ на содержание гормонов:
- Тестостерон
- Фолликулостимулирующий гормон (ФСГ) – влияет на корректную работу половых желез
- Эстрадиоловый гормон – отвечает за множество процессов, но его содержание в норме в мужском организме ниже, чем в женском
- Хорионический гонадотропин (ХГЧ) – в норме в мужском теле его нет
- Лютеинизирующий гормон – регулирует работу половых желез, а также обеспечивает выработку тестостерона
- Пролактин
- ВИЧ
- Гепатит B и C
- RW
Анализы при беременности у мужчин могут также включать в себя дополнительные виды обследований, такие, как:
- Ультразвуковое исследование
- Магнитно-резонансная томография
- Компьютерная томография и другие
Такие исследования могут назначаться врачом для уточнения диагноза, если были обнаружены отклонения в лабораторных анализах пациента.
В случае, если пациент или его супруга страдают наследственными генетическими заболеваниями, рекомендуется пройти обследование у врача-генетика, чтобы определить риск развития таких болезней у будущего ребенка.
![токсоплазмоз]()
T оксоплазмоз – заболевание, вызываемое паразитом Toxoplasma gondii. Как и другие TORCH – инфекции, наибольшую опасность токсоплазмоз представляет для плода, находящегося в утробе матери.
Токсоплазмоз – невероятно распространенное заболевание. До 90% людей имеют в крови антитела (IgG), которые свидетельствуют о том, что в их жизни был контакт с данной инфекцией. Наличие IgG до беременности – хороший признак, это свидетельствует о том, что Ваш организм защищен.
Опасно, главным образом, первичное инфицирование. Реактивация/повторное заражение для токсоплазмоза нехарактерны (в отличии от цитомегаловирусной инфекции, например).
Токсоплазмоз и патология беременности
При заражении токсоплазмозом во время беременности есть вероятность инфицирования плода. Важно отметить, что токсоплазмоз может никак не проявляться у беременной женщины. Этим вызвана необходимость проходить обследование для обнаружения антител во время беременности. Вероятность инфицирования плода и тяжесть последствий в значительной мере зависят от срока беременности, на котором произошло инфицирование женщины:
- риск инфицирования плода наименьший, если беременная женщина заболевает токсоплазмозом в первом триместре беременности (10-25%),
- около 30% при инфицировании женщины во втором триместре,
- и 60-90% — если заболевание случается в третьем триместре.
В то же время, последствия для плода будут тяжелее, если инфицирование произошло в первом триместре. Суммарный риск того, что острый токсоплазмоз во время беременности приведет к каким-либо последствиям для плода, составляет 20-50%.
Потенциальные последствия токсоплазмоза во время беременности:
- выкидыши,
- мертворождение,
- увеличение/уменьшение окружности головы ребенка,
- нарушения зрения ребенка,
- нарушения слуха ребенка,
- задержка умственного развития ребенка,
- задержка физического развития и др.
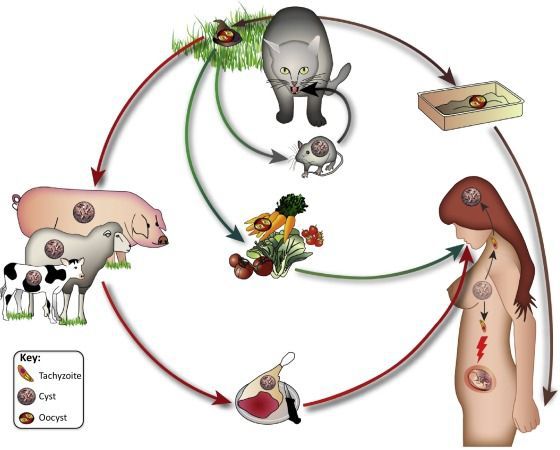
Заражение токсоплазмозом
Заражение токсоплазмозом возможно при употреблении в пищу плохо прожаренного мяса, а также через фекалии кошек (при уборке кошачьего туалета, употреблении загрязненной воды, плохо промытых фруктов/овощей, несоблюдении гигиенических процедур (мытье рук после общения с кошкой, работы в саду и др.))
![токсоплазмоз]()
Если у Вас есть любимый питомец, нет необходимости избавляться от него при планировании беременности. Во-первых, любители кошек часто имеют защитные антитела (IgG). Чтобы проверить это, необходимо сдать анализ крови. Если антитела у Вас есть, токсоплазмоз Вам не страшен. Если же антител нет, следует помнить о мерах предосторожности:
- не меняйте/ не мойте кошачий туалет самостоятельно (попросите домочадцев взять на себя эту обязанность);
- следите за тем, чтобы кошачий туалет убирался каждый день (токсоплазмам нужно находиться в фекалиях в течение 1-5 дней, чтобы получить возможность инфицировать человека);
- кормите питомца сухими или консервированными кормами (избегайте сырого мяса);
- не контактируйте с бездомными кошками;
- не заводите нового питомца во время беременности.
И самое главное: если ваш любимый питомец не выходит на улицу, и кормите Вы его не сырым мясом, а готовыми кормами, заразиться ему негде! Бояться токсоплазмоза в такой ситуации не нужно.
Диагностика токсоплазмоза
Диагностика токсоплазмоза у беременной женщины основывается на обнаружении антител (IgG и/или IgM) в крови пациентки. Первичная инфекция устанавливается на основании:
- появления в крови антител IgM. Важно! Антитела IgM сохраняются в крови до 18 месяцев, поэтому, если до беременности анализ на эти антитела не был сдан, а во время беременности они обнаруживаются, есть вероятность того, что инфекция была перенесена задолго до наступления беременности. В такой ситуации опасности для ребенка нет.
- появления в крови/резкого нарастания уровня антител IgG (удвоение количества антител в течение 2 недель).
Трактовка результатов исследования на антитела IgM и IgG во время беременности.
- Нет и не было инфекции;
- У организма нет защиты;
- Надо опасаться токсоплазмоза в первом триместре беременности.
- В данный момент инфекции нет;
- Но встреча с токсоплазмами была (в виде острой или неострой инфекции), осталась защита;
- Опасаться токсоплазмоза при беременности не стоит.
- Начало острой инфекции, необходимо дополнительное обследование матери и плода .
- Более поздние стадии острой инфекции, необходимо дополнительное обследование матери и плода .
При подозрении на острый токсоплазмоз (особенно если не определяются IgM антитела) возможно определение авидности IgG антител (низкая авидность – признак недавней инфекции, высокая – признак давно перенесенного заболевания).
Если инфекция у беременной женщины подтверждена, следующий шаг – установление факта инфицирования плода. Для этого чаще всего проводят амниоцентез (процедура, при которой иглой прокалывают переднюю брюшную стенку и получают амниотическую жидкость для анализа). Полученную жидкость анализируют методом ПЦР.
Если заражение токсоплазмозом произошло до 16ой недели беременности, а также подтверждено инфицирование плода и/или есть признаки гидроцефалии плода по УЗИ, рассматривается вопрос о прерывании беременности по медицинским показаниям в связи с высокой вероятностью тяжелых последствий для плода.
Лечение токсоплазмоза
Лечение токсоплазмоза во время беременности возможно. Препараты, применяемые для лечения, достаточно токсичны, а потому необходимо оценивать преимущества и риски терапии в каждом конкретном случае.
Профилактика токсоплазмоза
Методы профилактики токсоплазмоза во время беременности:
- хорошо прожаривайте мясо перед употреблением,
- заморозка мяса перед приготовлением также снижает риск заражения,
- тщательно мойте овощи и фрукты перед употреблением,
- мойте руки после контакта с землей, кошками, водой из открытых водоемов, сырым мясом,
- не употребляйте сырую воду,
- соблюдайте правила гигиены при общении с кошками.
Токсоплазмоз и планирование беременности
Единого мнения о том, необходимо ли сдавать анализ крови на антитела к токсоплазме при планировании беременности, нет. Если Вы относитесь к группе риска (употребляете сырое/плохо прожаренное мясо; у Вас есть кот/кошка, который(ая) гуляет на улице; Вы живете за городом и занимаетесь садоводством), имеет смысл сдать анализ, чтобы убедиться в отсутствии острого токсоплазмоза в данный момент (что, конечно, выявляется на фоне полного здоровья крайне редко), а также знать, есть ли у Вас антитела IgG. Если их нет, и Вы относитесь к группе риска, необходимо особенно внимательно соблюдать меры профилактики во время беременности.
После перенесенного заболевания (токсоплазмоз) рекомендуется отложить планирование беременности на 6 месяцев.
Токсоплазмоз и грудное вскармливание
Возможно ли кормление грудью при инфицировании токсоплазмозом во время беременности?
Токсоплазмы не проникают в грудное молоко, поэтому женщина, заболевшая токсоплазмозом, может продолжать грудное вскармливание. Теоретически возможна передача токсоплазм ребенку при наличии кровоточащих трещин сосков у женщин, поэтому в таких случаях целесообразно прекратить грудное вскармливание до заживления трещин.
Что такое токсоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, паразитолога со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Александров Павел Андреевич, инфекционист, гепатолог, паразитолог, детский инфекционист - Санкт-Петербург]()
Определение болезни. Причины заболевания
Токсоплазмоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое простейшими внутриклеточными паразитами — токсоплазмами, которые попадая в организм человека могут при условиях иммунодефицита поражать нервную ткань, среды глаза, сердечно-сосудистую и ретикулоэндотелиальную системы, вызывая поражение организма той или иной степени тяжести. Болезнь относится к группе TORCH-комплекса, т. е. вызывает врождённую патологию.
![Внутриутробное инфицирование токсоплазмами]()
Этиология
Таксономия:
Вид — Toxoplasma gondii
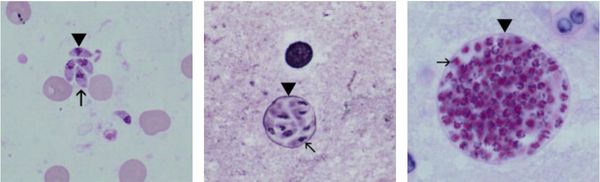
Токсоплазмы обитают в мире в трёх формах:
- трофозоиты (тахизоиты);
- цисты (брадизоиты);
- ооцисты.
![Формы существования токсоплазмы]()
Трофозоиты достигают 4-7 мкм в длину и 2-4 мкм в ширину. Их тело по форме напоминает полумесяц с заострённым передним и закруглённым задним концами, состоит из пелликулы (покровной ткани) и различных органелл. Такие паразиты обитают во всех клетках млекопитающих кроме эритроцитов, размножаются путём деления. Могут создавать движение, активно проникая в клетки хозяина через клеточную мембрану или посредством фагоцитоза (захвата и переваривания клетки). Обнаруживаются в тканях в острой стадии инфекции. Их скопление внутри одной клетки называют псевдоцистой. Трофозоиты неустойчивы вне клетки и во внешней среде, быстро погибают при высушивании, прогревании и применении дезинфицирующих средств. Хорошо окрашиваются по Романовскому. Чувствительны к различным химиопрепаратам (сульфаниламидам, некоторым макролидам и другим).
Цисты размерами до 100 мкм отличаются плотной оболочкой, через которую не могут проникнуть антитела или лекарственные препараты. Внутри оболочки сосредоточено 3000-5000 паразитов, со временем они увеличиваются. Цисты формируются в организме хозяина (в основном в скелетных мышцах, миокарде и ЦНС) и живут там десятки лет. Чрезвычайно устойчивы к воздействиям внешних факторов. При адекватной иммунной системе могут пожизненно находиться в состоянии функционального покоя и не приносить никакого вреда организму человека.
Ооцисты играют основную роль в передаче инфекции. Они представляют собой овальные образования 10-12 мкм в диаметре. Их развитие и формирование длится 3-24 дня и проходит в слизистой оболочке тонкой кишки кошек. Затем в течение 7-20 дней паразиты выделяются с испражнениями, после этого срока новые фекалии кошки уже не заразны. За сутки с испражнениях животного выделяется до 10 миллионов ооцист. Спустя 2-3 дня при температуре 24 °C происходит споруляция ооцист — образование спор. При благоприятных условиях микроорганизмы сохраняются во внешней среде до года и дольше.
Существует множество штаммов токсоплазм, одни из которых отличаются высокой вирулентностью, а другие относительно маловирулентны. [1] [2] [7] [9]
Эпидемиология
Учитывая большое количество латентных форм, заболевание не поддаётся общему исчислению — им может быть заражено не менее 1,5 миллиардов человек. Только ежегодно регистрируется около 200 тысяч случаев внутриутробного инфицирования.
Распространение возбудителя повсеместное — токсоплазма обнаружена на всех материках. После заражения паразиты способны пожизненно сохранятся в организме большинства животных и птиц. Количество случаев приобретённого токсоплазмоза в разных странах колеблется: от 85 % во Франции и Мадагаскаре до 15 % в США и Англии.
- Фекально-оральный:
- водный и пищевой путь — при недостаточной термической обработке, чаще при употреблении сырого мяса и фарша;
- контактно-бытовой путь — при несоблюдении санитарных норм в повседневной жизни, например, при общении с кошками.
- Вертикальный путь (от матери к плоду) — преимущественно при первичном заражении матери во время беременности, часто у ВИЧ-инфицированных в стадии СПИДа.
- Артифициальный путь — при пересадке органов, в которых расположены цисты, пациенту с плохим иммунитету.
- Аэрогенный путь — при попадании инфицированной ооцистами пыли в рот человека.
- Контактный путь — при повреждении целостности кожных покровов. Встречается крайне редко, в основном у работников лабораторий и скотобоен, отмечен лишь в некоторых источниках, явного практического значения не имеет.
![Пути передачи токсоплазмоза]()
От человека к человеку заболевание не предаётся (кроме случаев каннибализма). Нельзя заразиться посредством укуса насекомых и при половом контакте.
Инфицирование токсоплазмой вызывает устойчивый пожизненный иммунитет к повторному заражению, однако известны случаи рецидива первичной инфекции при заражении другим высоковирулентным штаммом (у беременных, заразившихся при употреблении сырого мяса с другого континента). [1] [3] [5] [8] [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы токсоплазмоза
Инкубационный период при манифестных формах (явных проявлениях болезни) длится от двух недель до двух месяцев.
Специфичных симптомов, характерных именно для токсоплазмоза, не существует.
В большинстве случаев приобретённого токсоплазмоза заболевание протекает бессимптомно или со стёртой клиникой, напоминающей нетяжёлое ОРЗ: кратковременная лихорадка, слабость, недомогание, повышение температуры до 38,0 °C, увеличение периферических лимфоузлов, небольшое увеличение печени и селезёнки.
Доказано, что токсоплазма может оказывать влияние на психику человека. Это выражается в учащении рискованных действий, снижении концентрации внимания, повышенной нервозности, у лиц с тяжёлым острым или длительным хроническим активным течением повышен риск развития шизофрении.
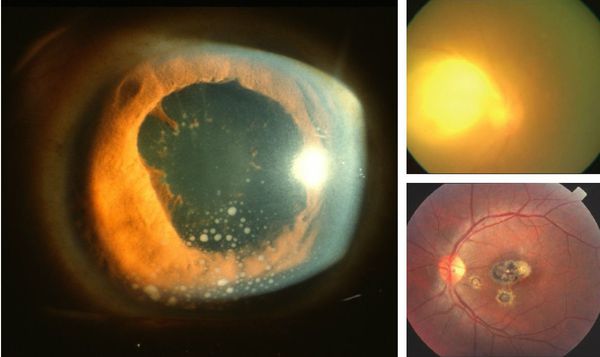
Иногда заболевание проявляется изолированной глазной формой — длительно текущие увеиты, иридоциклиты и хориоретиниты. Как правило, эти нарушения являются поздними проявлениями нераспознанного ранее врождённого процесса.
![Глазной токсоплазмоз]()
У людей с выраженным иммунодефицитом (ВИЧ, пересадка органов с последующей цитостатической терапией) возможно развитие генерализованного процесса с поражением нескольких органов (головного мозга, сердца, печени, почек, лёгких), нередко очень тяжёлого течения, проявляющегося в виде синдрома полиорганной недостаточности.
Токсоплазмоз у беременных может протекать в различных клинических вариантах и представляет опасность не столько для самой беременной (исключая тяжело протекающие патологии у беременных со СПИДом), сколько для плода.
При первичном заражении беременной токсоплазмозом имеет значение срок гестации:
- При инфицировании в первом триместре передача возбудителя плоду происходит лишь в 4 % случаев (к 13 неделе — в 6 %), но заканчивается, как правило, гибелью плода и выкидышем на ранних сроках. Если первичная инфекция у матери в первом триместре доказано, но выкидыш до 13 недели беременности не произошёл, то крайне высока вероятность, что внутриутробной передачи не было и ребёнок будет здоров.
- При инфицировании во втором триместре (особенно на 24-26 неделях) риск внутриутробной передачи резко возрастает и достигает 30-40 %, причём сопровождается развитием тяжёлых проявлений заболевания — одновременное увеличение селезёнки и печени, воспаление сосудистой оболочки и сетчатки глаза, поражения ЦНС в виде гидроцефалии, кальцификация, сыпь, миокардит, пневмония и другие.
- При заражении матери в третьем триместре передача инфекции ребёнку происходит с частотой до 90 %, однако проявления заболевания являются латентными или субклиническими и могут появиться спустя годы после рождения (отставание в развитии, нарушения зрения). [1][2][4][9]
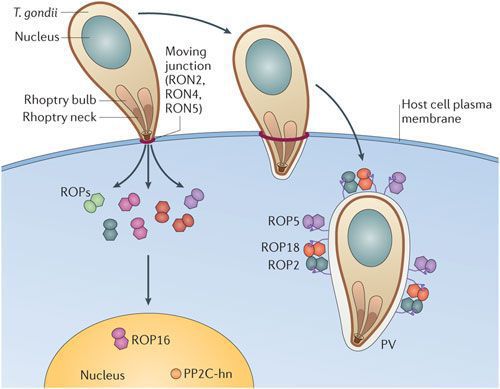
Патогенез токсоплазмоза
![Проникновение трофозоита в клетку]()
По мере развития и размножения токсоплазм поражённые клетки разрушаются, происходит заражение новых здоровых клеток, и при попадании возбудителя в кровоток паразиты разносятся по всему организму. Образуются некрозы с формированием фиброзной ткани и кальцификацией (отложение солей кальция в организме).
Под воздействием иммунитета безоболочечные трофозоиты превращаются в брадизоиты (оболочечные скопления токсоплазм), т.е. в тканевые цисты, которые сохраняются десятками лет в неактивном состоянии и при значительном снижении иммунитета способны к обратной трансформации с развитием обострения.
При первичной инфекции у беременных возбудитель проникает в ткани плода и вызывает воспалительный процесс, причём в разные периоды развития наблюдается различный характер воспаления: у эмбриона происходит лишь альтерация (дистрофия и некроз ткани без фиброза), в раннем фетальном периоде дополняется повышенным образованием соединительной ткани (фиброзом), а в позднем фетальном периоде присоединяется сосудистый компонент. Отсюда вытекают различные по характеру и тяжести поражения плода, которые зависят от сроков инфицирования матери. [1] [2]
Классификация и стадии развития токсоплазмоза
По течению процесса токсоплазмоз бывает:
- острым — до одного месяца;
- подострым - 1-3 месяц;
- хроническим — более трёх месяцев.
По клиническим признакам выделяют пять форм заболевания:
- Врождённый острый токсоплазмоз:
- манифестная форма (с указанием ведущих проявлений);
- субклиническая форма (с указанием способа верификации диагноза).
- Врождённый хронический токсоплазмоз:
- обострение / ремиссия;
- с резидуальными (остаточными) явлениями / без резидуальных явлений.
- Врождённый латентный токсоплазмоз.
- Приобретённый острый токсоплазмоз.
- Приобретённый хронический токсоплазмоз.
По степени тяжести заболевание бывает:
- лёгким;
- среднетяжёлым;
- тяжёлым (врождённая инфекция, токсоплазмоз при СПИДе).
По наличию осложнений выделяют:
- осложнённый токсоплазмоз;
- неосложнённый токсоплазмоз.
В Международной классификации болезней 10 пересмотра выделены шесть типов заболевания:
- B58.0 Токсоплазмозная окулопатия;
- B58.1 Токсоплазмозный гепатит (K77.0*);
- B58.2 Токсоплазмозный менингоэнцефалит (G05.2*);
- B58.3 Легочный токсоплазмоз (J17.3*);
- B58.8 Токсоплазмоз с поражением других органов;
- B58.9 Токсоплазмоз неуточнённый. [1][2][3]
Осложнения токсоплазмоза
При врождённой форме может возникнуть гидроцефалия, микроцефалия, задержка психомоторного развития и слепота. Эти осложнения сопровождаются увеличением или уменьшением размеров черепа, различными неврологическими расстройствами — косоглазием, судорогами, трудностью с сидением и держанием головы, рвотой и другими.
При глазной форме заболевания развивается слепота, снижение остроты зрения и воспалительные явления всех сред глаза. Причём возможно как рождение с грубыми дефектами зрения, так и появление воспалительных явлений и нарушения зрения спустя много лет после рождения.
Токсоплазмоз у иммунокомпрометированных людей осложняется шизофренией, токсоплазменный энцефалитом и полиорганной недостаточностью — тяжёлой патологией различных органов при выраженном иммунодефиците. При этом свойственна картина тяжёлого энцефалита. Прогноз, как правило, неблагоприятный. [1] [5] [8] [9]
Диагностика токсоплазмоза
Лабораторная диагностика:
- Клинический анализ крови: снижение уровня тромбоцитов, увеличение количества лимфоцитов и эозинофилов.
- Биохимический анализ крови: возможно повышение уровня трансаминаз и билирубина.
- Иммуноферментный анализ (ИФА):
- Выявление специфических антител класса M — острая инфекция или её реактивация. Имеет ряд недостатков — низкая специфичность, длительная циркуляция в организме, иногда до года после острого процесса. В сложных случаях уточнение следует производить при помощи метода "двойной сэндвич" или "иммунозахват" IgM ELISA.
- Выявление специфических антител класса G (клеток памяти) — носительство, инфицированность — появляются в среднем со второй недели заболевания и достигают пика на 1-2 месяце, сохраняются пожизненно, за исключением СПИД-ассоциированных заболеваний.
- Авидность IgG — уточнение давности заболевания. Недостатком является отсутствие стандартизации результатов, что зачастую приводит к различным ошибкам интерпретации. Наибольшее значение имеет высокая авидность, остальные результаты низкой и слабой авидности могут быть ошибочными и не должны трактоваться как недавно перенесённое заболевание при отсутствии других подтверждающих этот факт тестов.
- ПЦР-диагностика: выявление ДНК токсоплазмы в крови, других жидкостях и тканях человеческого организма. Особенно информативна в диагностике генерализованного, глазного и врождённого токсоплазмоза, в т. ч. в антенатальном периоде путём проведения амнио (не ранее 16 недель) и кордоцентеза (с 18 недели беременности).
- УЗИ-диагностика: внутриутробное выявление гидро- и микроцефалии, кальцификатов, гепатоспленомегалии и выраженной задержки развития. [1][2][4][5][6]
Дифференциальная диагностика
Токсоплазмоз — это инфекция с необычайно разнообразными проявлениями, поэтому ввиду неспецифичности проявлений основное место в дифференциальной диагностике отводиться лабораторному обследованию, а именно специфическим серологическим тестам.
Необходимо исключить следующие заболевания:
-
(ВЭБ-инфекцию) — боли в горле, преимущественное увеличение затылочных и заднешейных лимфоузлов, характерные изменения гемограммы (появление большого количества атипичных мононуклеаров и отсутствие столь выраженных изменений при врождённом течении), положительные IgM и ПЦР крови; — лимфоцитарный характер гемограммы, частое поражение слюнных желёз, положительные IgM, ПЦР крови;
- туберкулёз — длительное постепенное начало, лёгкий субфебрилитет (до 38,0 °C), ночная потливость, нездоровый румянец на щеках, кашель, специфические изменения в лёгких, положительные пробы на туберкулёз, выявление бациллы Коха в мокроте;
- лимфопролиферативные заболевания (лимфома Ходжкина, неходжкинские лимфомы) — специфические изменения при биопсии поражённой ткани (лимфоузлов);
- ВИЧ-инфекция — наличие факта возможного заражения, увеличение всех групп лимфоузлов, положительная серология;
- саркоидоз — специфические изменения в лёгких, положительные результаты гистологического исследования. [1][2][5]
Лечение токсоплазмоза
Большинство случаев приобретённого токсоплазмоза протекают в лёгкой или бессимптомной форме, они не регистрируются и, по-видимому, не нуждаются в каком-либо лечении.
Необходимость проведения специфической этиотропной терапии возникает лишь у некоторых групп пациентов:
- беременные с доказанным первичным инфицированием (в ряде случаев при реактивации хронической инфекции);
- дети с врождённой формой токсоплазмоза (при наличии явных клинических и лабораторных проявлений заболевания, субклинических и инаппарантных формах) — сроки и объём терапии зависят от конкретных данных;
- иммунокомпрометированные люди, у которых токсоплазмоз (острый или в фазе реактивации хронического процесса) протекает с выраженными клинико-лабораторными проявлениями. Основное направление воздействия в этом случае должно быть на устранение причины иммунодефицита, повышение уровня СД4 клеток.
Проведение лечения может осуществляться как в стационаре, так и амбулаторно в зависимости от выраженности процесса, реакции пациента на вводимые препараты, необходимости тех или иных вариантов патогенетического и симптоматического обеспечения. [1] [4] [7]
Прогноз. Профилактика
При приобретённом токсоплазмозе у иммунокомпетентных лиц прогноз благоприятный, у иммунокомпрометированных лиц (СПИД) прогноз серьёзен, нередки летальные исходы.
При врождённом токсоплазмозе исход заболевания зависит от сроков инфицирования плода:
- при инфицировании в первом триместре, как правило, происходит выкидыш;
- в более поздние сроки последствия варьируются от тяжёлых до резидуальных форм.
Основным методом профилактики приобретённого и врождённого токсоплазмоза является соблюдение санитарно-гигиенических правил, особенно беременными, не имеющими антител класса G к токсоплазмам:
- ограничение контакта с кошками;
- запрет на употребление сырого мяса, фарша и морепродуктов;
- тщательная промывка зелени, фруктов и овощей;
- мытьё рук перед едой;
- работа на приусадебном участке только в перчатках.
Для беременных особенно важен скрининг антител к токсоплазме, позволяющий выявить активно протекающее заболевание или риск его возникновения, а также вовремя провести медикаментозную профилактику острого токсоплазмоза беременной и снизить риск врождённой инфекции на 60 %. При отсутствии антител класса G в первом триместре необходимо отслеживать антитела IgM и IgG не только в тертьем, но и во втором триместре беременности.
В очаге токсоплазмоза противоэпидемические мероприятия не проводятся, вакцина на разработана. [2] [3]
Здравствуйте! В вашей ситуации необходимости в лечении токсоплазмы нет, учитывая результаты по антителам и ПЦР-диагностике.

Добрый день. Если ПЦР отрицательная, IgM отрицательные, то лечение окажется бесполезным. Токсоплазма ушла внвтриклеточно, в крови ее нет. Если гинеколог волнуется, просто нужно подождать месяца три, титр IgG снизится. А так сейчас вы пролечитесь , точно также будете сдавать антитела в динамике, увидите естественное их снижение, которое произойдет и без лечения.
.. Здоровья Вам!


Здравствуйте у вас с таким букетом может быть при зачатии все что угодно
Особенно вэб сейчас и токсоплазму стоит срочно пролечить


Здравствуйте, бегите подальше от такого "нрамотного" врача. Лечить иммунитет к токсоплазмозу это просто безграмотно.
А вот с анемией стоило бы разобраться. Сдавали на ферритин и сывороточное железо? Желудок и кишечник проверяли?
Александра, про анемию в курсе с 2002 года. Все анализы сдавались, последние несколько лет жена пьет железо с перерывами. Как только перестает пить уровень феритина падает очень быстро.
Сдавала вне менструации.
Феритин крайний раз был 9 мкг/л (при норме 10-120)
Железо = 4,4 мкмоль/л (норма 9-30,4)
При приеме препаратов железо восстанавливается до нормы. А феритин очень медленно начинает подниматься на пару единиц. И при прекращении приема препаратов феритин сразу падает, а железо и гемоглобин 1-2 месяца может быть в пределах нормы и затем тоже падает.

Здравствуйте.У вашей супруги есть иммунитет к обозначенным инфекциям,это хорошо.И это естественно лечить не надо.Чаще всего железодефицитная анемия связана с обильными месячными.Если не скорректировать цикл,то железо принимать можно,но каждый месяц гемоглобин сразу после месячных снижается.Низкийуровень депо железа плохо сказывается на течении беременности и состоянии здоровья будущего ребёнка.

Доброе утро! Слабость может сохраняться.Пропейте курс вобензима,это полиферментативный препарат,улучшающий обмен веществ в каждой клетке.(3др. х 3р в течение месяца)

Вадим, Вам тоже нужно принимать фолиевую кислоту в дозировке 400 мкг 1 раз в сутки за 3 месяца до предполагаемого зачатия.
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйт!Если все скрининги былои в норме, то вм вообще не должно приходить в голову ничего плохого.Это главный показатель благополучия.
Яна, я почитала, что эта инфекция затрагивает органы зрения и слуха, ЦНС. Насколько я знаю, скрининги этого не показывают?


Тогда просто сдайте М и ДЖИ, что касается ДЖИ , можно сдать на авидность, чтобы понять КАК ДАВНО переносили инфекцию

Здравствуйте. Скажите пожалуйста, насколько в близком контакте вы были с котёнком? Вы его обнимали? Прижимали к лицу?

Валерия, нет, насколько я понимаю, что это уже не входит в обязательный перечень анализов. Я веду беременность бесплатно в ЖК.

Вы переносили что-то по типу ОРВИ во время беременности? Чувствовали недомогание?
Сколько раз вы сдавали клинический анализ крови?
Валерия, да, я болела ОРВИ, я знаю, что это могут быть похожие симптомы. Я болела на 4-5 неделе ОРВИ, точнее, у меня всегда любая простуда выражается больным горлом и насморком на несколько дней. Вот такое было

Только один раз? Больше не болели?
Если бы в 4-5 недель был токсоплазмоз, то беременность закончилась бы ранним выкидышем. У вас растет здоровенький малыш
Ещё были эпизоды ОРВИ?
Валерия, большое спасибо :) То есть, скорее всего на раннем сроке был бы выкидыш, а если бы все было бы хорошо, то на скринингах были бы какие-то отклонения? Бесследно это бы не прошло?
Болела коронавирусом в 26 недель, который Омикрон, по сути выглядело как ОРВИ.

Всё верно. Бесследно он бы не прошел. Для своего успокоения можно сдать иммуноглобулины. Но это необязательно
Валерия, то есть такой ситуации, что по всем показателям все супер (общий анализ крови, кстати, вы до этого спросили - сдавала вроде бы раз в каждый триместр), скрининги, кровь, моча - все хорошо, то это точно не было заражения? Т.е. такой ситуации, когда внутри малыш вроде по всем данным чувствует себя хорошо, а сказываться это начнет после рождения? Или слепота - это тоже можно понять по косвенным признакам на скрининге?

Как минимум, в крови бы выявили сдвиг формулы влево, были бы изменения в биохимии и коагулограмме
Нет, слепоту по УЗИ не видно. Но есть много изменений в анализах, которые помогут заподозрить токсоплазмоз
Читайте также: