Трансмиссивные и природно-очаговые инфекции
Обновлено: 19.04.2024
Информация о трансмиссивных инфекциях для отъезжающих на отдых
Если Вы собрались в поездку на отдых в другой регион или страну, вам необходимо знать, что в ряде регионов России и зарубежных стран существует реальная угроза заражения особо опасными инфекциями, передающимися через укусы кровососущих паразитов: клещей, комаров, москитов идр. (от латинского слова transmissio –передача, пересылка).
КЛЕЩЕВОЙ ВИРУСНЫЙ ЭНЦЕФАЛИТ
Клещевой вирусный энцефалит – острое инфекционное вирусное заболевание, с преимущественным поражением центральной нервной системы. Переносчики – иксодовые клещи.Ареал распространения иксодовых клещей в России весьма широк – от лесных территорий Дальнего Востока до Калининграда. На Европейской территории России эти очаги имеются в Ярославской, Ивановской Костромской, Ленинградской, Вологодской, Псковской, Новгородской, Тверской и др.областях, в Карелии. Полный список эндемичных территорий можно посмотреть на сайте Управления Роспотребнадзора по Владимирской области
Возбудитель передаётся человеку, в основном, во время присасывания клеща, зараженного вирусом, при посещении лесов с выраженным подлеском, просек с высоким травостоем, берегов озер и прудов. Однако не исключается и заражение людей, не посещавших лес. Это может произойти при заносе клещей домашними животными, птицами или людьми (на одежде, с цветами, ветками, с грибами).
Второй путь заражения – употребление в пищу сырого молока коз и коров, у которых в период массового нападения клещей вирус может находиться в молоке. Поэтому в неблагополучных территориях по КВЭ необходимо употреблять этот продукт только после кипячения. Следует помнить, что заразным является не только сырое молоко, но и продукты, приготовленные из него.
Третий путь заражения – при втирании в кожу вируса в случае раздавливания клеща или расчесывания мест укуса.
Для заболевания характерна весенне-летняя сезонность, связанная с периодом наибольшей активности клещей.
Основная мера профилактики – вакцинация (нужно заблаговременно позаботиться о прививке при планировании отдыха). Меры неспецифической профилактики – предотвращение присасывания клещей (правильная одежда, само- и взаимоосмотры при выходе на природу, использование репеллентов и др.)
КРЫМСКАЯ ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА
Заболевание также встречается на юге Украины и в Крыму, Средней Азии, Китае, Болгарии, Югославии, Пакистане, Центральной, Восточной и Южной Африке (Конго, Кения, Уганда, Нигерия и др.). В 80 % случаев заболевают лица в возрасте от 20 до 60 лет.
Вызывает заболевание передаваемый клещами вирус. Вирус ККГЛ вызывает вспышки тяжелой вирусной геморрагической лихорадки с коэффициентом летальности 10-40%. В число переносчиков вируса ККГЛ входит широкий ряд диких и домашних животных, таких как крупный рогатый скот, овцы и козы, которые получают вирус после укуса инфицированных клещей. При этом явные признаки заболевания у животных отсутствуют.
Вирус ККГЛ передается людям либо при укусах клещей, либо при контакте с инфицированными кровью или тканями животных во время и непосредственно после забоя. Большинство случаев заражения происходит у людей, занятых в промышленном животноводстве, таких как сельскохозяйственные рабочие, работники скотобоен и ветеринары. Передача от человека человеку может происходить в результате тесного контакта с кровью, выделениями, органами или другими жидкостями организма инфицированных людей.
У большинства больных на 2-ой - 4-ый день болезни (реже на 5-ый -7-ой день) появляется геморрагическая сыпь на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др.). Коэффициент смертности от ККГЛ составляет примерно 30%, причем смерть наступает на второй неделе заболевания. У выздоравливающих пациентов улучшение обычно начинается на девятый или десятый день после начала заболевания.
Для предотвращения заражения основные усилия направляют на борьбу с переносчиком заболевания. Людям в индивидуальном порядке следует использовать защитную одежду. Обрабатывать одежду, спальные мешки и палатки репеллентами. При укусах клеща в зоне обитания немедленно обратиться в медицинское учреждение за помощью. Для лиц, которые собираются въехать на территорию Юга России рекомендуется профилактическая вакцинация.
МАЛЯРИЯ
Малярию вызывает паразит под названием Plasmodium, который передается через укусы инфицированных комаров. Попав в организм человека, паразиты размножаются в печени и затем инфицируют красные кровяные клетки.
Симптомы малярии, такие как лихорадка, головная боль и рвота, обычно появляются через 10-15 дней после укуса комара. При отсутствии лечения малярия может быстро приобретать форму, угрожающую жизни, в связи с нарушением кровоснабжения жизненно важных органов. Во многих частях мира у паразитов развилась устойчивость к целому ряду лекарств от малярии.
Малярия распространена в 108 странах мира, преимущественно в странах тропического и субтропического пояса. Большинство случаев заболевания малярией и смерти от нее происходит в Африке к югу от Сахары. Однако Азия, Латинская Америка и, в меньшей степени, Ближний Восток и отдельные части Европы также охвачены этой болезнью.
Профилактика малярии среди людей, совершающих поездки на опасные по малярии территории заключается в приеме по определенной схеме противомалярийных препаратов, которые подавляют стадию малярийной инфекции в крови (химиопрофилактика). Тем самым предотвращается развитие болезни. Прием противомалярийных препаратов начинается за неделю до выезда на опасную по малярии территорию, продолжается все время пребывания в неблагополучной местности и 4 недели после возвращения.
Важна также неспецифическая профилактика малярии, заключающаяся в защите от укусов комаров: с этой целью в сумеречное и вечернее время рекомендуется носить светлую одежду, максимально закрывающую поверхность тела и конечности, применять репелленты (отпугивающие средства), которыми обрабатываются кожные покровы и одежда. Во время сна целесообразно пользоваться обработанными инсектицидом противомоскитными сетками. Кроме того, во время пребывания в неблагополучной по малярии стране при возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, следует немедленно обратиться к врачу для медицинского осмотра и обследования.
ЛИХОРАДКА ЭБОЛА
Лицам, вернувшимся из этих стран, при появлении любых из перечисленных выше симптомов необходимо немедленно обратится за медицинской помощью по телефону, сообщив при этом, что в течение последних 21 сут. посещали Гвинею и/или соседние с ней страны или имели контакт с лицами, посещавшими эти страны. Ни в коем случае не заниматься самолечением.
ЖЕЛТАЯ ЛИХОРАДКА
Специального лечения от желтой лихорадки нет. В качестве профилактической меры для людей, совершающих поездки в эндемичные районы и проживающих в них, настоятельно рекомендуется вакцинация.
В последние годы отмечается активизация природных очагов желтой лихорадки. В ряде стран Африки и Южной Америки при въезде требуется предъявление международного свидетельства о прививке против желтой лихорадки. В Африке: Бенин, Буркина-Фасо, Габон, Гана, Демократическая Республика Конго, Конго, Кот-д'Ивуар, Камерун, Либерия, Мали, Нигер, Руанда, Сан-Томе и Принсипи, Того, Центрально-Африканская Республика. В Южной Америке - Французская Гвиана.
Но есть и другие страны, на территории которых имеются районы с высоким риском заражения. В Африке это: Ангола, Бурунди, Гамбия, Гвинея, Гвинея-Бисау, Кения, Мавритания, Нигерия, Сенегал, Сьерра-Леоне, Сомали, Судан, Уганда, Танзания, Чад, Экваториальная Гвинея. В Южной Америке: Боливия, Бразилия, Венесуэла, Гайана, Колумбия, Панама, Перу, Суринам, Тринидад и Тобаго, Эквадор. Здесь не настаивают на представлении международного свидетельства. Тем не менее, перед их посещением прививка против желтой лихорадки очень рекомендована.
Вакцинацию проводят взрослым и детям, начиная с 9-месячного возраста не позднее, чем за 10 суток до выезда в эндемичный район. Провести прививку и получить международный сертификат можно в:
- Центральном прививочном пункте для отъезжающих за границу при Городской поликлинике № 13 г. Москвы (ул. Неглинная, д. 14, тел. 921-94-65).
- ГКУЗ Инфекционная клиническая больница №1 Департамента здравоохранения г. Москва, 195367, г. Москва, ул. Волоколамское шоссе, д. 63, тел. (495)942 48 39, (494) 490 14 14
ЛИХОРАДКА ДЕНГЕ
Денге переносится при укусах комаров Aedes, инфицированных каким-либо одним из четырех вирусов денге. Эта болезнь распространена в тропических и субтропических районах мира. Симптомы болезни появляются через 3-14 дней после инфицирующего укуса. Симптомы варьируются от легкой лихорадки до приводящей к потере трудоспособности высокой температуры, сопровождающейся сильной головной болью, болью в области глаз, мышечной и суставной болью, а также сыпью. Специальных противовирусных лекарств от денге нет. Важно поддерживать гидратацию. Не рекомендуется применять ацетилсалициловую кислоту (например, аспирин) и нестероидные противовоспалительные препараты (например, ибупрофен).
Геморрагическая лихорадка денге (высокая температура, боли в области живота, рвота и кровотечения) является осложнением с потенциальным летальным исходом, развивающимся преимущественно у детей. За последние десятилетия заболеваемость денге во всем мире резко возросла. В настоящее время более 2,5 миллиарда человек - более 40% населения мира - подвергаются риску заболевания денге.
До 1970 г. эпидемии происходили лишь в 9 странах, а в настоящее время болезнь является эндемической более чем в 100 странах Африки, Америки, Восточного Средиземноморья и Западной части Тихого океана. Самый высокий уровень заболеваемости регистрируются в Американском регионе, Юго-Восточной Азии и Западной части Тихого океана.
По оценкам, ежегодно 500 000 человек с тяжелой денге требуется госпитализация, причем значительную долю из этого числа представляют дети. Примерно 2,5% людей, пораженных болезнью, умирает.
Меры профилактики – это использование индивидуальных средств защиты, засечивание оконных и дверных проемов, применение репеллентов; ношение плотной закрывающей тело одежды.
ЛИХОРАДКА ЗАПАДНОГО НИЛА
Лихорадка Западного Нила – вирусное, природно-очаговое инфекционное заболевание с трансмиссивным механизмом передачи возбудителя.
Наиболее часто современный вирус встречается в странах Средиземноморья (Израиль, Египет), во Франции — на побережье Средиземного моря и на о. Корсика, а также в Индии и Индонезии. В последнее время, особенно часто, вирус обнаруживается в США, причём не только в болотистых субтропических регионах страны. Природные очаги заболевания, как показали исследования, давно присутствуют и в южных регионах бывшего СССР — Армения, Азербайджан, Молдавия, Туркмения, Таджикистан, Казахстан, на Украине в Одесской области. В России – на юге европейской части и на территории Омской области. Переносчиками вируса являются комары, иксодовые и аргасовые клещи, а резервуаром инфекции — птицы и грызуны.
Заболевание может протекать и бессимпто но, у части заболевших развивается гриппоподобная форма без поражения центральной нервной системы (ЦНС). Однако поражения нервной системы (менингиты, менингоэнцефалиты) наблюдаются в среднем 1 на 150 случаев. Летальность у больных с поражением ЦНС достигает 40%.
Резервуаром возбудителя (вируса) являются дикие перелетные водоплавающие птицы, зимующие в странах Африканского и Азиатского континента.
В кровь человека вирус попадает через укусы комаров, которые плодятся в тех же прудах, озерах, где гнездятся перелётные птицы и формируется природный очаг этого заболевания. ЛЗН может переноситься и иксодовыми клещами.
В населенных пунктах угрозе заражения подвержены жители домов, в подвалах которых имеются условия для круглогодичного выплода комаров.
Профилактика ЛЗН направлена на борьбу с переносчиками инфекции - комарами, в частности обработку мест их выплода (водоемы, подвалы жилых домов), использование средств защиты от комаров (засетчивание окон, применение разрешенных к использованию репеллентов). Специфическая (с помощью вакцины) иммунопрофилактика людей не разработана.
Информацию об эндемичных территориях, об эпидемиологической ситуации в стране выезда и мерах профилактики инфекционных заболеваний можно получить в Управлении Роспотребнадзора по Владимирской области (4922) 54-02-32 и на сайте Управления
Внимание! Соблюдение определенных правил и ограничительных мер проживания и отдыха позволят Вам сохранить свое здоровье во время путешествий.
Памятка для выезжающих в туристические поездки
В странах Евразии, Африки, Южной Америки, Океании с экваториально-тропическим климатом широко распространены инфекционные и паразитарные заболевания, многие из которых не встречаются или стали редкими в Российской Федерации. Теплый влажный климат способствует длительному выживанию микроорганизмов в окружающей среде, активному выплоду насекомых и гельминтов.
Чаще всего инфекционные и паразитарные заболеваний передаются через воду, загрязненные и недостаточно обработанные продукты питания, кровососущих насекомых (комаров, блох, слепней, москитов, мошек, клещей и других), при контакте с больным человеком или загрязненным объектом окружающей среды, половым путем.
Тропические инфекции часто сопровождаются поражением кишечника, кожи, глаз, различных систем и органов человека, нередко протекают в тяжелой форме и трудно поддаются лечению. Кроме того, в странах с жарким климатом имеется множество ядовитых растений и животных, способных нанести существенный и непоправимый вред здоровью человека.
В целях обеспечения санитарно-эпидемиологического благополучия населения и санитарной охраны территории Российской Федерации при планировании отдыха в преддверие туристического сезона важно заблаговременно уточнять в территориальных органах Роспотребнадзора и у туроператоров сведения об эпидемиологической ситуации в стране планируемого пребывания.
В целях профилактики инфекционных и паразитарных заболеваний необходимо соблюдать меры предосторожности, чтобы не допустить заражения и последующего развития заболевания:
- употреблять для еды только ту пищу, в качестве которой вы уверены;
- употреблять для питья только гарантированно безопасную воду и напитки (питьевая вода и напитки в фабричной упаковке, кипяченая вода). Нельзя употреблять лед, приготовленный из сырой воды;
- мясо, рыба, морепродукты должны обязательно подвергаться термической обработке;
- желательно не пользоваться услугами местных предприятий общественного питания и не пробовать незнакомые продукты, не покупать еду на рынках и лотках, не пробовать угощения, приготовленные местными жителями;
- в случае необходимости приобретать продукты в фабричной упаковке в специализированных магазинах;
- овощи и фрукты мыть безопасной водой и обдавать кипятком;
- перед едой следует всегда тщательно мыть руки с мылом;
- при купании в водоемах и бассейнах не допускать попадания воды в рот;
- в целях защиты от укусов насекомых рекомендуется применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды), а также в помещениях обязательно засетчивать окна и двери.
- в случае обнаружения присасывания клещей, следов укусов кровососущих насекомых, появления высыпаний или любых других кожных проявлений немедленно обратиться к врачу.

Паразитарные болезни (паразитозы) в зависимости от природы возбудителя подразделяются на несколько групп:
- Заболевания, возбудители которых передаются только от животных к животным , называются зоонозы (чума кур и свиней).
- Заболевания, возбудители которых передаются только от человека к человеку , называются антропонозы (корь, дифтерия).
- Заболевания, возбудители которых передаются от одного организма к другому посредством кровососущих переносчиков (насекомые, клещи), называются трансмиссивными (малярия, таежный энцефалит).
Они подразделяются на:
1) облигатно-трансмиссивные, возбудители которых передаются через специфических переносчиков (малярия — комарами рода Anopheles, таежный энцефалит— таежными клещами);
2) факультативно-трансмиссивные, возбудители которых могут передаваться как через переносчиков, так и другими путями (заражение туляремией и сибирской язвой возможно через многочисленных переносчиков и при разделке туш больных животных).Любая трансмиссивная болезнь представляет собой трехчленную систему, которая включает паразита — возбудителя, позвоночного — хозяина, и членистоногого — переносчика (клещи, насекомые). Переносчики возбудителей трансмиссивных болезней могут быть специфические и механические. В организме специфического переносчика возбудитель проходит часть жизненного цикла (чумная палочка размножается в пищеварительном тракте блохи; малярийные плазмодии проходят половой цикл развития у комаров рода Anopheles).
В 1940 г. академик Е. Н. Павловский разработал учение о природной очаговости трансмиссивных болезней. Оно возникло на стыке экологии, паразитологии, эпидемиологии и ландшафтной географии
Компоненты природного очага заболевания:
- возбудитель заболевания;
- восприимчивые к данному возбудителю организмы;
- переносчики возбудителя;
- определенные условия среды (биотоп).
Восприимчивость - это видовое свойство, определяющее способность особей данного вида стать средой обитания для паразита-возбудителя и отвечать на его внедрение специфическими реакциями. В очаге происходит циркуляция возбудителя от больных животных (доноров возбудителя) через переносчика к здоровым (реципиентам), которые в дальнейшем становятся донорами возбудителя. Переносчиками являются кровососущие членистоногие, а донорами и реципиентами могут быть грызуны и птицы. Если человек попадает в природный очаг заболевания, то он становится сначала реципиентом, а затем и донором возбудителя. Природные очаги существуют длительное время, но эпидемиологическое значение они приобретают тогда, когда в них попадает и заражается человек
Классификация природных очагов:
- природные (клещевой энцефалит);
- синантропные— существуют в населенном пункте, где циркуляция возбудителя осуществляется за счет синантропных животных (чесотка);
- антропургические— возникают в результате преобразования природной среды человеком (описторхоз в местах искусственно созданных водоемов);
- смешанные (трихинеллез).
Результатом заражения реципиента в природном очаге может быть его гибель (в случае высокой вирулентности возбудителя), болезнь с последующим выздоровлением или вакцинация (образование иммунных защитных тел без выраженных клинических признаков болезни при слабой вирулентности возбудителя).
На исход заражения реципиента в очаге также влияют следующие факторы:
Некоторые природно-очаговые заболевания характеризуются эндемизмом, т.е. встречаемостью на строго ограниченных территориях. Это связано с тем, что возбудители соответствующих заболеваний, их промежуточные хозяева, животные-резервуары или переносчики встречаются только в определенных биогеоценозах. Так, только в отдельных районах Японии расселены четыре вида легочных сосальщиков из p. Paragonimus. Расселению их препятствует узкая специфичность в отношении промежуточных хозяев, которые обитают только в некоторых водоемах Японии, а природным резервуаром являются такие эндемичные виды животных, как японская луговая мышь или японская куница.
Вирусы некоторых форм геморрагической лихорадки встречаются только в определенных зонах Восточной Африки, потому что здесь расположен ареал их специфических переносчиков — клещей из р. Аmbliomma.
Хорошо известными являются природно-очаговые заболевания, вызываемые лентецами p. Diphyllobothrium, распространенными в некоторых районах Сибири. Так, на оз. Байкал известно несколько видов ленточных червей, которые обычно паразитируют у чаек, заражающихся при проглатывании инвазированной рыбы, например байкальского омуля. Рыбы заражаются при поедании рачков, а те в свою очередь становятся промежуточными хозяевами гельминтов от фекалий птиц, попадающих в воду. Съев инвазированную рыбу, заболеть дифиллоботриозом может и человек.
В бассейне р. Оби и Иртыша, а также в некоторых других зонах Сибири и Восточной Европы распространено заболевание описторхоз, встречающееся у медведей, выдр, кошек, волков, лис, а также у человека. Возбудителем этого заболевания является кошачий сосальщик, расселение которого ограничивается, вероятно, комплексом природно-климатических факторов. Об этом свидетельствует то, что ближайший родственник этого паразита, сосальщик виверры, встречается только в Юго-Восточной Азии и не выходит за пределы этого региона, являясь, таким образом, компонентом восточно-азиатских тропических биогеоценозов.
Небольшое количество природно-очаговых заболеваний встречается практически повсеместно. Это такие заболевания, возбудители которых, как правило, не связаны в цикле своего развития с внешней средой и поражают самых разнообразных хозяев. К заболеваниям такого рода относятся, например, токсоплазмоз и трихинеллез. Этими природно-очаговыми болезнями человек может заразиться в любой природно-климатической зоне и в любой экологической системе.Абсолютное же большинство природно-очаговых болезней поражает человека только в случае попадания его в соответствующий очаг (на охоте, рыбной ловле, в туристических походах, в геологических партиях и т.д.) при условиях его восприимчивости к ним. Так, таежным энцефалитом человек заражается при укусе инфицированным клещом, а описторхозом — съев недостаточно термически обработанную рыбу с личинками кошачьего сосальщика.
Профилактика природно-очаговых заболеваний представляет особые сложности. В связи с тем, что в циркуляцию возбудителя бывает включено большое количество хозяев, а часто и переносчиков, разрушение целых биогеоценотических комплексов, возникших в результате эволюционного процесса, экологически неразумно, вредно и даже технически невозможно. Лишь в тех случаях, если очаги являются небольшими и хорошо изученными, возможно комплексное преобразование таких биогеоценозов в направлении, исключающем циркуляцию возбудителя. Так, рекультивация опустыненных ландшафтов с созданием на их месте орошаемых садоводческих хозяйств, проводящаяся на фоне борьбы с пустынными грызунами и москитами, может резко снизить заболеваемость населения лейшманиозами. В большинстве же случаев природно-очаговых болезней профилактика их должна быть направлена в первую очередь на индивидуальную защиту (предотвращение от укусов кровососущими членистоногими, термическая обработка пищевых продуктов и т.д.) в соответствии с путями циркуляции в природе конкретных возбудителей.
Природно-очаговые инфекции – это зоонозные инфекционные заболевания (передаются от животных человеку), возбудители которых существуют в природных очагах (резервуаром служат дикие животные). Природно-очаговые инфекции характеризуются способностью возбудителей длительное время сохраняться во внешней среде.
К природно-очаговым инфекциям относятся геморрагическая лихорадка с почечным синдромом (далее – ГЛПС), туляремия, лептоспироз, листериоз, иерсиниозы, чума, Ку-лихорадка и лихорадка Ласса, клещевой энцефалит, бешенство и др. Основным источником этих инфекций являются дикие, сельскохозяйственные и домашние животные, мышевидные грызуны, обитающие в природе и заселяющие жилые и хозяйственные постройки.
Заражение людей происходит: при контакте с больными животными, объектами внешней среды, предметами обихода, употреблении воды, продуктов, загрязненных выделениями грызунов, а также при укусах животных и кровососущих насекомых.
Факторами риска заражения являются нахождение на территории природного очага, несоблюдение гигиенических требований при уходе за животными и при работе с сырьем животного происхождения, недостаточный уровень гигиенических знаний и навыков, несоблюдение правил личной гигиены.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – тяжелое инфекционное заболевание, характерными признаками которого является лихорадка, общая интоксикация, поражение почек и кровеносных сосудов.

Источником инфекции являются мелкие грызуны (рыжая полевка, полевая мышь, серая и черная крыса, разные виды серых полевок). Заболевания людей могут возникать в любое время года, но наиболее часто регистрируются летом и осенью. Заболевший человек для окружающих не заразен.
Возбудитель заболевания – вирус, который малоустойчив во внешней среде. Летом сохраняется в течение нескольких часов, а зимой – нескольких дней.
Инфицирование человека происходит, в основном, при вдыхании зараженной вирусом ГЛПС пыли во время сельскохозяйственных работ, работе в лесу, отдыхе на природе, рыбалке, при посещении леса, сборе ягод и грибов, а также при употреблении загрязненных выделениями грызунов пищевых продуктов, воды.
Инкубационный период (период от момента заражения до появления первых клинических признаков заболевания) продолжается от 10 до 35 дней, чаще 2-3 недели.
Основными проявлениями заболевания являются недомогание, повышение температуры тела до 39-40°С, боли в мышцах. На фоне поражения почек резко снижается выделение мочи. Развиваются носовые, внутренние кровотечения, кровоизлияния в слизистые оболочки, кожу.
Заболевшие ГЛПС нуждаются в квалифицированной медицинской помощи.
В целях профилактики необходимо:
- во время работы при большом количестве пыли (снос старых строений, погрузка сена, соломы, травы, разборка штабелей досок, брёвен, куч хвороста, уборка помещений и т.п.) использовать перчатки и респиратор или ватно-марлевую повязку;
- проводить уборку помещений влажным способом;
- строго соблюдать правила личной гигиены;
- обеспечить хранение продуктов в недоступном для грызунов месте; не употреблять в пищу повреждённые грызунами пищевые продукты;
- для питья использовать кипяченую или бутилированную воду; не употреблять воду из открытых водоемов;
- ни в коем случае нельзя прикасаться к живым или мёртвым грызунам без рукавиц или резиновых перчаток;
- в целях исключения условий для проникновения и обитания грызунов в домах и сооружениях необходимо обеспечить грызунонепроницаемость; проводить дератизационные мероприятия (истребление грызунов).
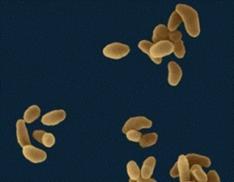
Туляремия – это природно-очаговое инфекционное заболевание, вызываемое бактериями.
Источниками инфекции являются различные дикие животные – полевка обыкновенная, водяная крыса, домовая мышь, зайцы.

Для туляремии характерны различные пути передачи инфекции человеку:
Трансмиссивный – через укусы инфицированных клещей и насекомых (комаров, слепней и др.);
Контактный – при укусе человека инфицированным грызуном, снятии со зверька шкурки, разделке тушки, контакте с выделениями инфицированных грызунов;
Алиментарный – при употреблении пищевых продуктов и воды, загрязненной выделениями грызунов;
Аспирационный (воздушно-пылевой) – при вдыхании зараженной возбудителем пыли.
Все формы заболевания сопровождаются симптомами, похожими на грипп, такими как: повышение температуры тела, озноб, ломота в теле и слабость. Симптомы обычно возникаю в период от 3 до 5-7 дней после заражения. В зависимости от пути заражения, туляремия может протекать в следующих клинических формах:
при укусах насекомых – у человека развивается бубонная, язвенно-бубонная формы. Это наиболее распространенные формы туляремии. Отмечается покраснение и зуд в месте укуса, увеличиваются регионарные лимфатические узлы, позже появляется язва.
при употреблении обсемененных выделениями грызунов продуктов питания и воды развивается ангинозно-бубонная (боли в горле, затруднение глотания, покраснение зева, высокая температура тела, увеличение шейных лимфатических узлов) и абдоминальная формы (боли в животе, тошнота, рвота, иногда может развиться кишечное кровотечение);
при попадании возбудителя с пылью развивается легочная форма – поражаются легкие, бронхи. Эта форма протекает длительно и тяжело, с сильной лихорадкой, болями в груди.
Восприимчивость людей к туляремии почти 100% и не зависит от возраста.
Человек больной туляремией не заразен для окружающих.
Профилактика
Основу профилактики туляремии составляют:
- обеспечение грызунонепроницаемости жилых и хозяйственных построек, водоисточников, дератизационные мероприятия – истребление грызунов при помощи разнообразных средств отлова, отравленных приманок.
- защита от кровососущих насекомых путем использования различных репеллентов, защитной одежды. При посещении леса, сборе ягод, грибов следует производить само и - взаимоосмотры.
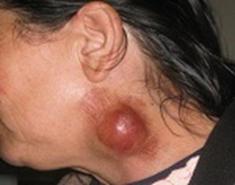
Лептоспироз – инфекционное заболевание (передается от животных человеку), возбудителем которого являются бактерии. Заболевание характеризуется внезапным началом, высокой температурой тела до 39-40ºС, болями в мышцах, суставах, поражением печени и почек.

Источником лептоспироза в природе являются многочисленные виды грызунов, особую опасность представляют крысы.
Из домашних животных лептоспирозом часто болеют собаки, среди сельскохозяйственных животных (крупный рогатый скот, мелкий рогатый скот, свиньи) часто отмечается бессимптомное носительство.

Заражение людей происходит при употреблении обсеменных возбудителем пищевых продуктов, воды. Возможно проникновение лептоспир через поврежденные кожные покровы и слизистые оболочки. В летний период возможно возникновение "купальных" вспышек.
- использовать для купания только водоемы, разрешенные для организованного отдыха;
- для питья необходимо использовать кипяченную или бутилированную воду;
- помещения для хранения пищевых продуктов необходимо защищать от проникновения грызунов.
Иерсиниоз – острое инфекционное заболевание, которое сопровождается поражением желудочно-кишечного тракта, интоксикацией, сыпью на коже, увеличением размеров печени, болями в суставах. Основным источником иерсиниоза являются грызуны, а также сельскохозяйственные и домашние животные.
Заражение людей происходит при употреблении инфицированных пищевых продуктов (молоко, молочные продукты), особую эпидемическую опасность представляют овощи, употребляемые в сыром виде, салаты из сырых овощей и квашеная капуста, употребляемые без термической обработки. Опасность заражения многократно увеличивается при употреблении овощей, которые хранились в неудовлетворительных условиях, при наличии доступа грызунов и недостаточно тщательно обрабатывались при приготовлении блюд.
Важно знать! Возбудитель иерсиниоза долгое время может обитать и размножаться на различных продуктах питания – на кондитерских изделиях и хлебе (до 16 – 25 дней), молоке (до 17 дней), сливочном масле (до 124 дней), на овощах иерсинии могут сохраняться в течение 3-х месяцев, однако при температуре +100°С они гибнут через 30-40 секунд. Идеальной температурой для размножения этих микробов является 4-28°C.
Профилактика иерсиниоза
Для того чтобы избежать заболевания иерсиниозом целесообразно соблюдать правила хранения овощей, фруктов и других продуктов, правила приготовления пищи, а также меры личной профилактики:
- не следует покупать, хранить и употреблять в пищу овощи, фрукты и ягоды с признаками порчи;
- для приготовления салатов и других блюд, употребляемых в сыром виде, следует тщательно отбирать, мыть, очищать овощи и фрукты;



- заправлять салаты из овощей следует непосредственно перед употреблением;
- мясо, птицу и другие продукты животного происхождения необходимо подвергать достаточной термической обработке (варить, жарить, тушить до полной готовности);
- для питья использовать качественную питьевую воду (кипяченую либо бутилированную, в заводской упаковке);
- помещения для хранения пищевых продуктов необходимо защищать от проникновения грызунов и птиц;
- для длительного хранения овощей и фруктов нового урожая необходимо подготовить помещение: освободить место для хранения плодоовощной продукции от остатков зимних овощей, обработать дезинфицирующими средствами, просушить стеллажи и тару; и в дальнейшем – содержать в чистоте места хранения овощей и фруктов.


При первых признаках заболевания (повышение температуры тела, расстройство кишечника, рвота, боль в животе) необходимо обратиться к врачу, вспомнить и сообщить специалисту какие продукты употребляли в последние дни, выезжали ли за город, имеются ли в доме грызуны.

Бешенство – вирусное инфекционное заболевание, протекает с поражением центральной нервной системы и заканчивается смертью заболевшего.
Основными источниками вируса бешенства являются теплокровные дикие (лисицы, волки, енотовидные собаки, летучие мыши), от которых бешенство может передаваться и домашним животным (крупный и мелкий рогатый скот, собаки и кошки). Холоднокровные животные (змеи, ящерицы, лягушки) и насекомые не болеют бешенством.
Признаки бешенства у животных
Скрытый (инкубационный) период бешенства у животных может длиться от 14 дней до года (чаще 6-12 недель). Наиболее характерные признаки заболевания бешенством животных – слюноотделение, водобоязнь, агрессивность, паралич, но иногда они могут отсутствовать.
У животных бешенство протекает в трех формах: буйной, тихой, атипичной.
Больное буйной формой животное становится агрессивным, прячется по углам, часто меняет место обитания, убегает из дома, грызет несъедобные предметы; голос сипнет или совсем пропадает; животное становится раздражительным, отказывается от пищи и воды, не откликается на зов, не слушается хозяина.
Наиболее опасны тихая и атипичная формы бешенства. Основные признаки болезни могут быть выражены слабо, что приводит к позднему распознаванию болезни.
Заболевание человеку от животных передается через укусы, ссадины, царапины, ослюнения кожных покровов, слизистых оболочек глаз, полости рта, носа и при соприкосновении с каким-либо предметом или одеждой, загрязненными слюной бешеного животного. Наиболее опасны укусы (ослюнения) головы, лица, шеи, пальцев и кистей рук.
Следует отметить, что возбудитель появляется в слюне в конце инкубационного (скрытого) периода болезни за несколько дней до появления признаков болезни у животного, когда животное кажется здоровым, однако укус его уже опасен.
У человека инкубационный (скрытый) период болезни в зависимости от локализации может длиться от 6 дней до 1 года. Первые признаки заболевания – зуд, ноющие боли в месте укуса, бессонница. Отмечаются также плохой аппетит, рвота, учащенное сердцебиение, затруднение дыхания, судороги. Человек погибает на 3-8 день заболевания от паралича сердечнососудистого и дыхательного центров.

Защитить себя и окружающих от бешенства можно, если знать и выполнять следующие правила:
необходимо соблюдать установленные правила содержания домашних животных (собак, кошек и др.) и ежегодно вакцинировать своих питомцев против бешенства;
приобретать животных только при наличии ветеринарного освидетельствования;
в случаях изменений в поведении домашнего животного, получения им травм от другого животного, смерти без видимых на то причин, необходимо обязательно обратиться к ветеринарному специалисту для установления наблюдения или выяснения причины смерти животного.
- Правила поведения для предупреждения укусов животными:
от укусов животных часто страдают дети, поэтому необходимо разъяснять детям правила общения с животными, избегать ненужных контактов с животными, особенно дикими и/или безнадзорными;
следует напомнить ребенку о необходимости информирования взрослых в случае даже незначительных повреждений, нанесенных животными;
не следует подбирать на даче, в лесу, на улице дикое и/или безнадзорное животное, но если взяли, то найти возможность в короткий срок показать его ветеринарному специалисту и сделать профилактическую прививку против бешенства;
при появлении диких животных на личных подворьях в сельской местности, на территории населенных пунктов принять меры предосторожности, не допустить контакта с животными, поскольку здоровые дикие животные, как правило, избегают встречи с человеком.
- Действия если произошел контакт с животным:
не следует избавляться от животного, покусавшего или оцарапавшего человека. По возможности за животным должно быть установлено десятидневное наблюдение;
необходимо в максимально короткие сроки самостоятельно провести первичную обработку раны (места ослюнения) – обильно промыть раневую поверхность (кожу) водой с мылом в течение 15 минут, края раны обработать 70% спиртом или 5% спиртовым раствором йода, наложить повязку и немедленно обратиться в медицинское учреждение. Только врач может оценить риск возможного заражения вирусом бешенства и назначить, при необходимости, курс антирабической иммунизации (прививки и при необходимости введение иммуноглобулина). Во время лечения целесообразно соблюдать сроки (интервалы) проведения прививок и другие рекомендации врача.
Природно-очаговые инфекции – это зоонозные инфекционные заболевания (передаются от животных человеку), возбудители которых существуют в природных очагах (резервуаром служат дикие животные). Природно-очаговые инфекции характеризуются способностью возбудителей длительное время сохраняться во внешней среде.
К природно-очаговым инфекциям относятся геморрагическая лихорадка с почечным синдромом (далее – ГЛПС), туляремия, лептоспироз, листериоз, иерсиниозы, чума, Ку-лихорадка и лихорадка Ласса, клещевой энцефалит, бешенство и др. Основным источником этих инфекций являются дикие, сельскохозяйственные и домашние животные, мышевидные грызуны, обитающие в природе и заселяющие жилые и хозяйственные постройки.
Заражение людей происходит: при контакте с больными животными, объектами внешней среды, предметами обихода, употреблении воды, продуктов, загрязненных выделениями грызунов, а также при укусах животных и кровососущих насекомых.
Факторами риска заражения являются нахождение на территории природного очага, несоблюдение гигиенических требований при уходе за животными и при работе с сырьем животного происхождения, недостаточный уровень гигиенических знаний и навыков, несоблюдение правил личной гигиены.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – тяжелое инфекционное заболевание, характерными признаками которого является лихорадка, общая интоксикация, поражение почек и кровеносных сосудов.

Источником инфекции являются мелкие грызуны (рыжая полевка, полевая мышь, серая и черная крыса, разные виды серых полевок). Заболевания людей могут возникать в любое время года, но наиболее часто регистрируются летом и осенью. Заболевший человек для окружающих не заразен.
Возбудитель заболевания – вирус, который малоустойчив во внешней среде. Летом сохраняется в течение нескольких часов, а зимой – нескольких дней.
Инфицирование человека происходит, в основном, при вдыхании зараженной вирусом ГЛПС пыли во время сельскохозяйственных работ, работе в лесу, отдыхе на природе, рыбалке, при посещении леса, сборе ягод и грибов, а также при употреблении загрязненных выделениями грызунов пищевых продуктов, воды.
Инкубационный период (период от момента заражения до появления первых клинических признаков заболевания) продолжается от 10 до 35 дней, чаще 2-3 недели.
Основными проявлениями заболевания являются недомогание, повышение температуры тела до 39-40°С, боли в мышцах. На фоне поражения почек резко снижается выделение мочи. Развиваются носовые, внутренние кровотечения, кровоизлияния в слизистые оболочки, кожу.
Заболевшие ГЛПС нуждаются в квалифицированной медицинской помощи.
В целях профилактики необходимо:
- во время работы при большом количестве пыли (снос старых строений, погрузка сена, соломы, травы, разборка штабелей досок, брёвен, куч хвороста, уборка помещений и т.п.) использовать перчатки и респиратор или ватно-марлевую повязку;
- проводить уборку помещений влажным способом;
- строго соблюдать правила личной гигиены;
- обеспечить хранение продуктов в недоступном для грызунов месте; не употреблять в пищу повреждённые грызунами пищевые продукты;
- для питья использовать кипяченую или бутилированную воду; не употреблять воду из открытых водоемов;
- ни в коем случае нельзя прикасаться к живым или мёртвым грызунам без рукавиц или резиновых перчаток;
- в целях исключения условий для проникновения и обитания грызунов в домах и сооружениях необходимо обеспечить грызунонепроницаемость; проводить дератизационные мероприятия (истребление грызунов).

Туляремия – это природно-очаговое инфекционное заболевание, вызываемое бактериями.
Источниками инфекции являются различные дикие животные – полевка обыкновенная, водяная крыса, домовая мышь, зайцы.

Для туляремии характерны различные пути передачи инфекции человеку:
Трансмиссивный – через укусы инфицированных клещей и насекомых (комаров, слепней и др.);
Контактный – при укусе человека инфицированным грызуном, снятии со зверька шкурки, разделке тушки, контакте с выделениями инфицированных грызунов;
Алиментарный – при употреблении пищевых продуктов и воды, загрязненной выделениями грызунов;

Аспирационный (воздушно-пылевой) – при вдыхании зараженной возбудителем пыли.
Все формы заболевания сопровождаются симптомами, похожими на грипп, такими как: повышение температуры тела, озноб, ломота в теле и слабость. Симптомы обычно возникаю в период от 3 до 5-7 дней после заражения. В зависимости от пути заражения, туляремия может протекать в следующих клинических формах:
при укусах насекомых – у человека развивается бубонная, язвенно-бубонная формы. Это наиболее распространенные формы туляремии. Отмечается покраснение и зуд в месте укуса, увеличиваются регионарные лимфатические узлы, позже появляется язва.
при употреблении обсемененных выделениями грызунов продуктов питания и воды развивается ангинозно-бубонная (боли в горле, затруднение глотания, покраснение зева, высокая температура тела, увеличение шейных лимфатических узлов) и абдоминальная формы (боли в животе, тошнота, рвота, иногда может развиться кишечное кровотечение);
при попадании возбудителя с пылью развивается легочная форма – поражаются легкие, бронхи. Эта форма протекает длительно и тяжело, с сильной лихорадкой, болями в груди.
Восприимчивость людей к туляремии почти 100% и не зависит от возраста.
Человек больной туляремией не заразен для окружающих.
Профилактика
Основу профилактики туляремии составляют:
- обеспечение грызунонепроницаемости жилых и хозяйственных построек, водоисточников, дератизационные мероприятия – истребление грызунов при помощи разнообразных средств отлова, отравленных приманок.
- защита от кровососущих насекомых путем использования различных репеллентов, защитной одежды. При посещении леса, сборе ягод, грибов следует производить само и - взаимоосмотры.

Лептоспироз – инфекционное заболевание (передается от животных человеку), возбудителем которого являются бактерии. Заболевание характеризуется внезапным началом, высокой температурой тела до 39-40ºС, болями в мышцах, суставах, поражением печени и почек.
Источником лептоспироза в природе являются многочисленные виды грызунов, особую опасность представляют крысы.

Из домашних животных лептоспирозом часто болеют собаки, среди сельскохозяйственных животных (крупный рогатый скот, мелкий рогатый скот, свиньи) часто отмечается бессимптомное носительство.

Заражение людей происходит при употреблении обсеменных возбудителем пищевых продуктов, воды. Возможно проникновение лептоспир через поврежденные кожные покровы и слизистые оболочки. В летний период возможно возникновение "купальных" вспышек.
- использовать для купания только водоемы, разрешенные для организованного отдыха;
- для питья необходимо использовать кипяченную или бутилированную воду;
- помещения для хранения пищевых продуктов необходимо защищать от проникновения грызунов.

Иерсиниоз – острое инфекционное заболевание, которое сопровождается поражением желудочно-кишечного тракта, интоксикацией, сыпью на коже, увеличением размеров печени, болями в суставах. Основным источником иерсиниоза являются грызуны, а также сельскохозяйственные и домашние животные.
Заражение людей происходит при употреблении инфицированных пищевых продуктов (молоко, молочные продукты), особую эпидемическую опасность представляют овощи, употребляемые в сыром виде, салаты из сырых овощей и квашеная капуста, употребляемые без термической обработки. Опасность заражения многократно увеличивается при употреблении овощей, которые хранились в неудовлетворительных условиях, при наличии доступа грызунов и недостаточно тщательно обрабатывались при приготовлении блюд.
Важно знать! Возбудитель иерсиниоза долгое время может обитать и размножаться на различных продуктах питания – на кондитерских изделиях и хлебе (до 16 – 25 дней), молоке (до 17 дней), сливочном масле (до 124 дней), на овощах иерсинии могут сохраняться в течение 3-х месяцев, однако при температуре +100°С они гибнут через 30-40 секунд. Идеальной температурой для размножения этих микробов является 4-28°C.
Профилактика иерсиниоза
Для того чтобы избежать заболевания иерсиниозом целесообразно соблюдать правила хранения овощей, фруктов и других продуктов, правила приготовления пищи, а также меры личной профилактики:



- заправлять салаты из овощей следует непосредственно перед употреблением;
- мясо, птицу и другие продукты животного происхождения необходимо подвергать достаточной термической обработке (варить, жарить, тушить до полной готовности);
- для питья использовать качественную питьевую воду (кипяченую либо бутилированную, в заводской упаковке);
- помещения для хранения пищевых продуктов необходимо защищать от проникновения грызунов и птиц;
- для длительного хранения овощей и фруктов нового урожая необходимо подготовить помещение: освободить место для хранения плодоовощной продукции от остатков зимних овощей, обработать дезинфицирующими средствами, просушить стеллажи и тару; и в дальнейшем – содержать в чистоте места хранения овощей и фруктов.


При первых признаках заболевания (повышение температуры тела, расстройство кишечника, рвота, боль в животе) необходимо обратиться к врачу, вспомнить и сообщить специалисту какие продукты употребляли в последние дни, выезжали ли за город, имеются ли в доме грызуны.
Основными источниками вируса бешенства являются теплокровные дикие (лисицы, волки, енотовидные собаки, летучие мыши), от которых бешенство может передаваться и домашним животным (крупный и мелкий рогатый скот, собаки и кошки). Холоднокровные животные (змеи, ящерицы, лягушки) и насекомые не болеют бешенством.
Признаки бешенства у животных
Скрытый (инкубационный) период бешенства у животных может длиться от 14 дней до года (чаще 6-12 недель). Наиболее характерные признаки заболевания бешенством животных – слюноотделение, водобоязнь, агрессивность, паралич, но иногда они могут отсутствовать.
У животных бешенство протекает в трех формах: буйной, тихой, атипичной.
Больное буйной формой животное становится агрессивным, прячется по углам, часто меняет место обитания, убегает из дома, грызет несъедобные предметы; голос сипнет или совсем пропадает; животное становится раздражительным, отказывается от пищи и воды, не откликается на зов, не слушается хозяина.
Наиболее опасны тихая и атипичная формы бешенства. Основные признаки болезни могут быть выражены слабо, что приводит к позднему распознаванию болезни.
Заболевание человеку от животных передается через укусы, ссадины, царапины, ослюнения кожных покровов, слизистых оболочек глаз, полости рта, носа и при соприкосновении с каким-либо предметом или одеждой, загрязненными слюной бешеного животного. Наиболее опасны укусы (ослюнения) головы, лица, шеи, пальцев и кистей рук.
Следует отметить, что возбудитель появляется в слюне в конце инкубационного (скрытого) периода болезни за несколько дней до появления признаков болезни у животного, когда животное кажется здоровым, однако укус его уже опасен.
У человека инкубационный (скрытый) период болезни в зависимости от локализации может длиться от 6 дней до 1 года. Первые признаки заболевания – зуд, ноющие боли в месте укуса, бессонница. Отмечаются также плохой аппетит, рвота, учащенное сердцебиение, затруднение дыхания, судороги. Человек погибает на 3-8 день заболевания от паралича сердечнососудистого и дыхательного центров.
Защитить себя и окружающих от бешенства можно, если знать и выполнять следующие правила:
необходимо соблюдать установленные правила содержания домашних животных (собак, кошек и др.) и ежегодно вакцинировать своих питомцев против бешенства;
приобретать животных только при наличии ветеринарного освидетельствования;
в случаях изменений в поведении домашнего животного, получения им травм от другого животного, смерти без видимых на то причин, необходимо обязательно обратиться к ветеринарному специалисту для установления наблюдения или выяснения причины смерти животного.
- Правила поведения для предупреждения укусов животными:
от укусов животных часто страдают дети, поэтому необходимо разъяснять детям правила общения с животными, избегать ненужных контактов с животными, особенно дикими и/или безнадзорными;
следует напомнить ребенку о необходимости информирования взрослых в случае даже незначительных повреждений, нанесенных животными;
не следует подбирать на даче, в лесу, на улице дикое и/или безнадзорное животное, но если взяли, то найти возможность в короткий срок показать его ветеринарному специалисту и сделать профилактическую прививку против бешенства;
при появлении диких животных на личных подворьях в сельской местности, на территории населенных пунктов принять меры предосторожности, не допустить контакта с животными, поскольку здоровые дикие животные, как правило, избегают встречи с человеком.
- Действия если произошел контакт с животным:
не следует избавляться от животного, покусавшего или оцарапавшего человека. По возможности за животным должно быть установлено десятидневное наблюдение;
необходимо в максимально короткие сроки самостоятельно провести первичную обработку раны (места ослюнения) – обильно промыть раневую поверхность (кожу) водой с мылом в течение 15 минут, края раны обработать 70% спиртом или 5% спиртовым раствором йода, наложить повязку и немедленно обратиться в медицинское учреждение. Только врач может оценить риск возможного заражения вирусом бешенства и назначить, при необходимости, курс антирабической иммунизации (прививки и при необходимости введение иммуноглобулина). Во время лечения целесообразно соблюдать сроки (интервалы) проведения прививок и другие рекомендации врача.
Справочная линия комитета по здравоохранению Мингорисполкома по актуальным и проблемным вопросам оказания медицинской помощи работает по телефону +375 17 350-41-39 в будние дни с 09.00-17.30, перерыв с 13.00-14.00, звонок бесплатный
Читайте также:

