Трихомонада что это такое и как это влияет на беременность
Обновлено: 17.04.2024
Женщины – наиболее уязвимая категория для заражения трихомониазом. Эта инфекция, поражая мочеполовую систему, наиболее ярко проявляет себя именно в женском организме. Трихомониаз часто диагностируется во время профилактических осмотров у гинеколога, при обследовании беременных женщин для постановки на учет. Трихомониаз грозит серьезными осложнениями вплоть до бесплодия. Нелеченая инфекция переходит в хроническую форму, ее симптомы стихают, в дальнейшем заболевание приобретает стертую симптоматику.
Что такое трихомониаз и как можно заразиться?
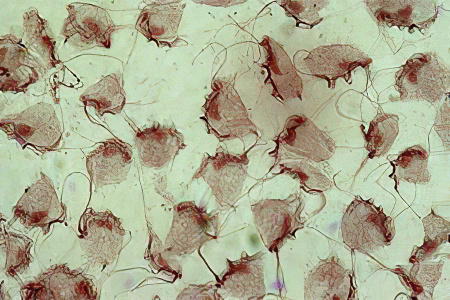
Трихомониаз у женщин относится к ЗППП (заболеваниям, передающимся половым путем). Возбудитель трихомониаза – одноклеточная бактерия класса простейших. Трихомонада может жить в анаэробной (безвоздушной) среде с кислотностью 5,5-6,5 pH. Содержимое влагалища или мочеиспускательного канала – оптимальная среда для активной жизнедеятельности паразита. По данным медицинской статистики трихомониазом заражен каждый десятый человек на Земле.
Заболевание передается половым путем во время традиционного незащищенного сексуального контакта. Бытовой путь заражения теоретически возможен, но встречается исключительно редко. Пути бытового заражения – полотенца, мочалки, купальники, одежда общего пользования, постельное белье.
[Видео] Врач-гинеколог Дмитрий Лубнин - подробно рассказывает о трихомониазе в целом, о путях заражения, симптомах, об инкубационном периоде, о лечении:
Причины возникновения трихомониаза у женщин
Период менструации и несколько дней после нее, когда влагалищная среда изменяет свою кислотность;
Состояние после аборта;
Роды, и как следствие – нарушение защиты со стороны травмированной шейки матки;
Половой акт, сопровождающийся оргазмом, когда вместе с шеечной слизью в полость матки попадают трихомонады.
Формы трихомониаза в зависимости от длительности заболевания и проявляющихся симптомов:
Хроническая инфекция (с минимальными клиническими проявлениями) – в эту фазу трихомониаз переходит через 2 и более месяцев после заражения;
Носительство трихомониаза (проявляется атипичными симптомами) – выявляется при анализе влагалищных выделений.
Форма заболевания зависит от того, насколько крепок иммунитет. Диапазон носительства трихомониаза колеблется в пределах 2-41%.
Первые симптомы трихомониаза после инфицирования
Первые симптомы трихомониаза у женщин проявляются спустя 4-5 дней после заражения. Крайний срок окончания инкубационного периода – 2 недели. От места локализации возбудителя зависит симптоматика начальной фазы заболевания – это шейка матки, мочеиспускательный канал или влагалище.
Основные симптомы трихомониаза:
Обильные пенистые выделения из влагалища, имеющие желто-зеленый цвет
Неприятный запах выделений, при сочетании с гарднереллезом принимает запах несвежей рыбы
Боль во время полового контакта
При распространении процесса на уретру появляется боль при мочеиспускании, жжение, частые позывы
Жжение во влагалище, зуд, гиперемия вульвы
Боль внизу живота (диагностируется изредка)
Признаки хронического трихомониаза у женщин

Переход трихомониаза в хроническую форму происходит при отсутствии лечения. Эта фаза характеризуется наличием обострений и длительным течением.
Понижение иммунитета вследствие соматических заболеваний, переохлаждения;
Беспорядочная половая жизнь;
Между периодами рецидивов признаки трихомониаза стерты. Возможно увеличение объема выделений, неприятные ощущения во влагалище в повседневной жизни и во время полового контакта. Симптомы заболевания при рецидиве болезни аналогичны симптомам острой фазы.
Чем опасен трихомониаз для женщин?

Последствия хронического течения заболевания:
Сексуальные расстройства (отсутствие оргазма, полового влечения);
Патологии беременности: гибель плода во время гестации или родов, недоношенная беременность, хориоамнионит;
Бесплодие, вызванное непроходимостью труб и воспалением придатков.
По данным медицинских исследований, трихомониаз в хронической форме провоцирует сахарный диабет, мастопатию, аллергию, онкологические процессы в органах малого таза.
Диагностика заболевания

Поскольку трихомониаз у женщин не имеет специфических симптомов, присущих только этой инфекции, и встречается в латентной форме, для уточнения диагноза применяются лабораторные методы исследования.
Гинекологический и урологический осмотр. Метод приблизительного установления диагноза, требующий подтверждения. Опытный врач может предположить наличие инфекции по следующим признакам: пенистые выделения в заднем своде влагалища, покрасневшая слизистая влагалища и шейки матки со склонностью к кровоточивости при прикосновении.
Прямая микроскопия. Основной метод диагностики заболевания с применением окрашенных и неокрашенных препаратов. Используются выделения из влагалища, осадок свежей мочи. На фоне неподвижных лейкоцитов и клеток эпителия хорошо различимы при микроскопическом исследовании движущиеся трихомонады. Окрашивание препарата происходит при помощи нетрадиционных красителей. Обычные методы окраски могут привести к ошибкам диагностирования.
Выявление антител. При попадании бактерии в организм в крови человека образуются специфичные антитела. Их определение подтверждает наличие заболевания. Может привести к ошибочным результатам по различным причинам.
Серологические методы определения в крови антител к трихомонадам:
Иммуноферментный анализ (ИФА) – сигнальной меткой являются ферменты;
Реакция латекс-агглютинации – пропитанные антигенами к заболеванию фрагменты латекса склеиваются в специальной сыворотке, подтверждая наличие заболевания. Метод является вспомогательным;
Выявление антигенов. Антигены к трихомонадам выявляются после того, как их пометят специальным флуоресцирующим реактивом. Исследование проводится при помощи специального микроскопа;
Полимеразная цепная реакция. Метод ПЦР основан на определении наличия белка трихомонад в выделениях и моче больной. Анализ занимает 45 минут, считается дорогостоящим, но является наиболее достоверным;
Внутрикожная проба. Под кожу вводится аллерген трихомонад, метод применяется для скрининга на трихомониаз большого числа пациентов. Неточен, используется редко.
Лечение трихомониаза у женщин
Когда трихомониаз диагностирован у женщины, ее половому партнеру также назначается лечение, независимо от того, имеются ли у мужчины симптомы заболевания. На время терапии накладывается строгий запрет на употребление алкоголя и острых блюд со специями. Половой покой обязателен до тех пор, пока анализы не подтвердят отсутствие инфекции у пары.
Препараты для лечения трихомониаза назначает врач. Самолечение может привести к переходу заболевания в латентную форму и проявлению побочных действий.
Лечение трихомониаза проводят производными 5-нитроимидазола в форме таблеток, а также спрепаратами местного применения (свечи с антитрихомонадным действием, суппозитории). Контроль эффективности лечения проводится у женщин после каждой менструации на протяжении 3 месяцев.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами:
Наименование препарата
Клиническое выздоровление в%
[Видео] Главный врач, дерматовенеролог Волохов Е. А. - Чем лечить трихомониаз?
Причины неудач в лечении
В 5% случаев трихомонады устойчивы (резистентны) к принимаемым препаратам.
Профилактика трихомониаза

Основной путь передачи трихомониаза к женщине – незащищенные половые контакты с зараженным человеком. Бытовой путь заражения, хотя и возможен теоретически, но на практике встречается крайне редко. Это связано с тем, что бактерия не способна выжить в обычной среде обитания человека. Для нее губительно высушивание и температура свыше +45°C. Приспособленная к жизнедеятельности в мочеполовой системе, трихомонада погибает за 3-5 минут под воздействием дезинфицирующих препаратов и антисептиков.
Профилактические меры против заражения бытовым путем:
Использование личных гигиенических принадлежностей;
Тщательная уборка мест общего пользования;
Следование гигиеническим нормам и правилам;
Периодическая диагностика на обнаружение ЗППП;
Следование рекомендациям врача при лечении половых инфекций.
Чтобы бактерия сохранила во внешней среде свою способность к размножению, она должна попасть туда, где на протяжении некоторого времени будет поддерживаться повышенная влажность и комфортная температура. Чаще всего это условия ванной комнаты, бани, сауны. Через общие банные принадлежности и предметы гигиены инфекция может попасть от больного к здоровому человеку. Дети, особенно девочки, сильнее подвергаются опасности бытового заражения трихомониазом, получая его от больной матери через общее полотенце.
Соблюдение личной гигиены. Проведение регулярных банных процедур и подмываний значительно уменьшают возможность инфицирования трихомониазом. Особенно это важно для профилактики заражения в быту;
Использование индивидуальных гигиенических принадлежностей. Полотенца, нижнее белье, мочалки – это наиболее вероятный путь передачи бактерий от больного человека к здоровому. Они должны быть только индивидуальными. Предметы, доступные для обеззараживания мылом и горячей водой, стираются после каждого использования (белье, полотенца). Проглаживание горячим утюгом завершит их дезинфицирование, так как трихомонада погибает при +100°C за несколько секунд. Мочалка так же должна быть только индивидуальной, после использования ее обязательно просушивают;
Проведение регулярной уборки. Влажная уборка с применением дезинфицирующих средств и регулярное проветривание снижают концентрацию трихомонад на различных поверхностях. Возбудители заболевания теряют свою активность и погибают;
Периодическое обследование на венерические заболевания. Чтобы не стать источником бытового заражения трихомониазом, следует регулярно проверяться на носительство ЗППП. Обнаружение скрытой инфекции поможет быстро вылечить ее, не заразив окружающих;
Корректное лечение существующих половых инфекций. Лечение обоих половых партнеров, тщательное выполнение рекомендаций врача поможет избавиться от трихомониаза в кратчайшие сроки. Курс антимикробной терапии рассчитывается врачом в зависимости от интенсивности заражения и наличия осложнений. Во время лечения трихомониаза женщинам запрещено употребление алкоголя и половые контакты. Успешность лечения оценивается по результатам анализов, проведенных спустя несколько недель после терапии.
Условия, в которых никогда не наступит заражение трихомониазом:
Через рукопожатие. Через кожу бактерия не сможет проникнуть в организм, она погибает в условиях внешней среды. Главный путь внедрения трихомонады – слизистые оболочки.
Через кровь. В крови человека трихомонады не смогут выжить. Именно поэтому контакт с кровью больного человека не опасен, если у него нет сопутствующих трихомониазу заболеваний, передающихся с кровью.
Во время нетрадиционного секса. Анальный и оральный секс связаны с желудочно-кишечным трактом, в условиях которого трихомонада не в состоянии существовать. Это не относится к другим возбудителям ЗППП, внедряющимся через ЖКТ.
Во время поцелуя. Инфекция не передается через ротовую полость, так как среда в ней неблагоприятна для жизни трихомонады.
Профилактика заражения через половые контакты – наиболее действенный способ предупреждения трихомониаза.
Меры защиты от трихомониаза:
Воздержание от беспорядочных сексуальных связей;
Отказ от незащищенного секса, использование презерватива;
Использование бактерицидных растворов для обеззараживания половых органов после случайного контакта;
Регулярная экспресс-диагностика половых инфекций;
Избегание генитального полового акта с партнером, в котором вы не уверены. Такая мера профилактики гарантирует безопасность женщины от заражения трихомониазом. Теоретически безопасными в этом плане считаются нетрадиционные виды секса. Однако, как при анальном, так и при оральном сексе без защиты можно приобрести половую инфекцию, сопровождающую трихомониаз. Для ВПЧ, хламидиоза, гонореи и других инфекций условия ЖКТ не станут помехой для попадания в организм;
Один здоровый половой партнер, не имеющий венерических заболеваний, до нуля снижает риск заражения трихомониазом. Полное исследование на ЗППП может занять 2-3 месяца. Для полной уверенности желательно в этот период пользоваться презервативом;
Выбор в пользу барьерных методов контрацепции. Самый распространенный способ защиты женщины от трихомониаза – использование мужчиной презерватива. Существуют правила применения этого метода контрацепции, позволяющие добиться максимальной защищенности. Презерватив – предмет одноразового использования, упаковку с которым нельзя вскрывать острыми предметами. После завершения полового акта и снятия презерватива нельзя соприкасаться половыми органами с партнером. Соскользнувший или порвавшийся презерватив нужно сменить, желательно обработав половые органы бактерицидным раствором.
Медикаментозная профилактика. Если произошел сомнительный в плане безопасности половой контакт, или секс с партнером, заведомо имеющим ЗППП, в кожно-венерологическом диспансере можно провести медикаментозную профилактику. Врач введет препараты для защиты от вероятного внедрения в организм возбудителей половых инфекций: трихомониаза, гонореи, хламидиоза, сифилиса и др. Эта профилактика не действует на вирусы ВПЧ, генитального герпеса, ВИЧ-инфекции.
Применение бактерицидных средств. Для обработки половых органов, бедер, промежности при сомнительном контакте или при нарушении целостности презерватива используют антисептики.
Полную гарантию того, что в организме не происходит скрытое течение трихомониаза, может дать регулярная проверка на наличие возбудителя инфекции. Такая диагностика на ранней стадии поможет легко избавиться от заболевания, не стать источником заражения для партнера, не допустить осложнений.
Какой врач лечит трихомониаз?
Для обследования и лечения трихомониаза женщины обращаются к врачам следующих специальностей:
На первом приеме врач проведет визуальный осмотр половых органов, уделит время сбору анамнеза, назначит необходимое лабораторное обследование крови и другого биологического материала. У женщин анализируются влагалищные выделения, у мужчин – секрет предстательной железы и выделения из уретры.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог

Трихомониаз при беременности имеет свою специфику. Особое внимание в этом случае врач должен уделить обследованию и лечению пациентки.
Причиной воспаления половых органов у беременных женщин часто становится именно трихомонада (простейший паразитирующий одноклеточный организм из класса жгутиковых), заболевание называется трихомониазом или трихомонозом. По данным ВОЗ, самая распространенная инфекция, передающееся половым путем – это именно трихомониаз. У беременных эта болезнь часто появляется на фоне общего ослабления иммунитета, а в 2/3 случаев заражение происходит при незащищенных интимных связях. Нередко трихомонады провоцируют уретрит, цистит, цервицит, проктит и другие заболевания. Может возникнуть эрозия шейки матки.
Трихомонады сохраняют свою активность на постельном белье, например, до пяти часов. Поэтому причины трихомониаза у беременных женщин не сводятся только к пониженному иммунитету (о чем говорилось выше), а зависят еще и от личной гигиены самой женщины и её партнера. Важно помнить, что эти простейшие мгновенно погибают при температуре выше 40 °C, а значит проглаживание горячим утюгом белья – отнюдь не праздное дело. В слабом мыльном растворе эти микроорганизмы живут всего несколько минут.
Обследование на трихомониаз – обязательная составляющая скрининга состояния здоровья беременных женщин. Это заболевание относится к ЗППП (заболеваниям, передающимся половым путем). Его возбудитель – бактерия из рода простейших, класса жгутиковых. Влагалищная трихомонада (Trichomonas vaginalis) паразитирует в половых органах человека, на слизистой оболочке влагалища и мочеиспускательного канала (уретры). Этот одноклеточный организм может затруднить лабораторную диагностику заболевания тем, что иногда имитирует строение кровяных клеток человека (лимфоцитов и тромбоцитов).
Трихомониаз передается половым путем, заболеванием поражено не менее 10% жителей Земли. Ежегодно это количество увеличивается на 200 миллионов человек. Из-за особенностей строения мочеполовой системы женщины страдают от этой инфекции в 4 раза чаще мужчин. Временное снижение иммунитета у беременных делает их частой мишенью трихомонад.
[Видео] Врач-гинеколог Дмитрий Лубнин - подробно рассказывает о трихомониазе в целом, о путях заражения, симптомах, об инкубационном периоде, о лечении:
Причины трихомониаза при беременности

Основная причина заражения трихомониазом при беременности – незащищенные генитальные половые контакты с носителем инфекции. Основной способ – это традиционный секс, так как анальным и оральным путем заразиться этим ЗППП нельзя. Доказано, что бытовой путь заражения трихомониазом возможен, хотя встречается очень редко. Пользование одними и теми же предметами гигиены: полотенцем, мочалкой, а также общим бельем совместно с носителем трихомонад может стать путем передачи заболевания.
Паразит погибает при 40 градусах, а в естественной среде, например, на постельном белье, может прожить всего 5 часов. Глажка белья – залог здоровья
Человек, страдающий от трихомониаза, иногда не подозревает о своем заболевании. Воспаление мочеполовых путей (уретрит, проктит, простатит) он обычно не связывает с заражением бактерией. Семья может планировать беременность и не знать, что оба партнера заражены, до тех пор, пока женщина не проходит обязательную лабораторную диагностику.
До окончательной санации мочеполовой системы от трихомонад лучше не зачинать ребенка. Желательно убедиться в том, что инфекция полностью излечена у обоих супругов. При диагностировании хронического трихомониаза во время беременности очень трудно полностью избавиться от бактерии Trichomonas vaginalis. Нередко болезнь проявляет себя при ослаблении иммунитета, спровоцированном повышенной нагрузкой на организм будущей мамы.
Влияние на плод трихомониаза во время беременности

Бактерия не в состоянии преодолевать плацентарный барьер, поэтому в течение беременности для растущего плода она не представляет большой опасности. Если же инфекция смешанная, то есть к трихомонадам присоединяются гонококки, хламидии и другие возбудители венерических заболеваний, то риск заражения малыша во время родов возрастает многократно. Поэтому трихомониаз потенциально опасен для здоровья будущей матери.
Сам по себе трихомониаз при беременности не приводит к выкидышу или мертворождению. Но такое может случиться на запущенных стадиях смешанных половых инфекций
Часть гинекологов связывают трихомониаз при беременности с риском появления недоношенного ребенка, ранним отхождением околоплодных вод. Хориоамнионит (воспаление околоплодной оболочки) теоретически может стать следствием инфицирования организма трихомонадами и проникновением возбудителя в полость матки.
Снижение общего и местного иммунитета провоцирует возникновение опасных заболеваний женской половой сферы:
Пельвиоперитонита (воспаления брюшины малого таза), возникшего вследствие инфекции.
Они сопровождаются лихорадкой, гнойными выделениями, болями внизу живота, могут вызвать преждевременные роды или выкидыш. На ранних сроках при подобных симптомах стоит вопрос об искусственном прерывании беременности. Именно поэтому важно своевременно диагностировать и пролечить трихомониаз.
Симптомы трихомониаза при беременности

На острой стадии трихомониаза женщину беспокоят зуд, жжение, тяжесть и боль внизу живота, рези при мочеиспускании. При осмотре гинекологом наблюдается гиперемия слизистой влагалища, обильные пенистые выделения, возможно, с неприятным запахом. При хроническом течении болезни гиперемия исчезает.
Трихомониаз оказывает большое влияние на репродуктивную функцию женщины и нередко приводит к бесплодию. У беременных женщин болезнь выявляется чаще, чем у небеременных. Нередко трихомониаз при беременности вызывает кондиломатозные разрастания и бартолинит, также возможны преждевременные роды или самопроизвольный аборт ввиду воспаления плодных оболочек. Заражение трихомониазом ребенка, как считают исследователи, может возникнуть при прохождении плода через родовые пути. Если такое случается, то лечение ребенка начинают как можно раньше, и оно обычно проходит успешно. Интересно, что трихомониаз обостряется не только при беременности, но и при частом приеме алкоголя или в случае чрезмерной сексуальной активности.
Инкубационный (латентный) период развития заболевания длится от нескольких дней до 2 месяцев. Болезнь может проявляться интенсивными симптомами, а может сразу же перейти в стадию хронического процесса.
Симптомы острого трихомониаза при беременности:
Сильный зуд во влагалище и наружных половых органах;
Боли и рези при мочеиспускании;
Пенистые выделения из влагалища с неприятным запахом, имеющие желто-зеленый цвет;
Тяжесть, ощущаемая внизу живота;
При гинекологическом осмотре – гиперемия слизистой влагалища, точечные кровоизлияния на его стенках;
Повышенная утомляемость, слабость, ухудшение работоспособности.
Симптомы скрытого трихомониаза во время беременности:
Боль при половом контакте;
Угасание полового влечения;
Зуд в области наружных половых органов;
Периодически возникающие боли внизу живота;
Обострение хронических заболеваний.
Скрытый трихомониаз может перейти в острую форму при снижении иммунитета, гормональных расстройствах, нарушениях обмена веществ, патологическом изменении микрофлоры влагалища.
Последствия этого заболевания для беременных женщин намного страшнее, чем сама болезнь. Хотя острая форма трихомониаза отличается весьма болезненной симптоматикой
Для диагностирования трихомониаза при беременности берут мазок из заднего свода влагалища. Бактериоскопическое исследование позволяет определить интенсивность воспаления и концентрацию микроорганизмов. Для подтверждения диагноза проводят посев на флору, поместив отделяемое влагалища в питательную среду. Дополнительные методы диагностики – исследование влагалищного секрета при помощи ПЦР (точность 95%), а так же выявление антител к трихомонадам в крови пациента методом ПИФ (прямой иммунофлюоресценции).
Лечение трихомониаза при беременности

Обследование и лечение трихомониаза при беременности проводится сразу у обоих половых партнеров, иначе терапия будет безрезультатной.
В 1 триместре беременности нежелательно воздействие на плод лекарственными средствами из-за возможного тератогенного эффекта, появления дефектов развития. В этот период лечение проводят средствами для местного применения – спринцеванием лечебными растворами и постановкой суппозиториев.
Во 2 и 3 триместре возможно лечение производными Имидазола. Лечение трихомониаза при беременности проводится под контролем и по рекомендации врача. В большинстве случаев он назначает минимально возможную дозировку препарата, короткий курс лечения. Хотя при такой схеме лечения и возможны рецидивы трихомониаза, лекарственная нагрузка на организм беременной женщины и малыша остается минимальной.
Контроль эффективности терапии проводится в течение 3 месяцев. Женщина и ее половой партнер трижды сдают мазки. Лечение не формирует местный иммунитет и не гарантирует защиты от повторного заражения при контакте с инфицированным половым партнером.
[Видео] Главный врач, дерматовенеролог Волохов Е. А. - Чем лечить трихомониаз?
Особенности лечения во время беременности

Ни в коем случае нельзя заниматься самолечением. Только врач на основе результата анализа может назначить действенные препараты. Тем более что лечение трихомониаза при беременности следует проводить с большой осторожностью, чтобы не навредить ещё не рожденному ребенку. Антибиотики, которые эффективны при этом заболевании, назначаются только во 2 и 3 триместре, а в самом начале беременности предпочтение отдается средствам для местного применения. Проводят спринцевание дезинфицирующими растворами или вводят на ночь вагинальные свечи.
Народные средства, используемые при лечении трихомониаза, включают в себя алоэ, чеснок, ромашку, черемуху, календулу, сирень, чистотел. Например, сок алоэ нужно принимать 3 раза в день по чайной ложке за 15 мин. до еды, причем наибольшее количество активных веществ в алоэ накапливается на второй-третий день после срезания листа (срезанный лист кладут на день-два в холодильник). Отвар календулы, как и ромашки, используется для сидячих ванночек и спринцевания.
Одновременно с женщиной должен пролечиться и её партнер.
Если произошел рецидив заболевания, то ранее применявшийся препарат в этом случае уже будет неэффективен, и доктор на основе вновь сданных анализов подберет другой антибиотик. После окончания курса лечения в течение примерно ещё трех месяцев нужно наблюдаться у врача и сдавать по его требованию новые анализы. Также обязательно необходимо следовать правилам гигиены в быту.
Возможно ли заражение трихомониазом ребенка от матери при родах?

Ведение беременности в женской консультации исключает активное течение заболевания и заражение новорожденного. В единичных случаях при низкой культуре и безответственном отношении женщины к своему здоровью регистрируется заражение детей во время родов. Малыши инфицируются во время прохождения по половым путям роженицы. Течение инфекции во время беременности снижает развитие защитных механизмов у ребенка.
Поражение новорожденного трихомонадой приводит к патологиям таких органов, как:
Роговица и конъюнктива глаза;
Слизистая влагалища и половых губ у девочек;
Трихомониаз у новорожденных протекает всегда в острой форме, на 2-4 день после заражения. Заболевание проявляется покраснением пораженной слизистой, у девочек – пенистыми выделениями из половых путей. Может возникнуть гнойная ангина, воспаление легких, не исключен летальный исход. Для предотвращения осложнений и негативных симптомов лечение новорожденных проводят сразу же после рождения.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Трихомониаз у женщин – распространенное заболевание, относящееся к классу недугов, передающихся половым путем. Как гласит статистика ВОЗ, по самым приблизительным оценкам этим патогенным микроорганизмом заражено от 10 до 15% всего населения земного шара. В связи с этим нет ничего удивительного в том, что к венерологу нередко приходят представительницы прекрасного пола с неприятными симптомами.

Что это за болезнь такая – трихомониаз, интересуются пациентки у докторов, и каковы ее характерные симптомы.
Как можно заразиться инфекцией, и какие есть способы для ее лечения?
Что это за болезнь
Женщины склонны полагать, что трихомонада, которая и является виновницей развития трихомониаза – это бактерия. Это мнение в корне ошибочно.
Трихомониаз вызывается не бактерией, а простейшим микроорганизмом. Несмотря на небольшие размеры и одноклеточную структуру, этот возбудитель относится к животным. Передвигается трихомонада благодаря наличию жгутиков.
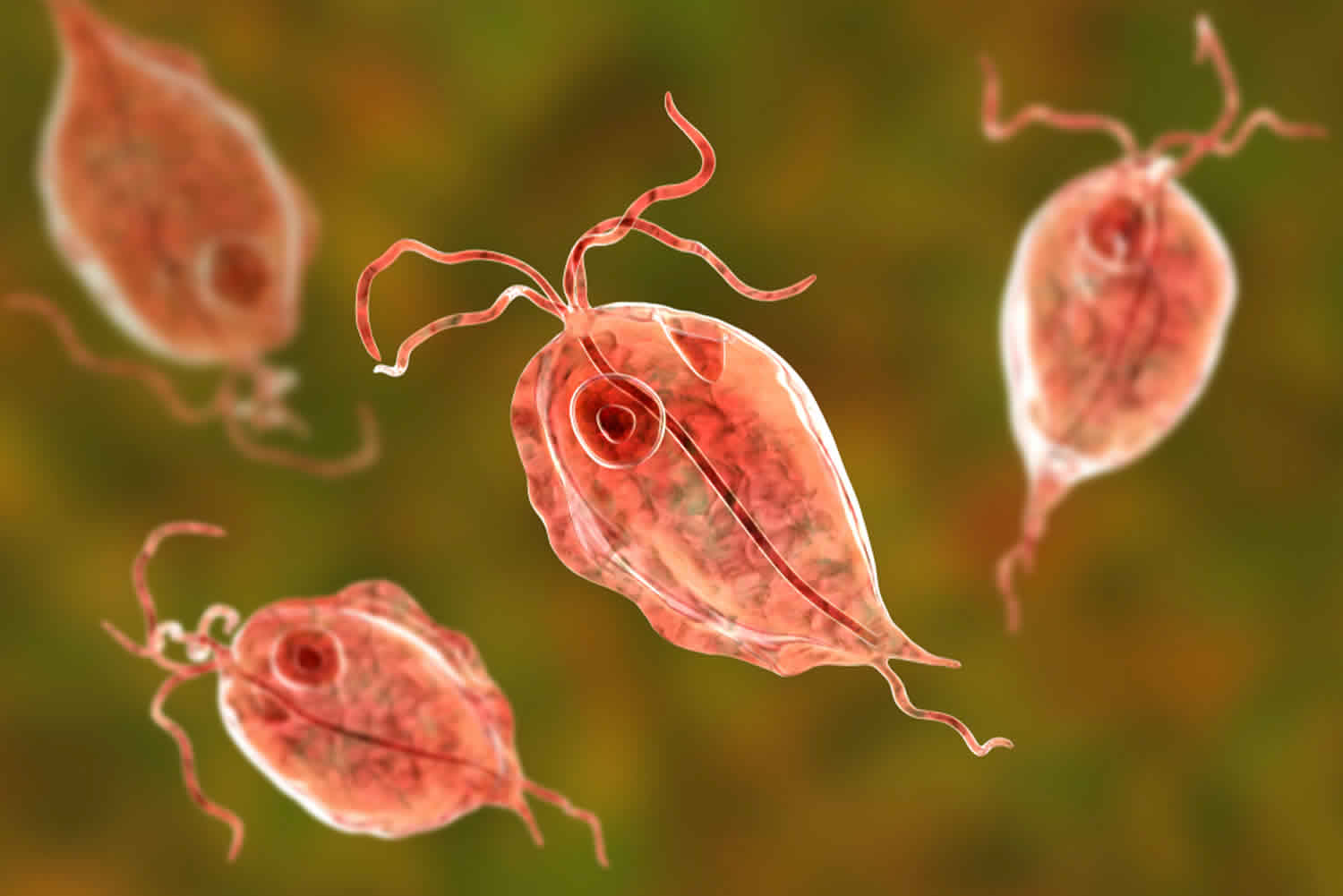
Изначально, когда заражение только-только произошло, она оказывается в области влагалища пациентки. Затем микроорганизм продвигается выше, где в и развиваются симптомы.
Однако, как отмечают доктора, бывают случаи бессимптомного носительства, когда инфекция хоть и проникла в организм пациентки.
Но не привела к появлению неприятных симптомов. Важно помнить о том, что существует множество различных трихомонад. Всего их около 50 видов. В развитии трихомониаза наибольшая роль принадлежит влагалищному типу. При диагностических исследованиях он определяется в биологическом материале наиболее часто.
Способы заражения инфекцией
Чтобы предотвратить заражение патогенным микроорганизмом, необходимо в первую очередь понимать, как он может передаваться от человека к человеку.
Выделяют всего три основных пути распространения.
Наиболее частый путь. Благодаря его реализации трихомониаз и принято относить к инфекциям, передающимся половым путем. Женщина при этом чаще всего заражается от больного представителя сильного пола. Он может даже не подозревать о том, что является носителем этого заболевания.
Врачи отмечают, что в половой путь включаются не только классические вагинальные контакты. Риск столкнуться с патологией существует также при оральном и анальном сексе. Хоть в случае трихомониаза он и несколько ниже, чем при других подобных инфекциях.
Представительницы женского пола зачастую уверены в том, что патогенные микроорганизмы не способны проникать через плаценту. Которая защищает ребенка в материнской утробе. В случае с трихомониазом это утверждение справедливо. Однако больные забывают о том, что во время родов ребенок напрямую контактирует со слизистыми оболочками половых путей матери. Это может привести к заражению. Естественно, здоровью малыша не поспособствует контакт с ЗППП.
Самый редкий вариант передачи, который хоть и реализуется, но такие случаи – скорее исключение из правил, чем правило. Дело в том, что микроорганизм отличается неустойчивостью во внешней среде. Из-за чего быстро погибает, если не попадает в организм носителя. Однако если пользоваться, например, общей мочалкой в короткий промежуток времени, заражение таким способом становится вполне возможным.
Факторы, способствующие заражению
В первую очередь стоит обратить внимание на факторы, которые могли изменить уровень влагалищной кислотности. В норме он поддерживается с помощью лактобацилл, которые вырабатывают особые ферменты, закисляющие среду вокруг них. Снижение количества лактобацилл ведет к снижению кислотности, что может способствовать развитию заболевания.
Уровень лактобацилл может уменьшаться из-за:
- половых связей без защиты, которые носят беспорядочный, случайный характер;
- игнорирования правил ухода за половыми органами;
- менструаций;
- периода вынашивания ребенка.
Важно иметь ввиду, что проникновению инфекции в организм может способствовать общее снижение иммунитета. Вполне естественно, что подобному снижению способствует целый ряд факторов. Таких как, переохлаждение или перегрев, наличие некоторых хронических болезней, частые воздействия стрессовых факторов и др.
Формы недуга
Трихомониаз – заболевание, для которого врачи разработали классификацию. Она основывается, в первую очередь, на выраженности симптомов патологии.
Всего выделяют три формы недуга:
Форма заболевания недаром получила название острой. Она характеризуется яркой клинической картиной, которая вынуждает большинство женщин обратиться к врачу в ближайшее время. Посещение доктора в этом случае – насущная необходимость, а болезнь диагностируется довольно легко.
Хронический трихомониаз встречается в медицинской практике довольно часто. Это следствие неполноценного лечения или полного его отсутствия.
Если женщина не обратилась к врачу или не соблюдала рекомендации по лечению, заболевание переходит в хроническую форму. При этом в большую часть времени никаких тревожных симптомов нет. Но периодически случаются обострения, снижающие качество жизни больной.

Бессимптомное носительство считается самым опасным вариантом течения болезни. Во-первых, микроорганизм продолжает медленно, но верно вредить телу женщины. Во-вторых, как отмечают доктора, носительница становится угрозой для окружающих. Так как не знает о своей болезни и может способствовать заражению окружающих. Также бессимптомный вариант тяжело поддается диагностики и, соответственно, часто поздно подвергается лечению.
Распространенные симптомы
Если развился трихомониаз симптомы у женщин часто заставляют их в ближайшее время посетить доктора.
Обращает на себя внимание:
- появление выделений, которые характеризуются как обильные, слегка пенящиеся, имеющие желтоватый или зеленоватый оттенок;
- появление различных дискомфортных ощущений, таких как зуд, жжение, иногда покалывание, которые могут усиливаться по время ходьбы;
- выделения из влагалища раздражающе действуют на кожные покровы вокруг. Что приводит к неминуемому их раздражению;
- женщины начинают жаловаться на сильные боли, сопровождающие каждый половой контакт с партнером;
- на слизистых оболочках половых органов появляются эрозии, которые могут болеть, щипать или доставлять другие дискомфортные чувства;
- если патогенные микроорганизмы оказываются в уретре, они начинают доставлять дискомфорт и при мочеиспускании.
Если симптомы выражены остро, большинство женщин предпочитает посетить кабинет гинеколога или венеролога, чтобы получить медицинскую помощь. Однако в некоторых случаях представительницы прекрасного пола пренебрегают посещением врача. Это позволяет болезни активно развиваться в организме.
Особенности течения болезни в беременность
Период вынашивания ребенка – один из самых ответственных периодов в жизни любой женщины. Вполне естественно, что к нему рекомендуется подходить с максимальной ответственностью. Из-за этого врачи рекомендуют всем парам уделять внимание планированию семьи. Это поможет обеспечить рождение здорового, сильного малыша.
Во время планирования беременности оба партнера сдают анализы на ЗППП. В список непременно включают в том числе и трихомониаз. Если у кого-то из партнеров обнаружена болезнь, зачатие рекомендуют отложить. До тех пор, пока болезнь не будет устранена.
В некоторых случаях женщины заражаются уже после того, как беременность наступила. Этот вариант тоже считается опасным. Наибольшую опасность в этом случае болезнь представляет для плода.
Принципы постановки диагноза
Анализ на трихомониаз у женщин – важный этап. В обязательном порядке он предшествует тому моменту, как пациентке будет назначено какое-либо лечение. Без анализов, которые подтвердят заражение болезнью, ни в коем случае нельзя заниматься лечением. Тем более нельзя пытаться самостоятельно назначать себе лекарственные средства.
Процесс постановки диагноза всегда начинается с оценки жалоб пациентки.
Доктор должен заострить внимание на характере выделений, особенностях болей, их локализации. Затем выполняется осмотр на гинекологическом кресле. В ходе него обычно обнаруживаются воспалительные процессы в области половых органов. Нередко удается увидеть эрозии и язвочки на слизистых оболочках. После пациентке проводятся анализы.
Существует несколько методов диагностики:
- микроскопия мазка, в которой трихомонады нередко хорошо видны;
- посев биологического материала на специальные среды с последующим повторным исследованием;
- различные варианты серологической диагностики, которые отличаются не только довольно высокой скоростью получения результата, но и дешевизной;
- выполнение ПЦР-оценки полученного от пациентки биологического материала.
Только после того, как одно из исследований подтвердит диагноз, можно будет начинать лечение.
Какие средства применяют в лечении
Категорически запрещено лечить трихомониаз с помощью народных средств, без использования дополнительных препаратов. Объясняется это тем, что народные средства не способны подействовать на инфекцию настолько, чтобы уничтожить ее.
Максимум, что они могут – это стереть симптомы заболевания. В будущем это только осложнит врачу процесс постановки диагноза и выбора лечения. Если развился трихомониаз лечение у женщин препараты должен подбирать только лечащий врач. Особенно важно это условие, учитывая тот факт, что необходимо применение антибиотиков.
Антибиотики
Антибиотики – основные средства, которые используются в борьбе с трихомониазом. Выпускаются свечи от трихомониаза для женщин. Также могут назначаться полноценные таблетки, которые пьются классическим способом.
Наиболее часто применяют следующие препараты:
Препарат отличается возможностью получить положительный эффект в короткие сроки. Схема проста. В первые два дня женщине нужно выпить два раза в день по одной таблетке лекарства. Затем в течение недели она принимает по одной таблетке в день.
Антибиотик, принцип действия которого не сильно отличается от Метронидазола. Препарат рекомендуется употреблять в качестве единомоментной массивной терапии.

Это значит, что за один раз пьется сразу 2 таблетки. Альтернатива – это выпивать по таблетке каждые 15 минут два раза.
Препарат, который выпускается в виде влагалищных суппозиториев. Его не употребляют внутрь. Суппозитории рекомендуется вводить ежедневно, обычно один раз в день. Длительность лечения доктор определяет индивидуально. Как отмечают врачи, существуют и другие антибактериальные средства, которые могут быть эффективны в борьбе с трихомониазом. Выбор в каждом отдельном случае производится с учетом индивидуальных особенностей женщины.
Другие медикаменты
Помимо антибиотиков терапию рекомендуется дополнять другими средствами. Существуют разные группы препаратов, которыми можно дополнить лечение.
В первую очередь рекомендуется использовать:
Препараты этой группы помогают уничтожить микроорганизмы, находящиеся на поверхности половых органов, а не в глубоких слоях. Также местные антисептики рекомендуется использовать, чтобы предотвратить заражение другими патогенными микроорганизмами. Особенно это важно, если у пациентки есть явное изъязвление слизистых оболочек. Применяться могут Хлоргексидин, Мирамистин и др.

Довольно обширная группа препаратов. Их основная задача состоит в том, чтобы помочь собственному иммунитету больной в борьбе с инфекционным процессом. Препараты назначаются совместно с антибиотиками для того, чтобы усилить их воздействие. И, если есть возможность, уменьшить длительность терапии.
Витамины, как и иммуностимуляторы, полезны в плане активизации иммунитета. Также с их помощью удается ускорить регенеративные процессы в поврежденных тканях. Это также важно, если половые пути женщины повреждены трихомонадой до язв и эрозий.
С какими осложнениями можно столкнуться
Если развился трихомониаз последствия у женщин могут быть очень неприятными. В первую очередь стоит помнить о том, что заболевание вызывает целый спектр неприятных симптомов. Они значительно снижают качество жизни пациентов. Ведь боли при половых контактов и вне них, выделения из влагалища и другие признаки – это не только не эстетично. Но и на самом деле неприятно. Но гораздо более опасен трихомониаз своими отдаленными последствиями, которых немало.
В первую очередь стоит помнить о:
- высокой вероятности развития женского бесплодия, которое является прямым следствием длительных воспалительных процессов в половых органах;
- повышенной вероятности преждевременных родов или выкидышей в том случае, если произошло заражение беременной;
- высокой вероятности столкнуться с патологическим развитием беременности или неправильным развитием плода;
- увеличении риска развития злокачественных новообразований половых органов под влиянием постоянно протекающего воспалительного процесса;
- скачке риска заразиться другими инфекционными патологами на фоне сниженного иммунитета организма.
Любое из осложнений может развиться, если женщина не уделила заболеванию достаточное количество внимания. В будущем это может серьезно повлиять на здоровье. Именно потому лечением недуга стоит заниматься своевременно и полноценно.
Правила профилактики
К сожалению, воздействие целого комплекса различных факторов способствует тому, что женщины все чаще заражаются трихомониазом. Однако любой грамотный венеролог может дать ряд рекомендаций, которые помогут значительно снизить риск столкновения с патологией.
К таким рекомендациям относят:
- отказ от беспорядочных половых связей не только среди женщин, но и среди мужчин, приверженность к моногамии;
- регулярное использование мужских презервативов, которые являются самым надежным средством защиты от ЗППП, включая трихомониаз;

- тщательный контроль за собственным здоровьем и регулярное посещение если уж не венеролога, то хотя бы врача гинеколога для плановых осмотров;
- тщательный уход за собственными половыми органами;
- соблюдение правил личной гигиены, которые хорошо знакомы нам с детства, но по каким-то причинам игнорируются многими людьми.
Естественно, подобные рекомендации не могут оградить от вероятности столкнуться с трихомониазом на 100%. Однако вероятность заболевания значительно снизится, что уже немаловажно.
Нужно ли лечение половому партнеру
Часто пациентки задаются вопросом о том, стоит ли приводить на лечение вторую половинку, если у них появились симптомы. Ответ венеролога всегда однозначен. Да, лечение должны в обязательном порядке проходить оба партнера. Важно это из-за того, что если лечиться будет только женщина, то при ближайшем незащищенном половом контакте со своим мужчиной она заразится заново.
Если пара лечится вдвоем, то вероятность достигнуть полного излечения болезни гораздо выше. Чем если женщина будет проходить терапию в одиночестве. Более того, при повторных половых контактах ни один из партнеров не заразится от другого, если оба вылечились.
Трихомониаз – распространенное среди женщин и мужчин заболевание, заразиться которым половым путем довольно легко. Только своевременное и полноценное лечение может защитить женщину от опасных осложнений этого недуга. Самолечение в этом случае категорически запрещено!
При любых подозрениях на трихомониаз, обращайтесь к опытным гинекологам и венерологам нашей клиники.
Одним из самых распространенных заболеваний мочеполовых органов с преимущественной передачей половым путем является трихомониаз (иначе урогенитальный трихомониаз).
Вызывает инфекцию влагалищная (урогенитальная) трихомонада Trichomonas vaginalis, которая представляет собой простейший жгутиковый микроорганизм-паразит.
Инфекция может протекать в разных формах в зависимости от того, какой орган поражен: трихомонадного вагинита, уретрита, вульвовагинита, простатита и др.
У мужчин болезнь в 80% случаев характеризуется асимптомным течением, что обусловило распространение мифа об отсутствии болезни у мужчин.
У женщин наиболее частым проявлением инфекции является трихомонадный вагинит.
Что такое трихомонадный вагинит?
Вагинитом, или кольпитом, называют воспалительное поражение слизистой влагалища.
Трихомонадный вагинит – воспаление влагалища, обусловленное трихомонадной инфекцией.
Паразитирующие у человека трихомонады бывают кишечными, ротовыми и урогенитальными.
Именно к последней группе и относится вагинальная трихомонада.
Микроорганизм приспособлен к проживанию в мочеполовой системе человека.
Быстро погибает на свету, при температуре, превышающей 40 градусов, высушивании, в дистиллированной воде, при действии антисептических препаратов.
У 85% больных трихомониазом выявляется также иная сопутствующая половая инфекция (бактериальный вагиноз, гонорея, хламидиоз, гонорея, мико- или уреаплазмоз, кандидоз).
Инфицирование трихомонадами облегчает заражение женщин ВИЧ, вирусом папилломы человека онкогенных групп (т.е. имеется связь между трихомониазом и раком шейки матки) и пр.
Также достоверно установлено, что трихомонадный вагинит у женщин при ВИЧ способствует передаче последней инфекции и здоровому половому партнеру.

Различают трихомониаз:
- свежий, с длительностью менее 2-х месяцев
- хронический
- трихомонадоносительство (как правило, такой вариант встречается у мужчин, когда на фоне отсутствия проявлений болезни микроб обнаруживается в анализах)
Как передается трихомонадный вагинит?
Причины, по которым может развиться трихомонадный вагинит, связаны с заражением вагинальной трихомонадой при половом контакте с инфицированным человеком.
Орально-генитальная передача трихомониаза на сегодняшний день не доказана, тогда как случаи заболевания в результате анального секса описаны.
Контактно-бытовое заражение встречается исключительно редко из-за неустойчивости возбудителя во внешней среде.
Так, описаны единичные эпизоды болезни у маленьких девочек после контакта с предметами, загрязненными выделениями больного человека, такими как мочалки, полотенца и пр.
После контакта с источником инфекции возбудитель попадает на слизистые урогенитальных органов.
Фиксируется на клетках эпителия, распространяясь в железы и лакуны с развитием воспалительного процесса.
Инкубационный период при таком состоянии, как трихомонадный вагинит, варьируется от 5-ти до 15-ти суток.
Каковы симптомы трихомонадного вагинита?
Первыми признаками трихомонадного вагинита являются острое начало с выраженным дискомфортом, сильный зуд и характерные выделения.
Могут также появляться боли при половом акте, мочеиспускании, болезненность и тяжесть внизу живота (хотя у четверти женщин симптомы вовсе отсутствуют).
Характеристика выделений при трихомонадном вагините:

Объективно выявляется покраснение и отечность слизистой влагалища, появление склонных к кровоточивости язв и эрозий.
Специфическим проявлением трихомониаза у женщин является так называемый земляничный (клубничный, макулярный) цервикс – появление мелкоточечных кровоизлияний на шейке матки.
Подобный симптом выявляется у 10% заболевших с трихомонадным вагинитом, а при проведении кольпоскопии – у 45%.
Предполагается, что причина этого признака – токсическое воздействие продуктов жизнедеятельности возбудителя.
При беременности трихомониаз обычно проявляется как многоочаговая инфекция.
Поэтому основные признаки у беременных трихомонадного вагинита могут дополняться симптомами поражения мочеиспускательного канала, мочевого пузыря (цистит), вульвы (вульвовагинит), прямой кишки.
Риск поражения внутренних органов зависит от срока беременности, на котором произошло инфицирование женщины.

Это объясняется тем, что, с одной стороны, процессы в организме направлены на защиту плода от восходящей инфекции.
С 16-й недели закрывается маточный зев цервикального канала плодными оболочками.
Тогда как, с другой стороны, ослабевают собственные защитные механизмы организма, что особенно заметно к концу беременности.
Распространение инфекции может приводить к образованию язвенно-эрозивных поражений на внутренней стороне бедер, развитию вестибулита, скинеита, бартолинита.
При хроническом течении заболевания выраженные проявления зачастую отсутствуют.
Каковы осложнения трихомонадного вагинита?
Относительно редкими осложнениями трихомониаза являются воспалительные заболевания органов малого таза (эндометрит, сальпингоофорит), цистит.
Основные же проблемы связаны с неблагоприятными исходами беременности у инфицированных женщин.
Такими как преждевременный разрыв плодного пузыря, преждевременные роды, маловесность плода.
Существует опасность заражения при родах у женщин с трихомонадным вагинитом новорожденных девочек, развития у последних вульвитов, а также пневмоний у новорожденных обоих полов.
Как диагностируется трихомонадный вагинит?
Проведение диагностики трихомониаза рекомендуется:
Лабораторные анализы при подозрении на трихомонадный вагинит проводятся методами, включающими:
- микроскопическое исследование мазка
- культуральный посев на трихомонады
- анализ на иммуноглобулины, ПЦР анализ выделений и/или соскоба из влагалища (используются реже)
Для исследований с помощью аппликатора с ватным наконечником берется образец выделений из нижнего свода влагалища или соскоб с влагалищных стенок (в отсутствие менструации!).
У не вступавших в сексуальные отношения женщин и девочек взятие материала производится с задней ямки преддверия влагалища.
Некоторые исследователи указывают, что при заборе материала у женщин репродуктивного возраста в середине цикла вероятность выявления патогенного микроорганизма выше.
Что касается такого популярного в прошлом веке метода увеличения эффективности исследований, как пищевые, биологические, химические и иные провокации, то на сегодняшний день признана нецелесообразность их применения.
Важным условием является изучение препарата непосредственно после взятия биообразца (желательно в течение первых 10-ти минут).
Исследование эффективно при наличии симптоматики, в такой ситуации специфичность методики достигает 100%, а чувствительность – 70%.
Иногда проводится дополнительное окрашивание мазка простыми и сложными красителями (например, окраска метиленовым синим, по Грамму) с последующим сравнением результатов обоих исследований.
При таком анализе, как мазок на флору, показатели при трихомонадном вагините демонстрируют отсутствие или наличие, иногда и количество, трихомонад в поле зрения.
Культуральное исследование представляет собой самый оптимальный вариант диагностики заболевания.
При 100%-ной специфичности чувствительность достигает 98%.
Но он требует много времени и сложен в исполнении.
Существенным плюсом анализа оказывается возможность его применения при минимальном количестве трихомонад в биообразце, асимптомном течении и атипичных формах заболевания.
Также метод позволяет оценивать устойчивость микроорганизмов к действию лекарственных препаратов.
Полимеразная цепная реакция используется в Европе и России как альтернатива посеву, при этом не превосходя его по специфичности и чувствительности.
Положительным качеством анализа является его оперативность, недостатком – стоимость.
Это, в принципе, не имеет особого значения при назначении схемы лечения.
Иммунодиагностический метод, а именно реакция иммунофлюоресценции, также характеризуется высокой чувствительностью и специфичностью.
Но применяется редко из-за цены и зависимости оценки результата от квалификации персонала.
Антитела класса IgG при трихомонадном вагините могут обнаруживаться в крови уже через пару недель от момента заражения.
Важно понимать, что при данном заболевании не формируется выраженного иммунитета, поэтому после излечения вполне вероятно повторное инфицирование.
Выявление трихомонадного вагинита у детей требует осмотра на предмет исключения сексуального насилия.
Как лечить вагинит трихомонадный?
При такой патологии, как трихомонадный вагинит, лечение предполагает полное избавление от проявлений болезни, устранение патогенных микроорганизмов, предотвращение развития осложнений и заражения иных лиц.
Лечение партнера является обязательным.
В ходе терапии также следует воздерживаться от сексуальных отношений или использовать барьерные контрацептивные средства.
К какому врачу обратиться при трихомонадном вагините?
Помочь в борьбе с болезнью могут такие специалисты, как:
- дерматовенеролог
- инфекционист
- акушер-гинеколог
На сегодняшний день единственной эффективной группой лекарственных препаратов оказываются 5-нитроимидазолы.
Наиболее известен антибиотик этого ряда метронидазол.
Относительно недавно были синтезированы препараты с улучшенными фармакокинетическими параметрами: тинидазол, орнидазол, секнидазол, ниморазол и др.
Показано, что эти лекарства обладают лучшей переносимостью и удобством приема.
Какие таблетки выпить при трихомонадном вагините
Это определяет врач с учетом ряда факторов (наличие беременности, склонности к аллергическим реакциям, острой или хронической формы инфекции и т.д.).
Существуют разные схемы назначения препаратов.
Так, установлено, что даже однократный прием метронидазола приводит к излечению в 95% случаев.
Существенным моментом при лечении нитроимидазолами является требование полного отказа от употребления алкоголя в этот период, а также в течение 72-х часов (минимум 24-х часов) после завершения курса.
Нарушение этого правила чревато неприятными последствиями, симптомами так называемой дисульфирамподобной реакции: тошнотой, рвотой, головными болями, приливами, судорогами.
Также метронидазол может вызывать лейкопению, кандидозную суперинфекцию.
Все эти негативные проявления обуславливают отказ от применения препарата в период ранней беременности. Тинидазол во время беременности не назначается.
Если у пациента ранее обнаруживалась непереносимость таблеток с метронидазолом, то ему противопоказано применение и свечей с тем же активным компонентом.
Схемы лечения
Общие:
- метронидазол 0,25 г внутрь дважды в сутки неделю
- орнидазол 0,5 г внутрь в сутки 5 дней
- тинидазол 0,5 г внутрь в сутки 5 дней
Альтернативные:
- метронидазол 1 г однократно
- орнидазол 1 г однократно
- тинидазол 1 г однократно
Для рецидивирующих и осложненных форм:
- метронидазол 0,5 г внутрь дважды в сутки неделю или по 1.5 г раз в день 4 суток
- орнидазол 0,5 г внутрь дважды в сутки 5 дней
- тинидазол 1 г раз в сутки 3 дня
Лечение у беременных трихомонадного вагинита проводится со II триместра однократным приемом 2 г метронидазола.
Лечение детей осуществляется метронидазолом из расчета 10 мг/кг массы тела внутрь трижды в сутки 5 дней или орнидазолом из расчета 25 мг/кг массы тела внутрь раз в сутки 5 дней.
Возможности исключительно местного лечения трихомонадного вагинита, например, с помощью метронидазол геля, вызывают определенные сомнения.
Использование препаратов местного действия не позволяет достичь терапевтического уровня концентрации действующего вещества.
Поэтому и эффективность такого лечения значительно ниже, чем при приеме системных препаратов.
В то же время сочетанное лечение с использованием средств местного и системного действия бывает эффективнее терапии монопрепаратами.
Так, при лечении осложненных форм могут применяться дополнительно к таблеткам протистоцидные местнодействующие препараты метронидазола:
- в виде вагинальных таблеток (0,5 г раз в сутки 6 дней)
- в виде 0,75%-ного геля (во влагалище вводится 5г раз в сутки 5 дней)

Трихомониаз часто сочетается с иными половыми инфекциями.
Поэтому врач может назначить дополнительно прием иных лекарственных средств, в том числе комбинированных местного действия.
Именно специалист после проведенных исследований сможет посоветовать, какие свечи применять при трихомонадном вагините.
Часто рекомендуемым средством являются свечи Тержинан, в состав которых входит тернидазол, сульфат неомицина (антибиотик, активный в отношении грамотрицательных и грамположительных бактерий), нистатин (препарат противогрибкового действия), преднизолон (глюкокортикостероидный гормон, ослабляет воспалительный процесс).
В редких случаях при трихомонадном вагините тяжелого течения врачом назначаются капельницы Метрогила.
Проводимые исследования в отношении лечения и профилактики трихомониаза посредством вакцины Солкотриховак показали ограниченные возможности этого метода.
Отмечалось, что ее некоторая эффективность проявляется в случае продолжительных рецидивах инфекции и только в комбинации с протистоцидными препаратами.
Вакцину вводят в дозе 0,5 мл, тремя инъекциями с двухнедельными интервалами, а затем спустя год однократно.
Когда берутся контрольные анализы при лечении трихомонадного вагинита?
При проведении контрольной диагностики методами бактериологического посева, микроскопического исследования неокрашенного мазка необходимо выждать 2 недели после завершения терапевтического курса.
При анализе методом ПЦР – месяц.
Каковы причины рецидивов и тактика лечения в таких случаях?
Особый интерес представляет изучение причин рецидивирования инфекции. Возможно возобновление проявлений заболевания после лечения в связи с:
- повторным заражением от половых партнеров
- снижением эффективности препаратов имидазольного ряда некоторыми микроорганизмами, населяющими влагалище (например, b-гемолитическими стрептококками, способными захватывать активную нитрогруппу действующего вещества)
- развитием устойчивости трихомонад к имидазолам
В первом случае проводят повторный курс одновременно с лечением партнера.
Обращают внимание пациента на необходимость применяемых мер предосторожности (в том числе воздержание от незащищенных половых контактов).
В случае развития второй ситуации перед повторным применением метронидазола проводят лечение амоксициллином или эритромицином для снижения уровня кокковой флоры (устранение относительной резистентности к терапии).
При развитии проблемы по третьему варианту эффективного лечения не существует.
Как предупредить заболевание?
Использование презервативов снижает риск инфицирования трихомониазом.
Однако, поскольку трихомонада может поражать области вне покрытия материалом презерватива, полной защиты достигнуть не удается.
При подозрении на трихомонадный вагинит обращайтесь к опытному гинекологу нашего медицинского центра в Москве.
Читайте также:

