Трихомонады в щелочной среде
Обновлено: 19.04.2024
Если нет, тогда наша статья поможет разобраться и дать ответ на такие вопросы как: симптоматическое проявление, диагностика, лечение, осложнение и профилактика трихомониаза.
Что таит в себе хронический трихомоноз?
Хронический трихомониаз – это половая инфекция с преимущественным поражением органов урогенитального тракта и половым механизмом передачи.
Актуальность заболевания на сегодняшний день является очень высокой, инфицированность составляет около 170 млн людей по всему миру.
Это заболевание выявляют как у мужчин, так и у женщин.
Причины заболевания трихомониазом и пути заражения
Рассмотрим какие бывают виды трихомонады.
В зависимости от места локализации выделяют три вида:
- В ротовой полости - Trichomonas tenax;
- ЖКТ - Trichomonas hominis;
- Мочеполовые органы-Trichomonas vaginalis.
Возбудитель трихомониаза относится к группе простейших микроорганизмов (Protozoa), вид – влагалищная трихомонада (Trichomonasvaginalis).
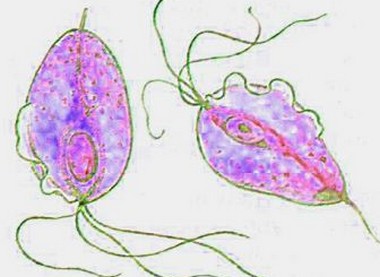
Этот микроорганизм неустойчив в окружающей среде и быстро погибает под воздействием:
- высушивания,
- низкой температуры
- высокой температуры,
- ультрафиолетового облучения.
Поэтому основным механизмом передачи возбудителя здоровому человеку является непосредственный контакт слизистых оболочек половых органов (половой путь).

После проникновения в органы урогенитального тракта, трихомонады прикрепляются к слизистой оболочке и начинают размножаться на ней.
Основной особенностью возбудителя является то, что микроорганизмы длительное время могут не приводить к развитию воспаления.
Это вызывает первично хроническое течение трихомониаза.
Передаваться трихомониаз может и бытовым путем, через полотенце, общее белье или мочалку.
Хронический трихомониаз – симптомы
Важно знать особенности проявления хронического трихомониаза, для своевременного его лечения.
После заражения у человека инфекционный процесс может длительное время ничем себя не проявлять.
Затем появляется локальная симптоматика воспалительного поражения органов урогенитального тракта, которая имеет определенные отличия у мужчин и женщин.
Период, от момента заражения до первых видимых признаков, составляет примерно 10 дней.
Trichomonas vaginalis (влагалищная трихомонада) – это одноклеточный микроорганизм, паразитирующий только в мочеполовых путях и являющийся возбудителем трихомониаза. Оптимальной для трихомонады является среда обитания с рН в пределах 4,5 – 7,5 (т.е. от слабокислотной до слегка щелочной) и температурой 35-37°С. Питанием бактерии служит гликоген, вырабатываемый в слизистой влагалища под воздействием женского полового гормона – эстрогена. Этим объясняется то, что развитие трихомониаза чаще наблюдается у женщин детородного возраста (по данным статистики особенно в возрасте 16-35 лет). Благодаря особенностям строения и наличию жгутиков, паразит способен довольно активно перемещаться по мочеполовым путям. Внешняя среда для микроорганизма губительна.
Заражение трихомонадой является причиной инфицирования урогенитального (мочеполового) тракта. Источником заражения выступает лицо с трихомониазом или носитель трихомонады влагалищной. Среди инфекций, передающихся при половом акте, трихомониаз является наиболее распространенной.
У женщин в половине случаев инфекция не обнаруживает себя явными симптомами. Признаками ее присутствия являются:
- дурно пахнущие выделения из половых путей;
- зуд наружных половых органов;
- боль при мочеиспускании.
Мишенью трихомониаза у женщин являются мочеиспускательный канал (уретра), шейка матки и влагалище, что способствует развитию:
- уретрита – воспаления мочеиспускательного канала;
- цервицита – воспаления шейки матки;
- вагинита – воспаления слизистой влагалища.
Гораздо реже трихомонада обнаруживается в маточных трубах, мочевом пузыре, малом тазу.
Для беременных женщин заражение трихомонадами чревато:
- осложненным течением беременности;
- преждевременными родами;
- рождением ребенка с пониженной массой тела.
Кроме перечисленного, трихомониаз делает женщину более уязвимой для заражения ВИЧ-инфекцией при половом контакте. Это объясняется значительным снижением защиты слизистых мочеполовой системы.
Лечение трихомониаза не представляет сложности, однако его отсутствие чревато воспалением органов малого таза и, как следствие, бесплодием.
У большей части мужчин заражение трихомониазом протекает бессимптомно. Причиной их обследования является воспаление мочеиспускательного канала и/или появление боли при мочеиспускании. Изредка трихомонады поражают предстательную железу, придатки яичек и семенные пузырьки.
Заражение влагалищной трихомонадой происходит не только половым путем – возможно инфицирование матерью ребенка внутриутробно или в процессе родов. При этом у девочек присутствие трихомонад может не проявляться вплоть до периода полового созревания, характеризуемого повышением концентрации эстрогенов в крови.
Не исключается инфицирование трихомонадами и контактно-бытовым путем, в частности при использовании нестерильных гинекологических инструментов, через предметы личной гигиены и нижнее белье (например, через полотенца, купальники).
Исследование эпителиальных клеток урогенитального (мочеполового) тракта на присутствие специфических фрагментов ДНК Trichomonas vaginalis проводится при наличии симптомов трихомониаза, а также при обследовании семейных пар перед планируемой беременностью. Кроме того, данный тест предназначен для точного определения возбудителя инфекции мочеполового тракта.
Исследование спермы и мочи на присутствие специфических фрагментов ДНК Trichomonas vaginalis проводится при наличии симптомов трихомониаза. Данный тест позволяет среди прочих возможных инфекций мочеполового тракта выявить заболевание, вызванное именно трихомонадой.
Исследование проводится посредством полимеразной цепной реакции в режиме реального времени.
Аналитические показатели тестирования:
- исследуемый участок – специфический фрагмент ДНК Trichomonas vaginalis;
- специфичность анализа – 100%;
- чувствительность метода – 100 копий ДНК Trichomonas vaginalis в исследуемой пробе.
Урогенитальный соскоб
Соскоб для исследования у женщин отбирается не ранее пятого дня от начала менструального цикла и не позже пятого дня до предполагаемой даты следующей менструации. Если наблюдаются явные признаки заболевания, отбор пробы проводится непосредственно в день обращения.
Рекомендации по подготовке к тестированию:
- за день перед исследованием и непосредственно в день отбора материала запрещено спринцевание влагалища;
- исследование не проводится параллельно с приемом внутрь или местным применением антибиотиков – после окончания курса лечения должно пройти не менее двух недель при местной терапии и 30 дней после внутреннего приема антибактериальных препаратов.
Проба не отбирается:
- во время менструации;
- ранее, чем через 24-48 часов после полового контакта;
- после внутривлагалищного УЗИ;
- после колькоскопии (диагностического осмотра входа во влагалище, его стенок и шейки матки при помощи специального прибора – кольпоскопа).
При отборе эпителиальных клеток из мочеиспускательного канала, манипуляция проводится перед мочеиспусканием или через 1,5-2 часа после него.
Сперма
Отбор материала с целью диагностики проводится до начала противобактериального, антивирусного и противопаразитарного лечения, химиотерапии, а также до лечебных или диагностических мероприятий в месте предполагаемой локализации агента инфекции. После курса лечения проба отбирается не ранее, чем через 10-14 дней при проведении локальной терапии и через 30 дней после перорального приема антибиотиков.
Перед сдачей анализов рекомендуется минимум двухдневное воздержание от интимной близости.
Сбор спермы (эякулята) проводится посредством мастурбации в стерильный медицинский контейнер, плотно закрывающийся крышкой. Проба не отбирается в ранее использовавшиеся и вымытые или обработанные средствами дезинфекции емкости. Не рекомендуется сдавать анализ при наличии обильных гнойных выделений из мочеиспускательного канала.
После сбора материал может храниться в холодильнике при температуре +2 - +8⁰С, но не более 10-12 часов.
Моча
Для тестирования используется утренняя моча, отобранная не ранее чем через 2-3 часа после ночного мочеиспускания. Необходимое количество биоматериала – 20-30 мл. Сбор мочи производится в новый стерильный медицинский контейнер.
Для получения корректных результатов анализа, мочу не рекомендуется собирать во время проведения химио- или противобактериальной терапии – после курса лечения должен пройти как минимум месяц.
Перед отбором пробы необходимо провести тщательную гигиеническую обработку гениталий. Во избежание попадания в мочу слизи из половых органов, женщинам при сборе мочи рекомендуется воспользоваться гигиеническим тампоном. При менструации пробу отбирать крайне нежелательно. После наполнения контейнера на треть-половину его необходимо плотно закрыть крышкой.
Материал должен быть доставлен в лабораторию в день сбора. До отправки контейнер можно хранить как в холодильнике (при температуре не ниже +2⁰С), так и в помещении, (при температуре не выше +25⁰С). Срок хранения мочи должен превышать 6 часов.
- для выяснения причины хронической инфекции урогенитального (мочеполового) тракта;
- при воспалительном процессе урогенитальной системы;
- при цистите (воспалении мочевого пузыря);
- при пиелонефрите (воспалительном процессе в почках, сопровождающемся поражением их канальцевой системы);
- при эндометрите (воспалении внутренней слизистой оболочки матки);
- при подготовке к беременности (обследование необходимо проходить обоим родителям);
- при простатите (воспалении предстательной железы);
- при везикулите (воспалении семенных пузырьков);
- при бесплодии;
- при наличии зуда в области наружных половых органов;
- при обильных выделениях из влагалища;
- при скудных пенистых серых или белесых выделениях из мочеиспускательного канала у мужчин;
- при вкраплениях крови в сперме;
- для точного определения возбудителя инфекций мочеполового тракта;
- для профилактических обследований;
- для первичного обследования лиц ведущих беспорядочную половую жизнь.
Результат теста выдается в количественном выражении. Нормой считается отсутствие специфических фрагментов ДНК Trichomonas vaginalis в исследуемой пробе.
Положительный ответ (выше 0) свидетельствует об инфицировании Trichomonas vaginalis.
Отрицательный ответ выдается при отсутствии в пробе характерных для Trichomonas vaginalis участков ДНК.
При получении положительного результата проводятся подтверждающие исследования, что может задержать выдачу окончательного ответа.
Ф.И.О.: Иванова Инна Ивановна Пол: ж Год рождения: 01.01.0000
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
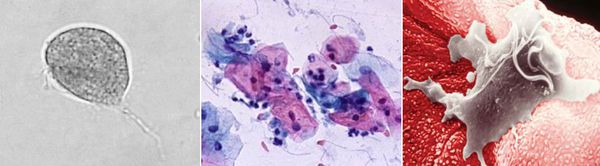
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
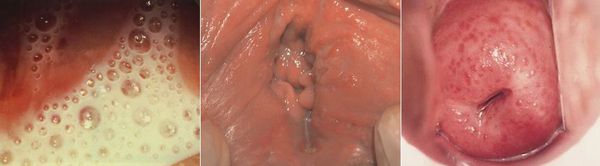
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
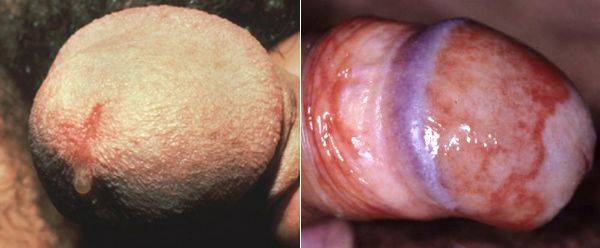
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
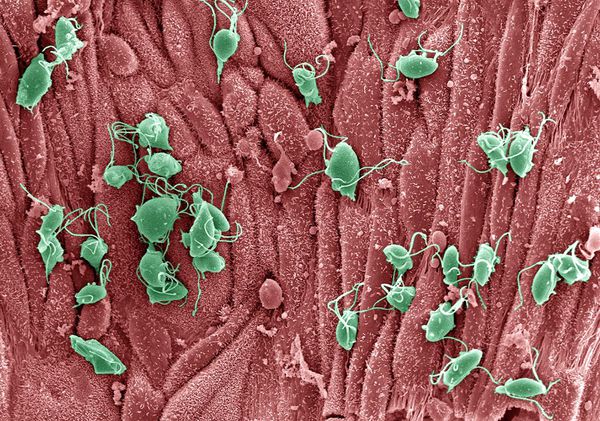
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
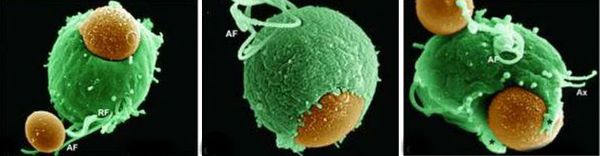
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
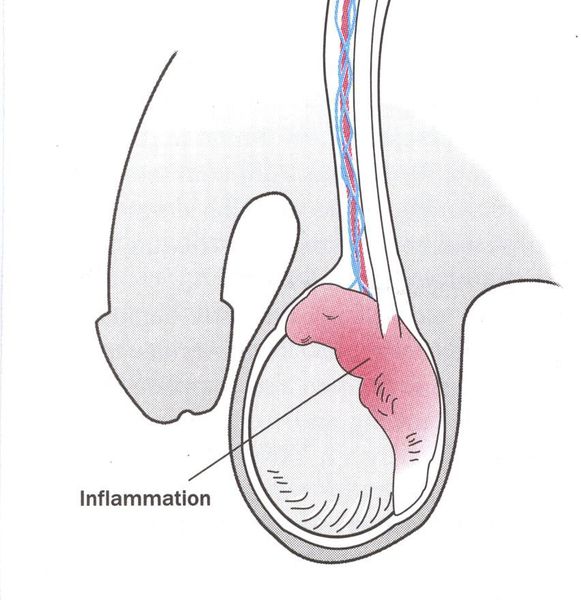
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
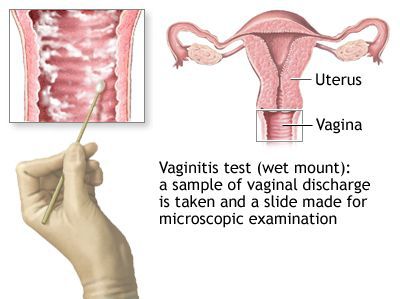
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
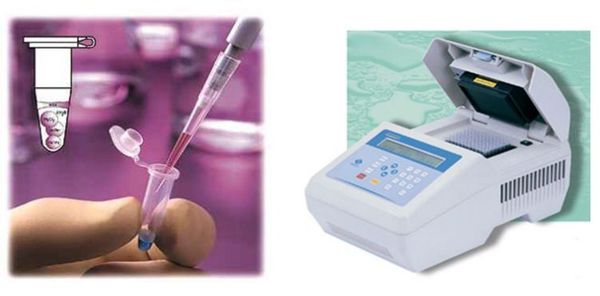
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Не последнее место среди возбудителей заболеваний, передающихся половым путем у женщин, занимает Trichomonas vaginalis.
Заболевание, вызываемое этими паразитическими простейшими жгутиковыми – трихомониаз.
Возбудитель был открыт в 1773 году Миллером.
Имеет грушевидную форму и четыре жгутика на переднем конце.
В последнее время дискутируется тема о безжгутиковых формах трихомонад, являющихся условно-патогенными для женщин.
Размножается продольным делением, не образует цист.

Основной путь заражения трихомонадами у женщин – половой, редко – бытовой.
Tr.vaginalis фиксируется с помощью трихомонадного антитрипсина, на клетках слизистой оболочки влагалища, содержащих гликоген.
Только в условиях щелочной среды с помощью протеолитических ферментов проникает в межклеточные щели и клетки.
Локализуется возбудитель в урогенитальном тракте, выделяют его из влагалища и мочеиспускательного канала.
Человек – единственный природный хозяин урогенитальных трихомонад.
В 50% случаев трихомониаз протекает бессимптомно.
С момента заражения до появления симптомов проходит от 5 до 15 дней.
Как правило, клинически проявляет себя вульвовагинитом, сопровождающимся зудом и жжением во влагалище.

Дискомфортом в области вульвы, учащенным и болезненным мочеиспусканием.
Пути заражения трихомонады у женщин
Трихомонады – микроорганизмы способствующие появлению венерического заболевания.
Основной путь передачи трихомонад у женщин является половой контакт.
Бактерии проникают путем контакта с заражённым половым партнером.
Происходить передача возбудителя инфекции может при любом виде полового контакта.
Это может быть как генитальный, так и оральный, анальный секс.
Перенос инфекции возможен при контакте рук инфицированного человека с половыми органами.
У женской половины населения после проникновения трихомонад в организме появляются характерные признаки.
Симптомы у женщин проявляются ярче, чем у мужчин.
У представителей сильного пола во многих случаях проявление клинической картины отсутствует.
Поэтому чаще всего мужчины даже не подозревают, что являются источником инфекции.
Обнаруживается инфекция только при лабораторной диагностике.
Заражение трихомонадой может быть в следующих случаях:
- В бассейнах;
- В общественных душах;
- При контакте с ободком унитаза;
- Ношение чужого нательного белья;
- Использование общего полотенца, мочалки и других средств личной гигиены.
Заражение в бытовых условиях может происходить только при соблюдении определённых условий.
Трихомонада способна выжить в тех местах, где влажно и тепло.
Самым частым источником заражение становиться влажное чужое полотенце.
В сухих условиях микроорганизм погибает за 10 минут.
Для дальнейшего существования в организме микроорганизму требуются определённые факторы.
В норме у здоровой женщины среда во влагалища подкисленная.
Такой уровень рН не позволяет патогенным микроорганизмам размножаться.
При наличии щелочной среды могут проникать и размножаться трихомонады.
Снижение кислотности может происходить в нескольких случаях:
- 1. Беспорядочный секс;
- 2. В момент беременности;
- 3. При менструальном цикле;
- 4. Пренебрежение интимной гигиеной.
Под влиянием таких факторов происходит снижение защитных функций организма, и как результат развиваются патогенные агенты.
После проникновения во влагалище трихомонада выделяет вещества, которые позволяют надежно прикрепиться к стенкам влагалища.
Кроме того бактерия выделят фермент способствующий расщеплению клеток слизистой оболочки.
В результате появляется процесс воспаления во влагалище.
Появляются первые признаки заболевания характерные для трихомониаза.
Анализы на трихомонады у женщин
Трихомонады способны хорошо маскироваться.
Путем имитации клеток эпителия органа они могут ввести в заблуждение врача.
Точно поставить диагноз можно только при помощи ряда лабораторных исследований проведённых в клинике.
Рассмотрим все методы, которые способствуют точной постановки диагноза подробнее.
Для начала врач проводит опрос.
Установить предварительный диагноз помогает сбор анамнеза жизни, наличие симптоматической картины.
Уточняются детали интимной жизни.
На основании такой информации доктор может заподозрить наличие трихомонад.
После опроса проводится визуальный осмотр полового органа на гинекологическом кресте.
При этом отмечается наличие и характер выделений, и внешний вид слизистой оболочки.
Третьим этапом является сбор патологического материала для исследования в лаборатории.
Для этого берется мазок из влагалища.
Отметим!
Врач делает забор материала после визуального осмотра, непосредственно во время приема.
Мазок направляется в лабораторию для дальнейшего исследования.
Диагностика может проводиться при помощи следующих методов исследования:
- Микроскопический;
- Культуральный;
- Молекулярно — генетический;
- Серологический.
Рассмотрим отдельно каждый.
Микроскопия проводится путем обнаружения бактерий в мазке.
Наносится материал на предметное стекло и изучается специалистом лаборатории под микроскопом.
Если исследование проводится в течении одного часа после нанесения материала, то мазок изучается без окрашивания.
Таким образом, определяют подвижность клеток.
Чаще всего таким способом определяется острая стадия заболевания.
Микроскопия может проводиться путем окрашивания препарата специальными красителями.
В этом случае учитываются размер, форма и цвет микроорганизма.
Культуральный или бактериологический способ характеризуется помещением материала на питательную среду.
Такой способ исследования поможет обнаружить трихомонаду в скрытом периоде или бессимптомном.
Чаще всего используется при неэффективности первого метода.
ПЦР относится к молекулярно – диагностическому методу.
Такой способ диагностики является самым достоверным.
Основывается на определении ДНК или РНК микроорганизма в патологическом материале.
Серология проводится путем определения антител к трихомонаде.
Для исследования делают забор венозной крови.
Минусом такого анализа является наличие ложных результатов.
Поэтому для точного диагноза необходимо применять несколько методов диагностики.
Исключить ложный результат поможет правильная подготовка и взятие исследуемого мазка:
- 1. Мазок не рекомендуется брать во время менструации;
- 2. Не следует перед исследованиями проводить спринцевание и применять вагинальные свечи;
- 3. Воздержитесь от полового контакта.
Результаты исследований будут готовы в зависимости от метода диагностики.
Самым длительным является посев на трихомонаду.
Такой вид анализа может занимать до 7 дней.
Внимание!
При получении сомнительного результата необходимо провести повторное исследование.
После лечения проводят контрольные анализы крови и мазка.
Трихомонада: симптомы лечение
Первые признаки наличия трихомонады в организме женщины появляются после окончания инкубационного периода.
Длиться он может от нескольких дней до месяца.
Длительность бессимптомного периода чаще всего зависит от состояния иммунной системы.
Проявиться трихомонада может в виде разных заболеваний:
- Кольпита;
- Цервицита;
- Сальпингита;
- Уретрита;
- Вульвовагинита;
- Бартолинита.
Симптомы заболевания могут быть слабо выраженными или проявляться в острой форме.
Острая стадия заболевания характеризуется рядом симптомов:
- 1. Выделения разного цвета и консистенции;
- 2. Зуд половых органов;
- 3. Раздражение и жжение на слизистой;
- 4. Образование эрозий и язв в месте раздражения слизистой оболочки;
- 5. Дискомфорт при мочеиспускании;
- 6. Болезненности при половом акте;
- 7. Боли в нижней части живота.
Выделения имеют характерный вид для трихомонад.
Они пенистые со зловонным запахом, могут быть зеленоватого оттенка.
Количество таких выделений напрямую зависит от стадии процесса воспаления в организме.
При хронизации заболевания симптоматика становится стертой.
Обострения отмечаются перед началом менструации, а по завершению цикла стихает.
Помните!
Отсутствие лечения приводит к развитию осложнений.
Трихомонады у женщин: осложнения
Последствия после игнорирования симптомов могут быть самые различные.
Самыми опасными являются бесплодие и рак.
Трихомонада поглощает все полезные микроэлементы организма, тем самым истощая его.
В таком случае иммунная система организма начинает плохо работать, и могут присоединяться различные дополнительные инфекции.
Микроорганизм способен привести к интоксикации.
В этом случае отмечается ослабление зрения, малокровие.
У женского населения проявляются следующие осложнения:
- Воспаляется матка и шейка матки;
- Воспаляются мочеточники;
- Образуются спайки;
- Воспаляются яичники;
- Цистит;
- Пиелонефрит;
- Соложения беременности;
- Не вынашивание плода;
- Самопроизвольный выкидыш;
- Осложнения после родов;
- Бесплодие;
- Рождение ребенка с патологией в развитии.
Исключить появление осложнений в здоровье может своевременное и правильное лечение.

О том как проходит трихомониаз
у женщин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
Специфичными признаками трихомонады у женщин
При отрицательном результате микроскопии следует повторить мазок через 2 – 3 недели.
В диагностике трихомонад у женщин могут быть использованы:
- I. нативный мазок,
- II. окрашенный мазок,

- III. выращивание трихомонад на специальных средах,
- IV. полимеразная цепная реакция,
- V. иммунологические методы исследования,
- VI. быстрые специфические тесты.
В условиях женской консультации при выявлении возбудителя в мазках назначается исследование крови на ВИЧ, сифилис.
После лечения берут три контрольных мазка и бактериальный посев из влагалища.
Не следует беспечно относиться к выставленному диагнозу и игнорировать назначаемый курс лечения с последующим контролем излеченности.
Трихомонады увеличивают риск развития рака шейки матки, трубно-перитонеального бесплодия.
.jpg)
Способствуют быстрому распространению ВИЧ-инфекции.
Чем же лечить трихомонады у женщин?
Этиологическое лечение трихомониаза основано на использовании антибактериальных препаратов из группы нитроимидазолов.
Препарат выбора – метронидазол, назначаемый внутрь, внутривенно, вагинально.
При лечении свежего трихомониаза назначают 500 мг метронидазола 3 раза в день в течение 2 дней.
При лечении хронического – 500 мг внутривенно капельно в течение 20 минут 3 раза в день 7 дней.

Комплексное лечение включает назначение вагинальных свечей с бактерицидным действием на Tr.vaginalis.
Одновременное лечение полового партнера.
Исключение полового акта на время лечения.
Использование барьерных средств контрацепции до получения результатов излеченности.
Эффективность антибиотикотерапии достигает 95%.
В нашем частном КВД можно сделать простейшее исследование на трихомонаду – мазок (на исследование берутся вагинальные выделения).
Результат вы узнаете уже через 20 минут!
Обследование одновременно могут пройти оба половых партнера.

Также в спорных ситуациях возможно проведение высокоточного ПЦР исследования – обнаружение генетического материала трихомонады в соскобе из шейки матки.
Трихомонада: схема лечения
Обязательно в схему лечения включают противотрихомонадные препараты.
К таким относят чаще всего метронидазол.
При присоединении дополнительной инфекции могут назначаться другие препараты.
Каждое из применяемых лекарственных средств имеет свою схему лечения, показания и противопоказания.
Рассмотрим схемы лечения подробнее.
Таблетки метранидазола способствуют угнетению трихомонад, а именно генетического аппарата.
Прием такого препарат способствует прекращению биологической активности микроорганизма.
Применяют препарат по следующей схеме.
В первые сутки необходимо принимать по одной таблетки 4 раза. Рекомендуется запивать лекарственное средство большим количеством простой воды. Второй день и последующие необходимо уменьшать дозу препарата. Прием необходимо вести по 1 таблетки 3 раза в сутки. Противопоказаниями к применению метранидазола является индивидуальная чувствительность к компонентам препарата. Не рекомендуется принимать таблетки женщинам в период лактации и беременным.
Тинидазол. На бактерии воздействует идентично метранидазолу. Существует две схемы применения тинидазола. Каждая таблетка препарата составляет 500 миллиграмм.
Первый способ проводится путем приема сразу четырех таблеток однократно.
Второй способ позволяет растянуть курс лечения на неделю. В этом случае принимать следует 1/3 таблетки два раза в сутки.
Кроме вышеописанных противопоказаний к данному препарату следует отнести нарушения в кроветворении.
Клин-д. Это комбинированный препарат. Кроме метранидазола в его состав входит миконазол. Находятся компоненты в равных частях. Такой состав препарата помогает бороться с двойными инфекциями. Средство выпускается в виде свечи. Использовать необходимо по одной свече на протяжении двух недель.
Рекомендуется ставить свечи перед сном.
Обратите внимание!
Все указанные препараты необходимо применять только после консультации с врачом.
Если заболевание находится в острой стадии, то проводят лечение путем введения препарата внутримышечно. Уколы быстро справляются с симптомами трихомониаза. Для введения рекомендуется цефтриаксон струйным так и капельным способом.
Уколы внутривенно применяют при смешанной инфекции. Проводят введение метрогила. Водят капельно не более 1 грамма, далее дозировку увеличивают. Длительность лечения занимает неделю. При появлении аллергических реакций на препарат следует обратиться к врачу.
Снять воспаление помогут ванночки из травяных отваров.
Получить максимальный эффект от лечения можно при выполнении некоторых правил:
- Необходимо проводить лечение у двух партнеров;
- На время терапии отменить половые контакты;
- Необходимо проводить лечение не только трихомонад, но и сопутствующей инфекции;
- Соблюдать правила интимной гигиены.
Рекомендуется ежедневно подмываться с применением антисептических средств. Это может быть раствор марганцовки или фурацилина.
Необходимо ежедневно проводить смену нижнего белья.
Средства личной гигиены должны быть индивидуальными.
К какому врачу обратиться?
Лечением полевых инфекций у женщин занимается врач венеролог, гинеколог или уролог.
Записаться на приём к этим специалисту можно как в частной, так и государственной клинике.
На приеме врач проведет осмотр и назначит лечение.
Лабораторная диагностика отличается по стоимости в зависимости от метода исследования.
Стоимость анализов будет варьироваться от 400 до 1500 рублей.
Трихомониаз может послужить причиной осложнений в здоровье.
Применение лабораторной диагностики позволяет своевременно выявить и начать лечения заболевания.
При необходимости диагностики и лечения трихомонады, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Читайте также:

