Трихомониаз уретрит что это
Обновлено: 11.05.2024
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашиков Д. В., уролога со стажем в 20 лет.
Над статьей доктора Барашиков Д. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
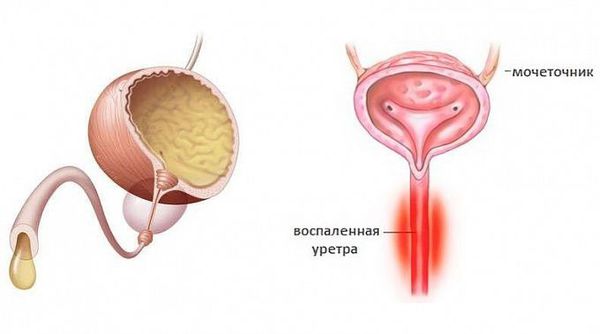
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины уретрита
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
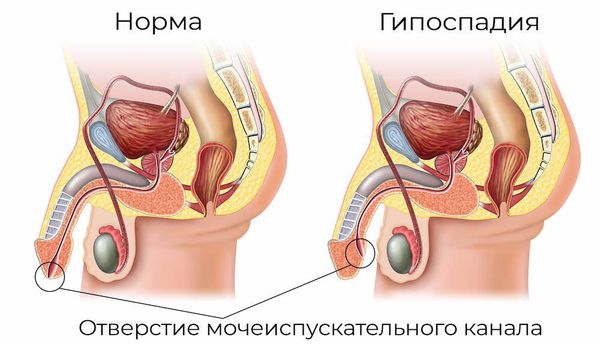
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, "резь" или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала.
При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
Уретрит у мужчин
У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания.
Уретрит у женщин
У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно "склеивание" и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков уретрита.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный уретрит.
- Негоноррейный:
- инфекционный, в том числе бактериальный уретрит (бактериальный-патогенная и условно-патогенная флора, например хламидийный уретрит, а также вирусный, спирохетный, кандидомикотический уретрит, амебный, микоплазменный, трихомонадный уретрит);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют следующие виды уретритов (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
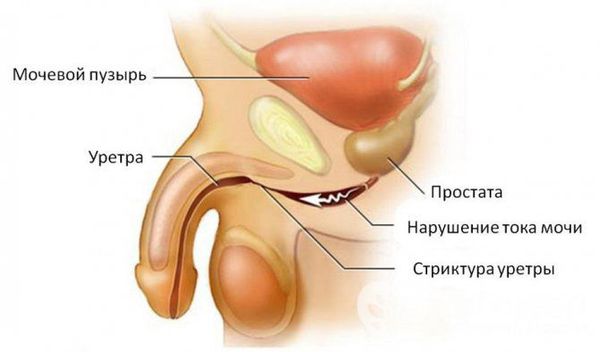
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
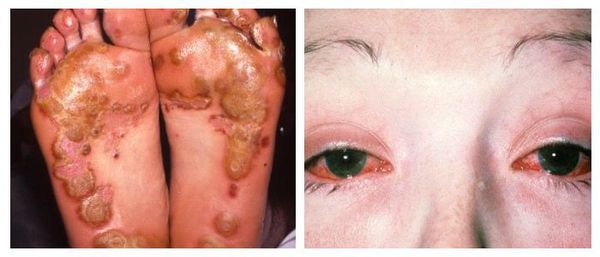
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования "Андрофлор" у мужчин и "Фемофлор" у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
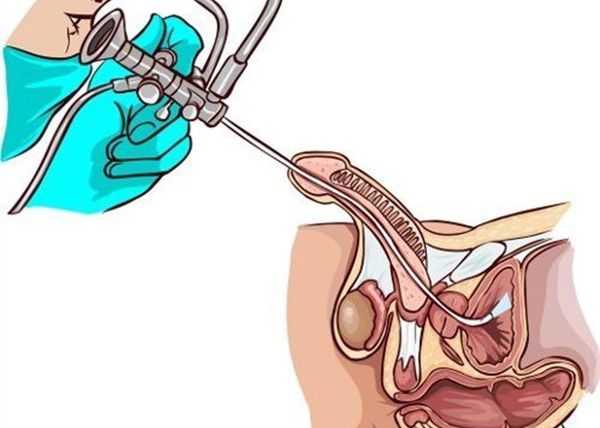
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Чем лечить уретрит
Лечение уретрита — медикаментозное. Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Основные препараты для лечения уретрита — это антибиотики. Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Физиотерапия при уретрите
В современных рекомендациях Европейской ассоциации урологов и публикациях в качественных научных журналах физиотерапия для лечения уретртита не упоминается. Это говорит о том, что эффективность физиопроцедур не доказана и их можно использовать только в дополнение к основному лечению.
Фитотерапия при уретрите
Фитотерапия может облегчить симптомы уретрита на этапе диагностики и в комплексе с верно подобранным антибиотиком. Однако нет убедительных доказательств о её влиянии на уропатогены в отличие от антибактериальных препаратов, которые являются основой лечения. В рекомендации Европейской ассоциации урологов фитотерапия не входит.
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Трихомонадный уретрит - одно из наиболее часто встречающихся заболеваний, передающихся половым путем. Частота заболевания колеблется от 2 до 90%.
Часто протекает бессимптомно, что затрудняет своевременную диагностику и переход заболевания в хроническую форму. Лечение в 98% случаев эффективное. Прогноз благоприятный.
Код по МКБ-10
Эпидемиология
Трихомониаз является одним из наиболее распространенных ИППП в мире. В среднем регистрируется 170-180 миллионов новых случаев в год. В отличие от других ИППП, трихомониаз, как правило, с возрастом и ростом числа сексуальных партнеров, встречается чаще. В отличие от женщин, трихомониаз у мужчин, как правило, чаще протекает бессимптомно.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Причины трихомонадного уретрита
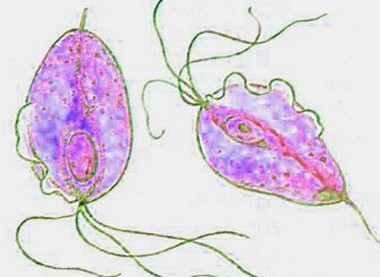
Возбудителя трихомониаза относят к роду трихомонад, объединённых в класс жгутиковых. Из всех видов трихомонад патогенной считают Trichomonas vaginalis Трихомонады имеют грушевидную форму, их длина 10-20 мкм. Размножаются путём продольного деления. На переднем конце клетки расположено единственное ядро и 3-5 свободных жгутиков.
У женщин местом обитания служит влагалище, у мужчин - простата и семенные пузырьки. Мочеиспускательный канал может поражаться у лиц обоего пола.

[16], [17], [18], [19]
Возбудители
Патогенез
Обычный путь передачи трихомонад - половой, первичное заражение происходит при половом контакте. Trichomonas vaginalis могут вызывать умеренно выраженную воспалительную реакцию, особенно при наличии большого количества паразитов. Продукты жизнедеятельности этих микроорганизмов оказывают токсическое воздействие на ткани организма хозяина. Выделяемая трихомонадами гиалуронидаза приводит к значительному разрыхлению тканей и более свободному проникновению в межклеточные пространства токсичных продуктов обмена бактерий.
Трихомонадная инфекция может протекать по типу транзиторного и бессимптомного носительства, которое наблюдается у 20-36% заражённых лиц.

[20], [21], [22], [23], [24], [25], [26]
Симптомы трихомонадного уретрита
В первые сутки заболевания у мужчин появляются скудные серые или беловатые водянистые выделения. Иногда возникает гемоспермия. Больные предъявляют жалобы на зуд при мочеиспускании и выраженную дизурию. Без лечения через 3-4 нед острые симптомы трихомонадного уретрита стихают, уретрит приобретет торпидное течение. Хронические трихомонадные уретриты по клиническим признакам схожи с хронической гонореей. Периоды вялого течения уретрита чередуются с обострениями, напоминающими острое заболевание. Хронический уретрит обычно обостряется или осложняется после бурных половых сношений, злоупотребления алкоголем и др.
При трихомонадных уретритах воспалительный процесс нередко распространяли из переднего в задний отдел мочеиспускательного канала и простаты.
Трихомониаз у женщин связан с наличием других ИППП, в том числе гонореи, хламидиоза и вирусных инфекций, передающихся половым путем. Трихомонады увеличивают восприимчивость к другим вирусам, в том числе герпесу, вирусу папилломы человека (ВПЧ) и ВИЧ-инфекции.
Где болит?
Осложнения и последствия
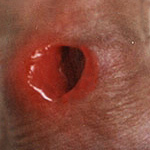
Осложнения трихомонадных уретритов протекают подобно осложнениям других негонококковых уретритов. Отдельного внимания заслуживают трихомонадная язва и эрозии половых органов, которые очень напоминают твёрдый шанкр. В некоторых случаях язвы имеют неправильные подрытые мягкие края, гнойный налет на дне и весьма схожи с шанкриформной пиодермией. Чаще встречаются эрозии с ярко-красным дном, неправильной формы.
Трихомонады могут стать непосредственной причиной возникновения эпидидимита. Трихомонадный уретрит у большинства больных начинается и протекает подостро с незначительной и кратковременной температурной реакцией. Острые эпидидимиты чаще возникают у лиц, у которых в отделяемом из мочеиспускательного канала.

[27], [28], [29], [30], [31], [32], [33], [34], [35]
Диагностика трихомонадного уретрита
Диагностика заключается в микроскопии образцов мочи, соскоба их мочеиспускательного канала, иммунохроматографическое обнаружении антигенов в исследуемом материале, тест гибридизации с ДНК-зондами (MLPA), ПЦР диагностика.

[36], [37], [38], [39]
Трихомониаз – одна из самых распространенных сегодня половых инфекций.
Ее возбудителем является паразитический микроорганизм из группы простейших.
Заражение трихомонадами происходит чаще всего при половом контакте с инфицированным партнером.
Одна из возможных форм проявления этого заболевания - трихомонадный уретрит.
Как проявляется трихомонадный уретрит у мужчин?
Воспаление стенок канала уретры может быть свежим, подострым и хроническим.
Чаще встречается подострое и скрытое течение процесса.
Болезнь проявляется расстройствами мочеиспускания –

- дискомфортом во время мочеиспускания,
- жжением,
- болью,
- учащенными позывами.
- Может наблюдаться зуд, возникающий сразу после полового акта,
- гнойные выделения желтоватого цвета из уретры.
Воспаление уретры, вызванное трихомонадами, у мужчин встречается нечасто.
Чаще всего оно возникает у мужчин с ослабленной иммунной системой или пониженными местными барьерными функциями в области половых органов.
Это может происходить при:
- переохлаждении,
- чрезмерном и частом употреблении алкоголя, острой, пряной, жареной и жирной пищи,
- при бесконтрольном лечении антибактериальными фармпрепаратами,
- дисбактериозе кишечника,
- хронических воспалительных процессах в области мочеполовых путей и репродуктивных органов,
- а также при сопутствующих урогенитальных инфекциях.
В подавляющем большинстве случаев трихомонадная инфекция протекает в ассоциации с инфекциями, вызванными другими микроорганизмами.
Это могут быть хламидии, уреаплазмы, гарднереллы, гонококки, вирусные патогенны и грибки.
Это связано со свойством трихомонад паразитировать на других микробных агентах и образовывать с ними полимикробные ассоциации.
По этой причине лечение трихомонадных уретритов чаще всего требует назначения не только протистоцидных препаратов, но и антибиотиков, противогрибковых или противовирусных средств в зависимости от выявленных инфекционных возбудителей.
Острое течение трихомонадного воспаления уретры сопровождается:
- болезненностью мочеиспускания,
- его учащением,
- ложными позывами в туалет,
- жжением и резью в уретре,
- дискомфортом внизу живота.
Может наблюдаться скопление слизистого секрета в наружном отверстии мочеиспускательного канала по утрам – в виде стекловидной капли или засохшей корочки на губках уретры, при этом слизистая ее гиперемирована, отечна и болезненна.
При подострой форме клиника болезни стерта, мало выражена и может предполагать лишь незначительный дискомфорт во время мочеиспускания и эпизодические рецидивы на фоне ослабления иммунитета с умеренным проявлением и быстрым затуханием.
Чаще всего трихомонадная инфекция у мужчин протекает бессимптомно в виде скрытого носительства, однако мужчина при этом заражает половых партнерш.
При отсутствии лечения воспалительный процесс может распространиться с передней части мочеиспускательного канала вглубь.
В результате вызывая воспаления около уретральных желез, воспаление предстательной железы и семенных пузырьков.
Симптомы трихомонадного уретрита у мужчин
Так как инкубационный период возбудителя довольно длительный, симптомы трихомонадного уретрита у мужчин могут в течение долгого времени не проявляться.
Острый процесс при отсутствии терапии или самопроизвольного излечения в течение 1-2 недель переходит в хроническую форму.
Она обычно не имеет выраженных клинических признаков и практически ничем себя не обнаруживает.
Хроническое воспаление уретры зачастую протекает длительно, годами и сопровождается периодическими рецидивами.
Трихомонадный уретрит у женщин
наблюдают в трети случаев заражения трихомониазом.
Протекает он так же, как и у мужчин, чаще всего без выраженных клинических признаков.
К основным симптомам трихомонадного уретрита у женщин
К основным симптомам трихомонадного уретрита у женщин относятся расстройства мочеиспускания:
Диагностика трихомонадного уретрита включает в себя следующие диагностические мероприятия:
- лабораторные анализы мочи (общий),
- микроскопическое исследование мазка, взятого из уретры (у женщин и из влагалища),
- бакпосев урогенитального мазка на специальные питательные среды,
- ПЦР мазка, мочи или крови на трихомоноз.
При бактериоскопии мазка при остром течении инфекции в нем обнаруживаются подвижные трихомонады.
Однако при хроническом течении и скрытом носительстве у мужчин возбудитель таким образом зачастую не определяется.
Более достоверным в таких случаях оказывается бактериологический анализ.
Для этого патологический материал высевают на питательные среды и помещают в термостат на 5-7 суток.
В течение этого периода патогенная микрофлора культивируется, вследствие чего становится возможной ее идентификация.
Помимо верификации диагноза, бакпосев позволяет установить, к каким противомикробным препаратам возбудитель наиболее чувствителен.
Недостатком метода является его высокая трудоемкость и стоимость, а также необходимость долгого ожидания результатов.
ПЦР, как самый чувствительный и специфичный метод, позволяет диагностировать трихомонадную инфекцию максимально точно.
Выявление возбудителя происходит даже при его малой концентрации в биологическом материале и организме больного.
Это достигается за счет многократного копирования ДНК трихомонад и их последующего распознавания в исследуемой пробе.
Важным преимуществом такого анализа, помимо его высокой точности, является быстрота проведения – чаще всего результаты готовы в тот же день.
Лечение трихомонадного уретрита должно быть комплексным.

О том, как проявляется
трихомонадный уретрит у женщин
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
| посев на трихомонаду, без чувствительности к лечению | 7 д. | 1590.00 руб. |
Оно включает в себя следующие основные мероприятия:
- Назначение противопротозойных препаратов .
Это необходимо с целью уничтожения патогенных простейших в организме.
Стоит напомнить, что курс необходимого лечения может назначать только врач.
Лечение трихомонадного уретрита в домашних условиях самостоятельно выбранными препаратами недопустимо.
Это не излечит от заболевания, а лишь повысит устойчивость микроорганизмов к лекарствам и сделает выздоровление еще более затруднительным. - Если трихомонады находятся в ассоциации с другими микроорганизмами (гонококки, хламидии, уреаплазмы), то лечение дополняют приемом антибиотиков (из группы макролидов).
- Иммунотерапия .
Она подразумевает неспецифическую стимуляцию защитных сил организма.
Это повысит его сопротивляемость инфекции и ускорит инактивацию возбудителя.
К наиболее распространенным иммуномодулирующим препаратам относятся интерферон, анаферон, циклоферон, арбидол, виферон, деринат и др. - Местное лечение .
Необходимо с целью удаления основной биомассы возбудителя со стенок мочеиспускательного канала.
Для этого проводится инстилляция уретры растворами антисептиков. - Ферментолечение .
С этой целью больным назначают энзимные препараты химотрипсин, лонгидазу и др. - Прием пробиотиков .
Необходим для устранения дисбактериоза кишечника, вызванного лечением антибиотиками. - Прием гепатопротекторов .
Способствует улучшению деятельности печени и восстановлению ее функций после длительного приема антибактериальных средств.
Наиболее распространенные препараты – гептрал, эссенциале, фосфоглив, лив-52.
Необходимо помнить, что лечение трихомониаза должно проводиться одновременно и в обязательном порядке у обоих половых партнеров.

Даже в тех случаях, когда у одного из них возбудитель инфекции не был обнаружен, все партнеры подлежат лечению.
При возникновении любых симптомов трихомонадного уретрита обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Урогенитальный трихомониаз относится к инфекционным заболеваниям с преимущественно половым путем передачи.

Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный гинеколог, врач высшей категории

Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук

Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Трихомонадный вагинит – это заболевание влагалища, связанное с инфицированием простейшим микроорганизмом: трихомонадой.
Это одноклеточный микроорганизм, который вызывает одно из самых распространенных половых заболеваний – Трихомониаз.
Лечение трихомонадного вагинита у женщин сопряжено с определенными сложностями.

Носительство трихомониаза опасно, особенно при беременности и родах.
При расположении в мочевых путях, трихомонада может быть причиной уретрита у женщин.
Под маской трихомонадного вагинита или уретрита могут скрываться более серьезные инфекции.
Инфекция эта довольно заразна и передаётся от партнера к партнеру при незащищенных половых актах.
Трихомонадный вагинит: причины
Трихомонадный вагинит - одна из опасных ИППП.
На данный момент насчитывается примерно 50 различных видов трихомонад.
У человека присутствуют три из них:
- Урогенитальная
- Кишечная
- Ротовая
Отметим, что симптомы у мужчин и женщин проявляются по-разному.
Передача трихомонадного вагинита осуществляется, в основном, во время полового акта.
Но не стоит исключать бытовой путь инфицирования.
Происходит это при использовании чужих полотенец, мочалок.
Организм, при нормальной работе, защищает от влияния патогенных агентов.
Под влиянием следующих факторов риск заражения возрастает:
- Нарушение гормонального фона.
- Прием кортикостероидных и химиопрепаратов.
- Снижение иммунитета.
- Нарушение Ph среды во влагалище.
- Частая смена партнера.
Трихомонадный вагинит: симптомы
Проникая на слизистую мочеполовых органов, трихомонада способна внедрятся в них.
При этом формируется воспалительный процесс.
При трихомонадном вагините инкубационный период длится от 1 до 2 недель.
После того как этот этап завершается, женщина может начать ощущать первые признаки.
Иногда встречается бессимптомное течение.
Трихомонадный вагинит имеет несколько специфичных симптомов.
Рассмотрим основные симптомы:
- Большое количество выделений из влагалища;
- Характерны выделения жёлто-зеленого цвета;
- Специфично то, что может образоваться пена с неприятным запахом;
- Боли или болезненные ощущения при половых отношениях;
- Малые половые губы отечны.
Переход в хроническую форму: трихомонадный вагинит вызывает такие же симптомы, но они выражены слабее.
Дурно пахнущие выделения увеличиваются в количестве перед началом менструации.
Такой признак является показательным при хроническом течении трихомонадного вагинита.
В случае появления таких симптомов, рекомендуется незамедлительно посетить специалиста.
Запущенное заболевание может вызвать серьезные осложнения.
Симптомы трихомонадного уретрита.
Клиническая картина трихомонадного вагинита и уретрита у женщин имеет более острое течение, чем у мужчин.
Трихомонада поражает слизистые оболочки мочеиспускательного канала и способствует появлению трихомонадного уретрита.
Если трихомонады поселяются в мочевых путях, наблюдаются характерные признаки:
- Выраженное жжение и воспаление слизистой уретры.
- Учащенное или прерывистое мочеиспускание.
- Характерные ноющие боли.

Протекание инфекции со слабыми симптомами может сделать более сложным лечение.
Часто наблюдается переход трихомонадного вагинита и уретрита в хроническую стадию.
При интимной близости появляются боли.
Внимание! Трихомонадный уретрит влияет на развитие беременности и способствует появлению осложнений.

Трихомониаз у женщин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. | |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
Диагностика трихомонадного вагинита у женщин
Для точной диагностики вагинальной инфекции следует выполнить ряд манипуляций.
Диагноз трихомонадного вагинита может быть поставлен только путем лабораторного исследования.
Поставить диагноз можно на основании ПЦР анализа крови.

Анализы при трихомонадном вагините
Первые симптомы, которые появились, это сигнал для посещения гинеколога.
Врач осмотрит Вас и проводит опрос.
Если течение болезни стертое, внешние признаки могут отсутствовать.
При осмотре с помощью гинекологического зеркала можно выявить и хронический процесс.
При явных симптоматических проявлениях влагалище будет воспалено и отечно.
В таком случае проведение осмотра на гинекологическом кресле затруднено.
При визуальном осмотре можно заметить выделения желтого или зеленоватого оттенка.
Мазок на флору берется из отделяемого влагалища.
В качестве лабораторной диагностики проводят:
- Серологические исследования;
- Микроскопию мазка;
- Культуральный посев;
- ПЦР.
Как только мазок был взят, его направляют в лабораторию.
После специального окрашивания его изучают под микроскопом.
Такой метод не совсем показательный, так как в мазке помимо возбудителя находится много лейкоцитов и других атипичных клеток.
Посев трихомонады проводится на специальные питательные среды.
Такой способ диагностики является достаточно длительным.
Серологические исследования применяют для того, что бы определить антитела к трихомонадному вагиниту.
Для анализа на иммуноглобулины при трихомонадном вагините берут кровь из вены.
ИФА позволяет обнаружить М и G иммуноглобулины.
Полимеразная цепная реакция способна обнаружить ДНК микроорганизма в любом материале.
Даже при малых количествах патологического материала, этот метод исследования может определить наличие бактерии.
Чтобы постановка была более точной, следует проводить несколько видов диагностики одновременно.
Лечение трихомонадного вагинита
Уретриты и вагиниты трихомонадной этиологии лечат противопротозойнымие препаратами.
Схема лечения трихомонадного вагинита:
- Нитроимидазоловые препараты.
- Свечи для вагинального введения.
- Препараты для нормализации вагинальной флоры.
Для лечения трихомонадного вагинита используют свечи Нистатин, Тержинан, Гексикон.
В качестве таблеток применяют антибактериальные препараты Метронидазол и Тинидазол.
Внимание! Количество и дозы применяемых препаратов указывает врач.
Большинство антибиотиков и противовирусных препаратов не оказывают никакого влияния на трихомонаду.
Лечение трихомонадного вагинита может осуществляться с применением инфузий Метрогила.
Выполняется эта процедура в стационаре или амбулаторно.
Для взрослых назначается доза 0,5-1 грамм.
В сутки максимально можно вводить 4 грамма.
Дозу препарата разводят в 300-500 мл физиологического раствора.
Вводят лекарство в течение 30 минут.
Введение следует проводить через каждых восемь-двенадцать часов.
Курс лечения, как правило, составляет около недели.
Но может изменяться в зависимости от индивидуальных особенностей организма.
При лечении трихомонадного вагинита и уретрита следует выполнять определенные условия:
- Препараты несовместимы с приемом алкоголя.
- Половые контакты при лечении следует ограничить.
- Лечение заболевания назначается обоим половым партнерам.
Алгоритм лечения трихомонадного вагинита и уретрита подбирается врачом.
Контрольные анализы при лечении трихомонадного вагинита: когда берутся
После поведенного курса терапии, врач назначит контрольное исследование.
Обычные сроки для повторного выполнения анализов, это две-три недели после прекращения приема антибиотиков.
Осложнения трихомонадной инфекции
Трихомонадный вагинит и уретрит имеют крайне неблагоприятные последствия для женщин.
Основная опасность трихомонадного вагинита в том, что он приводит к бесплодию.

Если происходит зачатие, у женщины, инфицированной трихомонадой, может произойти выкидыш или ранние роды.
Второй неблагоприятный эффект: трихомонада может маскировать другие бактериальные заболевания, например гонорею.
После ликвидации трихомонад приходится лечить вторичные инфекции.
Трихомонадные инфекции нужно лечить.
Важно! Осложнения при таком заболевании, как трихомонадный вагинит, можно легко избежать при своевременном лечении.
Трихомонадный вагинит: признаки у беременных
На протяжении всей беременности женщине следует, очень внимательно относится к своему здоровью.
Трихомонадный вагинит при беременности характерен специфическими выделениями.
Они имеют желтый оттенок.
Выделения становятся обильными и издают неприятный запах.
Изменяется их консистенция, становятся густыми и вязкими.
Появляется чувство зуда.
Он может появляться периодически.
Половая близость может сопровождаться болями и кровянистыми выделениями.
Возможно наличие болевых ощущений на момент мочеиспускания, без чувства достаточного опорожнения.
Трихомонадный вагинит: лечение у беременных
В качестве лечения применяют антибактериальные препараты.
Курс терапии нельзя начинать раньше 20 – 22 недели беременности.
При выявлении трихомонадного вагинита, схема лечения вначале направлена на элиминацию возбудителя.
После того как вылечили трихомониаз, следует приступать к снятию симптомов вагинита.
Перед началом лечения, необходимо убедится в том, что препарат не навредит плоду.
Вид антибиотика выбирает врач на основе полученных лабораторных данных.
Важно! Отсутствие лечения и активный воспалительный процесс может быть опасным для ребенка при родах.
В этом случае происходит заражение малыша.
Не исключением могут стать роды раньше срока.
Возможны роды с патологиями, выкидыши.
К какому врачу обратится при трихомонадном вагините?
При появлении подозрительных симптомов, следует обратиться к специалисту.
Разберем, к какому именно доктору пойти.
Если появилась симптоматика трихомонадного вагинита, посетите гинеколога.
Он проведет полный осмотр, возьмет мазки и по результатам исследования.
По необходимости, можно пройти обследование у венеролога.
Лечение трихомадного уретрита и вагинита у женщин: куда обратиться
Если обнаружена трихомонадная инфекция, оптимальным решением будет обращение к доктору.
Для получения качественной, быстрой и анонимной медицинской помощи обращайтесь в платный кожвендиспансер.
Собственная лаборатория обеспечивает полное и быстрое обследование.
При подозрении на трихомонады обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Читайте также:

