Тромбоз цвс инфекционного генеза
Обновлено: 15.04.2024
Существует значительное количество классификаций тромбозов вен сетчатки. В зависимости от места локализации тромботического процесса различают три основных типа окклюзии вен сетчатки: окклюзия в месте артериовенозного перекреста, в области экскавации зрительного нерва и непосредственно в самом зрительном нерве (рис. 4.2.1).
По типу патологического процесса окклюзии вен сетчатки делят на ишемическую и неишемическую ретинопатию, которые различными авторами обозначаются как геморрагическая ретинопатия и ретинопатия венозного стаза, перфузионная и неперфузионная ретинопатия [10, 16, 40, 64] (табл. 4.2.1).
В основе многих зарубежных классификаций окклюзии лежат данные флюоресцентной ангиографии, показывающие важность характеристик ретинальной перфузии [39, 102].
Среди предложенных классификаций необходимо выделить классификационную схему тромбозов ретинальных вен, предложенную Л. А. Кацнельсоном с соавт. (1990) и S. M. Bloom et. al. (1997) [16].
КЛАССИФИКАЦИЯ ТРОМБОЗОВ ВЕН СЕТЧАТКИ
1. По этиологическим факторам
Тромбозы ретинальных вен при воспалительных заболеваниях:
1. Хориоретинитах и ретиноваскулитах:
• инфекционных (бактериальных, вирусных);
• системных, синдромных, аутоиммунных (болезнь Бехчета, Бехтерева, системная красная волчанка и др.);
2. Неврите зрительного нерва.
Б. Окружающих глаз тканей.
В. Других систем и органов.
Тромбозы ретинальных вен при невоспалительных заболеваниях:
1. Эмболии центральной артерии сетчатки;
2. Ангиоматозе и телеангиоэктазиях;
3. Друзах зрительного нерва;
5. Травмах (включая оперативные вмешательства).
Б. Окружающих глаз тканей (опухолевые, отёчные поражения орбиты и зрительного нерва).
В. Других органов и систем:
1. Сердечно-сосудистой (артериальная гипертония, атеросклероз, сердечная недостаточность и др.);
2. Эндокринной (сахарный диабет);
3. Кроветворной (лейкоз, полицитемия, серповидноклеточная анемия, агранулоцитоз,
4. Гемостаза и фибринолиза (гемофилия, дисплазминогенемия);
5. Иммунной (гипергаммаглобулинемия и др.).
Тромбозы ретинальных вен при невыясненных этиологических факторах.
2. По анатомической локализации
1. Тромбоз центральной вены сетчатки;
2. Гемицентральный и гемисферический тромбоз;
3. Тромбоз ветвей центральной вены сетчатки:
4. Тромбоз макулярной веточки височной ветви центральной вены сетчатки.
5. Тромбоз вен третьего порядка.
3. По стадиям развития
3. Рецидивирующий тромбоз.
4. Посттромботическая ретинопатия.
5. Повторный тромбоз.
5. По состоянию макулярной области
70% окклюзий центральной вены сетчатки составляет неишемическая форма заболевания и 30% – ишемическая. Неишемический тромбоз представляет собой поражение, при котором капиллярная перфузия сохранена или ишемические зоны занимают менее 50% площади. При ишемическом тромбозе площадь неперфузируемых зон составляет более половины площади глазного дна [90]. Неишемическая форма окклюзии центральной вены сетчатки в литературе также именуется как неполный тромбоз, перфузионная окклюзия или ретинопатия венозного стаза. Эта форма характеризуется сохранной капиллярной перфузией и сочетается с благоприятным прогнозом для зрения. Границы диска зрительного нерва смазаны, отечные, выраженное сужение артерий, расширение и извитость вен. Штрихообразные кровоизлияния и мягкие экссудаты у диска зрительного нерва.
Более тяжелой формой окклюзии центральной вены сетчатки является ишемическая. Её синонимы – полная, неперфузионная или геморрагическая ретинопатия [167]. При данной форме распространение зон капиллярной неперфузии и гибель клеток приводят к значительному снижению зрения с плохим функциональным прогнозом. Зоны ретинальной ишемии не восстанавливаются со временем и имеют тенденцию к увеличению.
Неишемическая окклюзия центральной вены сетчатки сопровождается разнообразной клинической картиной и протекает доброкачественнее, чем ишемический тип тромбоза. Средний возраст пациентов этой группы 63±11 года, острота зрения у большинства больных снижается до 0,4 и выше, реже до сотых [165]. Офтальмоскопические изменения представлены явлениями венозного застоя, ретинальными кровоизлияниями, которые в основном располагаются на периферии, единичными мягкими экссудатами, в некоторых случаях отеком диска зрительного нерва (рис. 4.2.2, 4.2.3).
Основной причиной снижения зрения являются макулярный отёк и геморрагии, расположенные в области жёлтого пятна [91]. При ангиографическом исследовании регистрируется увеличение времени венозной перфузии. Кроме этого, отмечаются расширение капилляров и венул, экстравазальный выход флюоресцина и гиперфлюоресценция диска зрительного нерва, сетчатки, макулярной области в результате отёка (рис. 4.2.4). При естественном течении ретинальный отёк и застойные явления в венозной системе постепенно, в течение нескольких месяцев, уменьшаются. Нередко диффузный макулярный отёк резорбируется, но у некоторых пациентов переходит в кистозную форму. В исходе процесса наблюдаются умеренное снижение зрения (0,5 и иногда выше) и относительная центральная скотома [159].
Больные с ишемическим типом тромбоза обычно старше, их средний возраст составляет 68±7 лет. Острота зрения 0,05 и ниже, что зависит от степени вовлечения макулы. Кровоизлияния полиморфные, преимущественно располагаются в заднем полюсе. Значительное количество геморрагий формируется в поверхностном слое сетчатки, по ходу нервных волокон. В то же время наличие множественных точечных геморрагий указывает на поражение глубоких слоёв сетчатки. Венозные сосуды переполнены, артериолы сужены. Ретинальный отёк наиболее выражен в заднем полюсе (рис. 4.2.5А), а его длительное существование приводит к значительным структурным изменениям.
При флюоресцентной ангиографии у пациентов с тромбозом ишемического типа выявляются обширные гипо- и нефлюоресциирующие участки сетчатки (рис. 4.2.5Б), которые объясняются развитием неперфузируемых (ишемических) зон. При естественном течении геморрагии ретинальный отёк постепенно резорбируется, однако в макулярной области отёк сохраняется в кистозной форме в течение многих месяцев и трансформируется в кистозную дистрофию. Иногда в фовеальной зоне помимо кист формируются разрывы, эпиретинальная мембрана (рис. 4.2.6).
При дифференциальном диагнозе ишемической и неишемической окклюзии следует использовать комплексный подход, анализируя данные анамнеза, клинической картины и данных флюоресцентной ангиографии, так как ни один из отдельно применяемых методов не позволяет точно установить тип сосудистых нарушений [90].
Прогноз при ишемическом типе тромбоза ЦВС неблагоприятный. Часто формируются ретинальная, папиллярная неоваскуляризация и рубеоз радужки. Острота зрения обычно остаётся низкой. По данным C.H. Park низкая острота зрения связана с макулярными изменениями (кистозный макулярный отёк, ламеллярный разрыв сетчатки). По данным Central Vein Occlusion Study Group (2005) от 60 до 100% больных с тромбозами височных ветвей имеют макулярный отёк, причём у 2/3 лиц он сохраняется в течение года и становится хроническим, являясь основной причиной снижения остроты зрения. Существование хронического макулярного отёка приводит к развитию кистозной дистрофии, которая сопровождается уменьшением количества фоторецепторов и реактивными изменениями ретинального пигментного эпителия. Выраженность изменений в макуле зависит от локализации окклюзии, калибра поражённого сосуда и состояния перифовеолярных капилляров. Можно выделить три типа поражений макулярной области при венозной окклюзии: 1) отёк в результате патологической проницаемости ретинальных микрососудов; 2) ишемия при окклюзии перифовеолярных капилляров; 3) смешанный тип при одновременном существовании отёка и ишемии [16]. Течение отёка различно. Он может полностью резорбироваться, или в этой области развиваются преретинальный фиброз, атрофические очажки, отложения пигмента. Если диффузный отёк (рис. 4.2.7А)сохраняется длительное время, то он переходит в кистовидный (рис. 4.2.7Б), затем формируется кистозная дистрофия (рис. 4.2.7В), которая в некоторых случаях заканчивается ламеллярным разрывом (рис. 4.2.7Г).
Существенным прогрессом в клинико-диагностических исследованиях макулярного отёка при ОВС явилось введение в практику высокоточного неинвазивного метода диагностики – оптической когерентной томографии. Метод позволяет получить изображение среза сетчатки с разрешением менее 10 мкм. Программа создания карты макулярной области позволяет проанализировать толщину и объём сетчатки в макуле, т.е. фактически очага кистозного макулярного отека (КМО), в пределах которой он расположен. Дополнительно исследуются радиальные срезы сетчатки в области очага кистозного макулярного отека, которые дают информацию о содержимом кистозных полостей, состоянии стекловидного тела. Данные сравнительных исследований показали, что изменения толщины сетчатки при макулярном отёке в большей степени коррелируют с данными остроты зрения, нежели показатели сосудистого выпота, выявляемые при помощи ФАГ [92].
Диффузный макулярный отёк (рис. 4.2.8) представляет собой гомогенный отёк сетчатки без видимых полостей и микрокист.
Причиной диффузного отёка и формирования твёрдых экссудатов в макуле является хронический выпот из васкулярных аномалий. Данный вид отёка имеет транзиторный характер, склонность к спонтанному разрешению, прогностически более благоприятен, достаточно хорошо резорбируется при проведении консервативной терапии и решетчатой лазеркоагуляции.
Кистовидный макулярный отёк (рис. 4.2.9) характеризуется образованием микрокист, количество и размеры которых постепенно увеличиваются. Он имеет хроническое течение, прогностически наименее благоприятен [163]. Появление КМО объясняется повышением капиллярного давления. При слабо выраженном отёке исчезает нормальный фовеальный рефлекс, сосуды приподнимаются над пигментным эпителием. В фовеальной зоне кистовидный отёк имеет звёздчатую форму (полости радиально расходятся от центральной микрокисты). В пара- и перифовеальной области он сотовидный.
Это обусловлено анатомическим строением сетчатки. В фовеа нервные волокна имеют косое, а в пара- и перифовеолярной зоне – вертикальное направление. Нередко в кистозных полостях накапливается геморрагическое содержимое, что осложняет течение патологического процесса [147]. В длительно существующих крупных кистах нередко возникает разрыв её внутренней стенки при сохранной наружной. В этом случае формируется ламеллярный макулярный разрыв (рис. 4.2.10), что клинически проявляется значительным и стойким снижением остроты зрения.
При кистовидном отёке макулы без нарушения целостности её внутренней стенки зрение после купирования основного процесса может частично или полностью восстанавливаться. Длительное существование кистовидного отёка или кистовидной дистрофии макулы иногда ведёт к развитию центрального разрыва сетчатки в результате нарушения целостности внутренней и наружной стенок кисты [78].

Тромбироваться могут как вены, так и артерии, но в случае кровеносной системы глаза несколько чаще приходится сталкиваться с окклюзией центральной вены сетчатки. Частота встречаемости этой патологии сравнительно невысока, – она составляет десятые доли процента от общей популяции, – к счастью, поскольку любые нарушения венозного оттока (как, впрочем, и притока насыщенной артериальной крови), учитывая значение светочувствительной ткани сетчатки в зрительной системе, чрезвычайно опасны и требуют безотлагательной специализированной помощи.
Симптомы тромбоза ветви ЦВС
Причины окклюзии ветви ЦВС

Лечение тромбоза ветви центральной вены сетчатки
Одним из наиболее опасных и нежелательных последствий тромбоза ЦВС является неоваскуляризация, т.е. образование и разрастание новой сетки мелких кровеносных сосудов, при помощи которой организм пытается компенсировать хроническую ишемию (дефицит кровоснабжения) пораженного участка сетчатки. Приостановить этот процесс, а также редуцировать отечность и, в определенной степени, снизить риск новых кровоизлияний обычно пытаются инъекциями луцентиса, – препарата, который специально был разработан для нужд офтальмологии, в частности, для лечения дегенеративных процессов сетчатки; действующее вещество быстро и глубоко проникает в ретинальную ткань и, в целом, считается одним из наиболее эффективных для подобных случаев.
При наличии обширных ишемических участков с интенсивной неоваскуляризацией и постоянными геморрагиями назначают более мощное средство – эксимер-лазерное воздействие на пораженные зоны.
Как правило, лечение занимает достаточно много времени (несколько месяцев), но ни в коем случае не должно прекращаться: это единственный способ устранить ретинальный отек, предотвратить сосудистые новообразования, пресечь кровоизлияния и, по большому счету, избежать тотальной необратимой слепоты.
Тромбоз центральной вены сетчатки

Признаки окклюзии на глазном дне
Офтальмоскопическими симптомами первой фазы тромбоза служат расширение и напряжение вен, отечность тканей вдоль них, наличие точечных геморрагических очагов.
Клиническая картина несколько различается в зависимости от характера закупорки венозного протока – частичный ли это тромбоз или полная окклюзия.
Окклюзия же отличается выраженной неоваскуляризацией в зоне ДЗН и по всей макулярной области, резким повышением проницаемости сосудистых стенок, множественными и обширными рецидивирующими кровоизлияниями вплоть до тотального гемофтальма.
Лечение тромбоза центральной вены сетчатки
Главным и обязательным условием благоприятного прогноза является немедленное начало ответных терапевтических мероприятий при начинающемся тромбозе, а еще лучше – в претромботической фазе.
Помимо вышеупомянутых инъекций луцентиса и лазерной коагуляции, таковые меры могут включать в себя следующие назначения.
Частичным тромболитическим и хорошим фибринолитическим (рассасывающим кровоизлияния) эффектом обладают стрептокиназа и гемаза в инъекциях.
Гипотензивные глазные капли используются для стимуляции ретинального кровообращения.
Отечность снимают инъекционным дексаметазоном и/или дипроспаном.
Однако одной из важнейших задач остается прекращение неоваскуляризации и обусловленных ею кровоизлияний; здесь средствами первоочередного выбора являются лазерная коагуляция сетчатки, инъекции луцентиса или озурдекса.
Прежде чем приступать к обзору обозначенной темы, необходимо четко определить вынесенные в заголовок понятия, и разграничить их – во избежание столь частой в наше время путаницы.

Поскольку функциональная ретинальная (сетчаточная) ткань очень тонка и уязвима, малейшие проблемы с ее кровоснабжением и питанием приводят к дегенеративным изменениям (наиболее распространенный и известный пример – диабетическая ретинопатия), а при стабильном и длительном усугублении таких проблем сетчатка попросту отслаивается от сосудистой оболочки. Питание, оксигенация (насыщение кислородом), а также процессы образования зрительных образов и передача сигналов мозгу на этом прекращаются. Наступает слепота.
Внимательный читатель, полностью теперь вооруженный пониманием терминов, может далее самостоятельно смоделировать катастрофическую картину того, что происходит с ретинальной тканью при тромбозе, эмболии и/или, в наихудшем варианте, при окклюзии центральной вены или центральной артерии сетчатки. ЦАС блокируется примерно в полтора раза реже, чем ЦВС, но последствия тромбоза/окклюзии артерии развиваются более стремительно и оказываются более (еще более) тяжелыми, чем при закупорке вены.
Помимо атеросклероза и гипертонической болезни (артериальной гипертензии), а также поражения сосудистых стенок при сахарном диабете, причиной артериальной окклюзии могут становиться острые и хронические воспаления сосудов (васкулиты, гигантоклеточные артерииты), глазной ишемический синдром вследствие стеноза, сдавление артерии онкологическим новообразованием или фиброзной тканью. Полная или частичная закупорка может произойти как в самой магистральной артерии, так и в любой точке ее бассейна, т.е. системы ветвей и капилляров; в первом случае ишемия носит обширный и тотальный, в масштабах сетчатки, характер, во втором – локальный, с поражением более или менее ограниченного участка.
Симптомы тромбоза

Диагностика
Лечение окклюзии ЦАС
Шансы на реставрацию кровообращения и спасение сетчатки от некроза/инфаркта определяются тем, насколько быстро оказана помощь. Стационирование обязательно. Стандартная схема медицинской реакции включают сосудорасширяющие, гипотензивные и противовоспалительные средства, диуретики (мочегонные) и антикоагулянты (препараты, уменьшающие свертываемость крови). Под постоянным контролем должно находиться артериальное давление, состав крови (прежде всего, свертывающих факторов), а также клиническая картина сопутствующих системных заболеваний, если таковые имеются.
Даже в том случае, если сосудистая катастрофа в бассейне центральной артерии сетчатки пережита более или менее благополучно, в дальнейшем понадобится всестороннее обследование (для диагностики и уточнения причин случившегося), лечение и интенсивная профилактика обострений фоновой патологии, а также регулярный офтальмологический контроль и строгое соблюдение всех рекомендаций.
Окклюзия центральной вены сетчатки – нарушение ретинального венозного кровотока, обусловленное тромбозом ЦВС или ее ветвей. Окклюзия центральной вены сетчатки сопровождается резким ухудшением зрения пораженного глаза, чему иногда предшествует периодическое затуманивание зрения, искажение видимости предметов, тупые боли в глубине глазницы. Диагностический алгоритм при окклюзии центральной вены сетчатки включает проведение визометрии, периметрии, тонометрии, биомикроскопии, офтальмоскопии, ФАГ, электрофизиологических исследований, томографии сетчатки. Лечение окклюзии центральной вены сетчатки требует системного введения тромболитиков, вазодилататоров, антиагрегантов; проведения местной и общей гипотензивной терапии; при необходимости – оказания хирургического пособия.
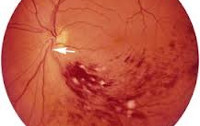
Общие сведения
Окклюзию центральной артерии и вены сетчатки в офтальмологии относят к числу сосудистых катастроф, ввиду стремительности их развития и тяжести последствий для зрительной функции. Окклюзия центральной вены сетчатки развивается у 214 человек на 100 000 населения, преимущественно в возрасте старше 65 лет. В большей части случаев (67,2%) нарушается проходимость ветвей ЦВС, чаще всего (82,4%) – верхневисочной ветви центральной вены сетчатки. Двусторонняя окклюзия центральной вены сетчатки встречается в 10% наблюдений, обычно у пациентов с системными заболеваниями (атеросклерозом, артериальной гипертензией, сахарным диабетом и др.).

Классификация
Клиническая классификация окклюзирующих поражений ЦВС учитывает стадию и локализацию процесса. В ней выделяют:
- Претромбоз центральной вены сетчатки и ее ветвей (нижневисочной, верхневисочной, нижненосовой, верхненосовой).
- Тромбоз (неполный и полный) ЦВС и ее ветвей с отеком или без отека макулярной зоны.
- Посттромботическую ретинопатию.
По тяжести тромбоза ретинальных вен дифференцируют:
1. Окклюзию центральной вены сетчатки:
- ишемическую (полную) с неперфузируемой областью сетчатки 10 диаметров ДЗН;
- неишемическую (неполную).
2. Окклюзию ветвей центральной вены сетчатки:
- главной ветви ЦВС с площадью поражения сетчатки от 5 диаметров ДЗН;
- ветвей второго порядка с площадью поражения сетчатки 2-5 диаметров ДЗН;
- ветвей третьего порядка с площадью поражения сетчатки менее 2 диаметров ДЗН.
3. Гемицентральную ретинальную окклюзию (ишемическую и неишемическую).
Причины
Ведущим патогенетическим звеном венозной окклюзии выступает тромбоз центральной вены сетчатки или ее ветвей. Механизм тромбообразования обусловлен компрессией венозного сосуда центральной артерией сетчатки (обычно в области артериовенозного перекреста или на уровне решетчатой пластинки склеры). Это сопровождается турбулентным током крови и повреждением эндотелия, провоцирующим образование венозного тромба. Данному процессу нередко сопутствует артериальный спазм, вызывающий нарушение перфузии сетчатки.
В результате венозного застоя происходит резкое повышение гидростатического давления в капиллярах и венулах сетчатки, что приводит к выпотеванию в околососудистое пространство плазмы и клеточных элементов крови. В свою очередь, отек еще более усугубляет компрессию капилляров, венозный застой и гипоксию сетчатки.
Причинами, предрасполагающими к окклюзии центральной артерии сетчатки, могут выступать местные и системные процессы. Среди местных факторов главная роль принадлежит глазной гипертензии и первичной открытоугольной глаукоме. Также имеет значение сдавление сосудов опухолью орбиты, наличие отека и друз ДЗН, тиреоидной офтальмопатии и др. Повышает вероятность венозной окклюзии перифлебит сетчатки, который нередко развивается на фоне саркоидоза и болезни Бехчета.
К системным заболеваниям, ассоциированным с повышенным риском окклюзии центральной вены сетчатки, относят гиперлипидемию, ожирение, артериальную гипертонию, сахарный диабет, врожденную и приобретенную тромбофилию, повышенную вязкость крови и т. д.
Следует отметить, что в 50% случаев окклюзии центральной вены сетчатки развивается на фоне имеющейся артериальной гипертензии или офтальмогипертензии.
Симптомы
Окклюзия центральной вены сетчатки сопровождается резким безболезненным снижением зрения чаще одного глаза. В отличие от окклюзии центральной артерии сетчатки, при венозном тромбозе падение остроты зрения происходит не столь стремительно: обычно этот процесс развивается в течение нескольких часов или суток (реже - недель). Степень ухудшения зрения при неишемической окклюзии варьирует от умеренной до выраженной; при ишемической окклюзии центральной вены сетчатки зрение падает до слабовидения или нуля.
Иногда этому предшествуют эпизоды периодического затуманивания зрения, искаженное видение предметов, появление темного пятна перед глазами. В некоторых случаях отмечаются тупые боли в полости глазницы.
При гемиретинальном тромбозе или окклюзии ветвей центральной вены сетчатки, кроме снижения центрального зрения, страдает соответствующая половина или сектор поля зрения.
Диагностика
Диагноз окклюзии центральной вены сетчатки ставится офтальмологом с учетом данных анамнеза, физикального и инструментального обследования, консультативных заключений кардиолога, эндокринолога, ревматолога, гематолога.
В стадии претромбоза, а также при окклюзии ветвей ЦВС второго и третьего порядка острота зрения снижается незначительно или совсем не изменяется. При неишемической окклюзии центральной вены сетчатки и ее ветвей визометрия выявляет остроту зрения выше 0,1. Ишемический тромбоз ЦВС и височных вен сопровождается снижением остроты зрения ниже 0,1. Исследование полей зрения обнаруживает центральные или парацентральные скотомы в соответствующих поражению квадрантах сетчатки, концентрическое сужение полей зрения.
Тонометрия позволяет выявить офтальмогипертензию; с помощью суточной тонометрии ВГД оценивается в динамике. Изменения, выявляемые при биомикроскопии, могут быть различными: неоваскуляризация радужки; относительный афферентный зрачковый дефект; наличие взвеси элементов крови, экссудата, плавающих сгустков крови в стекловидном теле и др.
Флюоресцентная ангиография сосудов отражает запоздалое контрастирование сетчатки, неравномерность контрастирования вен, удлинение фазы венозной перфузии, зернистость кровотока. По результатам ангиограмм судят о давности тромбоза, локализации и степени окклюзии центральной вены сетчатки, развитии неоваскуляризации, состоянии макулы и ДЗН.
Электроретинография, отражающая степень ишемии сетчатки, позволяет отслеживать динамику и строить прогноз в отношении зрительной функции.
Из лабораторных методов при окклюзии центральной вены сетчатки существенную роль играют исследование сахара крови, коагулограммы, определение холестерина и липопротеидов, факторов свертывания.
Дифференциальную диагностику окклюзии центральной вены сетчатки проводят с вторичными ретинопатиями (гипертонической, атеросклеротической, диабетической и др.).
Лечение
В острой стадии лечение окклюзии центральной вены сетчатки проводят в офтальмологическом стационаре; в дальнейшем – амбулаторно, под контролем окулиста. На первом этапе с помощью интенсивной терапии добиваются восстановления венозного кровотока, рассасывания кровоизлияний, уменьшения отека, улучшения трофики сетчатки.
При тромбозе вен сетчатки назначаются субконъюнктивальные, парабульбарные, иногда интравитреальные инъекции тромболитических препаратов (тканевого активатора плазминогена, проурокиназы, урокиназы). Проводится местная (инстилляции капель) и общая гипотензивная и антиоксидантная терапия. Показан прием антиагрегантов (аспирин), эндотелиопротекторов (сулодексид), мочегонных препаратов (диакарб, фуросемид); введение вазодилататоров (пентоксифиллин, винпоцетин). При окклюзии центральной вены сетчатки возможно введение тромболитиков и сосудорасширяющих препаратов через катетер непосредственно в ветвь ЦВС.
Применение хирургической тактики показано при макулярном отеке и неоваскуляризации. С этой целью используют лазерную коагуляцию сетчатки (панретинальную, секторальную, профилактическую и др.), позволяющую закрыть ишемические зоны и разрушить неоваскулярные комплексы. При нерассасывающихся кровоизлияниях в стекловидное тело проводится витрэктомия.
Прогноз и профилактика
При неишемическом тромбозе ЦВС прогноз в большинстве случаев благоприятный; отмечается постепенное улучшение и восстановление зрения. Ишемическая окклюзия центральной вены сетчатки, как правило, осложняется посттромботической неоваскулярной глаукомой, рецидивирующими кровоизлияниями в стекловидное тело, тракционной отслойкой сетчатки, стойким падением остроты зрения.
Пациентам, перенесшим окклюзию центральной вены сетчатки, в течение полугода показано диспансерное наблюдение офтальмолога с периодическим контрольным обследованием (офтальмоскопией, биомикроскопией, гониоскопией, контролем ВГД). Необходимо исключить факторы, способствующие венозному тромбозу, проводить лечение сопутствующей патологии у специалистов соответствующего профиля.
Читайте также:

