Туберкулез кожи дифференциальная диагностика
Обновлено: 19.04.2024
Харифа А, Йельская медицинская школа; Мангат Р, Медицинский центр Университета Рочестера; Оукли А.М., Оклендский университет
Введение
Туберкулез – это инфекция, вызываемая микобактериями, чаще всего Mycobacterium tuberculosis. Эта инфекция чаще всего поражает легкие. Когда поражается кожа, это называется кожным туберкулезом. Это редкое заболевание.
История кожного туберкулеза восходит к 1826 году, когда о нем впервые сообщил Лаэннек. Он сообщил о поражениях на руке, вызванных проникновением возбудителя в кожу. Однако возбудитель заболевания был известен только в 1882 году, когда Роберт Кох впервые открыл M. tuberculosis. Позже его выделили из кожного очага пораженного человека (1, 2, 3).
Классификация
Хотя существуют различные системы классификации, наиболее универсально используемая классификация вариантов кожного туберкулеза основана на следующем:
· Экзогенный туберкулез кожи: Туберкулезный шанкр и бородавчатый туберкулез кожи
· Эндогенный туберкулез кожи: Контакт или аутоинокуляция (скрофулодерма, орифициальный туберкулез и некоторые случаи вульгарной волчанки); гематогенная диссеминация (вульгарная волчанка, туберкулезная гумма и острый милиарный туберкулез)
· Туберкулиды: Папулонекротический туберкулез; лишай золотушных
· Кожный туберкулез: Вторичная вакцинация Bacillus Calmette–Guerin (BCG)
Этиология
Инфицирование M. tuberculosis вызывает кожный туберкулез. Это заразное заболевание, которая передается от человека к человеку. Он также может быть вызван Mycobacterium bovis и реже вакциной BCG (4, 5, 6).
Эпидемиология
В отличие от туберкулеза легких, кожный туберкулез встречается редко. Из всех пациентов с внелегочными проявлениями туберкулеза от 1% до 2% страдают кожным туберкулезом. Он более распространен в тех частях мира, где распространена инфекция, вызванная вирусом иммунодефицита человека (ВИЧ) или где люди страдают иммунодефицитом по другим причинам.
Патофизиология
Кожная инвазия M. tuberculosis приводит к развитию заболевания. Эта инвазия может быть экзогенной или эндогенной. Эндогенная инвазия обычно обусловлена распространением туберкулеза легких путем гематогенной или лимфогенной диссеминации. Экзогенная инвазия обусловлена прямой инокуляцией бактерий. Это приводит к иммунному каскаду в клетках кожи, который приводит к образованию гранулем, характерных для туберкулеза. Они присутствуют при различных формах клинических поражений.
Гистопатология
Ранние поражения могут проявляться поверхностными изъязвлениями, гиперплазией эпидермиса и плотным дермальным инфильтратом, состоящим из нейтрофилов, лимфоцитов и плазматических клеток. Со временем клетки, участвующие в хроническом воспалении и очаги гранулематозного воспаления замещают нейтрофилы с переменным казеозным некрозом. Кислотоустойчивые бациллы обычно легко обнаруживаются в ранних очагах поражения, но редко встречаются после развития гранулем.
Клиническое и физикальное обследование
В анамнезе больного могут быть определены различные симптомы. У пациента может быть туберкулез легких наряду с кожным туберкулезом и может быть в анамнезе кашель, мокрота, ночная потливость, лихорадка, потеря веса, кровохарканье, боль в груди и усталость, среди прочих, наряду с кожными симптомами. При диссеминированном кожном туберкулезе боль в животе и диарея могут указывать на абдоминальный туберкулез. Головная боль может указывать на туберкулезный менингит. Прямая инокуляция бактерий проявляется только кожными симптомами.
В анамнезе также может быть выявлен иммунодефицит, обусловленный такими основными заболеваниями, как СПИД, неконтролируемый диабет, злокачественные новообразования и терминальная стадия почечной недостаточности ( ESRD ). Другие причины иммунодефицита включают внутривенное употребление наркотиков и иммуносупрессивную терапию.
При осмотре объективные данные могут включать различные виды кожных поражений. Могут быть воспалительные папулы, язвы, узелки, пустулы, веррукозные бляшки или любой другой тип поражения.
Обследование
Оценка симптомов кожного туберкулеза требует изучения анамнеза и лабораторного обследования наряду с полным обследованием. Обследование может включать в себя кожный тест на туберкулез (TST) или реакция Манту, уровень сывороточного QuantiFERON -TB Gold (QFT-G), ПЦР и биопсию кожи (7, 8, 9).
Кожная проба на туберкулёз ( TST ) включает инокуляцию 0,1 мл жидкости, содержащей очищенное производное белка ( PPD ), в кожу. Местом инъекции является кожа внешней стороны запястья или волярная поверхность предплечья. Тест интерпретируется по прошествии времени от 48 до 72 часов. Измеряется и регистрируется диаметр инфильтрата кожи.
Тест QFT-G является альтернативой кожного теста на туберкулёз (Т S Т). Это анализ крови, который выявляет как активный, так и латентный туберкулез с помощью анализа высвобождения гамма-интерферона.
Биопсия кожи является надежным тестом для диагностики кожного туберкулеза. Биопсия кожи оценивается двумя способами. Сначала готовятся срезы и исследуются под микроскопом для обнаружения кислотоустойчивых бацилл. Далее, ткань культивируют при низкой температуре для выявления роста M. tuberculosis.
Другие тесты, которые могут помочь в диагностике, включают рентгенографию органов грудной клетки и исследование мокроты. Исследование мокроты включает в себя микроскопию кислотоустойчивых бацилл А fB и посев.
Лечение / Ведение больных
Лечение кожного туберкулеза имеет сходства с лечением системного туберкулеза. Оно также включает в себя лечение несколькими препаратами. Наиболее часто используются изониазид, рифампицин, пиразинамид, этамбутол или стрептомицин. Лечение состоит из 2 этапов.
· Интенсивная фаза, которая включает в себя быстрое снижение количества M. tuberculosis
· Фаза продолжения, которая также называется фазой стерилизации
Фаза интенсивной терапии длится около 8 недель. После этой фазы пациент больше не является заразным, но ему все еще требуется дополнительное лечение, чтобы добиться излечения инфекции. Фаза продолжения предназначена для уничтожения оставшихся бактерий и длится от 9 до 12 месяцев. Лечение туберкулеза требует от больного строгого соблюдения режима лечения.
Результаты лечения зависят от иммунитета пациента, его общего состояния здоровья, стадии заболевания, типа кожных поражений, комплаентности пациента, продолжительности лечения и наличия любых побочных эффектов.
Дифференциальная диагностика
Дифференциальная диагностика туберкулеза кожи включает в себя:
- Хроническая язвенно-вегетирующая пиодермия
- Бластомикоз (эндемический глубокий микоз - ред.)
- Хромомикоз (подкожный микоз - ред.)
- Реакции на лекарственные средства
- Гранулематоз с полиангиитом (гранулематоз Вегенера)
- Гранулематозная розацеа
- Сифилитическая гумма
- Шиповидный кератоз
- Папулезная экзема
- Кокцидиоидомикоз (эндемический глубокий микоз - ред.)
- Глоссит
- Атипичная микобактериальная инфекция
- Хроническая гранулематозная болезнь
- Люпоидная розацеа
- Узловой васкулит (болезнь Вебера-Кристчена)
- Узелковое ознобление
Многие различные заболевания могут быть включены в список дифференциальных диагнозов в зависимости от проявлений кожного туберкулеза. Трудно поставить диагноз этого заболевания из-за его сходства со многими другими кожными поражениями.
Прогноз
Прогноз кожного туберкулеза благоприятный у пациентов, не имеющих ослабленного иммунитета. Однако даже активное лечение может оказаться неэффективным у пациентов с ослабленным иммунитетом и множественной лекарственной устойчивостью.
Прочие аспекты
Профилактика
Профилактика кожного туберкулеза включает вакцинацию БЦЖ, обследование, изоляцию и лечение человека, являющегося источником инфекции, а также использование стерилизованных инструментов и других предметов. Поскольку иммунодефицит является основной причиной туберкулеза кожи, следует попытаться избежать его, корректируя диабет и другие заболевания. В тех случаях, когда лекарственная терапия является причиной иммунодефицита, показано предварительное тестирование и лечение латентного туберкулеза антибиотиками.
Соблюдение рекомендаций
Соблюдение рекомендаций по лечению крайне важно, когда речь заходит о лечении туберкулеза. У пациента, который не выполняет рекомендаций, может развиться лекарственная устойчивость. Может потребоваться несколько методов лечения, и у таких пациентов рекомендуется лечение непосредственным контролем ( DOT ).
Улучшение работы медицинского персонала
Диагноз кожный туберкулеза может быть поставлен специалистом в данной области. Поскольку имеются особенности диагностики и лечения кожных заболеваний, пациент должен быть направлен на консультацию инфекциониста, дерматолога или терапевта. Лечение кожного туберкулеза сходно с лечением системного туберкулеза. Оно также включает в себя лечение несколькими препаратами. Наиболее часто используются изониазид, рифампицин, пиразинамид, этамбутол или стрептомицин. Лечение состоит из 2 этапов.
· Интенсивная фаза, которая включает в себя быстрое снижение количества M. tuberculosis
· Фаза продолжения, которая также называется фазой стерилизации
Результаты лечения зависят от иммунитета пациента, его общего состояния здоровья, стадии заболевания, типа кожных поражений, комплаентности пациента, продолжительности лечения и наличия любых побочных эффектов.
Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
МКБ-10
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.

Причины
Причиной любого туберкулезного поражения являются микобактерии - Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
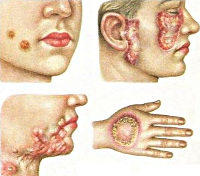
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
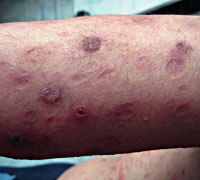
Папулонекротический туберкулез кожи – инфекционное заболевание кожных покровов туберкулёзной этиологии, отличительными особенностями которого являются приступообразный характер высыпания первичных элементов и распространённость патологического процесса. Клинически папулонекротический туберкулёз характеризуется появлением плотных множественных узелков – полусфер диаметром от 1 до 4 мм всех оттенков фиолетового цвета с центральным некрозом. Патологический процесс диагностируют на основании типичных проявлений и подтверждают результатами гистологии. Лечение проводят противотуберкулёзными препаратами, витаминами, УФО.
МКБ-10
Общие сведения
Папулонекротический туберкулез кожи – разновидность хронической рецидивирующей инфекции кожи, вызванной микобактериями туберкулёза и характеризующейся диссеминацией патологического процесса. Впервые папулонекротический туберкулез кожи был описан австрийским педиатром Ф. Гамбургером. Заболевание чаще возникает у детей и молодых женщин, не имеет расовых различий, неэндемично. Может развиваться в любое время года, но рецидивы обычно наблюдаются весной и осенью.
Несмотря на то, что заболевание относится к группе дерматозов с установленной причиной возникновения, в эпидемиологии папулонекротического туберкулёза кожи остаётся много неясностей. Согласно данным официальной статистики, на долю патологического процесса приходится всего 1% в структуре заболеваемости туберкулезом, что сопоставимо со статистической погрешностью. Поскольку речь идёт о визуально диагностируемой форме туберкулёзной инфекции, возникают сомнения в достоверности таких данных. По всей вероятности, проблема заключается в низкой регистрации папулонекротического туберкулёза кожи из-за недостаточной туберкулёзной настороженности практикующих врачей, недооценки значимости заболевания и ошибочной диагностики неспецифических форм поражения кожи вместо специфической туберкулёзной инфекции. Косвенным доказательством большой вероятности диагностических ошибок служит незначительный процент патологии в структуре заболеваемости.
Некорректная диагностика патологического процесса, недооценка его распространённости, рост количества пациентов с папулонекротическим туберкулёзом кожи в Европе и России в сочетании с необходимостью тщательной дифференциальной диагностики заболевания с другими дерматозами делает проблему особенно актуальной на современном этапе.

Причины
Возбудитель заболевания – микобактерия туберкулёза человеческого типа, или палочка Коха - аэробный микроорганизм, развивающийся только в присутствии кислорода. Однако кожа, отлично снабжаемая кислородом, из-за особенности кислой среды дермы является неблагоприятной средой для размножения микобактерий. Поэтому заражение в результате первичного попадания микобактерий непосредственно на поверхность дермы при папулонекротическом туберкулёзе кожи происходит редко.
Несмотря на то, что в структуре микобактерий есть специальные антигены, стимулирующие сенсибилизацию кожных покровов, необходимо сочетание большого количества и высокой вирулентности микробов. Только в этом случае возможно снижение местного Т-клеточного иммунитета кожи с развитием аллергической реакции и формированием первичных элементов, что происходит крайне редко. Кроме того, большую роль играет состояние общего иммунитета.
Патогенез
Основу патологического процесса составляет воспалительная реакция внутренней оболочки капилляров, вызванная аллергической реакцией антиген-антитело. Роль антигена выполняет микобактерия, гематогенным путём попавшая в кожу из очага туберкулёзной инфекции, уже существующего в организме, в том числе и в латентном варианте. В качестве очагов инфекции могут выступать регионарные лимфатические узлы, кишечник, поражённые суставы и внутренние органы.
В ответ на внедрение антигена в кожу иммунная и ретикулярная системы дермы начинают выработку антител, сенсибилизируя слои кожи и располагающиеся в ней структуры, в том числе – капилляры. Клетки, вовлечённые в аллергический процесс, начинают продуцировать биологически активные вещества, изменяющие сосудистую проницаемость. Во внутренней оболочке мелких сосудов возникают явления воспаления, что облегчает попадание возбудителя патологического процесса из кровотока в кожу и становится причиной развития васкулита, являющегося основой папулонекротического туберкулёза кожи.
Классификация
Поверхностный (фолликулит):
- Папулёзная разновидность – первичным элементом является папула воспалительного генеза, мелкая, плотная на ощупь.
- Пустулёзная разновидность – первичным элементом является пустула, возникающая на месте папулы, наполненная полупрозрачным содержимым, которое выделяется при надавливании.
Глубокий (акнит):
Симптомы папулонекротического туберкулеза
При разрешении поверхностных форм рубчики не образуются. Весь цикл занимает от одного до двух месяцев. Внешне первичные элементы напоминают юношескую угревую сыпь. Общее самочувствие пациентов при развитии заболевания обычно не нарушается, у ослабленных больных возможны явления продромы.
Диагностика
Дифференциальную диагностику проводят с юношескими угрями, кольцевидной гранулёмой, масляными фолликулитами, узелковым васкулитом, злокачественным пустулёзом, бугорковым сифилидом, каплевидным парапсориазом, узелковым пруриго (почесухой), лимфоматоидным папулёзом.
Лечение папулонекротического туберкулеза кожи
Терапия комплексная, проводится фтизиатром после консультации с дерматологом и инфекционистом, включает использование противотуберкулёзных препаратов по индивидуальным схемам (в расчёте на килограмм веса пациента) в комплексе с витаминотерапией, препаратами железа и иммуностимуляторами. Эффективно применение УФО. При локализации процесса на лице может потребоваться консультация косметолога.
Прогноз при отсутствии серьёзной первичной туберкулёзной патологии благоприятный. Профилактика заключается в хорошем питании, закаливании, раннем выявлении и своевременном лечении патологии. Обязательно диспансерное наблюдение.
Туберкулез кожи – хроническое инфекционное заболевание, причиной которого является микобактерия туберкулеза.
Классификация
1. Локализованные формы:
- туберкулезная волчанка;
- скрофулодерма;
- бородавчатый туберкулез;
- язвенный туберкулез;
- индуративная эритема Базена.
2. Диссеминированные формы:
- милиарный туберкулез;
- лишай золотушных;
- папулонекротический туберкулез.
Патогенез
Туберкулезными заболеваниями кожи страдают лица, переболевшие раньше или те, которые в настоящее время болеют туберкулезом иной локализации.
Туберкулезный шанкр как проявление первичной формы туберкулеза, встречается нечасто.
Кожа является неблагоприятной средой для развития микобактерий, поэтому заболевание возникает в сочетании с нарушениями функций других органов и систем (сбои в иммунной системе, снижение микроциркуляции в коже, гормональные дисфункции), определенную роль играет наличие неблагоприятных социальных факторов.
Микобактерии туберкулеза проникают в кожу и подкожную клетчатку гематогенным и лимфогенным путем из других туберкулезных очагов в организме.
Подробное описание форм туберкулёза кожи
Локализованные формы туберкулеза
Туберкулезная волчанка
Туберкулезная волчанка – прогрессирует медленно и имеет тенденцию к расплавлению кожи, является наиболее распространенной формой кожного туберкулеза.
Возникает заболевание в детском возрасте и длится многие годы. Иногда данная форма туберкулеза может возникать и у взрослых.
Провоцирующим фактором в большинстве случаев является травма, вследствие которой активизируется скрытая инфекция.
Клиническая картина
Первые элементы заболевания, люпомы, появляются на коже носа, на щеках, верхней губе. В более редких случаях на конечностях и туловище.
Люпомы имеют вид бугорков коричневатой окраски. Размеры бугорков - до 5 мм, консистенция тестообразная с гладкой и блестящей поверхностью.
Люпомы располагаются группами, постепенно сливаясь, формируют по границе со здоровой кожей застойно-гиперемированную зону.
При надавливании стеклышком на люпому из расширенных капилляров кровь удаляется и они приобретают вид желтовато-бурых пятен. В случае сухого разрешения формируются атрофические рубцы, имеющие сходство с папиросной бумагой. На местах сформировавшихся рубцов могут вновь образовываться туберкулезные бугорки. Деструктивный процесс может распространяться на более глубокие подкожные слои (кости, суставы, хрящевую ткань). Такое развитие процесса завершается образованием обезображивающих келоидных рубцов, деформирующих ушные раковины, нос, веки. Нередко волчанка может сочетаться с рожистым воспалением, более редкое течение заболевания может преобразоваться в рак кожи при длительной болезни.
Диагностика
Туберкулиновые пробы и типичная клиническая картина, стадийность течения заболевания подтверждают этиологию заболевания.
Выявление микобактерий в участках патологически измененных тканей является окончательным подтверждением поражения туберкулезом.
Дифференциальная диагностика
Дифференциальный диагноз проводят сифилитическими бугорковыми элементами, туберкулоидной разновидностью лейшманиоза, актиномикозом, дискоидной формой красной волчанки.
Скрофулодерма
Одна из разновидностей кожного туберкулеза, которой болеют в детском и юношеском возрасте.
Первичная скрофулодерма формируется при гематогенном заносе в любой участок кожного покрова, чаще всего это единичные поражения.
Более распространенной формой является вторичная скрофулодерма, когда микобактерии распространяются из более глубоких очагов туберкулеза на кожу.
Клиническая картина
Морфологическим проявлением скрофулодермы является наличие в подкожно-жировой клетчатке практически безболезненных фиолетово-красных узлов округлой формы, плотноватой консистенции. В более поздние сроки узлы начинают размягчаться и соединяться, образуя конгломераты. Конгломераты разрушаются, нагнаиваются и формируют фистулы и язвенные дефекты. Образовавшиеся язвенные дефекты имеют неправильные очертания покрытые грануляциями и творожистым распадом.
Зажившие язвенные дефекты образуют обезображивающие втянутые рубцы с мостовидными перемычками и неровными краями.
Наиболее часто скрофулодерма располагается на боковых поверхностях шеи, подчелюстных областях, подмышечных впадинах.
Диагностика
Положительная туберкулиновая проба, рентгенологические и гистологические исследования подтверждают туберкулёзный генез заболевания.
Дифференциальную диагностику проводят с сифилитическими гуммами, актиномикозом, уплотнённой эритемой Базена.
Бородавчатый туберкулез кожи
Микобактерии, которые попадают на кожу ранее инфицированного пациента, могут спровоцировать редкую форму туберкулезного поражения – бородавчатую.
Клиническая картина
Чаще заболевают люди, которые длительное время имеют контакт с микобактериями туберкулеза (больными животными и людьми с открытой формой заболевания).
Заболевание часто локализуется на тыльной поверхности кистей, пальцев. Первоначально формируются красно-синюшные бугорки размером до 10мм. Распространяясь на пораженной поверхности, образуют уплощенную плотную бляшку с бородавчатыми разрастаниями и выраженными участками ороговения.
Нажатие на бородавчатые разрастания приводит к выделению гнойного содержимого из микроабсцессов, которые находятся под эпидермисом. После завершения процесса на месте туберкулезных элементов образуются участки рубцовой атрофии.
Диагностика
Типичная клиническая картина при сочетании с положительными результатами туберкулиновой пробы и микробиологическими исследованиями подтверждает поражение микобактериями туберкулеза.
Дифференциальный диагноз проводят с простыми бородавками, вегетирующей пиодермией, бластомикозом и спиноцеллюлярным раком.
Язвенный туберкулез кожи и слизистых покровов
Редкая форма туберкулеза, возникающая на фоне активного туберкулезного процесса в других органах.
Клиническая картина
Заболевание характеризуется поражением переходных зон кожи в слизистые оболочки естественных отверстий (головка полового члена, рот, нос, анус).
Первоначально образуются мелкие желтовато-красные узелки, быстро превращающиеся в пустулы, затем они вскрываются и формируют сливающиеся язвенные дефекты, часто кровоточат и имеют серозно-гнойный налет. Дно язв через определенное время повторно покрывают казеозные туберкулезные бугорки желтоватого цвета. Болезненность язвенных дефектов резко выражена, что нарушает прием пищи, акт дефекации. Заболевание является особенно заразным и является неблагоприятным прогностическим признаком.
Диагностика
Бактериоскопия позволяет обнаружить достаточное количество микобактерий в биологическом материале, туберкулиновые пробы из-за сниженного иммунного ответа отрицательные.
Дифференциальную диагностику проводят с язвенными сифилидами, эпителиомой.
Диссеминированные формы туберкулеза
Лишай золотоушных – редкая форма туберкулёза и наблюдаться у ослабленных детей с активным туберкулёзом различных органов в первичном периоде. Лишай золотоушных формируется на фоне противотуберкулёзного лечения туберкулёзной волчанки при распространении продуктов разрушения бацилл.
Клиническая картина
Морфологическим элементом лишая золотоушных является множество уплощенных или конусовидных, малоболезненных папулезных узелков красновато-серого цвета или цвета нормальной кожи. Поверхность пузырьков покрывается ороговевшими чешуйками или шиповидными разрастаниями.
Часто располагаются симметрично на ягодичных или боковых поверхностях тела. После исчезновения оставляют на месте незначительные участки пигментации или рубчики.
Диагностика
Подтверждается наличием очагов туберкулеза иной локализации и положительных туберкулиновых проб.
Дифференцировать необходимо с сифилитическим лишаем, остроконечной формой красного плоского лишая.
Папулонекротический туберкулез кожи
Возникает при нерегулярном гематогенном распространении незначительного количества микобактерий на фоне хронического течения первичного туберкулеза.
Аллергизация организма микобактериями туберкулеза или продуктами их распада провоцирует развитие аллергического васкулита.
Клиническая картина
Заболеванию преимущественно подвержены дети и подростки. Периодически высыпания располагаются на разгибательных поверхностях конечностей, ягодичных областях, ушах, туловище. Буровато-фиолетовые узелки до 3-х мм располагаются группами. В центре узелков имеются гноевидные корочки, после некроза на их месте возникают поверхностные язвенные дефекты округлой формы. После заживления язвенных дефектов остаются рубцовые изменения со штампованным видом и ограниченные фиолетовым ободком.
У ослабленных больных папулонекротическая форма может трансформироваться в уплотненную эритему Базена.
Диагностика
Наличие специфических штампованных рубцовых изменений, положительные результаты туберкулиновых проб гистологических исследований.
Дифференцировать необходимо с масляными угрями.
Милиарный туберкулез (милиарная диссеминированная волчанка лица)
Бугорки с тестоватой консистенцией, локализованные на коже лица с наличием участков некроза в центре. Разрешение наступает быстро с образованием легкой пигментации и атрофических рубчиков. Этой формой чаще страдают молодые женщины.
Диагноз подтверждают специфическая гистопатологическая структура с наличием казеозного некроза.
Дифференцировать необходимо с различными формами папулезного сифилида.
Индуративная эритема Базена
Наиболее распространенная форма туберкулеза кожи, часто сочетающаяся с иными формами туберкулеза различной локализации кожи.
Заболевание могут спровоцировать условия, ухудшающие периферическое кровоснабжение (переохлаждения, длительное стояние на ногах).
Клиническая картина
Основными проявления болезни Базена являются массивные уплотнения или узлы, которые медленно увеличиваются и располагаются в подкожно-жировой клетчатке, синюшно-красного цвета до 5см в диаметре. Чаще всего располагаются симметрично на голенях.
При достижении максимального развития уплотнения имеют обратное развитие с формированием на месте их локализации кольцевидной атрофии с пигментацией. В некоторых случаях уплотнения могут сливаться и подвергаться центральному разрушению и образованию фистул с грязно-серыми грануляциями. На месте заживления фистулезных эрозий образуются втянутые пигментированные рубцы.
Диагностика
Клинико-гистологические результаты подтверждают этиологию заболевания, в сложных клинических случаях учитывают результаты специфического противотуберкулезного лечения.
Дифференциальный диагноз проводят с узловатой эритемой, гуммозным сифилидом.
Лечение и профилактика туберкулеза кожи
Преобладающим видом лечения является специфическая противотуберкулезная химиотерапия. Лечение осуществляется в сочетании с бессолевой диетой и увеличенным содержанием белка в пище.
Основные профилактические мероприятия направлены на максимально раннее выявление и лечение первоначальных проявлений туберкулеза, организацию учета и проведение профилактического лечения, санаторно-курортное профилактическое лечение, уменьшение влияния неблагоприятных социальных факторов.
Читайте также:

