Туберкулез кожи милиарный острый
Обновлено: 23.04.2024
Туберкулезный шанкр. Генерализованный милиарный туберкулез кожи
Первичная инфекция обычно имеет место в детстве. В огромном большинстве случаев она локализуется в легком в виде так называемого комплекса Гона или первичного комплекса, который состоит из маленького казеозного поражения по периферии одного легкого и казеоза в регионарных лимфатических узлах. Первичный комплекс не прибретает хронического течения. Он заживает или быстро распространяется.
Распространение процесса бывает местным или гематогенным. В последнем случае может развиться милиарный туберкулез.
Туберкулезный шанкр. Первичный комплекс редко локализуется в коже. Чаще это наблюдается у детей, но может иметь место и у взрослых (Майклсон, 1935). Очагом поражения обычно бывает язва, покрытая коркой. Этот очаг обозначается как туберкулезный шанкр или как первичная туберкулезная инокуляция кожи. Регионарные лимфатические узлы увеличиваются, иногда они нагнаиваются, образуя свищи.
Гистопатология туберкулезного шанкра. Гистологические изменения весьма напоминают картину, наблюдаемую при экспериментальной прививке туберкулеза в кожу морской свинки. В ранней стадии заболевания гистологические изменения проявляются банальной острой воспалительной реакцией с изъязвлением и очагами казеозного некроза. Обнаруживаются многочисленные туберкулезные палочки, особенно в очагах некроза.
Через 3—6 недель развивается более специфическая гистологическая картина. Появляются эпителиоидные клетки и гигантские клетки Лангханса, но типичные бугорки, как правило, не образуются. Характерным симптомом остается казеозный некроз. В этой стадии количество туберкулезных палочек резко уменьшается и гистологическим методом обнаружить их не удается. Их наличие можно доказать только положительными результатами прививок животным.
Одновременно с уменьшением количества туберкулезных палочек в очаге поражения туберкулиновая проба из отрицательной становится положительной. Гистологические изменения в регионарных лимфатических узлах идентичны изменениям в очаге поражения кожи [О'Лири и Гаррисон (O'Leary, Harrison)].
Генерализованный милиарный туберкулез кожи
Кожными высыпаниями обычно являются узелки, но могут быть пузырьки и гнойнички. Высыпания имеют тенденцию образовывать маленькие язвы.
Обычно обнаруживается неспецифический воспалительный инфильтрат, состоящий из лимфоцитов и небольшого количества плазматических клеток; туберкулоидной реакции нет. Многочисленные туберкулезные палочки располагаются внутри кровеносных сосудов, а также в зоне некроза вокруг сосудов. В поздней стадии может образоваться туберкулоидное строение (Уайз).
Иммунитет, приобретенный после первичной инфекции, существует в течение нескольких лет. После этого скрытого периода может наступить реинфекция. Туберкулезная реинфекция носит обычно моноорганный характер, например при поражении кожи другие органы, как правило, остаются свободными от активного туберкулеза. Как и при первичном туберкулезе, инфекция кожи может быть очаговой или диссеминированной.
В зависимости от вирулентности туберкулезных палочек и степени резистентности макроорганизма интенсивность казеоза в развивающихся поражениях кожи может быть незначительной (как при туберкулезной волчанке), умеренной (как при бородавчатом туберкулезе) или резко выраженной (как при скрофулодерме и tuberculosis cutis orificialis).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
МКБ-10
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.

Причины
Причиной любого туберкулезного поражения являются микобактерии - Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
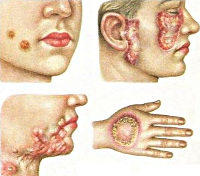
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
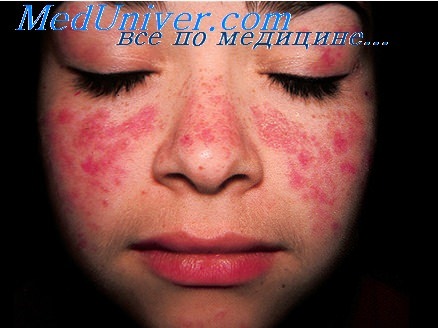
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Лихеноидный туберкулез кожи – одна из дерматологических форм данного инфекционного заболевания, чаще всего возникающая как осложнение туберкулеза других типов и локализаций на фоне пониженного иммунитета. Симптомами являются небольшие симметричные узелки розового или коричневого цвета, расположенные на туловище и покрытые белесыми чешуйками. Диагностику лихеноидного туберкулеза кожи производят на основании результатов осмотра дерматолога или фтизиатра и туберкулиновых проб, в подозрительных случаях выполняют биопсию и гистологическое исследование пораженных тканей. Лечение заболевания осуществляют традиционными противотуберкулезными средствами, назначают иммуностимулирующую и витаминную терапию.
МКБ-10
Общие сведения
Лихеноидный туберкулез кожи, или золотушный лишай – форма туберкулезного поражения кожных покровов, которая чаще всего развивается у детей с пониженным иммунитетом. В отдельных случаях заболевание возникает у взрослых, страдающих от резко выраженного иммунодефицита. Лихеноидный туберкулез кожи является достаточно редкой разновидностью данного инфекционного заболевания. Динамика кожных проявлений зависит от течения туберкулезных процессов в организме в целом. Например, при успешной терапии туберкулеза легких или других органов дерматологические симптомы также исчезают, рецидивы после выздоровления встречаются очень редко. Лихеноидный туберкулез кожи считается одной из наиболее доброкачественных форм поражения кожных покровов микобактериями.

Причины
Это состояние зачастую возникает как осложнение других дерматологических форм туберкулеза, таких как туберкулезная волчанка, скрофулодерма и папуло-некротический туберкулез. Возможно также развитие лихеноидного туберкулеза кожи вследствие активного поражения микобактериями легких, лимфатических узлов и костной системы. Ряд фтизиатров и дерматологов полагают, что значительную роль в возникновении этого состояния играет не колонизация кожных покровов собственно возбудителем, а разновидность аллергической реакции на его жизнедеятельность в организме. Этот факт подтверждают задокументированные случаи лихеноидного туберкулеза кожи на фоне активного лечения туберкулезной волчанки. В процессе терапии огромное количество микобактерий погибает, элементы их клеток попадают в кровь, провоцируя развитие аллергических реакций.
Косвенным подтверждением аллергической природы лихеноидного туберкулеза кожи становятся наблюдения, свидетельствующие о наличии конституциональной предрасположенности к этому заболеванию. У больных в анамнезе нередко отмечаются различные аллергические состояния – от простой крапивницы до бронхиальной астмы. Все это дает исследователям основания полагать, что лихеноидный туберкулез кожи является не отдельной формой заражения микобактериями, а всего лишь редким симптомом других форм туберкулезного процесса. Тем не менее, на сегодняшний день в официальной классификации это заболевание выделяется в отдельный тип.
Симптомы лихеноидного туберкулеза
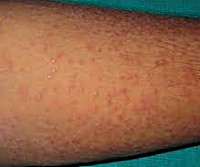
Лихеноидный туберкулез кожи сопровождается папулезными высыпаниями и узелками, которые обычно располагаются на кожных покровах туловища симметрично по отношению к срединной линии тела. Изредка кожные проявления развиваются на верхних конечностях, шее, лице, ягодицах и голенях. Папулезные элементы зачастую ассоциированы с волосяными фолликулами. Размеры узелков при лихеноидном туберкулезе кожи составляют от 1-го до 3-х миллиметров, их цвет варьируется от розового до коричневого. Узелковые элементы зачастую сливаются между собой с формированием бляшек различных размеров и форм. На их поверхности образуются белесые (реже – коричневые) чешуйки.
Каких-либо иных симптомов при этом дерматологическом состоянии практически никогда не наблюдается. Изредка больные лихеноидным туберкулезом кожи жалуются на небольшой зуд или чувство жжения на пораженных участках кожных покровов. Высыпания сохраняются на протяжении полутора-двух месяцев, после чего самопроизвольно разрешаются, оставляя после себя поверхностные малозаметные рубцы, участки гипопигментации или атрофии кожи. Если туберкулезный процесс в организме сохраняется, то после разрешения узелков возможен рецидив лихеноидного туберкулеза кожи, при этом можно заметить сезонность заболевания – особенно часто новые высыпания проявляются в осенне-зимний период.
Диагностика
Определение лихеноидного туберкулеза кожи в дерматологии производится на основании осмотра пациента, изучения анамнеза и результатов пробы Манту и диаскин-теста. При проведении дифференциального диагноза в спорных случаях могут осуществлять биопсию кожных покровов и гистологическое изучение тканей узелковых элементов, иммуноферментные анализы (квантифероновый тест на туберкулез, t-spot.tb).
При осмотре выявляют характерные симметричные высыпания на туловище или других участках тела, узелки размером 1-3 миллиметра и полученные в результате их слияния бляшки. Иногда на фоне высыпаний при лихеноидном туберкулезе кожи определяются светлые пятна и рубцы, оставшиеся от предыдущих заживших узелков.
В анамнезе или истории болезни пациента обязательно обнаруживается активный туберкулезный процесс: поражение легких, лимфатических узлов, кожных покровов (скрофулодерма, папулонекротический туберкулез). Практически всегда у больных лихеноидном туберкулезом кожи определяются признаки снижения иммунитета: повышенная частота простудных заболеваний, обострение хронических инфекционных патологий, грибковые поражения кожи и внутренних органов. Аллергические пробы на чувствительность к туберкулину всегда резко усилены, могут определяться сопутствующие заболевания аллергической природы (крапивница, бронхиальная астма).
В процессе гистологического изучения кожных покровов при лихеноидном туберкулезе выявляют умеренную лимфоцитарную и гистиоцитарную инфильтрацию дермы с преимущественной локализацией вокруг волосяных фолликулов или потовых желез. Иногда инфильтрация принимает вид эпителиоидно-клеточных гранулем, при этом в их центре отсутствуют участки казеозного некроза. Микобактерии в дерме при лихеноидном туберкулезе кожи обнаруживается редко, что служит дополнительным доказательством аллергической природы заболевания. Дифференциальный диагноз следует производить с сифилитическими кожными проявлениями и некоторыми формами красного плоского лишая.
Лечение лихеноидного туберкулеза кожи
Существенную роль в терапии лихеноидного туберкулеза кожи играет лечение основного туберкулезного процесса, который может быть локализован в лимфатических узлах или внутренних органах. Для этого применяют традиционные противотуберкулезные препараты. Как правило, после успешного излечения туберкулеза кожные проявления быстро исчезают и больше не появляются. При лихеноидном туберкулезе кожи также немаловажно уделять внимание иммунологическому статусу пациента, поскольку это заболевание возникает на фоне ослабления защитных сил организма. Для нормализации иммунитета применяют иммуностимулирующие препараты синтетического или растительного происхождения.
Для усиления сопротивляемости организма к туберкулезному поражению используют витаминно-минеральные комплексы, специальную диету с пониженным содержанием соли и высоким количеством белков. При лихеноидном туберкулезе кожи также показаны физиотерапевтические процедуры (ультрафиолетовое облучение) и прием солнечных ванн. Санаторно-курортное лечение в терапии этого состояния имеет такое же большое значение, как и при других формах туберкулеза. При кожном зуде местно назначают кортикостероидные мази для снижения выраженности симптома.
Прогноз и профилактика
Прогноз лихеноидного туберкулеза кожи практически всегда благоприятный, однако, на него влияют течение и форма основного туберкулезного поражения. Высыпания и узелки склонны к самопроизвольному разрешению через 1-2 месяца после возникновения, на их месте остаются лишь малозаметные рубцы или легкая гипопигментация. Для профилактики лихеноидного туберкулеза кожи необходимо своевременно выявлять и лечить туберкулезное заражение организма, а при наличии туберкулезного процесса – следить за уровнем иммунитета. Эти меры не только предотвращают развитие поражения кожи, но и способствуют скорейшему полному выздоровлению больного.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В большинстве стран мира применяют международную статистическую систему учёта болезней и проблем, связанных со здоровьем населения, - международную классификацию болезней десятого пересмотра (МКБ-10). Применение МКБ-10 обеспечивает единство сбора информации и сопоставимость материалов о здоровье населения, распространённости заболеваний и их эпидемиологии как в пределах одной страны, так и в разных странах мира. МКБ-10 даёт возможность преобразовывать словесные формулировки диагнозов в буквенно-цифровые коды, которые обеспечивают компьютерное хранение информации и её накопление. Применение МКБ-10 создаёт условия для автоматизации сведений о здоровье человека. Это позволяет проводить всесторонний углублённый сравнительный анализ данных, в том числе оценивать качество медико-санитарной помощи в различных регионах страны и полноту сбора информации.
Основа МКБ-10 - буквенно-цифровой код, обязательный для кодирования болезней, в котором первый знак обозначается буквой, три последующих - цифрами. Такая система позволяет увеличить более чем вдвое размеры структуры кодирования. Буква обозначает классы (в МКБ-10 их 21), две первые цифры - блок. Для большей детализации введён четвёртый знак - цифра после точки.
Классификация туберкулёза в России в значительной степени не соответствует МКБ-10. В то же время применяемая в нашей стране классификация туберкулёза достаточно полно, по крайней мере в настоящее время, удовлетворяет требованиям фтизиатров России. В связи с этим весьма важными являются адаптация отечественной классификации туберкулёза к МКБ-10 и разработка адаптированного варианта кодирования, удовлетворяющего как требованиям международной классификации, так и отечественной фтизиатрии.
Необходимость введения дополнительного кодирования заболеваний туберкулёзом и проблем, связанных с ним. обусловлена тем. что в МКБ-10 не предусмотрена регистрация форм туберкулёза, принятых в нашей стране. В МКБ-10 не учитываются деструктивные изменения, сочетанные поражения органов, осложнения заболевания, а также хирургические вмешательства, произведённые в процессе лечения. Кроме того, учёт заболеваний, сопровождающихся выделением микобактерий туберкулёза, предусмотрен только при постановке диагноза туберкулёза органов дыхания.
Сведения о частоте заболевания туберкулёзом органов дыхания и внелёгочных локализаций в мире неполные. Это обусловлено тем. что в соответствии с действующей в нашей стране клинической классификацией туберкулёза при сочетанных поражениях органов в учётно-отчётных формах показывают одну локализацию -с наиболее выраженными изменениями. ВОЗ рекомендует при сочетанных локализациях туберкулёза учитывать больного по заболеванию туберкулёзом лёгких или органов дыхания независимо от степени поражения туберкулёзом других органов.
В связи с этим для регистрации формы и локализации туберкулёза, наличия деструкции в тканях, сочетанного поражения органов, хирургических операций, осложнений туберкулёзного процесса, а также обнаружения микобактерий туберкулёза при внелёгочных локализациях туберкулёза и диссеминированных (милиарных) процессах рекомендуется применение дополнительного кодирования и введения для этих целей 5-10 знаков.
Для облегчения кодирования туберкулёза различных локализаций и чтения шифров предлагается делать их одинаковой длины, сохраняя при этом за определёнными разрядами цифр одну и ту же смысловую нагрузку. Исключение составляет 10-й знак, который применяется только при кодировании сведений о наличии или отсутствии микобактерий туберкулёза в рубриках А17-А19.
Изменение кода заболевания производится после изменения диагноза или состояния либо их уточнения.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Читайте также:

