Туберкулез кожи волосистой головы
Обновлено: 13.05.2024
Туберкулез кожи встречается нечасто, но, как правило, плохо диагностируется. Если диагноз туберкулеза кожи поставлен правильно, следует искать туберкулезное поражение и других органов. Поражения кожи, вызванные туберкулезными микобактериями, представляют собой группу заболеваний, различающихся по клиническим и морфологическим проявлениям и исходу. Имеются разнообразные проявления туберкулезного поражения кожи. Туберкулез кожи и подкожной клетчатки при первичных его формах Туберкулез может поражать кожу в стадии первичной инфекции и во время гематогенной диссеминации. Первичные поражения туберкулезом кожи считаются редкими или, по крайней мере, необычными, но поскольку они не болезненны и часто невелики, многие из них не диагностируются. МБТ могут проникать в кожу через свежий порез или царапину. Это наиболее часто случается на открытых поверхностях кожи. Кожа лица, ног (ниже колен) или ступни - самые обычные места. Ладони и руки намного реже подвергаются заболеванию туберкулезом. Первоначально порез или царапина самостоятельно заживают. Затем медленно, в течение некоторого времени, на этом месте образуется небольшая язва. Параллельно региональные лимфатические узлы медленно увеличиваются и становятся мягкими. Всякий раз при наличии группы увеличенных поверхностных лимфатических узлов необходимо тщательно осмотреть участки, которые они дренируют, и любые небольшие, безболезненные повреждения кожи. Поражения кожи при вторичном туберкулезе Узловая эритема. Узловая эритема является гиперчувствительной реакцией на туберкулин. Обычно узловая эритема возникает во время первичной инфекции, чаще - среди женщин, в возрасте до 7 лет встречается редко. Появлению эритемы предшествует лихорадка, которая у молодых женщин может быть значительной. Могут наблюдаться болезненность крупных суставов, как при ревматизме, повышение температуры. Чаще всего внешний вид узловой эритемы характеризуется болезненными темно-красными, слегка выступающими узловыми образованиями, расположенными ниже коленного сустава. Как правило, узлы размером 5-20 мм в диаметре с нечетко очерченными краями прощупываются под кожей, а не в ее толще. Эритемы могут сливаться (сливные эритемы), располагаются обычно выше лодыжек, образуя болезненные темно-красные участки кожи. Высыпания могут повторяться с недельными интервалами. Туберкулиновый тест обычно резко положительный. Может иметь место выраженная кожная реакция или даже общая реакция с лихорадкой на обычную дозу туберкулина. Если узловая эритема туберкулезной этиологии, то она быстро исчезает на фоне химиотерапии. Милиарные проявления узловой эритемы наблюдаются редко, но могут встречаться чаще среди ВИЧ-инфицированных больных туберкулезом. Они могут быть связанными и не связанными с генерализованным милиарным туберкулезом. Выделяют три формы: 1. Многочисленные точки цвета меди. 2. Многочисленные папулы, которые при разрушении формируют пустулы. 3. Многочисленные подкожные абсцессы, расположенные на руках и ногах, груди или на ягодицах. Веррукозный (бородавчатый) туберкулез. Такие проявления наблюдаются среди пациентов с иммунологической устойчивостью к туберкулезу. Они часто выявляются среди работников сферы здравоохранения. Бородавчатые образования появляются на открытых участках кожи. Региональные лимфатические узлы при этом не увеличены. Скрофулодерма. Является следствием непосредственного повреждения кожи в результате основного туберкулезного процесса, расположенного в лимфатическом узле, иногда в кости. Обычно развиваются натечники с последующим, при заживлении, формированием рубцов на этом месте. Туберкулезная волчанка. Обычно проявления в виде желеобразных узелков локализуются на голове и шее, а также на спинке носа и на щеках. Некоторые из них изъязвляются и в дальнейшем могут стать причиной формирования рубцов и деформации поверхности лица. МБТ выявляются редко, однако туберкулиновый тест обычно положительный. Течение хроническое. Диагноз может оставаться неустановленным в течение многих лет. Туберкулиды. Это слегка болезненные выступающие, синевато-красные, ограниченные, округлые утолщения кожи. Они появляются главным образом на икрах. Туберкулиновый тест почти всегда положительный.
Что провоцирует / Причины Туберкулеза кожи и подкожной клетчатки:
Патогенез (что происходит?) во время Туберкулеза кожи и подкожной клетчатки:
Механизм развития туберкулезной инфекции сложен, так как кожа является неблагоприятной средой для жизнедеятельности микобактерий туберкулеза. В возникновении туберкулезного поражения важное значение имеют гормональные дисфункции, состояние нервной системы, витаминный баланс, расстройство водного и минерального обмена и сосудистые нарушения. В патогенезе туберкулезных поражений кожи немаловажная роль принадлежит социальным (условия быта, характер питания, производственные вредности) и климатическим факторам. Кроме того, следует особо подчеркнуть значение уровня иммунологических и аллергических реакций организма. Известно, что нередко развитию туберкулеза предшествуют перенесенные инфекционные заболевания, истощающие иммунные механизмы и сопровождающиеся сенсибилазцией. Особенно опасны в этом отношении у детей корь, коклюш, грипп. Поэтому туберкулезные поражения возникают вследствие комплексного сложного сочетания патогенетических факторов с иммунной недостаточностью и повышенной аллергизирующей активностью возбудителя. Лишь вследствие комплексного сочетания нарушения различных физиологических функций кожи в совокупности со снижением иммунитета и развитием сенсибилизации возникает туберкулез кожи. При этом, как правило, увеличиваются вирулентность и аллергизирующая способность возбудителя. Чем слабее неспецифический иммунитет, тем активнее аллергизация. Специфическая сенсибилизация усугубляется парааллергическими феноменами и неспецифическими аллергизирующими воздействиями. Микобактерий туберкулеза попадают в кожу и на слизистую оболочку рта чаще всего гематогенным или лимфогенным путем из какого-либо туберкулезного очага во внутренних органах или per continuitatem с подлежащих органов и тканей, пораженных туберкулезом. Сенсибилизирующее действие туберкулезного возбудителя подтверждается повышенной чувствительностью к туберкулину. Кожные туберкулиновые пробы предложены Пирке (1905). По принципу скарификационной реакции Пирке в последующие годы стали применяться внутрикожный метод Манту и накожная проба Моро. Реакция Пирке производится путем нанесения на скарификационный участок кожи сгибательной поверхности предплечья разведенного (1-5-10-15%) туберкулина. Внутрикожный метод Манту осуществляется введением внутрикожно 0,1 мл разведенного туберкулина (1:10 000). Накожная проба Моро производится путем втирания в кожу 50% туберкулиновой мази на ланолине в течение 1 мин. на участке 5 см2. Помимо туберкулиновых проб диагностика кожных форм туберкулеза подтверждается обнаружением микобактерий туберкулеза в ткани патологических очагов путем высевания их на питательные среды, положительными результатами прививок патологического материала морским свинкам, обладающим высокой и специфической чувствительностью к возбудителю туберкулеза, а также наличием туберкулоидной структуры инфильтрата в коже.
Симптомы Туберкулеза кожи и подкожной клетчатки:
Диагностика Туберкулеза кожи и подкожной клетчатки:
Лечение Туберкулеза кожи и подкожной клетчатки:
Профилактика Туберкулеза кожи и подкожной клетчатки:
Заболеваемость туберкулезом кожи непосредственно связана с неблагоприятными воздействиями социальных факторов. Особое значение имеют противотуберкулезные диспансеры, осуществляющие систематическую работу по выявлению начальных форм туберкулеза, учету больных, их своевременному лечению и дальнейшему наблюдению для профилакгики рецидивов. Для получения стойкого клинического излечения, помимо основного курса лечения необходимо проводить профилактическое лечение. Первый профилактический курс рекомендуется назначать через три-четыре мес. после окончания основного курса, второй курс - через 9 мес. после окончания первого. При туберкулезной волчанке профилактическое лечение проводится в течение 3 лет специфическими препаратами курсами по 2 мес. Больным с рассеянными формами профилактическое лечение показано в количестве 2 курсов в течение 3-4 мес. Поскольку рецидивы у больных папулонекротическим туберкулезом и уплотненной эритемой чаще возникают в холодное время года, желательно приурочить начало лечения к этому периоду. Лиц, болевших волчанкой и скрофулодермой, после клинического излечения необходимо систематически наблюдать в течение 5 лет. Медицинской и трудовой реабилитации способствуют санитарно-курортные климатические факторы. Показано пребывание на приморских курортах южного берега Крыма, приморской зоны Кавказа (Геленджик), курорты в Башкирии (Абастуман). Показаны также горные климатические курорты (Старый Крым), курорты климатической равнинной лесной зоны (Аксаково, Маныч). Особенно благотворно действие курортов в период ремиссии, что дает возможность предупредить рецидивы на долгие годы.
Туберкулёзная волчанка – это распространённая форма казеозно-некротического туберкулёзного поражения кожи, затрагивающая преимущественно лицо и верхнюю половину туловища. Проявляется образованием бугорков (люпом) с изъязвлениями, постепенно сливающихся воедино, частичным или полным обезображиванием лица. Диагностируется с помощью дерматологического осмотра, исследования отделяемого кожи (микроскопия, ПЦР), специфических тестов. Лечение проводят противотуберкулёзными антибиотиками, иммуностимуляторами и другими вспомогательными средствами.
МКБ-10
Общие сведения
Туберкулёзная волчанка (туберкулёз кожи люпоидный, вульгарная волчанка) – самая распространённая, хронически протекающая форма локального туберкулёза со склонностью к расплавлению тканей. По данным официальной статистики, средний показатель выявления вульгарной волчанки составляет 0,43 больных на 100 000 населения (4,1% от частоты всего внелёгочного туберкулёза). Заболеванию подвержены дети и подростки, люди зрелого возраста страдают реже. Заболевание чаще обнаруживается у женщин. Люпоидный туберкулёз имеет длительное рецидивирующее течение и без лечения может прогрессировать на протяжении всей жизни.

Причины
Возбудитель заболевания - грамположительный микроорганизм (палочка Коха), не склонный к образованию спор, но обладающий высокой устойчивостью к химическими агентам и факторам окружающей среды. В большинстве случаев волчанка вызывается M. tuberculosis, иногда – M. bovis. В кожу и слизистые бактерии проникают эндогенно с током крови или лимфатической жидкости из других очагов туберкулёзной инфекции (лёгочная ткань, кости, суставы, периферические лимфатические узлы), имеющихся в организме. Случаи экзогенного заражения от других лиц через повреждённую кожу встречаются гораздо реже при плотном контакте с бактериовыделителем.
Вероятность развития туберкулёзного поражения кожных покровов увеличивается при отсутствии воздействия солнечного света (инсоляции). Прямое влияние ультрафиолетового излучения убивает микобактерии туберкулёза в течение нескольких минут. Факторами риска также считаются травмы, переохлаждения, снижающие активность иммунитета человека и способствующие активации латентной инфекции. Предрасположенность к аллергическим реакциям (крапивница, отёк Квинке) повышает вероятность более тяжёлого течения болезни.
Патогенез
После попадания возбудителя в кожу из первичного очага гематогенным или лимфогенным путём формируется люпома размером с булавочную головку. Она представляет собой первичный морфологический элемент вульгарной волчанки и является скоплением мелких туберкулёзных бугорков. При массивном инфицировании повреждённой кожи контактным путём возникает инфильтрат, напоминающий очаг Гона, сопровождающийся лимфаденитом и лимфангоитом.
При гистологическом исследовании в дерме обнаруживаются люпомы из эпителиодных клеток и клеток Лангханса, на периферии располагается зона из лимфоцитов и плазмоцитов. Творожистый некроз в бугорках отсутствует или выражен незначительно. Выявляются изменённые, деформированные сосуды (вплоть до полного заращения). В эпидермисе происходит чрезмерное утолщение рогового слоя, гиперпигментация, формирование папиллом.
Классификация
В зависимости от клинической картины заболевания выделяют несколько форм волчанки, которые различаются по интенсивности проявлений и внешним признакам. Различают: плоскую, язвенную, псориазиформную, птириазиформную, бородавчатую, опухолевидную и другие менее распространённые разновидности. Нередко язвенная и плоская формы могут сочетаться друг с другом.
- Плоская. Отдельные люпомы сливаются между собой, формируя очаг поражения. Он увеличивается в результате возникновения в периферических отделах новых бугорков. Поверхность очага ровная, шелушения незначительные или отсутствуют.
- Язвенная. Возникает при массивном изъязвлении поверхности люпом. Язвы неглубокие, кровоточат при прикосновении. Нередко развиваются деформации хрящей носа, ушной раковины, что способствует обезображиванию лица.
- Псориазиформная. Люпома внешне напоминает бляшку псориаза. На поверхности находятся серо-белые чешуйки с шелушением, кожа по периферии гиперемирована.
- Птириазиформная. Характеризуется отрубевидным крупным шелушением в зоне поражения.
- Бородавчатая. Типично образование разрастаний белесоватого цвета, внешне напоминающих бородавки.
- Опухолевидная. Представляет собой несколько слившихся бугорков. Они образуют большую мягко-эластичную опухоль, склонную к распаду или формированию язв.
В клиническом течении волчаночного процесса выделяют четыре стадии. Каждая имеет особенности течения, определяющие тяжесть состояния больного:
- Инфильтративная. Наблюдается отёк, гиперемия тканей, люпомы не выражены.
- Бугорковая. Формируются мелкие бугорки, которые соединяются и напоминают бородавчатые вегетации.
- Язвенная (может отсутствовать). Сверху на люпомах появляются кровоточащие язвы, нередко возникают папилломы.
- Рубцовая. Если процесс не проходил стадию изъязвления, рубцы ровные и блестящие. После эпителизации язв формируются плотные деформирующие рубцы.
Симптомы туберкулёзной волчанки
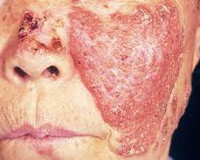
Болезнь развивается постепенно: сначала в дерме формируются бугорки размером 1-8 мм, имеющие жёлтую, коричневую, бурую, серую окраску. Люпомы имеют тестоподобную консистенцию, ровную блестящую поверхность, где впоследствии возникают шелушения. Бугорки всегда безболезненны, высыпают в количестве нескольких штук на расстоянии друг от друга, постепенно сливаясь: по периферии возникает застойная область. Патологический процесс чаще всего локализуется в области ушных раковин, носа, скул, верхней губы, может переходить на переднюю поверхность шеи и плечи, затрагивать слизистые оболочки с образованием грубых рубцов.
Люпомы соединяются между собой, увеличиваются в размерах, формируя неровные бляшки либо опухолеподобные очаги. Из-за процессов некроза в центре возникают глубокие язвы. При особенно тяжёлом течении волчанки у пациентов с ослабленным иммунитетом в деструкцию вовлекается не только кожа, но и хрящевые ткани. При разрушении перегородки носа он напоминает заострённый укороченный клюв птицы. Нарушается обоняние, страдает дыхательная функция.
Из-за деструкции выворачиваются веки, уменьшается в размерах ротовое отверстие, истончаются и обламываются хрящи ушных раковин. Поражение слизистой оболочки ротовой полости приводит к нарушению жевательной и глотательной функции: больные часто попёрхиваются, тяжело усваивают твёрдую пищу. При вовлечении в патологический процесс голосовых связок может изменяться голос: он становится глухим, осиплым.
В течение 4-6 недель наступает заживление повреждённых тканей. После завершения активного язвенного процесса на поверхности кожных покровов формируются плоские нежные рубцы, напоминающие папирус.
Осложнения
Формирующиеся рубцы вызывают контрактуры, ограничивают движение мимических мышц: это становится причиной полной или частичной потери артикуляционных способностей (при поражении лица, ротовой полости, гортани). При отсутствии своевременного лечения к туберкулёзной волчанке может присоединиться вторичная инфекция – рожистое воспаление. Если воспалительный процесс переходит на лимфатические сосуды, развивается лимфангит. В 4% всех случаев на фоне туберкулёзной волчанки возникает базальноклеточная карцинома.
Диагностика
Диагностика туберкулёзной волчанки проводится на основании данных общего осмотра и физикальных исследований. При выявлении заболевания необходимо сотрудничество дерматолога и фтизиатра, так как необходимо обнаружение и лечение первичного очага туберкулёза. Для диагностического поиска наиболее информативны:
- Физикальное обследование. С его помощью устанавливается распространённость бугорков, их цвет, консистенция. В результате гибели эластиновых волокон при прощупывании бляшки пуговчатым зондом он без сопротивления погружается внутрь неё (симптом Поспелова). Если же на люпому надавливают предметным стеклом, кожа обескровливается, а сами бугорки приобретают вид жёлто-коричневых пятен (признак Гентчинсона или феномен яблочного желе).
- Лабораторная диагностика возбудителя. Проводится окраска биологического материала (кожного отделяемого) по Цилю-Нильсену и последующее микроскопическое исследование с иммерсионной системой. Микобактерии имеют вид красных палочек на синем фоне. Полимеразная цепная реакция за 5-7 часов позволяет определить небольшое количество ДНК микобактерий в исследуемом образце.
- Проведение туберкулиновых проб. Проба Манту и Диаскинтест оцениваются, исходя из увеличения размеров инфильтрата и папулы более 5 мм, свидетельствующих о заражении. Реже используют скарификационные пробы (Пирке, градуированную пробу): они показывают положительный результат на наличие микобактерий.
- Квантифероновый тест. Обнаруживает в крови гамма-интерферон, появляющийся в организме человека в ответ на внедрение микобактерий. Метод обладает высокой специфичностью (99,1%) и чувствительностью (89%). Его аналог - T-SPOT.TB тест, выявляющий сенсибилизированные Т-лимфоциты.
- Инструментальные методы. Проводится рентгенография грудной клетки в прямой и боковой проекции, выявляющая первичный очаг туберкулёза в лёгких. Поражение костей и других внутренних органов можно обнаружить с помощью КТ или МРТ.
В общем анализе крови при туберкулёзной волчанке наблюдается понижение уровня лейкоцитов, связанное с основным заболеванием. Значительное уменьшение лимфоцитов и повышение СОЭ являются неблагоприятными прогностическими признаками. С целью оценки реактивности организма выполняется иммунограмма. Дифференциальный диагноз проводится с красной волчанкой, бугорковым сифилисом, туберкулоподопной лепрой.
Лечение туберкулёзной волчанки
В современной дерматологии предусмотрено использование комплексных методов терапии. Пациенты с туберкулёзной волчанкой должны лечиться в специализированном диспансере с соблюдением палатного или общего режима. Назначается диета с ограничением соли, быстрых углеводов, рекомендуется к употреблению пища, богатая белками. Следует также полностью отказаться от вредных привычек (они способствуют снижению иммунитета). Консервативная терапия включает в себя:
- Противотуберкулёзные препараты (химиотерапию). Для этого используется первая линия средств (изониазид, рифампицин, рифабутин, пиразинамид, этамбутол, стрептомицин), дозировки подбираются фтизиатром индивидуально. Другие линии применяются при развитии лекарственной устойчивости.
- Вспомогательную терапию. Для уменьшения побочных эффектов от противотуберкулёзных антибиотиков назначают симптоматические препараты: антиоксиданты, иммуностимуляторы, глюкокортикоиды, витамины, анаболики, гепатопротекторы.
- Физиотерапевтические процедуры. Особенно эффективно ультрафиолетовое облучение наружных покровов, которое стимулирует процессы регенерации, вызывает гибель микобактерий, уменьшает вероятность развития осложнений. Среди других методик часто используют лекарственный электрофорез с антибактериальными препаратами, лазерную терапию, индуктотермию, лечебную гимнастику, УВЧ-терапию.
Хирургическое удаление изъязвлённых участков кожных покровов и хрящей проводится только при риске вторичного инфицирования. При выраженном обезображивании для восстановления внешнего вида впоследствии могут быть использованы пластические операции по пересадке кожных лоскутов и хрящевых тканей. С их помощью восстанавливают целостность носовой перегородки, формируют ушные раковины, иссекают деформирующие рубцы.
Прогноз и профилактика
Туберкулёзная волчанка – хроническое заболевание. При своевременном выявлении и лечении прогноз благоприятный. Повторное возникновение болезни наблюдается только в случае нарушения схемы лечения или развития у микобактерий устойчивости к лекарственным препаратам. Профилактика туберкулёзной волчанки сводится к лечению основного заболевания, соблюдению правил личной безопасности при контакте с заражёнными (использование перчаток, масок) и укреплению иммунитета.
1. Клиническое наблюдение плоской формы туберкулезной волчанки/ Дегтярев О.В., Афанасьева М.А., Кирилюк И.А., Меснянкина О.А.// Российский журнал кожных и венерических болезней. – 2014.
3. Туберкулез кожи/ Потейко П.И., Крутько В.С., Шевченко О.С., Ходош Э. М. // Медицина неотложных состояний. – 2012 - №7-8 (46-47).
4. Туберкулез кожи: проблемы диагностики/ А.А. Кабулбекова, С.А. Оспанова, А.У. Омар, Ж.А. Сыздыкова// Вестник Казахского Национального медицинского университета. - 2012.
Что такое Скрофулодерма, или колликвативный туберкулез кожи -
Скрофулодерма, или колликвативный туберкулез кожи - это достаточно часто встречающаяся форма туберкулеза кожи, которая возникает только в детском и юношеском возрасте. Различают первичную и вторичную скрофулодерму. Первичная скрофулодерма может появиться на любом участке кожного покрова. Она чаще представляет собой одиночное поражение и заносится в кожу с током крови из пораженного туберкулезным процессом органа. Вторичная скрофулодерма встречается чаще, она возникает с пораженных туберкулезным процессом лимфатических узлов, реже - костей и суставов.
Патогенез (что происходит?) во время Скрофулодермы, или колликвативного туберкулеза кожи:
Процесс обычно располагается на боковых поверхностях шеи, около ушных раковин, в области челюсти, над и под ключицей, в подмышечных впадинах и вокруг суставов. Достаточно часто скрофулодерма сочетается с туберкулезом костей, суставов, легких, глаз и другими формами патологических поражений кожи (волчанка, бородавчатый туберкулез).
Симптомы Скрофулодермы, или колликвативного туберкулеза кожи:
Клинические проявления заключаются в том, что в глубине кожи и подкожной клетчатке появляются болезненные овальной формы узлы фиолетово-красного цвета и плотноватой консистенции. С течением времени эти узлы размягчаются, происходит их спаивание между собой, и из них образуются бугристые мягкие конгломераты, которые расплавляются и абсцедируют с образованием свищей и язв. Обычно язвы неглубокие, имеют неправильную форму, края их гладкие, мягкие, синюшного цвета, дно покрыто грануляциями и заполнено жидким, крошащимся творожистым содержимым. На месте язв при заживлении образуются обезображивающие рубцы.
Диагностика Скрофулодермы, или колликвативного туберкулеза кожи:
Диагноз ставится по типичной клинической симптоматике и результатам клинико-рентгенологического и гистологического исследований. У детей старшего возраста резко положительная реакция Манту, а у детей младшего возраста результаты реакции Манту могут быть различными. Скрофулодерму следует дифференцировать с сифилитическими гуммами, гуммозно-узловатой формой актиномикоза, хронической язвенной пиодермией и уплотненной эритемой Базена.
Сифилитические гуммы распадаются только по центру, после распада образуются язвы в форме кратера, окруженного валом плотного инфильтрата. Процесс протекает на фоне положительных серологических реакций, его исчезновение происходит при лечении бийохинолом. При актиномикозе в виде гуммозно-узловатой формы образуются крупные узлы полушаровидной формы, очень плотные, после их слияния между собой появляется сплошной деревянистой плотности инфильтрат.
В центре инфильтрата возникают размягчения с формированием свищей, из которых выделяется жидкий гной с желтоватыми крошковидными друзами. Хроническая язвенная пиодермия чаще бывает у взрослых. Она характеризуется появлением разнообразных поверхностных и глубоких гнойных воспалительных очагов, которые не имеют склонности располагаться у лимфатических узлов.
Первичную скрофулодерму (при расположении ее на голенях) дифференцируют с уплотненной эритемой Базена, которая имеет симметричное расположение в виде плоской инфильтрации, меньше изъязвляется, часто встречается у девушек в период полового созревания.
Лечение Скрофулодермы, или колликвативного туберкулеза кожи:
Прогноз
Легкие случаи излечиваются успешно. Заболевание обычно длится годами с ремиссиями. Если патология зашла далеко, до язвенного процесса, то прогноз менее благоприятный.
К каким докторам следует обращаться если у Вас Скрофулодерма, или колликвативный туберкулез кожи:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Скрофулодермы, или колликвативного туберкулеза кожи, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Раньше это заболевание имело название парша, которое в настоящее время не применяется. Это грибковое поражение известно с древнейших времен, оно было очень распространенным заболеванием. Со временем количество больных резко сократилось в связи с ростом культурного и материального благосостояния населения страны, ликвидацией безграмотности, диспансеризацией и широкой санитарно-просветительной работой.
Что провоцирует / Причины Фавуса:
Возбудителем является антропофильный гриб, который располагается внутри волоса и является эндотриксом.
Патогенез (что происходит?) во время Фавуса:
Заболевание малоконтагиозно. Имеется инкубационный период, который длится 2-3 недели. Болезнь имеет хроническое течение. Заразиться фавусом можно или при непосредственном контакте с больными, или через зараженные вещи, такие как белье, игрушки, одежда и т. д. Заражаются чаще дети, однако заболевание впервые может быть обнаружено и во взрослом возрасте, потому что ему не свойственно самоизлечение. Фавус в основном поражает волосистую часть головы, у 1/5 больных поражаются ногтевые пластинки и очень редко - гладкая кожа.
Способствуют заболеванию плохой уход за детьми, ослабленность организма детей, плохое питание, инфекционные болезни, желудочно-кишечные и эндокринные заболевания.
Симптомы Фавуса:
Существует четыре разновидности фавуса. Это фавус волосистой части головы, гладкой кожи, ногтей и висцеральный фавус.
- Фавус волосистой части головы
Имеет вид скутулярной, сквамозной (питириоидной) и импетигинозной форм. Типичной для фавуса является скутулярная форма, а сквамозная и импетигинозная формы для него атипичны. Очень характерна клиническая картина скутулярной формы. Патологический очаг представлен красноватыми пятнами с корками охряно-желтого цвета, вдавленными в центре. Эти элементы называются скутулами, или фавозными щитками. Они по внешнему виду напоминают перевернутое блюдечко и состоят из чистой культуры гриба с роговыми массами в небольшом количестве. Под скутулой после ее снятия часто находят рубцы или рубцовую атрофию кожи. Поражается вся волосистая часть головы, но по ее краю остается полоска здоровых волос. Волосы, пораженные фавусом, не обламываются, а истончаются и становятся серыми, тусклыми, теряется их естественный блеск, они как будто покрыты пылью и по виду напоминают паклю. Характерен специфический затхлый "амбарный" или "мышиный" запах от волос.
Сквамозная (питириоидная) форма характеризуется появлением застойных участков кожи с гиперемией и обильным мелкопластинчатым шелушением, как при резко выраженной себорее.
Импетигиозная форма фавуса проявляется образованием в устьях фолликулов волос пустул, которые при подсыхании образуют корки, напоминающие импетигиозные. При отсутствии лечения фавус длится месяцами и заканчивается рубцовой атрофией кожи головы. Остается лишь узкая каемка сохранившихся здоровых волос на границе с гладкой кожей.
Эта форма фавуса обычно является вторичной после поражения волосистой части головы. Очень редко выделяется как самостоятельное заболевание. При скутулярной форме фавуса гладкой кожи на ней образуются типичные скутулы (фавозные щитки), которые способны разрастаться и сливаться между собой. Процесс может быть ограниченным. Атипичные формы фавуса гладкой кожи характеризуются эритематозными очагами с шелушением, способными к периферическому росту и слиянию друг с другом (питириоидная форма). На гладкой коже фавозные элементы не оставляют рубцовой атрофии.
При фавусе ногтей ногтевые пластинки в процесс вовлекаются медленно. Начинается заболевание с образования в центре ногтя коричневого пятнышка или полоски желтого цвета. Они существуют довольно долго, постепенно расширяясь, и со временем захватывают всю ногтевую пластинку. Чаще поражаются ногти кистей. Разрушения ногтевых пластинок при фавусе незначительны.
- Висцеральный (внутренних органов) фавус
Встречается у истощенных, ослабленных лиц, которые страдают туберкулезной формой инфекции. Могут поражаться легкие, желудочно-кишечный тракт, оболочки и вещество мозга. Возбудителя при этой форме фавуса обнаруживают в мокроте, кале, спинномозговой жидкости и в пунктате лимфатических узлов.
Диагностика Фавуса:
Диагноз поставить при типичных формах несложно по характерным скутулам и поражению волос. Атипичные формы заболевания диагностировать немного сложнее. Окончательный диагноз ставится на основании микроскопического и культурального исследования
Лечение Фавуса:
Основное направление в лечении фавуса: специфическая общая и месттная терапия в сочетании с неспецифическими методами лечения (витамино- и иммунотерапия) в условиях стационара.
Медикаментозное лечение
Гризеофульвин в дозе 16 мг/кг ежедневно до l-го отрицательного анализа на грибы, затем через день 2 нед и еще 2 нед 2 раза в неделю, наружно различные антимикоотики (обычно 3-5% раствор йода в чередовании с серной мазью).
Прогноз при фавусе
Без лечения болезнь может продолжаться многие годы, иногда приводя к полному или почти полному рубцовому облысению. При висцеральных формах фавуса прогноз для жизни неудовлетворительный.
Возможные осложнения при фавусе. Развитие висцеральных форм фавуса (фавозная пневмония, перитонит), развитие на участках фавозной атрофии различных злокачественных опухолей и прежде всего спиналиомы (шиповидно-клеточного рака).
Профилактика Фавуса:
Члены семьи больного фавусом подлежат повторным тщательным осмотрам. У взрослых и пожилых людей возможны атипичные формы микоза. В населенных пунктах, где выявлен больной, ежегодно в течение 3 лет после обнаружения должны проводиться массовые повторные осмотры населения и дезинфекционные мероприятия в очаге.
К каким докторам следует обращаться если у Вас Фавус:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Фавуса, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

