Туберкулез легких и онкомаркеры
Обновлено: 22.04.2024
Комплексное лабораторное исследование, направленное на определение наличия злокачественного новообразования легких, степени его распространенности, оценки эффективности лечения и возможности развития рецидивов.
Синонимы русские
Рак легкого; злокачественные опухоли легкого; комплексное лабораторное обследование.
Синонимы английские
Lung cancer; comprehensive laboratory examination.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
- Исключить из рациона жирную пищу в течение 24 часов до исследования.
- Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 24 часов до исследования.
Общая информация об исследовании
К лабораторным маркерам рака легких относятся некоторые специфические вещества, определение которых позволяет предположить наличие злокачественного новообразования, степень его распространенности и оценить проводимое лечение. Это опухолевые маркеры, которые чаще всего являются сложными белками или пептидами, гликопротеинами. Они синтезируются опухолевыми клетками или окружающими опухоль нормальными клетками в повышенных концентрациях.
Раковый эмбриональный антиген (РЭА) является гликопротеином и относится к классу онкоэмбриональных маркеров. Преимущественно синтезируется в органах желудочно-кишечного тракта плода, а после рождения его уровень резко снижается. Он также обнаруживается в тканях органов пищеварения и у взрослых людей, но в значительно меньшем количестве. Определение уровня РЭА используется для диагностики ряда злокачественных опухолей. К ним относятся рак толстой и прямой кишки, поджелудочной железы, легкого, молочной железы. В большинстве случаев РЭА является показателем аденогенных опухолей, в частности аденокарциномы и крупноклеточного рака легкого. Его определение используется в составе комплексной диагностики для определения стадии заболевания, оценки эффективности лечения у больных с раком легкого с исходно повышенным уровнем РЭА, для мониторинга возможности развития рецидивов рака. Следует отметить, что концентрация РЭА увеличивается у 20-50 % больных с доброкачественными заболеваниями кишечника, поджелудочной железы, печени и легких, при пневмонии, бронхитах, туберкулезе, эмфиземе, муковисцидозе, а также при некоторых аутоиммунных заболеваниях. Показатель повышается при обострении болезни, но в случае улучшения самочувствия возвращается к норме. При злокачественном же процессе уровень РЭА неуклонно растет на протяжении всего периода заболевания.
Антиген плоскоклеточной карциномы (SCCA) является гликопротеином с молекулярной массой 48 кДа и маркером плоскоклеточного рака. В норме небольшое количество антигена вырабатывается внутри клеток эпителия кожи, шейки матки, анального канала и не высвобождается во внеклеточное пространство. При плоскоклеточном раке отмечается увеличение секреции антигена опухолевыми клетками, что, возможно, играет роль в процессах инвазии и метастазирования карциномы. Повышение концентрации антигена может отмечаться при плоскоклеточном раке шейки матки, пищевода, легкого, влагалища. У больных плоскоклеточным раком легкого чувствительность показателя составляет 50-60 %, а специфичность около 80 %. Определение данного маркера может быть использовано для оценки эффективности лечения у больных с раком легкого с исходно повышенным уровнем SCCA и для мониторинга больных плоскоклеточным раком для доклинического выявления рецидивов заболевания. Показатель может быть повышен при некоторых доброкачественных заболеваниях кожи, при туберкулезе.
Нейронспецифическая энолаза (НСЕ/NSE) – это одна из структурных разновидностей фермента энолазы, участвующего в процессах гликолиза. У плода он обнаруживается в клетках нервной и легочной ткани, у взрослых людей – преимущественно в нейроэндокринных образованиях. Повышение NSE часто наблюдается при мелкоклеточном раке легкого, а также при медуллярном раке щитовидной железы, феохромоцитоме, нейроэндокринных опухолях кишечника и поджелудочной железы и нейробластоме. Мелкоклеточный рак легкого (МКРЛ) по сути является анапластическим процессом и обладает нейроэндокринными свойствами. Например, для этого вида рака характерна секреция адренокортикотропного гормона (АКТГ), антидиуретического гормона (АДГ), а также нейронспецифической энолазы. Другие виды рака легкого объединяются под общим названием немелкоклеточный рак легкого (НМРЛ). Эта группа заболеваний, в отличие от МКРЛ, не обладает нейроэндокринными свойствами, и для нее не характерна продукция избыточного количества NSE. Данный маркер обладает высокими показателями чувствительности (44-87 % в зависимости от стадии заболевания) и специфичностью для мелкоклеточного рака легкого. Его определение рекомендуется для дифференциальной диагностики опухолей легкого и для оценки эффективности лечения. Данный лабораторный показатель оказывается особенно полезным, когда рутинные методы диагностики не могут быть выполнены из-за тяжести заболевания или сопутствующей патологии.
Раковый антиген СА 19-9 является высокомолекулярным гликопротеином, который в норме вырабатывается клетками эпителия желудочно-кишечного тракта. Его уровень повышается практически у всех пациентов с опухолями желудочно-кишечного тракта и особенно поджелудочной железы.
Раковый антиген СА 72-4 – это высокомолекулярный муциноподобный гликопротеин, который вырабатывается во многих тканях плода и в норме практически не обнаруживается у взрослого человека. Производство СА 72-4 увеличивается практически у всех пациентов со злокачественными опухолями железистого генеза, особенно при раке желудка, муцинозном раке яичников. Уровень представленных маркеров может быть повышен при опухолях иной локализации: колоректальном раке, раке легких, а также заболеваниях печени (гепатитах и циррозе), доброкачественных опухолях яичников, воспалительных заболеваниях желудочно-кишечного тракта. Они являются неспецифичными показателями и могут использоваться в качестве дополнительных маркеров злокачественных процессов в комплексной диагностике рака легких.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Заболевание излечимо, но лечение занимает длительное время. Огромное значение имеет ранняя диагностика туберкулеза - чем скорее он будет выявлен, тем меньше осложнений вызовет.
Причины появления туберкулеза
Туберкулез передается воздушно-капельным и воздушно-пылевым путями. Микобактерии находятся в мельчайших каплях, которые больной туберкулезом выделяет при разговоре, кашле, чихании и т.д.
Количество людей, инфицированных бактериями туберкулеза, составляет примерно 25–30%. Но заболевает только каждый десятый из них.
Выделяет микобактерии не каждый больной туберкулезом, а только тот, у кого происходит распад легочной ткани и бактериовыделение (в просторечии – открытая форма туберкулеза). Получить дозу микобактерий можно, даже не контактируя непосредственно с больным человеком, так как они способны оседать на частичках пыли и оставаться на ней при благоприятных условиях до 18 дней.
Дети чрезвычайно восприимчивы к инфекциям, а отсутствие прививок приводит к тому, что, встретив туберкулезную палочку, организм не распознает ее как чужеродный агент и не выделяет антитела для борьбы с инфекцией, а вместо этого дает бактериям возможность беспрепятственно проникнуть в легкие.
Среди взрослого населения в группу риска по заражению туберкулезом входят:
- пожилые люди,
- лица, страдающие хроническими заболеваниями (такими, как сахарный диабет, аутоиммунные заболевания),
- люди с онкологическими заболеваниями,
- люди, принимающие иммуносупрессивные препараты,
- пациенты, перенесшие тяжелые операции,
- курильщики.
- Первичный туберкулезный комплекс. Возникает при первичном заражении туберкулезом и встречается, как правило, среди детей. Протекает без выраженных симптомов, рентгенологически напоминает пневмонию, поэтому диагностика затруднена, не заразен. Небольшой очаг в большинстве случаев закрывается капсулой, и болезнь дальше не развивается.
- Туберкулез внутригрудных лимфатических узлов. Характеризуется распространением туберкулезных очагов в обоих легких и поражением лимфоузлов.
- Диссеминированный туберкулез легких. По всей поверхности легких образуются крошечные воспалительные бугорки. Может быть острым или хроническим, протекает тяжело (с лихорадкой, интоксикацией) и волнообразно.
- Очаговый туберкулез легких. В легком образуется от одного до нескольких воспалительных очагов не более 1 см в диаметре. Может протекать бессимптомно или с невысокой температурой, недомоганием.
- Инфильтративный туберкулез легких. Является одним из осложнений очагового туберкулеза. Протекает тяжело, с длительной лихорадкой, потерей веса, кашлем, может наблюдаться кровохарканье.
- Казеозная пневмония. Тяжелая форма легочного туберкулеза, развивается остро, с тяжелой интоксикацией, лихорадкой. Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом.
- Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
- Кавернозный туберкулез легких. Тяжелая форма туберкулеза, при которой происходит деструкция легочной ткани и образуются большие каверны (полости) в легком. Возникает как осложнение других форм туберкулеза.
- Фиброзно-кавернозный туберкулез легких. Является завершающим этапом кавернозного туберкулеза, когда окончательно формируется полость в легком.
- Цирротический туберкулез легких. Последняя стадия туберкулеза легких, характеризуется замещением легочной ткани на рубцовую. Встречается в 0,1-8% случаев, в основном у нелеченых или неправильно леченых пациентов. Для формирования данной формы требуются годы болезни.
- Туберкулезный плеврит. Воспалительный процесс поражает оболочку легких – плевру. Может развиться как осложнение туберкулеза легких или как самостоятельное заболевание, особенно у молодых людей.
- Туберкулез бронхов, трахеи, верхних дыхательных путей.
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких.
- с выделением микобактерий туберкулеза (МБТ+);
- без выделения микобактерий туберкулеза (МБТ–).
- Выраженная слабость, утомляемость, хроническая усталость.
- Бессонница, ночные кошмары.
- Снижение аппетита и потеря массы тела.
- Ночная потливость (она может быть настолько сильной, что больному приходится менять постельное белье).
- Повышение температуры тела, в основном до субфебрильных значений, то есть не выше 37,5°С. Температура держится постоянно и сопровождается ознобом.
- Кашель. Сначала больных беспокоит сухой кашель, но по мере прогрессирования заболевания появляется мокрота.
- Кровохарканье. Характерно для более поздних стадий туберкулеза.
- Боль в грудной клетке. Возникающая при кашле боль свидетельствует о вовлечении плевры в патологический процесс.
- Сильная одышка.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (с целью выявления воспалительного процесса).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Определение ДНК возбудителей туберкулеза: комплекса микобактерий: M. tuberculosis, M. bovis, M. bovis BCG, M. microti, M. africanum в мокроте, смывах с бронхов, лаважной жидкости методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени. Туберкулёз (от лат. tubercul.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Диагностический тест с постановкой внутрикожной пробы для всех возрастных групп с целью диагностики туберкулезной инфекции.
Туберкулез – инфекционное хроническое заболевание, вызываемое микобактериями туберкулеза (Mycobacterium tuberculosis complex). Активный туберкулез развивается приблизительно у 10% людей, инфицированных M. tuberculosis. В остальных случаях благодаря иммунной системе происходит элиминация возбуд.
Лечение туберкулеза легких
Успех лечения во многом зависит от ранней диагностики заболевания. Терапия туберкулеза длительная и составляет от 4 месяцев до нескольких лет.
Самостоятельное прекращение приема лекарств, пропуск или уменьшение дозировки могут вызвать резистентность, то есть устойчивость микобактерий к антибиотикам.
Во время лечения необходимо отказаться от курения и употребления алкоголя.
Терапия туберкулеза подразумевает комбинацию нескольких антибактериальных препаратов. В основном все лекарства принимают в таблетированной форме, однако в начале заболевания или при тяжелом течении требуется их внутривенное введение.
Лечение туберкулеза осуществляется как дома, так и в специализированном стационаре. Госпитализация показана при первичном обнаружении туберкулеза, для лечения тяжелых форм туберкулеза и для хирургического лечения туберкулеза легких.
Во время терапии туберкулеза очень важно полноценно питаться, получая с пищей необходимое количество калорий, витаминов и питательных веществ.
Калорийность пищи должна быть на 10% выше, чем при обычном образе жизни. Молочные продукты, нежирное мясо, рыба, орехи богаты белком, который необходим для укрепления иммунитета. Обязательно нужно включать в меню овощи, зелень, цельнозерновые продукты. Следует избегать фастфуда, жирной, копченой пищи, сахара и сладких газированных напитков.
К неспецифическим осложнениям, характерным для многих легочных заболеваний, врачи относят кровохарканье, легочное кровотечение, спонтанный пневмоторакс. Спонтанный пневмоторакс – это попадание воздуха в плевральную полость вследствие повреждения ткани легкого. Наличие воздуха в плевральной полости сдавливает легкие и мешает нормальному процессу дыхания. Описаны случаи, когда к пневмотораксу приводит образование бронхоплевральных свищей.
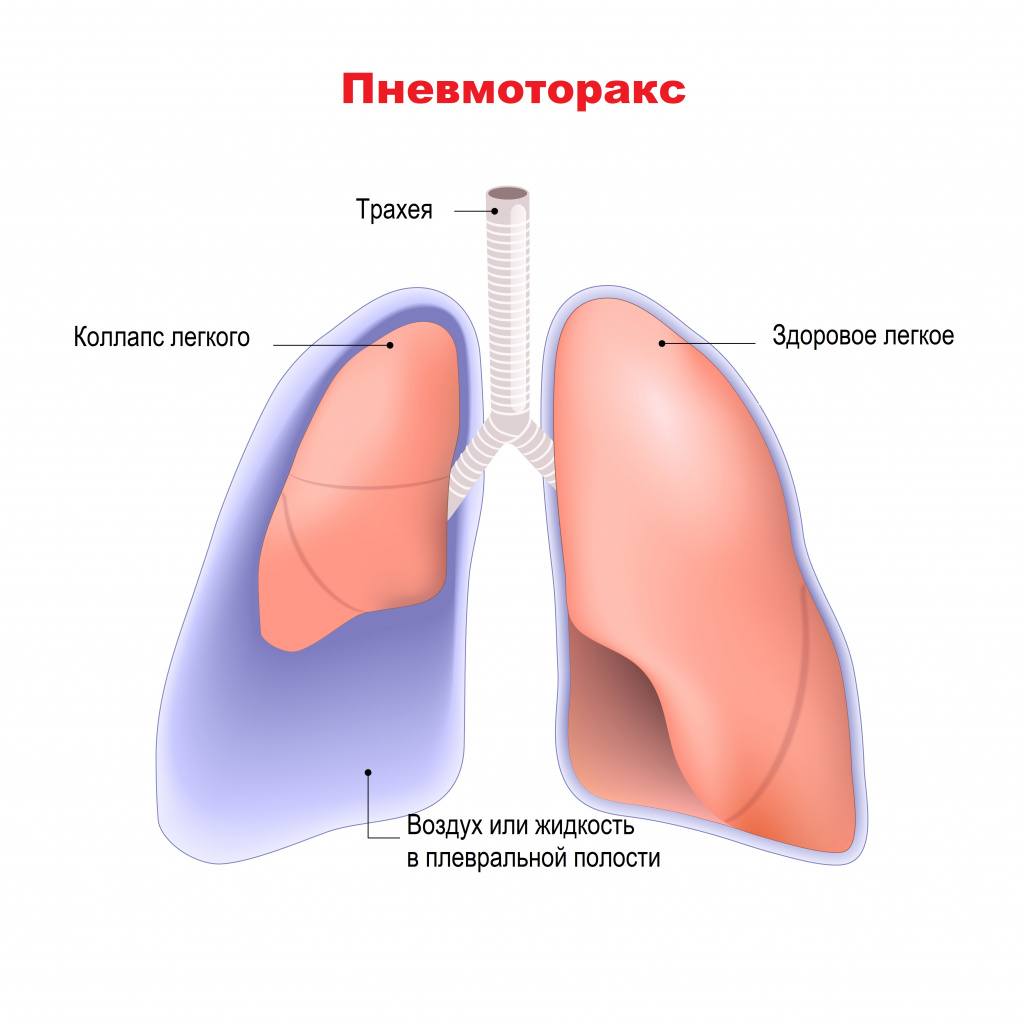
К редким, но грозным осложнениям относятся: ателектаз (спадение части легкого, которая перестает участвовать в газообмене и процессе дыхания), абсцесс легкого (образование гнойника в ткани легкого), амилоидоз внутренних органов (в результате длительного воспалительного процесса происходит нарушение белкового обмена, в органах начинает откладываться белок-амилоид, вследствие чего нарушается их нормальная работа), хроническая легочная недостаточность.
К специфическим осложнениям, характерным для туберкулеза легких, относятся: туберкулез бронхов, трахеи, гортани, корня языка; туберкулезный плеврит; туберкулезная эмпиема – скопление гноя в плевральной полости.
Профилактика туберкулеза легких
К специфической профилактике относится вакцинация.
Вакцину вводят внутрикожно, после чего формируется местный туберкулезный процесс, неопасный для общего здоровья. Впоследствии организм вырабатывает специфический иммунитет против микобактерий. Это значит, что привитой ребенок с хорошим поствакцинальным иммунитетом при встрече с микобактериями либо не инфицируется, либо переносит инфекцию в легкой форме.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Повторные вакцинации проводят в 7 и 14 лет.
Профилактика туберкулеза у взрослых включает ежегодную диспансеризацию с выполнением флюорографии легких.
- Карачунский М.А. Дифференциальная диагностика туберкулеза легких // Пульмонология и аллергология. – Т.1. – 2005. С. 6–9.
- Клинические рекомендации «Туберкулез у взрослых. Разраб.: Российское Общество Фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей. Разраб.: Российское Общество Фтизиатров. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез - это инфекционное заболевание, вызываемое микобактерией Коха – внутриклеточным паразитом из группы Mycobacterium tuberculosis complex, имеющей вид прямой или немного изогнутой палочки. Палочка Коха отличается высокой устойчивостью к различным изменениям в окружающей среде.
Развитию заболевания способствует ослабленный иммунитет - когда у бактерий есть все условия для размножения, они первоначально поражают легкие, затем попадают в кровь и заражают другие органы и ткани человеческого организма. Заболевание часто протекает в бессимптомной, или скрытой форме, но, как правило, заканчивается переходом в активную.
Причины появления туберкулеза
Путей заражения туберкулезом может быть несколько:
- воздушно-капельный (заражение происходит при контакте с больными туберкулезом легких в открытой форме);
- контактный;
- через продукты питания, воду;
- внутриутробный.
Инфицирование происходит обычно в детском и подростковом возрасте, а клинические проявления манифестируют спустя длительное время.
Туберкулез мочеполовой системы – вторая по распространенности форма внелегочного туберкулеза. Обычно эта форма заболевания представляет собой вторичный процесс. В органы мочеполовой системы возбудитель попадает гематогенным или лимфогенным путем. Как правило, микобактерии размножаются преимущественно в почках, мочевом пузыре и мочеточнике, реже – в простате, уретре, маточных трубах, эндометрии, яичниках, шейке матки и во влагалище.
Туберкулез костей и суставов характеризуется выраженными дистрофическими изменениями в тканях, окружающих туберкулезный очаг. Развиваются характерные для туберкулеза костей и суставов остеопороз и мышечная атрофия. Туберкулезный процесс в костной ткани часто локализуется в теле позвонков, эпифизарных отделах длинных трубчатых костей, в губчатых костях, и реже - в диафизарных отделах коротких и длинных трубчатых костей. Особенно тяжело протекает туберкулез позвоночника, приводя к переломам позвонков. Инфекционный процесс способен вызывать туберкулезный токсико-аллергический артрит (полиартрит Понсе), воспаление суставов (чаще всего поражаются плечевые, коленные и голеностопные суставы).
Туберкулез глаз – заболевание, которое поражает роговицу, сосудистую и сетчатую оболочки, конъюнктиву, склеру и дополнительные структуры глаза. Клинически различают туберкулезно-аллергический (повышенная чувствительность тканей глаз к возбудителю заболевания) и метастатический (проникновение микобактерий в сосудистую оболочку глаза гематогенным путем) туберкулез глаз. Заболевание характеризуется хроническим, часто рецидивирующим течением, нередко приводящим к снижению зрительной функции. Болеют преимущественно лица молодого и среднего возраста. Женщины более предрасположены к развитию данной патологии.
Другие формы внелегочного туберкулеза: туберкулез перикарда, кожи, органов пищеварительной системы, брюшины, печени, селезенки, поджелудочной железы, крупных сосудов возникает крайне редко.
Классификация заболевания
Выделяют три разновидности туберкулеза:
- туберкулезная интоксикация в детском возрасте и у подростков;
- туберкулез органов дыхательной системы;
- туберкулез внелегочной системы (остальных систем организма).
По классификации ВОЗ к внелегочным формам относят туберкулез плевры, бронхов, гортани и внутригрудных бронхолегочных лимфоузлов при условии, если в процесс не вовлечена паренхима легких.
В России и по рекомендациям ВОЗ принято считать туберкулез легких ведущей формой, поэтому, если у пациента диагностируют эту локализацию, всеми прочими локализациями пренебрегают.
Распространенность поражения определяется числом пораженных органов и систем, в соответствии с которым выделяют:
- локальный (ограниченный) туберкулез — наличие одного очага в пораженном органе;
- распространенный процесс — поражение, при котором в одном органе имеется несколько очагов (зон) туберкулезного воспаления;
- множественное поражение системы — поражение туберкулезом нескольких органов одной системы;
- сочетанный туберкулез — поражение двух и более органов, относящихся к разным системам. Частные формы сочетанного туберкулеза: генерализованный (активный туберкулез разных органов и систем) и полиорганный (сочетание в разных органах активного и неактивного процессов).
Туберкулезные микобактерии размножаются медленно, поэтому симптоматика проявляется лишь спустя длительное время.
Выявить внелегочную туберкулезную инфекцию довольно сложно, потому что ее симптоматика является смазанной. Но для всех форм внелегочного туберкулеза характерны общие неспецифические симптомы туберкулезной интоксикации:
- общая слабость, потливость;
- вялость, усталость;
- повышение температуры тела;
- боль в области пораженного участка;
- резкая потеря веса.
При туберкулезном лимфадените:
- покраснение кожи, болезненность и отек в области патологического лимфоузла;
- увеличение периферических лимфоузлов;
- формирование свищевых ходов.
- слабость или затруднение движения в нижних конечностях, изменение походки;
- боль, отек, ограничение подвижности суставов;
- наличие свища с серозно-гнойным отделяемым и/или туберкулезных абсцессов;
- наличие опухолевидных образований;
- деформация скелета;
- парезы и параличи конечностей.
- боль в пояснице, почечная колика;
- частые, болезненные, малопродуктивные позывы к мочеиспусканию;
- кровь в моче;
- постоянная или схваткообразная боль внизу живота;
- нарушение менструального цикла (у женщин);
- воспаление предстательной железы и придатка яичка (у мужчин).
- снижение аппетита и потеря веса;
- ощущение вздутия живота;
- дисфункция кишечника, диарея;
- боль в области живота;
- кровь в кале;
- кишечные свищи, кишечная непроходимость;
- острый перитонит.
- рвота, не связанная с приемом пищи;
- бессонница;
- сильная головная боль;
- раздражительность, апатия;
- невротические реакции, судороги;
- ригидность затылочных мышц;
- асимметрия лица, нарушение речи, параличи, ухудшение зрения.
- плотные на ощупь подкожные узелковые образования, которые, увеличиваясь, формируют язвы и свищи;
- кожные высыпания.
Основные методы диагностики туберкулеза.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Рак легкого - это опухоль, которая развивается из ткани, выстилающей изнутри поверхность бронхов, бронхиол и слизистых бронхиальных желез, — эпителия. С начала ХХ века заболеваемость раком легкого (РЛ) выросла в несколько десятков раз, особенно этот рост заметен в индустриально развитых странах, где в структуре онкологической заболеваемости рак легкого занимает первое место.
В России за последние 10 лет заболевание имеет тенденцию к снижению, но все же ежегодно диагностируют более 50 тыс. новых случаев, и по-прежнему заболевание находится на 1-м месте (12%) среди всех злокачественных новообразований.
Выявить рак легких на самых ранних стадиях достаточно сложно, поскольку часто его симптомы сходны с симптомами респираторной инфекции или вообще отсутствуют.
Причины появления рака легкого
Рак легкого, ка ни одно другое онкологическое заболевание, имеет очевидную связь с факторами окружающей среды, условиями трудовой деятельности и вредными привычками. Многие химические вещества и их соединения оказывают канцерогенное действие на легочную ткань – среди них ароматические углеводороды, входящие в состав продуктов термической обработки угля и нефти, ряд простых органических веществ (хлорметиловые эфиры, винилхлорид и др.), некоторые металлы (мышьяк, хром, кадмий). Отмечается повышенная заболеваемость РЛ у рабочих деревообрабатывающей, металлургической промышленности, асбестоцементного и фосфатного производств, у водителей автотранспорта. Ни для кого не секрет, что в группе риска находятся заядлые курильщики.
Однако около 10% больных раком легких никогда не работали на вредном производстве и не курили. Поэтому причины, влияющие на развитие различных видов рака легких, пока еще до конца не изучены.
Повышенный риск заболеть раком легкого отмечается у пациентов с хронической обструктивной болезнью легких (ХОБЛ), пневмофиброзом (изменением легочной ткани, как правило, после воспалительного процесса, когда нормальная ткань замещается соединительной).
Учитывается и генетическая предрасположенность, если в семье были близкие родственники, заболевшие раком легких.
- плоскоклеточный рак;
- мелкоклеточный рак (самый злокачественный, характеризуется плохим прогнозом - встречается в 20% случаев рака легкого, в основном у курильщиков);
- аденокарцинома (этот вид рака распространен среди женщин и некурящих);
- крупноклеточный (самый редко встречающийся тип рака легкого);
- смешанный рак.
- 0 стадия – раковые клетки обнаруживаются только в верхних слоях, выстилающих дыхательные пути.
- I стадия – опухоль до 3 см, располагается в одном сегменте легкого или в пределах бронха, без метастазов.
- II стадия – опухоль до 5 см, располагается в одном сегменте легкого или в пределах бронха, обнаруживаются единичные метастазы в легочные и бронхолегочные лимфоузлы.
- III стадия – опухоль больше 5 см с переходом на соседнюю долю легкого или прорастанием в соседний или главный бронх, метастазы обнаруживаются в лимфатических узлах рядом с трахеей.
- IV стадия – опухоль выходит за пределы легкого с распространением на соседние органы и обширными местными и отдаленными метастазами в головной мозг, печень, кости, почки, надпочечники, присоединяется воспаление оболочки, покрывающей легкие, – плеврит и/или перикардит – воспаление оболочки сердца.
- потеря аппетита и потеря веса;
- хрипота в голосе;
- частые инфекции органов грудной клетки, такие как бронхит или пневмония;
- затяжной, как правило, сухой и надсадный кашель, который никак не проходит; мокрота появляется в случае закупорки бронхов или присоединения инфекции;
- одышка;
- необъяснимые головные боли;
- хрипы в легких;
- утолщение кончиков пальцев;
- припухлость суставов;
- при новообразовании верхушки легкого присутствует триада симптомов: опущение века, сужение зрачка и западение глазного яблока со стороны пораженного легкого.

Диагностика
Диагностика заболевания начинается с тщательного осмотра пациента, пальпации лимфоузлов, сбора жалоб и истории болезни. Врач обязательно интересуется стажем курения, если у пациента есть или ранее была эта вредная привычка. Для постановки диагноза требуются следующие лабораторные и инструментальные обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Выявление в сыворотке крови растворимых фрагментов цитокератина 19 (CYFRA 21-1), используемое для диагностики, оценки прогноза и контроля лечения немелкоклеточного рака легкого (НМРЛ), а также некоторых других злокачественных новообразований.
Синонимы русские
Растворимые фрагменты цитокератина 19, онкомаркер CYFRA 21-1.
Синонимы английские
C-terminus of cytokeratin 19, CK19 soluble fragments, CYFRA 21-1, CYFRA, Cyfra 21.1.
Метод исследования
Электрохемилюминесцентный иммуноанализ (ECLIA).
Диапазон определения: 0,1 - 1000 нг/мл.
Единицы измерения
Нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Цитокератин 19 – это один из белков цитоскелета эпителиоцитов, относящийся к промежуточным филаментам (нитевидным структурам). Под воздействием фермента каспазы-3 в результате апоптоза цитокератин 19 и его растворимые компоненты (C-terminus of cytokeratin 19, CYFRA 21-1, CYFRA) попадают в кровь, где могут быть измерены с помощью лабораторных методов. Повышение концентрации CYFRA 21-1 в сыворотке крови наблюдается при некоторых злокачественных новообразованиях эпителиального происхождения: раке легкого, толстой кишки, молочной и щитовидной железы и некоторых других.
Обнаружение в сыворотке крови CYFRA 21-1 наиболее характерно для пациентов с немелкоклеточным раком легкого (НМРЛ) и особенно с одной из его разновидностей – плоскоклеточным раком легкого. Исследование CYFRA 21-1 может быть использовано для дифференциальной диагностики мелкоклеточного рака легкого (МКРЛ) и НМРЛ. Концентрация CYFRA 21-1 повышается у 57-59 % пациентов с НМРЛ и реже при МКРЛ. Наибольшей чувствительностью исследование CYFRA 21-1 обладает в отношении плоскоклеточного рака легкого. Выявление при этом дополнительного онкомаркера – антигена плоскоклеточной карциномы (SCCA) также свидетельствует в пользу диагноза "НМРЛ".
Существует прямая зависимость между уровнем CYFRA 21-1 и размером опухоли. В связи с этим анализ на CYFRA 21-1 используется для оценки прогноза НМРЛ. Высокая концентрация CYFRA 21-1 до начала химиотерапии – неблагоприятный признак. Значительное (более 27 %) снижение концентрации CYFRA 21-1 на фоне лечения отражает хороший ответ на терапию.
Наряду с определением таких онкомаркеров, как CA 19-9 и раковый эмбриональный антиген (РЭА), исследование CYFRA 21-1 может быть использовано для диагностики, оценки прогноза и контроля лечения рака толстой кишки. При аденокарциноме толстой кишки уровень этого онкомаркера повышен, при этом наиболее высокие уровни характерны для крупных опухолей. При этом пациенты с незначительным повышением концентрации CYFRA 21-1 лучше реагируют на терапию цитостатическими препаратами.
Исследование CYFRA 21-1 также может быть использовано для определения тактики лечения метастатического дифференцированного рака щитовидной железы. Высокая концентрация этого онкомаркера характерна для агрессивного рака щитовидной железы, устойчивого к терапии радиоактивным йодом. Наиболее часто повышенные уровни CYFRA 21-1 наблюдаются при папиллярной карциноме щитовидной железы.
Повышение концентрации CYFRA 21-1 удается выявить у 65 % женщин с метастазами рака молочной железы. Чувствительность исследования этого онкомаркера в отношении рака молочной железы превосходит чувствительность РЭА или СА 15-3. Комбинация анализов наCYFRA 21-1, РЭА и СА 15-3 позволяет достичь чувствительности около 90 %. Высокий уровень CYFRA 21-1 до начала лечения является неблагоприятным прогностическим признаком.
Необходимо помнить, что наличие CYFRA 21-1 не всегда указывает на имеющееся злокачественное новообразование. Повышение уровня этого онкомаркера также может наблюдаться при различных доброкачественных состояниях (хроническая почечная недостаточность, фиброз легких, заболевания гепатобилиарной системы), поэтому результат исследования следует оценивать с учетом дополнительных данных.
Для чего используется исследование?
- Для диагностики, оценки прогноза и контроля лечения немелкоклеточного рака легкого, аденокарциномы толстой кишки и аденокарциномы молочной железы.
- Для определения тактики лечения метастатического рака щитовидной железы.
Когда назначается исследование?
- При симптомах рака легкого: кашель, кровохарканье, одышка, признаки сдавливания опухолью окружающих структур (осиплость голоса, трудности с глотанием), паранеопластических синдромов (гиперкальциемия, кушингоид, синдром Ламберта – Итона).
- При симптомах рака толстой кишки: железодефицитная анемия, ректальное кровотечение, боли в области живота, запоры или диарея.
- При подозрении на рак молочной железы.
- При планировании тактики лечения метастатического рака щитовидной железы.
Что означают результаты?
Изолированное использование исследования в целях скрининга и диагностики онкологических заболеваний недопустимо. Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. Диагностика любого заболевания строится на основании разностороннего обследования с использованием различных, не только лабораторных методов и осуществляется исключительно врачом.
Референсные значения: 0 - 3,3 нг/мл.
Причины повышенного уровня цитокератина CYFRA 21-1:
- немелкоклеточный рак легкого;
- аденокарцинома толстой кишки;
- метастазы рака молочной железы;
- метастатическая аденокарцинома щитовидной железы;
- мелкоклеточный рак легкого;
- интерстициальные болезни легких; ;
- туберкулез;
- перитонеальный диализ и гемодиализ;
- диабетическая нефропатия;
- хроническая почечная недостаточность; и другие заболевания гепатобилиарной системы;
- плеврит;
- перикардит.
Что может влиять на результат?
- Степень повышения концентрации CYFRA 21-1 зависит от размера опухоли при немелкоклеточном раке легкого и раке толстой кишки.
- Из-за химиотерапии результат анализа может быть отрицательным.
Важные замечания
- Положительный результат исследования не всегда указывает на наличие злокачественного новообразования.
- Исследование не используется для скрининга злокачественных новообразований.
- Результат анализа следует интерпретировать с учетом дополнительных клинических, лабораторных и инструментальных данных.
Также рекомендуется
Кто назначает исследование?
Онколог, пульмонолог, эндокринолог, гастроэнтеролог, хирург, врач общей практики.
Читайте также:

