Туберкулез сифилис актиномикоз челюстно лицевая область
Обновлено: 24.04.2024
Воспалительные болезни, вызванные специфическими возбудителями в челюстно-лицевой области: лучистым грибом, бледной трепонемой, микобактериями туберкулеза. Морфологические изменения при актиномикозе, а также местные гипербластические изменения тканей.
| Рубрика | Медицина |
| Вид | доклад |
| Язык | русский |
| Дата добавления | 22.05.2013 |
| Размер файла | 24,4 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Специфические инфекции челюстно-лицевой области
В челюстно-лицевой области особую группу составляют воспалительные болезни, вызванные специфическими возбудителями: лучистым грибом, бледной трепонемой, микобактериями туберкулеза. Заболевания, вызванные этими возбудителями (актиномикоз, сифилис, туберкулез), принято выделять в группу специфических воспалительных процессов.
Актиномикоз, или лучисто-грибковая болезнь, инфекционное заболевание, возникающее в результате внедрения в организм актиномицетов (лучистых грибов). Заболевание может поражать все органы и ткани, но чаще (80-85% случаев) челюстно-лицевую область.
Патологическая анатомия. В ответ на внедрение в ткани лучистых грибов образуется специфическая гранулема. Непосредственно вокруг колоний лучистого гриба - друз актиномицетов скапливаются полинуклеары и лимфоциты. По периферии этой зоны образуется богатая тонкостенными сосудами малого калибра грануляционная ткань, состоящая из круглых, плазматических, эпителоидных клеток и фибробластов. Здесь же изредка обнаруживаются гигантские многоядерные клетки. Характерно наличие ксантомных клеток. В дальнейшем в центральных отделах актиномикозной гранулемы происходит некробиоз клеток и их распад. При этом макрофаги устремляются к колониям друз лучистого гриба, захватывают кусочки мицелия и с ними мигрируют в соседние со специфической гранулемой ткани. Там образуется вторичная гранулема. Далее подобные изменения наблюдаются во вторичной гранулеме, образуется третичная гранулема, и т.д. Дочерние гранулемы дают начало диффузным и очаговым хроническим инфильтратам. По периферии специфической гранулемы грануляционная ткань созревает и превращается в фиброзную. При этом уменьшается количество сосудов и клеточных элементов, появляются волокнистые структуры, образуется плотная рубцовая соединительная ткань. Морфологические изменения при актиномикозе находятся в прямой зависимости от реактивности организма - факторов специфической и неспецифической его защиты. Это обусловливает характер тканевой реакции - преобладание и сочетание экссудативных и пролиферативных изменений. Немаловажное значение имеет присоединение вторичной гноеродной инфекции. Усиление некротических процессов, местное распространение процесса нередко связаны с присоединением гнойной микрофлоры. Клиническая картина болезнь зависит от индивидуальных особенностей организма, определяющих степень общей и местной реакции, а также от локализации специфической гранулемы в тканях челюстно-лицевой области.
Нередко общее гипергическое хроническое течение сочетается с местными гипербластическими изменениями тканей, выражающимися в рубцовых изменениях тканей, прилежащих к лимфатическим узлам, аналогичных гипертрофии мышц, гиперостозному утолщению челюстей. В зависимости от клинических проявлений болезни и особенностей её течения, связанных с локализацией специфической гранулемы, нужно различать следующие клинические формы актиномикоза лица, шеи, челюстей и полости рта: 1) кожную, 2) подкожную, 3) подслизистую, 4) слизистую, 5) одонтогенную актиномикозную гранулему, 6) подкожно-межмышечную (глубокую), 7) актиномикоз лимфатических узлов, 8) актиномикоз периоста челюсти, 9) актиномикоз челюстей, 10) актиномикоз органов полости рта - языка, миндалин, слюнных желез, верхнечелюстной пазухи. (Классификация Робустовой Т.Г.) Хирургическое лечение актиномикоза заключается в: 1) удалении зубов, явившимися входными воротами инфекции; 2) хирургический обработке актиномикозных очагов в мягких и костных тканях, удалении участков избыточно новообразованной кости и в ряде случаев лимфатических узлов, пораженных актиномикозным процессом. Большое значение имеет уход за раной после вскрытия актиномикозного очага. Показаны её длительное дренирование, последующее выскабливание грануляций, обработка пораженных тканей 5% настойкой йода, введение порошка йодоформа. При присоединении вторичной гноеродной инфекции показано депонированное введение антибиотиков.
Туберкулез - это хроническая инфекционная болезнь, вызываемая mycobacterium tuberculosis. Туберкулез является трансмиссивным заболеванием. В последние годы заболевание челюстей, тканей лица и полости рта стало редким. Этиология. Возбудитель заболевания - mycobacterium tuberculosis, - тонкие, прямые или изогнутые палочки, длиной 1…10 мкм, шириной 0,2…0,6 мкм. Выделяют три вида туберкулезных бактерий: человеческий (вызывает 92% случаев заболевания), бычий (5% случаев) и промежуточный вид (3%). Патогенез. Источником распространения инфекции чаще является больной туберкулезом человек, реже заболевание передается алиментарным путем через молоко больных коров. В развитии туберкулеза большое значение имеет иммунитет и устойчивость человека к этой инфекции. Принято различать первичное и вторичное туберкулезное поражение. Первичное поражение лимфоузлов челюстно-лицевой области возникает при попадании микобактерий через зубы, миндалины, слизистую оболочку полости рта и носа, поврежденную кожу. Вторичное поражение возникает при локализации первичного аффекта в других органах или системах. Патологическая анатомия. Туберкулез может поражать любой орган или систему органов, оставаясь при этом общим заболеванием. В месте внедрения возбудителя образуется туберкулема - развивается банальное воспаление, в пролиферативной фазе приобретающее специфический характер. Вокруг воспалительного очага образуется вал из клеточных элементов, в котором кроме характерных для воспаления клеток присутствуют эпителоидные клетки, гигантские клетка Пирогова-Лангханса. В центре воспалительного очага формируется участок казеозного некроза. Другой специфической формой воспаления является бугорок (туберкулезная гранулема), морфологически сходный с туберкулемой. Клиническая картина. В челюстно-лицевой области выделяют поражение кожи, слизистых оболочек, подслизистой основы, подкожной клетчатки, слюнных желез, челюстей. Первичное поражение лимфатических узлов характеризуется их единичным появлением либо в виде спаянных в пакет. Лимфоузлы плотные, в динамике заболевания ещё более уплотняются, доходя до хрящевой или костной консистенции. У больных молодого возраста часто наблюдается распад узла с выходом наружу характерного творожистого секрета.
Вторичный туберкулезный лимфаденит является одной из наиболее распространенных форм этого патологического процесса.
Туберкулез кожи и подкожной клетчатки. Различают несколько клинических форм:
- Первичный туберкулез кожи (туберкулезный шанкр) - на коже образуются эрозии и язвы, имеющие уплотненное дно. Нагнаиваются региональные лимфоузлы. После заживления язв остаются деформирующие рубцы.
- Скрофулодерма - чаще всего формируется в непосредственной близости от туберкулезного очага в челюстях либо лимфоузлах, реже - при распространении инфекции от отдаленных очагов. Характерно развитие инфильтрата в подкожной клетчатке в виде узлов или их цепочки, а также слившихся гуммозных очагов. Очаги расположены поверхностно, покрыты атрофичной, истонченной кожей, Очаги вскрываются наружу с образованием единичных свищей или язв, а также их сочетаний. После вскрытия характерен ярко-красный или красно-фиолетовый цвет пораженных тканей. При отделении гноя образуется корка, закрывающая свищи или поверхность язвы. Процесс склонен к распространению на новые участки тканей. После заживления очагов на коже образуются характерные атрофичные рубцы звездчатой формы.
Диссимилированный милиарный туберкулез лица - возникновение на коже лица и шеи мелких безболезненных узелков красного или бурого цвета, которые могут изъязвляться и заживать с образованием рубца или без следа.
Розацеоподобный туберкулоид - на фоне розацеоподобной красноты и телеангиоэктазий возникают розовато-коричневые папулы, редко - с пустулами в центре. Вскрывшиеся пустулы покрываются коркой, заживают с образованием рубца.
Папулонекротический туберкулез. На коже образуются мягкие округлые папулы диаметром 2-3 мм, безболезненные, цианотично-бурой окраски. В центре папулы может образоваться пустула, содержащая некротические массы, подсыхающие в корку. Вокруг папулы наблюдается перифокальное воспаление. Поражение туберкулезом слюнных желез встречается относительно редко. Бактерии туберкулеза распространяются в железу гематогенно, лимфогенно или реже - контактным путем. Процесс чаще локализуется в околоушной железе, при этом может быть очаговое или диффузное поражение, при туберкулезе поднижнечелюстной железы - только диффузное.
Туберкулез челюстей возникает вторично, а также вследствие контактного перехода со слизистой оболочки полости рта. Соответственно этому различают: а) поражение кости при первичном туберкулезном комплексе; б) поражение кости при активном туберкулезе легких. Туберкулез челюстей наблюдается чаще при поражении легких. Он характеризуется образованием одиночного очага резорбции кости, нередко с выраженной периостальной реакцией. На верхней челюсти он локализуется в области подглазничного края или скулового отростка, на нижней - в области её тела или ветви.
Лечение больные туберкулезом челюстно-лицевой области проходят в специализированном стационаре. Общее лечение должно дополнятся местным: гигиеническим содержанием и санацией полости рта. Оперативные вмешательства проводят строго по показаниям: при клиническом эффекте лечения и отграничении местного процесса в полости рта, в костной ткани. Вскрывают внутрикостные очаги, выскабливают из них грануляции, удаляют секвестры, иссекают свищи и ушивают язвы или освежают их края для заживления тканей вторичным натяжением под тампоном из йодоформной марли. Зубы с пораженным туберкулезом периодонтом обязательно удаляют. Прогноз при своевременно проведенном общем противотуберкулезном лечении благоприятный. Профилактика. Применение современных методов лечения туберкулеза является основным в профилактике туберкулезных осложнений в челюстно-лицевой области. Следует проводить лечение кариеса и его осложнений, заболеваний слизистой оболочки и пародонта.
болезнь лицевой туберкулез актиномикоз
Актиномикоз (синонимы: лучистогрибковая болезнь; Aktinomykose - нем.; actinomycose - франц.) - хроническая болезнь, вызываемая различными видами актиномицетов. Характеризуется поражением различных органов и тканей с образованием плотных инфильтратов, которые затем нагнаиваются с появлением свищей и своеобразным поражением кожи.
Что провоцирует / Причины Шейно-лицевого актиномикоза:
Возбудители - различные виды актиномицетов, или лучистых грибов. Основными из них являются следующие: Actinomyces Israeli, Actinomyces bovis, Actinomyces albus, Ac. violaceus. Актиномицеты хорошо растут на питательных средах, образуя колонии неправильной формы, нередко с лучистыми краями. Патогенны для многих видов сельскохозяйственных и лабораторных животных. В патологическом материале встречаются в виде друз, которые представляют собой желтоватые комочки диаметром 1-2 мм. При микроскопии в центре друз обнаруживается скопление нитей мицелия, а по периферии - колбовидные вздутия. При окраске гематоксилиноозином центральная часть друзы окрашивается в синий цвет, а колбы в розовый. Встречаются друзы, у которых кайма из колбообразных клеток отсутствует. Актиномицеты чувствительны к бензилпенициллину (20 ЕД/мл), стрептомицину (20 мкг/мл), тетрациклину (20 мкг/мл), левомицетину (10 мкг/мл) и эритромицину (1,25 мкг/мл).
Эпидемиология. Актиномикоз распространен во всех странах. Им заболевают люди и сельскохозяйственные животные. Однако случаев заражения человека от больных людей или животных не описано.
Возбудители актиномикоза широко распространены в природе (сено, солома, почва и др.). Актиномицеты часто обнаруживают у здоровых людей в ротовой полости, зубном налете, лакунах миндалин, на слизистой оболочке желудочно-кишечного тракта. Имеют значение как экзогенный, так и эндогенный способы заражения.
Патогенез (что происходит?) во время Шейно-лицевого актиномикоза:
Наиболее частым является эндогенный путь инфекции. Актиномицеты широко распространены в природе, в частности на растениях, могут попадать с растениями в организм и находиться на слизистых оболочках в качестве сапрофита. Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта. На месте внедрения актиномицетов образуется инфекционная гранулема, которая прорастает в окружающие ткани. В грануляциях возникают абсцессы, которые, прорываясь, образуют свищи. Поражение кожи имеет вторичный характер.
В образовании нагноений играет роль и вторичная, преимущественно стафилококковая инфекция. Антигены лучистых грибов приводят к специфической сенсибилизации и аллергической перестройке организма (гиперсенсибилизация замедленного или туберкулинового типа), а также к образованию антител (комплементсвязывающие, агглютинины, преципитины и др.).
Симптомы Шейно-лицевого актиномикоза:
В подавляющем большинстве случаев актиномикотическая инфекция поражает лицо, шею или и то и другое вместе - так называемую шейно-лицевую область, однако цифры могут различаться в разных географических областях, в особенности в США.
Данные, собранные в Институте гигиены, университет Кельна, 1969-84 г, и в Институте медицинской микробиологии и иммунологии, университет Бонна, Германия, 1984-95 г.
Актиномикотическим поражениям часто предшествуют история кариеса и разрушения зуба, его удаления, перелома челюсти, периодонтального абсцесса, повреждения слизистой оболочки инородными телами (костные осколки, кости рыбы, остья травы или зерна) или нагноения миндалин. Следует помнить, что травматические факторы, местные или общие предрасполагающие условия - не обязательно имеют место во всех случаях или могут быть пропущены при сборе анамнеза.
При шейно-лицевом актиномикозе, по данным анализа 317 больных, наиболее часто в процесс были вовлечены следующие ткани: смежная с нижней челюстью (53.6 %), щека (16.4 %), подбородок (13.3 %), нижнечелюстная ветвь и угол (10.7 %), верхняя челюсть (5.7 %) и челюстной сустав (0.3 %). Другие участки, которые поражаются реже: шея, сосцевидный отросток, пазухи, околоушная железа, щитовидная железа, язык, губы, носовая перегородка и уши. Непосредственное поражение кости и региональных лимфатических узлов случается очень редко, однако периостит и посттравматический остеомиелит с наличием ферментирующих актиномицетов встречается не так редко (11.7 % случаев.
Первичные шейно-лицевые актиномикотические поражения представляют или острые, преимущественно одонтогенные, абсцессы, или очень острые формы панникулита, или как медленное формирующиеся твердые, красноватые или мертвенно бледные воспалительные инфильтраты. Принимая во внимание, что, хотя хронические инфильтраты обычно безболезненные, а острые формы инфекции - болезненные, они все могут вести к тризму жевательных мышц, когда процесс формируется вблизи височно-нижнечелюстного сустава.
Чтобы привести к быстрому и полному заживлению, только хирургического разреза и дренажа в подавляющем большинстве случаев бывает недостаточно. Острые и, особенно, хронические случаи имеют тенденцию не заживать без специфической терапии антибиотиками. В лучшем случае, имеет место временный регресс признаков, после чего через несколько недель или месяцев могут развиваться рецидивы. Чем более дольше сохраняются обе формы актиномикоза, тем скорее в обеих случаях развиваются аналогичные и очень характерные поздние признаки этого заболевания. Они включают: регресс и рубцевание центрального гнойного очага, прогрессирование твердых, безболезненных, мертвенно бледных инфильтратов на периферии, формирование многократных областей размягчения и формирования свищей. Последние появляются спонтанно или образуются в месте хирургического разреза и, вместе с многократными абсцессами, формируют в пораженной ткани многокамерную систему из полостей, которая плохо реагирует на обычную терапию, включая введение "стандартных" антибиотиков, и показывает явную тенденцию к рецидиву после временного регресса воспалительных признаков. Без лечения или при несоответствующем лечении шейно-лицевой актиномикоз медленно прогрессирует, даже через границы органа, и может стать угрожающим жизни при внедрении в полость черепа, средостение или при инвазии в крупные кровеносные сосуды. Выделения из свищей и гной из абсцессов обычно желтоватого цвета и по консистенции гуще серозного отделяемого и часто содержат частицы первоначально названные "друзы", или нередко упоминаемые как "серные гранулы".
Диагностика Шейно-лицевого актиномикоза:
В далеко зашедших случаях с образованием свищей и характерных изменений кожи диагноз затруднений не представляет. Труднее диагностировать начальные формы актиномикоза.
Некоторое значение для диагностики имеет внутрикожная проба с актинолизатом. Однако во внимание следует принимать лишь положительные и резко положительные пробы, так как слабоположительные внутрикожные пробы часто бывают у больных с заболеваниями зубов (например, при альвеолярной пиорее). Отрицательные результаты пробы не всегда позволяют исключить актиномикоз, так как у больных с тяжелыми формами они могут быть отрицательными вследствие резкого угнетения клеточного иммунитета; они всегда отрицательны у ВИЧ-инфицированных. Выделение культуры актиномицетов из мокроты, слизистой оболочки зева, носа не имеет диагностического значения, так как актиномицеты нередко обнаруживаются и у здоровых лиц. Диагностическое значение имеет РСК с актинолизатом, которая бывает положительной у 80% больных. Наибольшее диагностическое значение имеет выделение (обнаружение) актиномицетов в гное из свищей, в биоптатах пораженных тканей, в друзах, в последних иногда микроскопически обнаруживаются лишь нити мицелия. В этих случаях можно попытаться выделить культуру актиномицетов путем посева материала на среду Сабура.
Актиномикоз легких необходимо дифференцировать от новообразований легких, абсцессов, других глубоких микозов (аспергиллеза, нокардиоза, гистоплазмоза), а также от туберкулеза легких. Абдоминальный актиномикоз приходится дифференцировать от различных хирургических заболеваний (аппендицита, перитонита и пр.). Поражение костей и суставов - от гнойных заболеваний.
Диагноз человеческого актиномикоза в основном основан на выделении и идентификации причинных агентов, потому что клинические симптомы часто вводят в заблуждение и гистопатология и серология низкоспецифична и низкочувствительна. Присутствие друз, которые иногда придают гною внешний вид манной каши, должно инициировать поиск актиномицетов. Однако учитывая, что только 25% образцов актиномикотического гноя содержит эти гранулы, их отсутствие не исключает диагноз актиномикоза.
Забор и транспортировка патогенного материала.
Подходящий для бактериологического анализа актиномикоза патматериал - гной, выделения из свищей, бронхиальный секрет, грануляция и биоптаты. Во время забора следует принять предосторожности против загрязнения врожденной, относящейся к слизистой оболочке, микрофлорой. Во всех случаях, когда это возможно, гной или ткань должны быть получены чрескожной пункцией. Для диагностики торакального актиномикоза, бронхиальный секрет должен быть получен транстрахеально.
Исследование мокроты является недостоверным, поскольку она обычно содержит актиномицеты полости рта, включая патогенные разновидности. Трансторакальная чрескожная пункционная биопсия или чрескожная пункция подозрительных абдоминальных абсцессов - часто единственные средства получения удовлетворительных образцов патматериала для диагностики. Транспортировка образцов в бактериологическую лабораторию должна быть достаточно быстрой. Если длительная транспортировка неизбежна , нужно использовать специальные транспортные среды типа среды Стюарта, хотя ферментирующие актиномицеты менее восприимчивы к окислительному повреждению, чем строгие анаэробы.
Микроскопическое исследование
Когда присутствуют друзы, это позволяет быстро и сравнительно надежно поставить предварительный диагноз после осмотра при малом увеличении (д 100) актиномикотической гранулы, помещенной под покровное стекло и с внесенным в каплю 1% р-ром метиленового синего. Актиномикотические друзы проявляются как частички, подобные цветной капусте с неокрашенным центром и синей периферией, в которых лейкоциты и короткие нити, иногда с "дубинками", исходят от центра гранулы. Окрашенные по Граму мазки, полученные сдавлением гранул между двумя стеклами, показывают нитевидные, ветвящиеся, грам-положительные структуры, которые представляют патогенные актиномицеты, а также разнообразие других грам-отрицательных и грам-положительных бактерий, которые указывают на присутствие сопутствующих микроорганизмов. Наличие этих бактерий необходимо, чтобы отличить актиномикотические друзы от гранул, сформированных различными аэробными актиномицетами (Nocardia, Actinomadura, Streptomyces), которые никогда не содержат сопутствующую микрофлору. Прямая и непрямая иммунофлюоресценция для обнаружения специфических антител также может быть использована для определения разновидностей актиномицетов, находящихся в грануле, без выделения культуры.
Культуральная диагностика
Чтобы получить надежные результаты, целесообразно использовать прозрачные среды, чтобы чашки могли быть тщательно просмотрены с целью обнаружения характерных нитевидных колоний, и выращивать культуру, по крайней мере, 14 дней. Культуры могут быть исследованы каждые 2-3 дня без изменения анаэробных условий, еслис целью получения низкого кислородного потенциала используется метод Fortner (1928). Если используются анаэробные фляги или чашки, целесообразно сделать посев на две или три среды одновременно, чтобы исследовать их для определения роста актиномицетов после 3, 7 и 14 дней. Так как удаление чашек из анаэробной среды обычно останавливает дальнейший рост микроорганизмов, которым нужна длительная инкубация без изменений анаэробных условий.
Предварительные результаты культурального исследования получают через 2-3 дня, когда под микроскопом можно увидеть характерные паукообразные микроколонии A. israelii, A. gerencseriae или P. propionicum. Подтверждение предварительных микроскопических или ранних культуральных диагнозов однозначной идентификацией патогенной разновидности актиномицетов может занять 14 дней и более. Это необходимо, чтобы надежно выявить различия между ферментирующими актиномицетами и морфологически схожими контаминантами, полученные со слизистых оболочек больного, а также схожими аэробными актиномицетами родов Nocardia, Actinomadura и Streptomyces. Детальный бактериологический анализ сопутствующей микрофлоры также может быть полезен для выбора соответствующей терапии антибиотиками.
Молекулярные методы, типа генетических исследований или полимеразной цепной реакций (ПЦР), в настоящее время только разрабатываются и в будущем возможно смогут позволить осуществлять более быструю диагностику актиномикоза.
Серологическая диагностика
Актиномикотическая инфекция не обязательно стимулируют гуморальный иммунный ответ, который можно обнаружить имеющимися лабораторными методами. Однако ни один из из использованных методов при большом разнообразии использованных антигенов не обеспечил удовлетворительных результатов из-за проблем с чувствительностью и специфичностью (Holmberg, Nord и Wadstrмm 1975, Holmberg 1981, Persson и Holmberg 1985).
Лечение Шейно-лицевого актиномикоза:
Лучшие результаты дает сочетание этиотропной терапии (антибиотики) и иммунотерапии (актинолизат). При шейно-челюстно-лицевой форме назначают внутрь феноксиметилпенициллин по 2 г/сут и при длительности курса не менее 6 нед. Можно также назначать тетрациклин в больших дозах (по 0,75 г 4 раза в день в течение 4 нед или по 3 г в сутки лишь в первые 10 дней, а затем по 0,5 г 4 раза в сутки в течение последующих 18 дней). Эритромицин назначают по 0,3 г 4 раза в сутки в течение 6 нед. При абдоминальных формах и при актиномикозе легких назначают большие дозы бензилпенициллина (10 000 000 ЕД/сут и более) внутривенно в течение 1 - 1,5 мес с последующим переходом на фенокси-метилпенициллин в суточной дозе 2-5 г в течение 2-5 мес. При наслоении вторичной инфекции (стафилококки, анаэробная микрофлора) назначают длительные курсы диклоксациллина или антибиотики тетрациклиновой группы, при анаэробной инфекции - метронидазол. Для иммунотерапии актинолизат можно вводить подкожно или внутрикож-но, а также внутримышечно. Под кожу и внутримышечно вводят по 3 мл актинолизата 2 раза в неделю. На курс - 20-30 инъекций, длительность курса 3 мес. При абсцессе, эмпиеме проводят хирургическое лечение (вскрытие и дренирование). При обширных повреждениях легочной ткани иногда прибегают к лобэктомии. Из антибиотиков наиболее эффективными являются тетрациклины, затем идут феноксиметилпенициллин и менее эффективен эритромицин. Резистентных к этим антибиотикам штаммов актиномицетов не встречалось.
Прогноз. Без этиотропного лечения прогноз серьезный. При абдоминальном актиномикозе умирало 50% больных, при торакальном погибали все больные. Относительно легче протекал шейно-челюстно-лицевой актиномикоз. Все это обусловливает необходимость ранней диагностики и начала терапии до развития тяжелых анатомических повреждений. Учитывая возможность рецидивов, реконвалесценты должны находиться под длительным наблюдением (6-12 мес).
Профилактика Шейно-лицевого актиномикоза:
Гигиена полости рта, своевременное лечение зубов, воспалительных изменений миндалин и слизистой оболочки полости рта. Специфическая профилактика не разработана. Мероприятия в очаге не проводят.
К каким докторам следует обращаться если у Вас Шейно-лицевой актиномикоз:
Обязательные доктора:
- Дерматолог – для исключения патологии кожи.
- Стоматолог – для исключения патологии слизистой полости рта.
- Отоларинголог – для исключения патологии миндалин.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Шейно-лицевого актиномикоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Что такое остеомиелит челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дунаевской Н. В., стоматолога-ортопеда со стажем в 16 лет.
Над статьей доктора Дунаевской Н. В. работали литературный редактор Вера Васина , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
При острой форме остеомиелита в области повреждённого зуба возникает боль, которая усиливается при надавливании на челюсть. Наблюдается выраженный отёк, покраснение и припухлость, лицо становится несимметричным. Пациент жалуется на головные боли и общую слабость, температура тела повышается до 39 °C.
![Остеомилеит челюсти [19]](https://probolezny.ru/media/bolezny/osteomielit-chelyusti/osteomileit-chelyusti-19_s.jpg)
Распространённость
Острым и хроническим остеомиелитом болеют люди всех возрастов и обоих полов. Однако чаще заболевание встречается у мужчин, потому что они, как правило, несвоевременно обращаются за медицинской помощью [8] . Средний возраст пациентов составляет 39 лет [7] .
Выделяют следующие виды остеомиелита челюсти:
- Одонтогенные — развиваются из-за инфекции в зубе и составляют 74,2 % от всех случаев остеомиелита [18] .
- Травматические — возникают после травмы, например при переломе челюсти. Зачастую заболевание развивается, когда пациент обращается в больницу только на 7–10-й день после повреждения [5] .
- Гематогенные — инфекция попадает с током крови из какого-либо органа. Встречаются при хронических и острых инфекциях: скарлатине, дифтерии и хроническом тонзиллите.
Согласно статистике, 15 % больных остеомиелитом поступают в отделение в состоянии алкогольного опьянения и при опросе указывают на частый приём алкогольных напитков, 13 % сейчас или в прошлом употребляли наркотики, следовательно страдают иммунодефицитами.
У 45,7 % больных остеомиелитом, поступивших в стационар, выявлено обострение хронического процесса и нагноение мягких тканей, из которых 47,6 % случаев составляют флегмоны, а 52,4 % — абсцессы.
У 13 % пациентов с остеомиелитом челюсти выявляются гепатиты В и С, а у 2 % — ВИЧ-инфекция [5] .
Причины остеомиелита челюсти
- Позднее обращение к стоматологу — зуб долго болел, но дискомфорт подавлялся домашними методами лечения, например полосканиями с содой и солью.
- Хронические инфекционные и вирусные болезни: тонзиллит, синусит, гайморит и ангина.
- Инъекции или переливание крови, при которых инфекция может попасть в кровоток. В стоматологии часто применяют плазмолифтинг — в область слизистой оболочки дёсен инъекционно вводят обогащённую тромбоцитами плазму собственной крови пациента. При нарушении правил безопасности микробы могут попасть в кровоток.
- Травматизм, частые переломы и ранения.
- Туберкулёз и сифилис суставов.
- Аллергия.
- Иммунодефицит на фоне заболеваний или длительного приёма некоторых препаратов, например при химиотерапии.
- Стрессы, физическое и нервное истощение. При длительном стрессе нарушаются защитные функции организма и человек становится восприимчивым к инфекциям [17] .
- В очень редких случаях — нарушение функции височно-нижнечелюстного сустава.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеомиелита челюсти
Симптомы зависят от типа остеомиелита, течения болезни и степени поражения тканей.
Симптомы острой формы остеомиелита подразделяются на два вида:
После острой стадии наступает подострая. На десне образуется гнойничок или свищ, через который гнойные выделения и воспалительная жидкость выходят наружу.
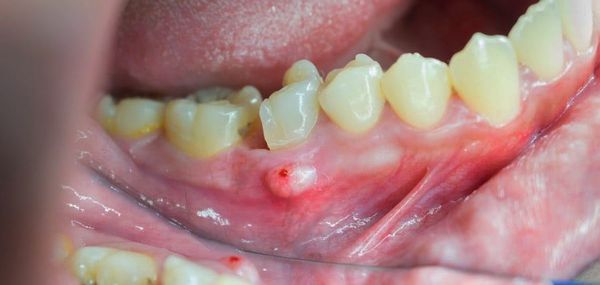
Затем боль утихает, но очаг инфекции остаётся, поэтому сохраняется высокая температура и нарастает слабость. Если в этот период не обратиться к врачу, то инфекция распространится по всему организму и человек может погибнуть.
Хроническая форма длится от нескольких месяцев до нескольких лет. Описанные выше симптомы то появляются, то стихают или даже полностью исчезают. При длительном течении болезни зубы становятся подвижными, челюсть утолщается и могут измениться контуры лица.
Как правило, при хроническом остеомиелите пациенты не обращают внимания на болезненные симптомы, а повышение температуры и слабость связывают с простудными заболеваниями [4] .
Патогенез остеомиелита челюсти
Выделяют три теории происхождения остеомиелита:
- Инфекционно-эмболическая теория. Основоположники этой теории считали, что костная ткань воспаляется из-за нарушения кровоснабжения. Инфекция оседает в кровеносных сосудах и закупоривает мелкие капилляры. В результате этого питательные вещества и кислород не поступают к кости, возникает гнойное воспаление и некроз. Данная теория признана некорректной после того, как было подробно исследовано строение кровеносной системы, костей и окружающих тканей [7] .
- Нервно-трофическая теория. Её приверженцы полагают, что остеомиелит развивается при обострениях болезней зубов, например при периодонтите. Также к болезни приводят нарушения в работе иммунной системы. При частых обострениях заболеваний зубов наступает сенсибилизация — иммунные клетки перестают распознавать инфекцию и развивается гнойно-некротический процесс.
- Гематогенная теория. Первоначально воспаление развивается в костном мозге и проявляется отёком и покраснением кожи. Из-за отёка увеличивается внутрикостное давление и, как следствие, сдавливаются сосуды в костном канале. Это приводит к закупорке сосудов и развитию гнойно-некротического процесса [13][14][15] .
Остальные причины — травмы, аллергия, стрессы, нарушение функции височно-нижнечелюстного сустава — провоцируют развитие остеомиелита без хронического воспаления в зубе. Такой остеомиелит можно отнести к неодонтогенному: травматическому и аллергическому. Но и в этом случае заболевание развивается на фоне нарушенного движения крови по сосудам, ухудшения её свёртываемости и гнойно-некротических процессов.
Классификация и стадии развития остеомиелита челюсти
Остеомиелит классифицируют в зависимости от распространённости, источника инфицирования и рентгенологических признаков.
Виды остеомиелита челюсти
Отдельно выделяют нетипичный остеомиелит челюсти, когда процесс протекает бессимптомно: температура тела не повышается, костная ткань разрушается незначительно, свищи не образуются. Такую форму называют первично-хроническим остеомиелитом [7] [8] .
Стадии остеомиелита челюстей
- Острая — длится 14 суток.
- Подострая — наступает на 15–20-е сутки.
- Хроническая — от 30 суток до нескольких лет.
- Обострение хронического остеомиелита [8] .
Осложнения остеомиелита челюсти
Среди осложнений остеомиелита можно выделить местные и общие. Местные возникают непосредственно в полости рта, а общие затрагивают весь организм. Общие осложнения приводят к тяжёлым последствиям, долго лечатся и иногда заканчиваются гибелью пациента.
Местные осложнения:
- разрушение кости;
- выпадение зубов из-за увеличения их подвижности;
- хроническое воспаление в полости рта;
- появление кист внутри челюсти, что характерно для острой фазы заболевания;
- контрактура височно-нижнечелюстного сустава — состояние, при котором сложно или невозможно открыть рот; ;
- флегмона — разлитое гнойное воспаление мягких тканей;
- лимфаденит — множественное увеличение лимфатических узлов [4][9] .
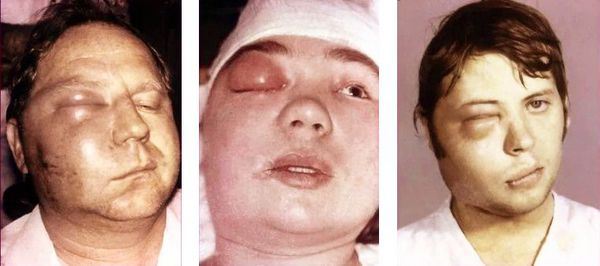
Общие осложнения:
Диагностика остеомиелита челюсти
Диагностика заболевания включает:
- сбор жалоб;
- визуальный осмотр;
- лабораторные исследования;
- инструментальные методы.
Сбор жалоб
- спрашивает о недавних травмах челюстно-лицевой области;
- выясняет, есть ли общие соматические заболевания, например сахарный диабет, болезни мочеполовой системы и желчнокаменная болезнь;
- уточняет, когда возникли симптомы, проявились ли они впервые или уже были раньше;
- узнаёт, как давно пациент посещал стоматолога.
Осмотр
Врач обращает внимание на бледность кожи и асимметричность лица, вызванную отёком мягких тканей. При ощупывании выявляется, что регионарные лимфатические узлы с поражённой стороны увеличены и болезненны. Пациент с трудом открывает рот, язык обложен налётом, изо рта исходит неприятный запах [7] .
При осмотре полости рта заметны покраснение и отёк слизистой оболочки в области больного зуба и близлежащих тканей. Зуб разрушен, подвижен при пальпации, боль усиливается при постукивании по нему. Подвижными и болезненными также могут быть несколько неповреждённых зубов в зоне поражения.
Лабораторные исследования
- Общий анализ крови. На активный воспалительный процесс указывают:
- повышение СОЭ до 40–70 мм/ч;
- лейкоцитоз, сдвиг лейкоцитарной формулы влево;
- положительная проба на С-реактивный белок;
- уменьшение альбуминов и повышение глобулинов;
- рост показателей активности щелочной и кислой фосфатазы.
- Биохимический анализ крови — позволяет исключить сахарный диабет и оценить функции почек и печени.
- Общий анализ мочи — при остеомиелите в ней появляется белок, клетки крови, гиалиновые и зернистые цилиндры.
Инструментальные методы диагностики
Компьютерная томография (КТ) — самый информативный метод диагностики остеомиелита челюсти. Это 3D-исследование, которое позволяет определить очаг инфекции и степень выраженности воспаления, его длительность и характер. С помощью КТ можно выявить не только крупные, но и мелкие образования, единичные и групповые, а также проанализировать, насколько далеко распространилась инфекция.

В некоторых случаях в свищевой ход вводят контрастное вещество. Такой метод исследования с контрастом называется фистулографией [9] [10] .
Рентгенография в первую неделю, как правило, не выявляет изменения в кости — в этот период воспалена только верхушка корня зуба. К концу второй недели кость разрушается и становится прозрачнее.
Дифференциальная диагностика
- между видами остеомиелита: одонтогенным, травматическим и гематогенным;
- острым периоститом;
- добро- и злокачественными новообразованиями;
- поражением полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.
Лечение остеомиелита челюсти
Лечение проводится только в стационаре под наблюдением врача и может быть медикаментозным и хирургическим [9] . По отдельности эти методы мало результативны и даже могут навредить пациенту. Схемы лечения зависят от стадии заболевания.
Лечение острого и подострого остеомиелита
При первом посещении срочно удаляют запущенный повреждённый зуб. Затем полость рта тщательно промывают антибиотиками. Это необходимо сделать, чтобы убрать из раны микробов и гной.
В следующие дни рану обрабатывают дезинфицирующими средствами и вводят инъекции противомикробных препаратов. С их помощью удаётся воздействовать непосредственно на очаг инфекции и не дать ей распространиться. В дополнение к основному лечению применяют питательные составы с витаминами С и группы В.
На подострой стадии болезни важно сдержать распространение инфекции и не дать воспалению перейти на окружающие ткани.
Для этого применяют:
- капельницы с антибиотиками;
- препараты, снижающие или подавляющие воспаление;
- резиновый дренаж для оттока экссудата.
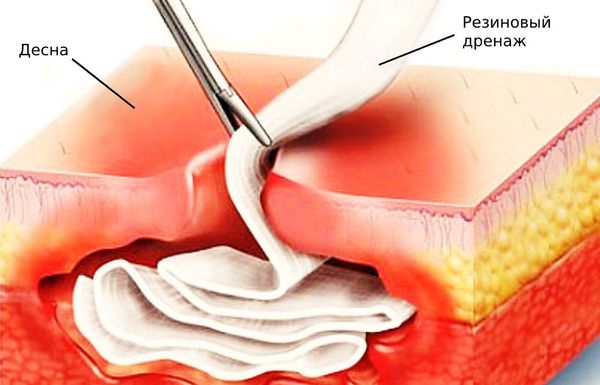
Также в кровоток вводят витаминные комплексы и препараты, очищающие организм от микробов и продуктов их жизнедеятельности. Конкретные лекарства и дозировки подбирает лечащий врач.
Дополнительной терапией после основного лечения могут стать методы физиотерапии: УВЧ-терапия или лечение непостоянными токами. Считается, что они ускоряют процессы заживления [7] [16] .
Лечение хронического остеомиелита
При появлении некротизированных полостей с распадом кости и окружающих её тканей потребуется операция. Для этого повреждённую область рассекают, поражённые участки убирают и накладывают шину. В дальнейшем с помощью рентгенологических методов врач контролирует, как восстанавливается костная ткань [11] .
Чтобы помочь организму бороться с инфекцией, дополнительно принимают антибиотики в таблетках. Чаще всего назначают Метронидазол и усиливают его эффект препаратами из группы цефалоспоринов 3–4-го поколения.
Если состояние пациента не улучшается, то добавляют фторхинолоны или Рифампицин. Основная задача антибиотиков — не дать бактериям размножаться [7] . Лекарства помогают уменьшить воспаление и удержать патологический процесс в пределах поражённого участка.
Также ротовую полость ежедневно обрабатывают бактерицидными средствами, применяют капельницы с витаминами и плазмозамещающими жидкостями, которые очищают организм от токсинов.
Дополнительно рекомендовано полоскать рот настоями ромашки, зверобоя, мяты и окопника. Фитосредства уменьшают воспаление, ускоряют выздоровление и практически не имеют побочных эффектов.
Прогноз. Профилактика
Если пациент при первых признаках остеомиелита обращается к врачу, то прогноз благоприятный. Если же болезнь запущена, то делать какие-либо выводы сложно: неизвестно, хватит ли у организма сил для борьбы с инфекцией. В тяжёлых случаях могут развиться опасные осложнения, от которых человек может погибнуть [9] .
Самым непредсказуемым является гематогенный остеомиелит. Развитие всех других форм, как правило, можно предотвратить. Для этого достаточно придерживаться простых правил:
Актиномикоз слюнных желез – это хроническое заболевание, которое характеризуется специфическим воспалением слюнных желез и провоцируется бактериями актиномицетами. Проявляется формированием воспалительного инфильтрата, припухлостью, нарушением слюноотделительной функции, образованием свищей с гнойным отделяемым. Для диагностики актиномикоза применяются общеклинический анализ крови, патогистологическое исследование биоптата, сиалография, кожно-аллергическая проба. Лечение включает хирургические методы санации, иммунотерапию, стимулирующую и симптоматическую терапию.
МКБ-10
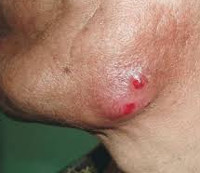
Общие сведения
Актиномикоз слюнной железы называют актиномикотическим сиаладенитом или лучисто-грибковой болезнью. У людей заболевание вызывают актиномицеты вида A.Israelii, названные в честь берлинского хирурга Джеймса Израэля. В 1878 году он впервые детально описал болезнь у человека. Актиномицеты являются бактериями, обладающими свойствами плесневых грибов, а именно ‒ способностью образовывать мицелий. Лучисто-грибковая болезнь поражает челюстно-лицевую область у 85% пациентов и слюнные железы - у 2,3%. Возникает преимущественно в холодное время года на фоне снижения иммунитета. Заболевание чаще отмечается у мужчин в возрасте 20-40 лет.

Причины
Актиномицеты в норме постоянно находятся в организме (в ЖКТ, полости рта). Они являются условно-патогенными микроорганизмами и вызывают поражение в случае нарушения иммунобиологической реактивности. Снижение иммунной защиты наблюдается при хронических заболеваниях, ОРВИ, гриппе, диабете, туберкулезе, онкологии, иммунодефицитных состояниях и т. д. Источниками и очагами инфекции служат кариес, периодонтит, грибковая ангина, синусит, отит. Стоматологические патологии относятся к факторам риска, так как большое количество актиномицетов находится в кариозных зубах, зубных отложениях, зубодесневых карманах. В слюнную железу бактерии могут попасть через проток при его травматизации.
Патогенез
Лучистые грибки проникают в железистую ткань несколькими путями: контактным, гематогенным, лимфогенным. Актиномикозная гранулема возникает между дольками слюнной железы, а воспалительный инфильтрат окружает железу. Морфология гранулемы зависит от иммунной защиты организма, наличия вторичной инфекции. В зависимости от факторов специфического и неспецифического иммунитета преобладают экссудативные или пролиферативные изменения тканей.
Гранулема состоит из друзов - колоний актиномицетов. Образование окружено грануляционной тканью, которая представлена фибробластами, плазматическими, эпителиоидными, лимфатическими клетками и новообразованными капиллярами. Характерно появление ксантомных клеток. В центре гранулемы клеточные элементы некротизируются. Макрофаги направляются к друзам, захватывают частицы мицелия и переносят их в окружающие ткани. Таким образом образуются вторичная и дочерние актиномикозные гранулемы.
Классификация
Различают первичную и вторичную форму актиномикозного сиаладенита. Первичный актиномикоз возникает при появлении исходного очага инфекции в слюнной железе, вторичный ‒ при распространении бактерий из окружающих тканей и развитии в железе вторичной гранулемы. По характеру патологического процесса выделяют несколько форм актиномикоза:
- Экссудативный (ограниченный и диффузный). Возникает во всей железе или в нескольких долях и характеризуется развитием преимущественно экссудативного воспаления. Гранулема содержит экссудат с колониями актиномицетов или гнойное отделяемое. Характерен для лиц с серьезными иммунодефицитными состояниями.
- Продуктивный (ограниченный и диффузный). Актиномикоз охватывает часть слюнной железы или весь орган. Морфологическая картина указывает на наличие пролиферативного воспаления. Организм активно борется с болезнью, формируется защитный барьер из клеточных элементов и очаговый инфильтрат.
- Актиномикоз железистых лимфоузлов. Проявляется припухлостью и инфильтратом. Сначала образование плотное, затем становится мягким и спаивается с кожей. Болезнь может распространяться и поражать соединительную ткань между долями железы. Слюноотделительная функция не нарушается.
Симптомы
Инкубационный период длится 2 дня-3 недели, хотя может занимать и несколько месяцев. Заболевание поражает большие железы, чаще – околоушную, реже – поднижнечелюстную и подъязычную; протекает длительно – несколько месяцев. Клиническое течение зависит от состояния иммунной системы, индивидуальных особенностей, локализации и вида специфического воспаления. Продуктивная форма актиномикоза сопровождается образованием плотного узла в проекции железы. При ограниченном актиномикозе воспаляется часть железы, при диффузном – весь орган. Появляется припухлость, увеличение слюнной железы, боль при пальпации, снижение слюноотделительной функции, помутнение слюны. Кожные покровы обычного цвета, без патологических изменений. Период обострения характеризуется появлением отека, болезненных ощущений, которые проходят самостоятельно.
Экссудативный актиномикоз развивается медленно, железа периодически припухает, возникает прогрессирующее уплотнение. Отмечаются неприятные ощущения, зуд, покалывания в области органа. Слюна выделяется мало, может содержать слизистые, хлопьевидные или гнойные включения. Со временем происходит спаивание железы с тканями, поднимается температура, беспокоят болевые ощущения и покраснение кожи. Через несколько дней образуется участок размягчения, содержащий гной с характерными зернами – друзами. Гнойное содержимое отходит через проток железы или прорывается через кожу, образуя свищевой ход. Свищ может существовать длительный период времени, периодически самопроизвольно открываться. Воспаление распространяется и провоцирует образование вторичных актиномикозных очагов. Ограниченная экссудативная форма протекает немного легче, чем диффузная.
Осложнения
При гематогенном и лимфогенном распространении бактерий возникает генерализация актиномикоза, при этом поражаются окружающие ткани, органы грудной полости и мозг. Микотическое поражение головного мозга и мозговых оболочек является крайне серьезным и часто приводит к неблагоприятному исходу. Опасно расположение очагов актиномикоза в боковых отделах шеи, парафарингальном пространстве, височной области. При длительном течении актиномикоза и отсутствии лечения возрастает риск развития амилоидоза внутренних органов.
Диагностика
Актиномикоз является сложным заболеванием в плане постановки диагноза и требует проведения различных исследований. Дифференциальную диагностику осуществляют с хроническим неспецифическим сиаладенитом, опухолями, абсцессами, флегмонами, туберкулезом, сифилисом, периоститом и остеомиелитом. Для этого проводятся следующие исследования:
- Патогистологическая диагностика. Применяется при подозрении на ограниченный или диффузный продуктивный актиномикоз, когда клиническое течение напоминает опухолевый рост. В биоптате слюнных желез обнаруживается молодая грануляционная ткань, состоящая из круглых эпителиодных клеток и фибробластов, а также многоядерные и ксантомные клетки.
- Клинический анализ крови. При остром протекании болезни возникает лейкоцитоз, нейтрофилез, моноцитопения, лимфоцитопения. Хроническая форма отличается снижением количества лейкоцитов, сдвигом лейкоцитарной формулы вправо, вторичной анемией, увеличением скорости СОЭ.
- Кожно-аллергическая проба с актинолизатом. Внутрикожно вводят 0,3 мл раствора актинолизата, отступив 10 см инъецируют мясо-пептидный бульон. Реакцию смотрят на следующий день по размеру эритемы. Проба может быть отрицательной, сомнительной, слабоположительной, положительной и резко положительной.
- Рентгенография слюнных желез. Во время сиалографии основной проток железы выглядит суженым, но имеет четкие контуры. В толще железы находятся образования различной формы и размеров (места абсцедирования), которые соединены с протоками. Большие протоки железы немного расширены, а мелкие выглядят пустыми.
Лечение актиномикоза слюнных желез
Терапия должна быть комплексной, этиологической и полноценной. Лечение зависит от формы актиномикоза железы, учитывает клиническое течение, степень распространения болезни и индивидуальные особенности пациента. В практической стоматологии применяются следующие методы лечения:
- Хирургическая санация. Производится рассечение очага актиномикозной инфекции, удаление измененных тканей. После вскрытия рану выскабливают, дренируют и обрабатывают антисептическими препаратами. В запущенных случаях выполняется частичная паротидэктомия, удаление подчелюстной слюнной железы, иссечение свища. Необходимо удаление кариозных зубов, которые являются местом персистенции инфекции.
- Специфическая иммунотерапия. Для лечения применяют актинолизат и актиномицетную вакцину. Лекарственное вещество вводят внутримышечно или внутрикожно во внутреннюю поверхность предплечья 2 раза в неделю. Курс лечения составляет 20-25 инъекций и длится около 3 месяцев. После лечения проводится месячный перерыв, далее курс инъекций повторяют.
- Антибактериальная терапия. Необходима в случае присоединения вторичной инфекции. Перед назначением средств определяют чувствительность возбудителя и подбирают необходимый антибактериальный препарат. При лечении актиномикоза эффективны антибиотики нитрофуранового ряда. Антибактериальную терапию необходимо проводить не менее 10 дней.
- Дезинтиксикационная терапия. Показана при остром течении болезни, когда значительно повышается температура тела и выражена интоксикация организма. Коррекцию гемодинамических нарушений осуществляют с помощью инфузионной терапии – внутривенного введения растворов электролитов, препаратов сывороточного альбумина, плазмозамещающих коллоидных растворов.
- Стимулирующая терапия. Назначаются средства для повышения защитных сил организма – поливитамины, антигенные стимуляторы, аутогемотерапия. На область железы проводят физиотерапевтические процедуры – электрофорез, УВЧ, лазеротерапию.
Прогноз и профилактика
Прогноз актиномикоза слюнных желез благоприятный при своевременном выявлении и правильном лечении. К трудовой деятельности больные могут приступать после первого курса лечения. Второй и третий курс иммунотерапии можно пройти амбулаторно. В связи с риском рецидива пациенты находятся под диспансерным наблюдением челюстно-лицевого хирурга от 6 до 12 месяцев. Основной способ профилактики - это санация всех очагов инфекции в ЧЛО, лечение заболеваний зубов, устранение риногенных, тонзилогенных и отогенных воспалительных процессов. Необходимо лечение хронических заболеваний, укрепление иммунной системы.
1. Хирургическая стоматология. Воспалительные и дистрофические заболевания слюнных желез: учеб. пособие/ под ред. А. М. Панина - 2011.
Читайте также:

