Туберкулез у ребенка алматы
Обновлено: 18.04.2024
Туберкулез признан ВОЗ глобальной проблемой, несущей колоссальный экономический и биологический ущерб [WHO,Weekly Epidemiodgical Record, 1995]. Борьба с туберкулезом — это не только медицинская проблема, во многом она определяется социальными условиями жизни общества, семьи. Семья как часть общества не может быть в стороне от этих проблем. Это обусловлено, с одной стороны, тем, что ответственность за здоровье ребенка несут родители, с другой стороны, наиболее часто источником заражения детей являются члены семьи.
В 1882 г. Роберту Коху удалось обнаружить в туберкулёзных очагах палочку при окраске препарата метиленовым синим и получить чистую культуру возбудителя. Учёными установлено, что микобактерии туберкулёза обладают большой устойчивостью к воздействию любых физических, химических и биологических агентов. Попав в благоприятные для своего развития условия, микобактерии туберкулёза могут долго сохранять жизнеспособность и вирулентность. Они переносят длительное охлаждение и высушивание.
Туберкулёзная инфекция, проникая в организм ребёнка, может поражать все органы и системы организма, не проникает туберкулёзная палочка только в волосы, ногти и зубы. Поэтому встречают различные формы туберкулёза. В детском возрасте преимущественно развиваются первичные формы туберкулёза. У детей старшего возраста и подростков более чем в 50% случаев возникает вторичный туберкулёз. Согласно международной классификации, туберкулёз делят на туберкулёз органов дыхания, туберкулёз нервной системы, туберкулёз других органов и систем и милиарный туберкулёз.
Вследствие изменившейся ситуации по туберкулёзу в Казахстане повысился риск заражения детей. Инфицированность детей, проживающих совместно с больными, в 2 раза выше, чем детей из здорового окружения. Среди заболевших туберкулёзом детей, контактирующих с больными в семье, отмечают значительное число детей раннего возраста с диссеминированными формами туберкулёза. В структуре впервые заболевших детей преобладает туберкулёз органов дыхания (78%). Основная форма — туберкулёз внутригрудных лимфатических узлов. У детей частота бактериовыделения при патологии органов дыхания составляет 3,0%. У подростков тенденция распространения туберкулёзного процесса приближается к таковой у взрослых, происходит поражение преимущественно лёгочной ткани в виде инфильтративных форм с бактериовыделением в 80% случаев.
Проведение специфической профилактики туберкулёза в течение длительного времени (более 50 лет) обусловило значительные изменения клинического течения туберкулёза у детей и подростков, влияя на патоморфоз заболевания. В условиях систематической противотуберкулёзной вакцинации, повышения общей сопротивляемости организма детей ярче проявляется защитная роль лимфатической системы. Инфекция в ней длительно задерживается; в одних случаях не развиваются локальные формы заболевания, в других — наблюдается различная степень поражения лимфатических узлов, при этом в последние годы всё чаще диагностируют малые формы бронхоаденитов. Несмотря на большие успехи, остаётся ряд нерешённых вопросов в проблеме детского туберкулёза. В частности, ещё значителен процент необратимых остаточных изменений, затрудняющих полное излечение больного.
Туберкулёз в различных возрастных категориях имеет определённые особенности, что способствует формированию остаточных изменений после перенесённого заболевания разной степени выраженности.
У новорождённых и детей раннего возраста туберкулёз протекает менее благоприятно, чем у старших детей и характеризуется наклонностью к генерализации инфекции, её распространению преимущественно лимфогематогенным путём с образованием внелёгочных очагов, к поражению лимфатического аппарата, что подчас определяет тяжесть заболевания. В этом возрасте преобладают такие формы, как первичный туберкулёзный комплекс, туберкулёзный менингит и милиарный туберкулёз. В дошкольном и школьном возрасте туберкулёз протекает благоприятно, генерализация процесса наблюдается редко, и на первый план, особенно в настоящее время, выступают так называемые мало выраженные формы туберкулёза в виде туберкулёза внутригрудных или периферических лимфатических узлов. В младшем детском возрасте выявляют преимущественно первичные формы туберкулёза. У детей старшего возраста и подростков более чем в 50% случаев обнаруживают вторичный туберкулёз.
Критическим является также подростковый возраст, когда сравнительно часто образуются инфильтративные изменения в лёгких, происходит гематогенная диссеминации инфекции, поражаются серозные оболочки. Преобладающие формы — это инфильтративный и диссеминированный туберкулёз лёгких. У подростков происходит значительная перестройка нейроэндокринного аппарата, что особенно отрицательно сказывается на течении туберкулёза при массивной суперинфекции.
Анатомо-физиологические особенности детей раннего возраста:
незрелость клеточного и гуморального иммунитета;
замедлена и снижена миграция клеток крови к месту воспаления:
незавершённый фагоцитоз (развита фаза поглощения, снижена фаза переваривания);
дефицит основных компонентов комплемента;
верхние дыхательные пути и трахея, короткие и широкие, остальные дыхательные пути узкие и длинные (ухудшена вентиляция лёгких);
относительная сухость слизистой оболочки бронхов вследствие недостаточного количества слизистых желёз, низкая вязкость секрета;
ацинусы бедны эластическими волокнами;
недостаточное количество сурфактанта приводит к лёгкому возникновению ателектазов;
практически не развита межсегментарная плевра, слабо развита междолевая плевра; не все слои плевры сформированы;
плохо развит кашлевой рефлекс;
в лимфатических узлах мало лимфоидной ткани, слабый клапанный аппарат, возможен обратный заброс лимфы;
много анастомозов между лимфатическими узлами средостения:
много анастомозов между кровеносными и лимфатическими сосудами;
незрелость центра терморегуляции.
Наиболее частые осложнения: бронхолёгочные поражения, гематогенная диссеминации в лёгкие и мозговые оболочки, распад лёгочной ткани. Поздняя диагностика и прогрессирующее течение приводят к летальному исходу.
Обследование больных туберкулёзом детей
Туберкулёз у детей характеризуется выраженным полиморфизмом клинических проявлений, отсутствием строго специфичных симптомов, что создаёт значительные трудности в диагностике. Нет ни одного клинического признака, характерного только для туберкулёза. Часто у детей начальные проявления туберкулёзной инфекции выражаются только в изменении поведения, общих симптомах интоксикации. Поэтому основное условие своевременной и правильной диагностики — комплексное обследование.
При сборе анамнеза необходимо выяснить все факторы, способствующие заражению и развитию болезни. При этом особое внимание врачи-педиатры общей практики должны уделять инфицированным МБТ детям и подросткам с факторами, повышающими риск заболевания туберкулёзом:
часто болеющим ОРЗ (грипп, парагрипп, аденовирусная, риновирусная, РС-инфекция);
детям с хроническими, часто рецидивирующими заболеваниями различных отделов респираторного тракта (хронический ринофарингит, синусит, хронический тонзиллит, хронические бронхиты и пневмонии);
детям и подросткам, имеющим другие хронические неспецифические заболевания, в том числе сахарный диабет:
детям и подросткам, получающим лечение глюкокортикоидами.
Методы выявления туберкулёза
Массовую туберкулинодиагностику проводят при помощи РМ с 2 туберкулиновыми единицами (РМ с 2 ТЕ) детям и подросткам, вакцинированным против туберкулёза, 1 раз в год, начиная с 1 года; детям и подросткам, не вакцинированным против туберкулёза, — 1 раз в 6 мес, начиная с 6-месячного возраста до получения прививки.
Флюорографию осуществляют подросткам, учащимся (в школах, высших и средних специальных учебных заведениях), работающим, неорганизованным. Обследование проводят по месту работы или учёбы, для работающих на мелких предприятиях и неорганизованным — в поликлиниках и противотуберкулёзных диспансерах.
Вакцинация, направленная на формирование искусственного иммунитета к различным инфекционным заболеваниям, стала самым массовым профилактическим мероприятием медицины XX в. В зависимости от вирулентности микроорганизмов, роли иммунной системы в патогенезе вызываемых ими инфекционных заболеваний и специфичности в одних случаях вакцинация предотвращает возникновение заболевания (оспа, столбняк, полиомиелит), в других преимущественно влияет на его течение. Главный критерий при определении методики массовой иммунизации против какого-либо заболевания — её биологическая целесообразность в конкретных эпидемиологических условиях. Чем меньше специфическая эффективность вакцины, тем большее значение придают отрицательным последствиям её применения (осложнениям). В результате улучшение эпидемиологической ситуации закономерно приводит к пересмотру тактики вакцинации.
Профилактическое (превентивное) лечение туберкулеза
Превентивное лечение в целях предупреждения туберкулёза назначает фтизиопедиатр. Этот раздел работы должен быть приоритетным в работе фтизиопедиатрической службы. Профилактическое лечение проводят детям и подросткам, впервые инфицированным МБТ (вираж, ранний период латентной туберкулёзной инфекции), а также из групп повышенного риска по заболеванию туберкулёзом.
При установленном вираже ребёнка направляют к фтизиатру, наблюдающему за пациентом в течение 1 года. После раннего периода первичной туберкулёзной инфекции ребёнок остаётся инфицированным МБТ (при отсутствии факторов риска по заболеванию туберкулёзом, при условии проведения своевременной химиопрофилактики) либо развивается локальный туберкулёз в различные сроки после первичного инфицирования (в зависимости от массивности, вирулентности МБТ и состояния макроорганизма).
Также следует учесть, что наиболее высокая заболеваемость туберкулезом регистрируется в группе населения 20-40 лет (детородный возраст). Социальный статус, уровень медицинской грамотности семьи во многом определяют вероятность развития туберкулезной инфекции у детей. Более 60% детей, заболевших туберкулезом, — из семей с различными социальными проблемами (социально дезадаптированные семьи и семьи медико-социального риска).
В профилактической работе приоритетными являются направления как по специфической (иммунизация вакциной БЦЖ и превентивная химиотерапия), так и по неспецифической (санитарно-просветительная работа) профилактике туберкулеза. Это звенья одной цепи, так как профилактическая противотуберкулезная работа проводится со здоровыми детьми и будет эффективна при создании у родителей потребности в ней, иначе неизбежен геометрический рост отказов от нее.
Вакцинация против туберкулеза является обязательной или рекомендуется во многих странах мира. В государствах, где эти прививки не включены в обязательный календарь, их проводят людям, живущим в неблагополучных социально-бытовых условиях, и выходцам из стран, где много случаев заболевания туберкулезом. В то же время история иммунизации вакциной БЦЖ свидетельствует о высокой эффективности этой прививки. Что касается осложнений, то большая их доля легко устранима и обусловлена техническими погрешностями при проведении иммунизации средним медицинским персоналом. Это требует изменений в организации обучения медицинских сестер вакцинации БЦЖ. Обучение должно проводиться на базе медицинских учебных заведений или в специализированных центрах, имеющих лицензию на преподавательскую деятельность. Подготовка преподавателей и программа обучения должны быть единообразны.
Несмотря на имеющиеся приоритеты эпидемического надзора туберкулеза и обязательную вакцинацию БЦЖ всех здоровых новорожденных, сохраняется высокий риск заболевания детей из очагов туберкулезной инфекции, особенно если заболел взрослый из близкого окружения ребенка. Своевременное выявление и полноценное лечение бациллярных больных туберкулезом наиболее эффективно улучшает эпидемическую ситуацию в регионе и тем самым уменьшает инфицированность детского населения и случаев заболевания детей и подростков, поэтому является наиболее оптимальным для современных программ оказания противотуберкулезной помощи детям, наряду с методами профилактики. Для реализации эпидемического фактора риска имеют значение факторы, влияющие на защитные силы организма: социальные — проживание в социально проблемных семьях; медико-биологические — отсутствие иммунизации вакциной БЦЖ у детей и ограниченный срок ее эффективности (в среднем 5 лет после проведенной прививки); наличие хронических и сопутствующих заболеваний.
Особый интерес представляют очаги, где источник инфекции выделяет МБТ, устойчивые одновременно к наиболее активным противотуберкулезным препаратам изониазиду и рифампицину (множественная лекарственная устойчивость — МЛУ). Следует обратить внимание на то, что очаги смерти и очаги с повторными случаями заболевания в 53, 8 и 38, 5% соответственно являются очагами с МЛУ МБТ у источника инфекции.
Результаты научных исследований свидетельствуют о высокой (60-70%) частоте развития у контактирующих с такими источниками инфекции детей и подростков туберкулеза с МЛУ МБТ. Это, как правило, тяжелые, осложненные процессы с формированием выраженных остаточных изменений.
С нашей точки зрения, важнейшими задачами врача общей лечебной сети является своевременно заподозрить туберкулез у пациентов с острым бронхолегочным заболеванием и сократить до минимума (1-2 недели) диагностический процесс. Для этого врач должен иметь настороженность в отношении туберкулеза, особенно в период неблагополучной эпидемической обстановки, знать клинические проявления туберкулеза, иметь представление о косвенных признаках туберкулеза у детей и подростков, таких как наличие контакта с больным туберкулезом, изменения характера туберкулиновой чувствительности. Важно использовать микробиологические методы диагностики, в первую очередь у больных с затяжными бронхолегочными воспалительными заболеваниями. Каждый случай позднего выявления туберкулеза у детей должен быть предметом разбора не только у фтизиатров, а и в общей лечебной сети.
Особенностью санаториев туберкулезного профиля является длительность пребывания детей (от 3 до 6 и более месяцев). Длительность пребывания, большая доля детей из семей с социальными проблемами определяют необходимость социальной и психологической реабилитации, кроме медицинской, как с точки зрения адаптации к пребыванию в лечебном учреждении, так и с точки зрения социальной реабилитации.
Материально-техническая база санаториев требует дальнейшего совершенствования для обеспечения полной диспансеризации пациентов, санации хронических очагов инфекции и проведения общеукрепляющих мероприятий. Во всех санаториях, с учетом социально зависимого характера заболевания, должна быть обеспечена психологическая помощь. В этой связи нормативно-правовая база должна быть разработана с участием органов образования и науки, фонда социального страхования. В этих документах должны быть отражены все медицинские мероприятия, воспитательная и педагогическая работа, психологическая реабилитация и в соответствии с этим, разработано штатное расписание. В целом, цель системы борьбы с туберкулезом — обеспечение инфекционной безопасности населения. При этом здоровые граждане должны быть надежно защищены от заражения туберкулезом. Первоочередными задачами являются контроль бациллярного ядра (изоляция бактериовыделителей), повышение качества и активности лечения, максимальный охват населения мероприятиями по выявлению туберкулеза, проведение общественных и санитарно-эпидемиологических мероприятий (дезинфекция в очагах туберкулезной инфекции и местах массового скопления людей, контроль состояния здоровья мигрантов). Повысить уровень мотивации населения к проведению противотуберкулезных мероприятий возможно при наличии убедительной доказательной базы их необходимости и эффективного санитарно-гигиенического просвещения.
1 Аксенова, В.А. Туберкулез у детей и подростков: учебное пособие / В.А. Аксенова. М. : ГЭОТАР-Медиа, 2007. — 272 с.
2 Барышникова JI.A. Остаточные изменения при туберкулезе органов дыхания у детей и подростков / JI.A. Барышникова, В.А. Аксенова // Туберкулез сегодня: материалы VII Российского съезда фтизиатров. М., 2003.-С. 154.
4 Король, О.И. Туберкулёз у детей и подростков: Руководство / О.И. Король, М.Э. Лозовская. СПб. : Питер, 2005. — 424 с.
Түйін: балалар мен жасөспірімдерде туберкулездің клиникалық белгілері өзгермелі болып келеді, сондықтан бұл аурудың уақтылы диагностикасын қиындатады. Науқастар туберкулезге тән шағымдармен поликлиникадағы дәрігерге алғаш қаралғанда осы ауруға күдікпен қарауды талап етеді. Дәрігердің туберкулез диагностикасын жүргізуі бұл аурудың тиімді емін және реабилитациясын жүргізуге көмектеседі. Туберкулез ауруына тән морфологиялық реакциялардың көптігі, бұл аурудың бірнеше клиникалық формаларының дамуына әкеледі. Клиникалық симптомдардың басымдылығына тек қана қоздырғыштың сипаттарынан (вирулеттілігі, микроб популяциясының саны) басқа, аурудың ұзақтылығы және макрорганизмнің тұрақтылығы әсер етеді.
Болезни органов дыхания у детей составляют половину общей заболеваемости детей и одну треть общей заболеваемости подростков. Они в значительной степени определяют уровень детской заболеваемости и смертности, что определяет актуальность и социальную значимость совершенствования реабилитационно-восстановителыюго лечения этих больных.
Ключевые слова: туберкулез, дети, заболеваемость
Немаловажное место в структуре легочных заболеваний занимает туберкулез.
В начале XXI века в Республике Казахстан были характерны общемировые тенденции данного заболевания: высокие показатели заболеваемости и смертности, рост остро текущих и прогрессирующих форм заболевания. По данным многих авторов риск распространения туберкулезной инфекции среди здоровых лиц и появления новых случаев заболевания с первичной лекарственной устойчивостью микобактерии туберкулеза возрастает с ростом численности больных с лекарственно резистентными штаммами микобактерий туберкулеза. Инфицирование населения лекарственно-резистентными формами микобактерий туберкулеза является значительным препятствием для эффективного проведения лечебно-профилактических мероприятий (Rajshekhar V., Nolan С.М., 1996; Хоменко А.Г., 1997; Шилова М.В., 1997, 1998, 2004).
В городе Алматы проводится комплекс противотуберкулезных мероприятий, направленных на снижение заболеваемости и летальности от туберкулеза. Тяжесть эпидемиологической ситуации определяют показатели заболеваемости и смертности от туберкулеза (табл.1).
Таблица 1 – Показатели заболеваемости и смертности по городу Алматы
| Годы | Финансирование (млн. тенге) | Показатель заболеваемости | Показатель смертности |
| 2008 | 715,2 | 83,3 | 11,3 |
| 2009 | 873,2 | 75,4 | 8,0 |
| 2010 | 964,2 | 70,1 | 9,6 |
| 2011 | 1671,5 | 68,4 | 7,8 |
Из таблицы видно, что ежегодное увеличение финансирования дало возможность улучшить противотуберкулезные мероприятия, которые привели к снижению заболеваемости и смертности.
Негативные эпидемиологические тенденции по туберкулезу в Казахстане в настоящее время усугубляет рост и широкое распространение туберкулеза с лекарственной устойчивостью микобактерий туберкулеза.
Вследствие несвоевременного выявления туберкулёза у взрослых повысился риск заражения детей. Инфицированность детей, проживающих совместно с больными, в несколько раз выше, чем у детей из здорового окружения. Основная форма – туберкулёз внутригрудных лимфатических узлов. У детей частота бактериовыделения при патологии органов дыхания составляет 3,0%. На этом фоне у подростков тенденция распространения туберкулёзного процесса приближается к таковой у взрослых, с преимущественным поражением лёгочной ткани в виде инфильтративных его форм с бактериовыделением в 80% случаев.
В Республике Казахстан рост заболеваемости и смертности среди взрослых лиц репродуктивного возраста определил увеличение заболеваемости туберкулезом детей. Показатель заболеваемости туберкулезом детей в городе остается нестабильным, что связано с отсутствием механизмов контроля внутренней и внешней миграции. Среди заболевших туберкулезом детей до 50% составляют дети из контакта с больным туберкулезом. Как наиболее незащищенная группа населения, дети первыми отвечают увеличением числа больных с туберкулезом. Заболеваемость туберкулезом детей указана в таблице 2.
Таблица 2 – Показатели заболеваемости детей по городу Алматы
| Годы | 2009 | 2010 | 2011 | 9 мес 2012 |
| Заболеваемость | 10,6 | 9,1 | 6,7 | 5,0 |
В настоящее время концепции санаторно-курортного лечения детей учитывают характерные отличия детского организма (физиологические, анатомические, функциональные). Санаторно-курортное лечения являются приоритетными при лечении хронических заболеваний у детей в виду малого количества противопоказаний и осложнений в ходе лечебного процесса. Данный вид лечения детей является лишь одним из этапов педиатрической помощи, предусматривающей преемственность и непрерывность лечения на разных этапах педиатрической службы – поликлиника, стационар, санаторий.
Крепкий, закаленный организм обладает хорошими защитными свойствами, которые помогают ему усиленно бороться с заболеванием. Все специальные методы лечения туберкулеза легких, бронхиальных желез, костей, суставов и других органов могут помочь больному только в том случае, если одновременно проводится общеукрепляющее лечение. Поэтому во всех специальных санаториях, где лечатся больные туберкулезом дети и подростки, основным методом лечения является специально разработанный гигиенический режим.
Успешно лечить больных туберкулезом детей лучше в условиях более мягкого климата, в высокогорных местностях. Основным элементом санаторного режима является широкое использование свежего воздуха и солнца. Доказано, что в результате пребывания больных туберкулезом детей на свежем воздухе у них скорее снижается температура и улучшается общее состояние. На воздухе дети лучше и глубже дышат, а, следовательно, вдыхают больше кислорода. Благодаря этому у них улучшается состав крови и появляется аппетит.
К настоящему времени фтизиатрами страны накоплен значительный опыт работы по профилактике, своевременному выявлению и лечению туберкулёза. В монографиях и научных статьях с достаточной полнотой отражены успехи борьбы с туберкулёзом среди взрослого населения. В то же время известно, что первая встреча с туберкулёзной инфекцией, заканчивающаяся инфицированием, а в части случаев и заболеванием, случается в детском и подростковом возрасте. Поэтому основные меры профилактики туберкулёза необходимо осуществлять в этих возрастных группах. Более чем 50-летнее проведение специфической профилактики туберкулёза обусловило значительные изменения клинического течения туберкулёза у детей и подростков, влияя на патоморфоз заболевания. Поражение лимфатической системы, выраженные бронхоадениты развивались как в доантибактериальный период, так и в первые годы антибактериального лечения. Однако в силу различных причин лимфатическая система не могла служить барьером и задерживать распространение инфекции, происходило поражение лёгких и других органов. Распространение процесса в лёгких, развивающиеся осложнения становились ведущими в картине заболевания. Теперь в условиях систематического проведения противотуберкулёзной вакцинации, повышения общей сопротивляемости организма детей ярче выявляется защитная роль лимфатической системы, инфекция в ней длительно задерживается. В одних случаях не развиваются локальные формы заболевания, в других обнаруживают поражения лимфатических узлов различной степени, при этом в последние годы всё чаще встречают малые формы бронхоаденитов. В частности, ещё значителен процент необратимых остаточных изменений, затрудняющих полное излечение больного.
Необходимо совершенствовать мероприятия по реабилитации детей из групп риска и больных туберкулезом с учетом медицинских и социальных групп риска, возраста. Основными показаниями для отбора детей на лечение в туберкулезные санатории являются: эпидемический фактор риска (наличие контакта с больным туберкулезом), реабилитация после перенесенного заболевания. Особенностью комплектования детских туберкулезных санаториев является отбор контингентов по социальным факторам риска (проживание в социально дезадаптированных семьях и семьях медико-социального риска инфицирования МБТ детей).
Несмотря на большие успехи, ещё остаётся ряд нерешённых вопросов в проблеме детского туберкулёза. Кратко анализируя показатели заболеваемости данной патологией, необходимо отметить, что каждый ребенок, больной туберкулезом даже в самой легкой форме, должен находиться под систематическим наблюдением врача. В лечении ребенка, больного туберкулезом, особенно большое значение имеет организация правильного режима с возможно более широким использованием свежего воздуха, водных процедур, физкультурных упражнений. Это способствует закаливанию организма и закреплению результатов лечения.
1 Лечение туберкулеза // Руководящие принципы для национальных программ. – ВОЗ. – Женева, 1994. – 78 с.
2 Лозовская М.Э. Пути оптимизации работы детско-подростковых туберкулезных санаториев // Пробл. туберкулеза. – 2005. – №1. – С. 23‒26.
3 Лебедева Л.В. Роль специализированных санаторных учреждений в профилактике туберкулеза у детей // Пробл. туберкулеза. – 2002. – №1. – С. 28‒30.
4 Овсянкина Е.С. Актуальные проблемы противотуберкулезной помощи детям и подросткам // Пробл. туберкулеза и болезней легких. – 2009. – №1. – С. 3‒4.
5 Фирсова В.А., Полуэктова Ф.Г., Рыжова А.П. Первичная лекарственная устойчивость микобактерий туберкулеза у подростков, больных туберкулезом: особенности клинического течения, эффективность лечения // Пробл. туберкулеза и болезней легких. – 2008. – №5. – С. 17‒19.
Түйін: туберкулез ауруына шалдыққан әрбір бала үнемі дәрігердің қадағалауында болуы тиіс. Баланы емдеуде таза ауаны, су процедураларын қолдану, дене шынықтыру жаттығуларын жасауды дұрыс ұйымдастыру маңызды болып табылады. Бұл организмнің шыңдалуына, емдеу нәтижесінің жақсаруына алып келеді.
Resume: every child with tuberculosis should be under medical supervision. In the treatment of children suffering from tuberculosis, of particular importance is the organization of the correct mode with greater use of fresh air, water treatments, physical fitness exercises. This contributes to hardening of the body and consolidation therapy.
Болезни органов дыхания у детей составляют половину общей заболеваемости детей и одну треть общей заболеваемости подростков. Они в значительной степени определяют уровень детской заболеваемости и смертности, что определяет актуальность и социальную значимость совершенствования реабилитационно-восстановителыюго лечения этих больных.
Ключевые слова: туберкулез, дети, заболеваемость
Немаловажное место в структуре легочных заболеваний занимает туберкулез.
В начале XXI века в Республике Казахстан были характерны общемировые тенденции данного заболевания: высокие показатели заболеваемости и смертности, рост остро текущих и прогрессирующих форм заболевания. По данным многих авторов риск распространения туберкулезной инфекции среди здоровых лиц и появления новых случаев заболевания с первичной лекарственной устойчивостью микобактерии туберкулеза возрастает с ростом численности больных с лекарственно резистентными штаммами микобактерий туберкулеза. Инфицирование населения лекарственно-резистентными формами микобактерий туберкулеза является значительным препятствием для эффективного проведения лечебно-профилактических мероприятий (Rajshekhar V., Nolan С.М., 1996; Хоменко А.Г., 1997; Шилова М.В., 1997, 1998, 2004).
В городе Алматы проводится комплекс противотуберкулезных мероприятий, направленных на снижение заболеваемости и летальности от туберкулеза. Тяжесть эпидемиологической ситуации определяют показатели заболеваемости и смертности от туберкулеза (табл.1).
Таблица 1 — Показатели заболеваемости и смертности по городу Алматы
| Годы | Финансирование (млн. тенге) | Показатель заболеваемости | Показатель смертности |
| 2008 | 715,2 | 83,3 | 11,3 |
| 2009 | 873,2 | 75,4 | 8,0 |
| 2010 | 964,2 | 70,1 | 9,6 |
| 2011 | 1671,5 | 68,4 | 7,8 |
Из таблицы видно, что ежегодное увеличение финансирования дало возможность улучшить противотуберкулезные мероприятия, которые привели к снижению заболеваемости и смертности.
Негативные эпидемиологические тенденции по туберкулезу в Казахстане в настоящее время усугубляет рост и широкое распространение туберкулеза с лекарственной устойчивостью микобактерий туберкулеза.
Вследствие несвоевременного выявления туберкулёза у взрослых повысился риск заражения детей. Инфицированность детей, проживающих совместно с больными, в несколько раз выше, чем у детей из здорового окружения. Основная форма — туберкулёз внутригрудных лимфатических узлов. У детей частота бактериовыделения при патологии органов дыхания составляет 3,0%. На этом фоне у подростков тенденция распространения туберкулёзного процесса приближается к таковой у взрослых, с преимущественным поражением лёгочной ткани в виде инфильтративных его форм с бактериовыделением в 80% случаев.
В Республике Казахстан рост заболеваемости и смертности среди взрослых лиц репродуктивного возраста определил увеличение заболеваемости туберкулезом детей. Показатель заболеваемости туберкулезом детей в городе остается нестабильным, что связано с отсутствием механизмов контроля внутренней и внешней миграции. Среди заболевших туберкулезом детей до 50% составляют дети из контакта с больным туберкулезом. Как наиболее незащищенная группа населения, дети первыми отвечают увеличением числа больных с туберкулезом. Заболеваемость туберкулезом детей указана в таблице 2.
Таблица 2 — Показатели заболеваемости детей по городу Алматы
| Годы | 2009 | 2010 | 2011 | 9 мес 2012 |
| Заболеваемость | 10,6 | 9,1 | 6,7 | 5,0 |
В настоящее время концепции санаторно-курортного лечения детей учитывают характерные отличия детского организма (физиологические, анатомические, функциональные). Санаторно-курортное лечения являются приоритетными при лечении хронических заболеваний у детей в виду малого количества противопоказаний и осложнений в ходе лечебного процесса. Данный вид лечения детей является лишь одним из этапов педиатрической помощи, предусматривающей преемственность и непрерывность лечения на разных этапах педиатрической службы — поликлиника, стационар, санаторий.
Крепкий, закаленный организм обладает хорошими защитными свойствами, которые помогают ему усиленно бороться с заболеванием. Все специальные методы лечения туберкулеза легких, бронхиальных желез, костей, суставов и других органов могут помочь больному только в том случае, если одновременно проводится общеукрепляющее лечение. Поэтому во всех специальных санаториях, где лечатся больные туберкулезом дети и подростки, основным методом лечения является специально разработанный гигиенический режим.
Успешно лечить больных туберкулезом детей лучше в условиях более мягкого климата, в высокогорных местностях. Основным элементом санаторного режима является широкое использование свежего воздуха и солнца. Доказано, что в результате пребывания больных туберкулезом детей на свежем воздухе у них скорее снижается температура и улучшается общее состояние. На воздухе дети лучше и глубже дышат, а, следовательно, вдыхают больше кислорода. Благодаря этому у них улучшается состав крови и появляется аппетит.
К настоящему времени фтизиатрами страны накоплен значительный опыт работы по профилактике, своевременному выявлению и лечению туберкулёза. В монографиях и научных статьях с достаточной полнотой отражены успехи борьбы с туберкулёзом среди взрослого населения. В то же время известно, что первая встреча с туберкулёзной инфекцией, заканчивающаяся инфицированием, а в части случаев и заболеванием, случается в детском и подростковом возрасте. Поэтому основные меры профилактики туберкулёза необходимо осуществлять в этих возрастных группах. Более чем 50-летнее проведение специфической профилактики туберкулёза обусловило значительные изменения клинического течения туберкулёза у детей и подростков, влияя на патоморфоз заболевания. Поражение лимфатической системы, выраженные бронхоадениты развивались как в доантибактериальный период, так и в первые годы антибактериального лечения. Однако в силу различных причин лимфатическая система не могла служить барьером и задерживать распространение инфекции, происходило поражение лёгких и других органов. Распространение процесса в лёгких, развивающиеся осложнения становились ведущими в картине заболевания. Теперь в условиях систематического проведения противотуберкулёзной вакцинации, повышения общей сопротивляемости организма детей ярче выявляется защитная роль лимфатической системы, инфекция в ней длительно задерживается. В одних случаях не развиваются локальные формы заболевания, в других обнаруживают поражения лимфатических узлов различной степени, при этом в последние годы всё чаще встречают малые формы бронхоаденитов. В частности, ещё значителен процент необратимых остаточных изменений, затрудняющих полное излечение больного.
Необходимо совершенствовать мероприятия по реабилитации детей из групп риска и больных туберкулезом с учетом медицинских и социальных групп риска, возраста. Основными показаниями для отбора детей на лечение в туберкулезные санатории являются: эпидемический фактор риска (наличие контакта с больным туберкулезом), реабилитация после перенесенного заболевания. Особенностью комплектования детских туберкулезных санаториев является отбор контингентов по социальным факторам риска (проживание в социально дезадаптированных семьях и семьях медико-социального риска инфицирования МБТ детей).
Несмотря на большие успехи, ещё остаётся ряд нерешённых вопросов в проблеме детского туберкулёза. Кратко анализируя показатели заболеваемости данной патологией, необходимо отметить, что каждый ребенок, больной туберкулезом даже в самой легкой форме, должен находиться под систематическим наблюдением врача. В лечении ребенка, больного туберкулезом, особенно большое значение имеет организация правильного режима с возможно более широким использованием свежего воздуха, водных процедур, физкультурных упражнений. Это способствует закаливанию организма и закреплению результатов лечения.
1 Лечение туберкулеза // Руководящие принципы для национальных программ. — ВОЗ. — Женева, 1994. — 78 с.
2 Лозовская М.Э. Пути оптимизации работы детско-подростковых туберкулезных санаториев // Пробл. туберкулеза. — 2005. — №1. — С. 23‒26.
3 Лебедева Л.В. Роль специализированных санаторных учреждений в профилактике туберкулеза у детей // Пробл. туберкулеза. — 2002. — №1. — С. 28‒30.
4 Овсянкина Е.С. Актуальные проблемы противотуберкулезной помощи детям и подросткам // Пробл. туберкулеза и болезней легких. — 2009. — №1. — С. 3‒4.
5 Фирсова В.А., Полуэктова Ф.Г., Рыжова А.П. Первичная лекарственная устойчивость микобактерий туберкулеза у подростков, больных туберкулезом: особенности клинического течения, эффективность лечения // Пробл. туберкулеза и болезней легких. — 2008. — №5. — С. 17‒19.
Түйін: туберкулез ауруына шалдыққан әрбір бала үнемі дәрігердің қадағалауында болуы тиіс. Баланы емдеуде таза ауаны, су процедураларын қолдану, дене шынықтыру жаттығуларын жасауды дұрыс ұйымдастыру маңызды болып табылады. Бұл организмнің шыңдалуына, емдеу нәтижесінің жақсаруына алып келеді.
Resume: every child with tuberculosis should be under medical supervision. In the treatment of children suffering from tuberculosis, of particular importance is the organization of the correct mode with greater use of fresh air, water treatments, physical fitness exercises. This contributes to hardening of the body and consolidation therapy.
Туберкулез у детей – специфическое инфекционно-воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
МКБ-10
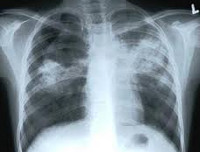
Общие сведения

Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод.
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети:
- не получившие вакцинацию БЦЖ в период новорождённости;
- ВИЧ-инфицированные;
- длительно получающие лечение гормонами, цитостатиками, антибиотиками;
- проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях;
- часто болеющие дети;
- страдающие сахарным диабетом и др.
В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах. Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Патогенез
Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
- первичный туберкулезный комплекс
- туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов)
- туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема)
- туберкулезный плеврит
- туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и др.
III.Туберкулез других локализаций у детей:
- туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит)
- костно-суставной туберкулез
- туберкулез органов мочеполовой системы
- туберкулез кожи и подкожной клетчатки
- туберкулез кишечника, брюшины и брыжеечных лимфоузлов
- туберкулез периферических лимфоузлов
- туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит)
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Ранний период первичной туберкулезной инфекции
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Туберкулезная интоксикация детей и подростков
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Первичный туберкулезный комплекс
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Туберкулезный бронхоаденит
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика
- Скрининг на туберкулез. В настоящее время для массового выявление туберкулеза среди детей в качестве основных скрининг-тестов используются проба Манту с 2 ТЕ и диаскин-тест. При желании родителей они могут быть заменены на исследования крови на туберкулез (T-spot, квантиферон-тест). В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
- Рентгенография грудной клетки. При различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости.
- Эндоскопия.Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
- Лабораторная диагностика. Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
- Специфическая диагностика. В условиях диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (повторная реакция Манту, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Читайте также:

