Туберкулез в клинике внутренних болезней
Обновлено: 24.04.2024
Реакция в месте локализации МБТ сначала должен неспецифический характер. Такая реакция наблюдается в тканях независимо от вида возбудителя. Происходят нарушения микроциркуляции, повышение проницаемости сосудистой стенки, локальный отек тканей инфильтрация зоны поражения лейкоцитами, моноцитами и другими форменными элементами крови. Первые специфические морфологические признаки туберкулезного воспаления появляются позже, через 2-3 недели после инфицирования МБТ.
Развитие специфического для туберкулеза воспаление обусловлено иммунологическими сдвигами, которые возникают при взаимодействии макроорганизма с туберкулезным возбудителем. В связи с этим специфическую воспалительную реакцию при туберкулезе характеризуют как классический пример воспаления на иммунной основе.
Туберкулезная гранулема
Главным морфологическим элементом туберкулезного воспаления является бугорок, который чаще называют туберкулезной гранулемой.
Визуализация туберкулезной гранулемы возможна при световой микроскопии. Важнейшей отличительной чертой туберкулезной гранулемы является наличие центральное расположенной зоны серчатого или казеозного, некроза — плотного аморфного клеточного детрита, образовавшегося вследствие повреждения и гибели фагоцитов. Зона казеозного некроза окружена несколькими слоями эпителиоидных клеток, макрофагов, лимфоцитии и плазматических клеток. Среди эпителиоидных клеток находятся крупные многоядерные клетки Пирогова-Лангханса.
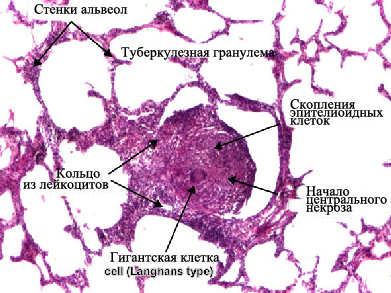
В наружных отделах клеточного слоя можно увидит полинуклеарные лейкоциты и фибробласты. Клеточные элементы, расположенные вокруг зоне казеозного некроза, образуют грануляционную ткань. В клетках, расположенных ближе к казеозно-некротическим массам, отмечаются признаки дистрофии и деструкции. Специфическое воспаление захватывает различные морфологические структуры пораженного органа: клетки паренхимы, лимфатические и кровеносные сосуды. При туберкулезе легких в специфическую воспалительную реакцию также привлекаются бронхи.
Иммуноморфологические особенности специфического воспаления позволяют считать туберкулез гранулематозным заболеванием. Функциональное состояние паренхиматозных клеток в зоне поражения существенно нарушается. В них отчетливо проявляются признаки дистрофии и деструкции. Резко снижается ресорбативная функция лимфатических капилляров. Возникают повреждения эндотелия лимфатических капиляров с выходом лимфы в межклеточное пространство. Наблюдаются грубые нарушения микроциркуляции с тромбозом мелких кровеносных сосудов.
Повреждения кровеносных сосудов обусловлено фиксацией в их базальном слое циркулирующих иммунных комплексов (ЦИК), которые можно обнаружить при электронной микроскопии. Кровеносные капилляры в туберкулезной гранулеме практически отсутствуют. Питание клеточных элементов осуществляется в основном путем омывания их межклеточной жидкостью.
Клеточный состав гранулемы
Клеточный состав гранулемы подвергается динамическим изменениям на разных стадиях ее развития. С преимуществом того или иного типа клеточных элементов выделяют эпителиоидно-клеточные, лимфоидные и гигантоклеточные туберкулезные гранулемы. В случаях преимущества зоны некроза гранулемы называют некротическими. Особенности клеточного состава гранулемы и выраженность некротических изменений зависят от характера клеточной реакции в зоне поражения. При продуктивной клеточной реакции в гранулеме преобладают эпителиоидные, макрофагальные, многоядерные гигантские клетки. Внешний отдел клеточного слоя содержит фибробласты, синтезирующие коллаген. Некротические изменения в центре гранулемы выражены слабо, а иногда отсутствуют. Преимущество экссудативной клеточной реакции проявляется увеличением зоны некроза. Она занимает 1/3 или 1/2 общего объема гранулемы.
В клеточном слое преобладают макрофаги и лимфоидные элементы с ограниченным присутствием эпителиоидных и гигантских клеток на границе с зоной казеозного некроза. Преимущественно альтеративная реакция характеризуется формированием некротических гранулем, в которых клеточный вал выражен крайне слабо, а иногда практически отсутствует.
Преобладание экссудативной тканевой реакции свидетельствует о прогрессировании туберкулезного воспаления. Ткань, окружающая отдельные гранулемы, просачивается серозно-фибринозным экссудатом. Постепенно происходит слияние гранулем. В результате формируется туберкулезный очаг — патологическое образование диаметром до 1 см. Прогрессирование очагов проявляется расширением зоны перифокального воспаления, еще в начале может быть серозным, фибринозным или гнойным.
Признаки специфического воспаления
Затем возникают признаки специфического воспаления — образуются новые туберкулезные гранулемы с выраженной зоной некроза, окруженной слоем из немногочисленных эпителиоидных и единичных гигантских клеток. Грануляционная ткань инфильтрируется макрофагами, лимфоидными элементами, а также полинуклеарами. Прогрессирование процесса приводит к слиянию очагов и формирование туберкулезных инфильтратов с участками казеозного некроза. В дальнейшем происходит инфильтрация казеозных масс полинуклеарными лейкоцитами.
Протеолитические ферменты, выделяемые лейкоцитами, вызывают расплавление казеозных масс. При отторжении формируются язвы или полости распада, которые затем могут трансформироваться в каверны. Резкое угнетение клеточного иммунитета приводит к быстрому прогрессированию патологического процесса с возникновением некротических гранулем. Довольно быстро в пораженном органе формируются обширные зоны казеозного некроза.
Интенсивность развития туберкулезного воспаления, выраженность и изменение воспалительных тканевых реакций — пролиферации, экссудации и альтерации — в значительной степени зависят от количества МБТ, попавших в организм, и их вирулентности. В эксперименте установлено, что туберкулезная гранулема в легкие животных (собаки) формируется при введении 1 МБТ, большой очаг — 106, каверна — 108 микобактерий. Экссудативная и альтернативное тканевая реакция доминирует при увеличении микобактериальной популяции, высокой вирулентности микобактерий, повышенной чувствительности клеток к возбудителю туберкулеза в сочетании с недостаточной эффективностью фагоцитоза. В этих условиях туберкулезный процесс прогрессирует и при отсутствии лечебных мероприятий часто приводит к летальному исходу.
Обратное развитие туберкулезного воспаления
Обратное развитие туберкулезного воспаления в большинстве случаев сопровождается постепенным рассасыванием экссудата, уплотнением зоны казеозного некроза и формированием вокруг туберкулезных гранулем и очагов соединительнотканной капсулы. В заживлении и последующем рубцевании гранулематозных очагов большое значение имеет инфильтрация их фибробластами, обеспечивающих формирование коллагеновых волокон. Вследствие обратного развития патологического процесса они подвергаются гиалиноза. В капсуле, окружающей туберкулезные гранулемы и очаги, иногда можно обнаружить скопления лимфоцитов, их появление обычно обусловлено высокой эффективностью защитных иммунологических реакций. Рассасывания экссудата с трансформацией туберкулезных грануляций в соединительную ткань может привести к фиброзным (цирротическим) изменениям в пораженном органе.
Остаточные посттуберкулезные изменения являются резервуаром эндогенной туберкулезной инфекции. Они поддерживают противотуберкулезный иммунитет, а при неблагоприятных для макроорганизма условиях создают угрозу повторного заболевания туберкулезом.
Инволюция туберкулезного воспаления с полным рассасыванием патологических очагов без каких-либо остаточных изменений и полной элиминацией микобактерий из организма — большая редкость. Такой результат иногда возможен при неосложненных первичных формах туберкулеза и быстром восстановлении иммунитета, нарушенного в начале заболевания.
Проникновение в организм МБТ нередко вызывает различные неспецифические изменения в тканях. Эти изменения этиологически обусловленные присутствием микобактерий, однако признаков специфического воспаления нет. В связи с этим их принято называть параспецифическими.
Параспецифические тканевые реакции
Параспецифические тканевые реакции могут развиваться в сердечно-сосудистой системе, различных паренхиматозных органах. Чаще всего они возникают при первичном или диссеминированном туберкулезе. Морфологические признаки параспецифических реакций представлены токсико-аллергическим тромбоваскулит, а также периваскулярными узловатыми или диффузными инфильтратами с мононуклеарными макрофагами, лимфоцитами и плазматическими клетками. Наиболее выражены такие изменения в лимфатических узлах.
При своевременной диагностике туберкулеза и адекватном лечении параспецифические изменения довольно быстро подвергаются обратному развитию без каких-либо остаточных изменений. При отсутствии лечения в зоне параспецифических изменений впоследствии могут возникнуть поражения специфического характера.
Выделение в течении туберкулеза двух последовательных периодов — первичного и вторичного — находит отражение и в особенностях патоморфологической картины.
Первичный туберкулез всегда привлекает в патологический процесс лимфатическую систему. Ограниченный или тотальный казеозный некроз лимфатических узлов — важнейшая черта первичного туберкулеза. Наличие большой перифокальной воспалительной реакции вокруг основного очага — также важная отличительная черта первичного туберкулеза.
При легочном поражении первичный аффект преимущественно локализуется в хорошо вентилируемых отделах, т.е. в средних и нижних долях легкого. Вследствие бактериемии, характерной для первичного периода туберкулезной инфекции, в легких и других органах формируются гематогенные очаги-отсевы. Нередко возникают распространенные параспецифические реакции. Остаточные посттуберкулезные изменения при первичном туберкулезе формируются медленно. Они постепенно рассасываются, рубцуются или извествляются, иногда подвергаются осификации.
Вторичный туберкулез развивается на фоне остаточных изменений, сформировавшихся в процессе первичного туберкулеза. При вторичном туберкулезе специфический процесс возникает на фоне ослабленного противотуберкулезного иммунитета. Регионарные лимфатические узлы в патологический процесс не вовлекаются. Туберкулезное поражение чаще имеет органный характер с образованием очага, инфильтрата, каверны. В развитии вторичного туберкулеза большое значение имеет бронхогенный путь распространения МБТ. В большинстве случаев вторичный туберкулез поражает, легкое, в основном верхние и задние отделы. В остаточных изменениях, формируются в результате вторичного туберкулеза, обычно отсутствуют признаки кальцинации или осификации.
Высокая распространенность туберкулеза среди населения РФ определяет актуальность сведений о своевременной диагностике и лечении данной патологии. В статье представлены эпидемиологические данные по заболеваемости туберкулезом кожи (ТК) в РФ, классификация ТК, применяемая в практической медицине. Описаны современные методы диагностики и дифференциальной диагностики заболевания, а также подробно представлена наиболее контагиозная форма ТК – скрофулодерма (колликвативный ТК). Особенностью данной патологии является развитие в подкожной клетчатке гуммозных узлов, подвергающихся казеозному размягчению и изъязвлению с исходом в мостикообразный рубец. В статье представлено описание двух клинических разновидностей данной патологии, рассмотрена диагностика. Приведены данные анализа динамики клинических форм туберкулеза за 70 лет, с 1895 по 1964 г., проведенного в клинике кожных и венерических болезней им В.А. Рахманова Первого МГМУ им. И.М. Сеченова.
Подробно описаны клиническая картина и диагностика сочетания лихеноидного и колликвативного туберкулеза кожи (скрофулодермы) у больной с ранее перенесенной недиагностированной туберкулезной инфекцией.
Ключевые слова: пандемия, туберкулез кожи, лихеноидный и колликвативный туберкулез (скрофулодерма), параспецифическое воспаление, гранулемы.
Для цитирования: Куштан И.В., Грабовская О.В., Теплюк Н.П. и др. Сочетание лихеноидного и колликвативного туберкулеза кожи (скрофулодермы) // РМЖ. 2016. № 14. С. 954–957.
Для цитирования: Куштан И.В., Грабовская О.В., Теплюк Н.П. и др. Сочетание лихеноидного и колликвативного туберкулеза кожи (скрофулодермы). РМЖ. 2016;14:954-957.
The combination of tuberculosis cutis lichenoides and tuberculosis cutis colliquativa (scrofuloderma)
Kushtan I.V. 1 , Grabovskaya O.V. 2 , Teplyuk N.P. 2 , Varshavskiy V.A. 2 , Grishina V.B. 2 , Samoylova A.V. 2
1 Moscow City Scientific Practical Center for the Fight Against Tuberculosis
2 I.M. Sechenov First Moscow State Medical University
Considering high prevalence of tuberculosis among Russian population, data on early diagnosis and treatment of this disease are of particular importance. The paper uncovers epidemiological data on the occurrence of cutaneous tuberculosis in Russian Federation as well as its classification used in medical practice. Diagnostic procedures and differential diagnostic aspects are discussed. The most contagious subtype of cutaneous tuberculosis, i.e., scrofuloderma (or tuberculosis cutis colliquativa), is described in details. The clinical appearance is characterized by gummous nodules in subcutaneous fat which undergo caseous softening and ulceration to form "bridge-like" scar. The paper describes two clinical variants of scrofuloderma and their diagnosis. 70-year trends (1895-1964) in clinical subtypes of tuberculosis are analyzed.
Clinical manifestations and diagnosis of combined tuberculosis cutis lichenoides and tuberculosis cutis colliquativa (or scrofuloderma) in a woman with prior undiagnosed tuberculosis are addressed.
Key words: pandemic, cutaneous tuberculosis, tuberculosis cutis colliquativa (scrofuloderma) and tuberculosis cutis lichenoides, paraspecific inflammation, granuloma.
For citation: Kushtan I.V., Grabovskaya O.V., Teplyuk N.P. et al. The combination of tuberculosis cutis lichenoides and tuberculosis cutis colliquativa (scrofuloderma) // RMJ. 2016. № 14. P. 954–957.
Статья посвящена проблеме сочетания лихеноидного и колликвативного туберкулеза кожи



В результате проведенных лабораторных анализов грубой патологии не выявлено. Электрокардиограмма, результаты исследования функции внешнего дыхания – без особенностей.
Рентгенологически. В левой плевральной полости тень экссудата до переднего отрезка IV ребра, окутывающего все легкое, на уровне II ребра утолщение плевры гомогенной структуры, толщиной до 15 мм; локальный пневмосклероз в S1-2 слева и S4-5 справа; отмечается увеличение внутригрудных лимфоузлов. Компьютерная томография органов грудной клетки: КТ-признаки узлового образования?
При ультразвуковом исследовании щитовидной железы обнаруживаются диффузные изменения ткани щитовидной железы, лимфаденопатия.
Комплексное обследование позволило диагностировать сочетание лихеноидного и колликвативного ТК (вторичная скрофулодерма).
Таким образом, выявлено, что у больной Б. в прошлом был первичный ТБ легких, о чем свидетельствует локальный пневмосклероз в S1-2 слева и S4-5 справа. Подобные индуративные участки как проявление перенесенного ТБ легких являются биологически активными. Известно, что подобные остаточные туберкулезные изменения, диаметр которых более 1 см и количество которых превышает 5, и прикорневая локализация процесса являются потенциально опасными, особенно у лиц старше 60 лет [15, 16]. Это связано с тем, что в этих индуративных участках персистируют типичные и измененные варианты микобактерий, особенно L-формы [17]. В возрасте 67 лет у больной Б. произошла эндогенная реактивация туберкулезной инфекции в условиях благоприятной эпидемиологической ситуации; возник острый прогрессирующий туберкулез легких с поражением лимфатических узлов, плевропневмонией и лимфогематогенной генерализацией заболевания в кожу. В коже процесс характеризуется сочетанием лихеноидного и колликвативного туберкулеза кожи (вторичная скрофулодерма).
1. Фтизиатрия. Национальное руководство / под ред. М.И. Перельмана. М.: ГЭОТАР-Медиа, 2007. 512 с. [Ftiziatrija. Nacional'noe rukovodstvo / pod red. M.I. Perel'mana. M.: GJeOTAR-Media, 2007. 512 s. (in Russian)].
2. Картавых А.А. Организация выявления и диагностики больных туберкулезом внелегочных локализаций: дис. . канд. мед. наук. 14.00.26. Москва, 2009. 161 с.: ил. [Kartavyh A.A. Organizacija vyjavlenija i diagnostiki bol'nyh tuberkulezom vnelegochnyh lokalizacij: dis. . kand. med. nauk. 14.00.26. Moskva, 2009. 161 s.: il. (in Russian)].
3. Довжанский С.И. Туберкулез кожи: возрождение проблемы // Вестник дерматологии и венерологии. 2000. № 5. С. 60–61 [Dovzhanskij S.I. Tuberkulez kozhi: vozrozhdenie problemy // Vestnik dermatologii i venerologii. 2000. № 5. S. 60–61 (in Russian)].
4. Нечаева О.Б. Ситуация по туберкулезу и работе противотуберкулезной службы Российской Федерации в 2014 году. М., 2015 [Nechaeva O.B. Situacija po tuberkulezu i rabote protivotuberkuleznoj sluzhby Rossijskoj Federacii v 2014 godu. M., 2015 (in Russian)].
5. Клаус Вульф и др. Дерматология Фицпатрика в клинической практике. М., Бином, 2013, Т. 3. С. 1930–1937 [Klaus Vul'f i dr. Dermatologija Ficpatrika v klinicheskoj praktike. M., Binom, 2013, T. 3. S. 1930–1937 (in Russian)].
6. Русак Ю.Э., Кузьмина Н.В., Анциферрова Ю.Е. и др. Колликвативный туберкулез кожи // Российский журнал кожных и венерических болезней. 2011. № 4. С. 21–23 [Rusak Ju.Je., Kuz'mina N.V., Anciferrova Ju.E. i dr. Kollikvativnyj tuberkulez kozhi // Rossijskij zhurnal kozhnyh i venericheskih boleznej. 2011. № 4. S. 21–23 (in Russian)].
7. Русак Ю.Э., Кузьмина Н.В., Улитина И.В. и др. Туберкулез кожи: существует ли проблема? // Российский журнал кожных и венерических болезней. 2009. № 1. С. 4–5 [Rusak Ju.Je., Kuz'mina N.V., Ulitina I.V. i dr. Tuberkulez kozhi: sushhestvuet li problema? // Rossijskij zhurnal kozhnyh i venericheskih boleznej. 2009. № 1. S. 4–5 (in Russian)].
8. Дерматовенерология. Национальное руководство / под ред. Ю.С. Бутова, Ю.К. Скрипкина, О. Л. Иванова. М.: ГЭОТАР-Медиа, 2013. С. 896 [Dermatovenerologija. Nacional'noe rukovodstvo / pod red. Ju.S. Butova, Ju.K. Skripkina, O. L. Ivanova. M.: GJeOTAR-Media, 2013. S. 896 (in Russian)].
9. Чужов А.Л. Клинико-морфологические особенности и диагностика различных форм туберкулеза кожи: дис. . канд. мед. наук. 14.00.26. Санкт-Петербург, 2009. 96 с.: ил. [Chuzhov A.L. Kliniko-morfologicheskie osobennosti i diagnostika razlichnyh form tuberkuleza kozhi: dis. . kand. med. nauk. 14.00.26. Sankt-Peterburg, 2009. 96 s.: il. (in Russian)].
10. Довжанский C.И., Грашкин И.Г., Пяткина В.И. Структура заболеваемости туберкулезом кожи // Вестник дерматологии и венерологии. 1991. № 1. С. 61–63 [Dovzhanskij C.I., Grashkin I.G., Pjatkina V.I. Struktura zabolevaemosti tuberkulezom kozhi // Vestnik dermatologii i venerologii. 1991. № 1. S. 61–63 (in Russian)].
11. Дворецкий Л.И. Туберкулез в клинике внутренних болезней // РМЖ. 1998. № 11. С. 4 [Dvoreckij L.I. Tuberkulez v klinike vnutrennih boleznej // RMZh. 1998. № 11. S. 4 (in Russian)].
12. Потекаев Н.С. Дерматовенерология. Синтез науки и практики. Динамика клинических форм туберкулеза кожи (по материалам клиники кожных болезней Первого Московского института им. И.М. Сеченова за 70 лет). М., Медицинская книга, 2004. С. 257–262 [Potekaev N.S. Dermatovenerologija. Sintez nauki i praktiki. Dinamika klinicheskih form tuberkuleza kozhi (po materialam kliniki kozhnyh boleznej Pervogo Moskovskogo instituta im. I.M. Sechenova za 70 let). M., Medicinskaja kniga, 2004. S. 257–262 (in Russian)].
13. Пальцев М.А., Потекаев Н.Н., Казанцева И.А. и др. Клинико-морфологическая диагностика заболеваний кожи (атлас). М.: Медицина, 2004. С. 411–416 [Pal'cev M.A., Potekaev N.N., Kazanceva I.A. i dr. Kliniko-morfologicheskaja diagnostika zabolevanij kozhi (atlas). M.: Medicina, 2004. S. 411–416 (in Russian)].
14. Цветкова Г.М., Мордовцева В.В., Вавилов А.М., Мордовцев В.Н. Патоморфология болезней кожи: Руководство для врачей. М.: Медицина, 2003 [Cvetkova G.M., Mordovceva V.V., Vavilov A.M., Mordovcev V.N. Patomorfologija boleznej kozhi: Rukovodstvo dlja vrachej. M.: Medicina, 2003 (in Russian)].
15. Рабухин А.Е. Туберкулез у пожилых. Труды 9-го Междунар. конгресса геронтологов. Киев, 1972. Т. 3 С. 161–163 [Rabuhin A.E. Tuberkulez u pozhilyh. Trudy 9-go Mezhdunar. kongressa gerontologov. Kiev, 1972. T. 3 S. 161–163 (in Russian)].
16. Шмелев Н.А., Земскова З.С., Дорожкова И.Р. Формы дремлющей туберкулезной инфекции при эндогенных рецидивах у старых людей: Труды 9-го Междунар. конгресса геронтологов. Киев, 1972. Т. 3. С. 165–168 [Shmelev N.A., Zemskova Z.S., Dorozhkova I.R. Formy dremljushhej tuberkuleznoj infekcii pri jendogennyh recidivah u staryh ljudej: Trudy 9-go Mezhdunar. kongressa gerontologov. Kiev, 1972. T. 3. S. 165–168 (in Russian)].
17. Земскова З.С., Дорожкова И.Р. Скрыто протекающая туберкулезная инфекция. М.: Медицина, 1984. С. 211–213 [Zemskova Z.S., Dorozhkova I.R. Skryto protekajushhaja tuberkuleznaja infekcija. M.: Medicina, 1984. S. 211–213 (in Russian).
Для цитирования: Цветкова О.А., Абдуллаева Г.Б., Колосова К.Ю. Трудности диагностики туберкулеза легких в клинике внутренних болезней. РМЖ. 2005;27:1908.
Туберкулез органов дыхания – одна из самых актуальных проблем здравоохранения в мире и в Российской Федерации. Заболеваемость населения РФ туберкулезом с 1991 г. увеличилась на 150% и в 2002 г. составила 88,1 на 100 тыс. населения. Смертность от туберкулеза увеличилась за этот период почти в 3 раза [1]. Высок процент поздней диагностики туберкулеза легких в лечебных учреждениях общей лечебной сети. В этих случаях только у около 20% больных туберкулезом легких заболевание диагностируют в первые 2–3 недели заболевания, а у остальных 80% – в сроки от 1 до 3 мес. Расхождение диагнозов по туберкулезу у умерших в нетуберкулезных больницах достигает 80% и более. По данным А.Г. Хоменко, особенно часты диагностические ошибки при абациллярных формах туберкулеза. Известно также, что у больных активным туберкулезом органов дыхания микобактерии туберкулеза в мазках мокроты в первые 2–3 недели болезни нередко не обнаруживаются, особенно у больных казеозной пневмонией, и при отсутствии деструктивных изменений в легких [2].
Поскольку основой диагностики туберкулеза служит обнаружение микобактерии туберкулеза (МОТ), приведем сравнительную характеристику методов их обнаружения. При бактериоскопии мазка, окрашенного по Цилю–Нильсену, МБТ могут быть обнаружены при наличии не менее 100.000 –1.000.000 бактериальных клеток в 1 мл патологического материала. Такое значительное количество МБТ встречается при распространенных, преимущественно легочных формах заболевания (диссеминированная, фиброзно–кавернозная, цирротическая). Методы накопления (флотация) повышают выявляемость МБТ по сравнению с обычной микроскопией на 10%. Люминесцентная микроскопия при туберкулезе в настоящее время является эффективным бактериоскопическим методом лабораторной диагностики, широко применяющимся в микробиологических лабораториях Российской Федерации. Чувствительность метода люминесцентной микроскопии 10.000 – 100.000 МБТ в 1 мл материала [8].
Культуральный метод выявления МБТ дает положительные результаты при наличии в исследуемом материале от 20 до 100 жизнеспособных микробных клеток в 1 мл. Однако он трудоемок и длителен в связи с тем, что МБТ являются в основном медленно растущими организмами и рост их колоний наблюдают в течение 2–3 месяцев. Для увеличения результативности культурального метода рекомендуется применять посев материала одновременно на две–три различных питательных среды. Продолжительность роста МБТ ограничивает диагностические возможности клиницистов. МБТ выявляются лишь при 52–65% случаев активного туберкулеза легких, а в клинике внелегочного туберкулеза удельный вес их выявления еще ниже. Значительные трудности представляет обнаружение микобактерий у лиц со скудным их выделением. Среди впервые выявленных больных у одной трети бактериовыделение является однократным. Культуральный метод позволяет проводить определение чувствительности и устойчивости МБТ к противотуберкулезным антибиотикам [8].
За рубежом широкое распространение получила радиометрическая система ВАСТЕС для быстрого обнаружения живых МБТ в жидкой питательной среде. Микобактерии культивируют в жидкой ВАСТЕС–среде, где в качестве источника углерода используется меченая 14С пальмитиновая кислота. При положительных данных бактериоскопического исследования рост МБТ обнаруживали радиометрически на 7–10–й день и на 14–21–й дни при отрицательных данных. К недостаткам этого метода, ограничивающим возможность его широкого применения, относятся: высокая себестоимость исследования; необходимость применения радиоактивных изотопов и специального радиометрического оборудования, сложность работы с изотопной технологией; необходимость дополнительного посева на плотную питательную среду при возникновении проблем с идентификацией или интерпретацией результатов.
Метод ПЦР основан на ферментативной амплификации выбранных специфических участков генома бактерий рода Mycobacterium tuberculosis, их дальнейшей детекции и идентификации. Аналитическая чувствительность метода очень высока и соответствует выявлению 1–10 бактериальных клеток. Чувствительность метода достигает 74–92%, специфичность 92–100%. На эффективность ПЦР–анализа существенным образом влияет метод обработки клинического материала [3]. В ПЦР–диагностике туберкулеза для исследований обычно используют мокроту, промывные воды бронхов, бронхиальные аспираты, плевральную жидкость, мочу, спинномозговую жидкость, кровь, биоптаты лимфоузлов и других тканей.
Если у пациента не удается обнаружить МБТ при стандартном обследовании, проводится дальнейший диагностический поиск, включающий патоморфологическое исследование материала, полученного при биопсии пораженного органа, при котором подтверждением диагноза служит выявление туберкулезной гранулемы с казеозным некрозом, эпителиодными клетками, лимфоцитами, гигантскими многоядерными клетками Пирогова–Лангханса.
Как уже было сказано выше, в настоящее время растет число больных с острыми формами туберкулеза органов дыхания. По данным Челноковой О. (2003г.) , среди впервые выявленных больных туберкулезом органов дыхания число остро прогрессирующих форм составило 35%, у 7% была казеозная пневмония.[7].
Приводим наше наблюдение.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
МКБ-10
A16.3 Туберкулез внутригрудных лимфатических узлов без упоминания о бактериологическом или гистологическом подтверждении

Общие сведения
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже - как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.

Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко - пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов - паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма - тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации - т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям - биопсии лимфоузла. Первостепенное значение в диагностике имеют:
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину - кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Читайте также:

