Туберкулез верхних дыхательных путей реферат
Обновлено: 25.04.2024
Туберкулез дыхательных путей является вторичным заболеванием и наиболее часто осложняет диссеминированный и фиброзно-кавернозный туберкулез легких. Из верхних дыхательных путей наиболее часто поражается гортань, значительно реже глотка, полость рта, нос и носоглотка.
Туберкулез гортани. Частое поражение гортани обусловлено рядом факторов, главными из которых являются: тесная анатомическая связь гортани с легкими и общая их иннервация, раздражение слизистой оболочки гортани кашлем и мокротой, частые воспалительные заболевания гортани.
До введения в практику туберкулостатических препаратов туберкулез гортани являлся вторым по частоте осложнением легочного туберкулеза, уступая первое место туберкулезу кишечника. С применением высокоэффективных противотуберкулезных препаратов частота этого осложнения резко сократилась.
Основная роль в возникновении туберкулеза гортани принадлежит выделяющейся из легких мокроте, содержащей микобактерии туберкулеза. Мокрота проникает в гортань через бронхи и трахею. Туберкулез гортани, а также бронхов и трахеи наблюдается главным образом у больных фиброзно-кавернозным туберкулезом легких. Возможен также гематогенный путь инфицирования гортани, что доказано не только результатами клинических наблюдений, но и в экспериментах на животных.
Гематогенным путем туберкулез гортани возникает преимущественно при диссеминированном туберкулезе легких.
Наиболее частым признаком туберкулеза гортани является изменение голоса: появление охриплости, а иногда и афонии, жалобы больных на сухость и першение в горле. Эти начальные симптомы возникают при поражении туберкулезом голосовых связок или задней стенки гортани. При гематогенном поражении гортани в первую очередь поражаются надгортанник и черпаловидные хрящи. В этих случаях прежде всего возникает боль при глотании.
Туберкулез гортани может протекать остро, подостро и хронически. Острое и подострое течение процесса в гортани характерно для больных диссеминированным туберкулезом легких, при котором симптомы поражения гортани могут быть первыми признаками заболевания туберкулезом.
Туберкулез гортани может быть инфильтративным, язвенным и рубцовым. Процесс может протекать с преимущественно продуктивной или преимущественно экссудативной реакцией ткани.
Применение противотуберкулезных препаратов полностью разрешило проблему лечения туберкулеза гортани. При своевременной диагностике и правильном лечении можно достигнуть клинического выздоровления при туберкулезе гортани в сравнительно короткие сроки (в первые 4—6 мес) у всех больных.
Туберкулез трахеи и бронхов. Осложнением легочного туберкулеза, главным образом деструктивных форм его и первичного туберкулеза, является туберкулез трахеи и бронхов. У больных туберкулезом легких, выделяющих мокроту с большим количеством микобактерий туберкулеза, создаются наиболее благоприятные условия для поражения отводящих (дренирующих), сегментарных и главных бронхов. Предрасполагающими к заболеванию факторами могут быть неспецифические воспаления бронхов. В ряде случаев туберкулез бронха возникает в результате перехода воспалительного процесса с казеозно измененных внутригрудных лимфатических узлов на стенку бронха. В последнем случае может сформироваться бронхолимфатический свищ, имеющий большое значение в патогенезе и терапии легочного туберкулеза.
По патоморфологическим признакам туберкулезное поражение трахеи и бронхов, так же как и туберкулез гортани, может быть инфильтративным, язвенным и рубцовым. Процесс может осложняться стенозом трахеи и бронхов различной степени выраженности и бронхолимфатическими свищами. В связи с более своевременной диагностикой туберкулеза легких и эффективным лечением число больных с язвенным поражением бронхов в настоящее время значительно уменьшилось.
Для поражения туберкулезом бронхов характерны следующие признаки: упорный, приступообразный кашель, который беспокоит больного днем и ночью, кашель сопровождающийся выделением небольшого количества мокроты и не прекращающийся при приеме противокашлевых средств; неприятные ощущения жжения, а также боли в области грудины, чаще с одной стороны, и боли между лопатками; одышка при отсутствии прогрессирования туберкулезного процесса в легких, свистящий шум и писк, выслушиваемые около позвоночника на уровне III — V грудных позвонков и около грудины, и шумное дыхание (при стенозе бронха); появление уровня жидкости в каверне, изменение ее размеров (то уменьшение, то увеличение) на рентгенограммах, сделанных через небольшие интервалы. Начальные поражения бронхов могут протекать с весьма скудной симптоматикой или бессимптомно и обнаруживаются только при трахеобронхоскопии, которую рекомендуется производить у всех больных с кавернами в легких, при первичном туберкулезе, а также при подозрении на туберкулез бронхов. Туберкулез бронхов значительно утяжеляет течение легочного туберкулеза и усложняет его лечение, поэтому необходимо своевременное распознавание этого осложнения.
Наиболее важным методом диагностики туберкулеза трахеи и бронхов является в настоящее время трахеобронхоскопия. Повторная трахеобронхоскопия может быть применена с лечебной целью при туберкулезе трахеи и бронхов и неспецифических эндобронхитах, при послеоперационных ателектазах, при абсцессах и бронхоэктазах, осложняющих туберкулез легких.
Лечение туберкулеза бронхов проводят антибактериальными препаратами по общепринятой методике с добавлением местного их применения — интратрахеобронхиального введения лекарственных средств.
Кроме специфического лечения, применяют прижигание трихлоруксусной кислотой патологически измененных участков на стенке бронха, а также скусывание грануляций. Местное лечение способствует быстрой ликвидации процесса и во многих случаях предотвращает развитие рубцовых изменений в бронхе или трахее, которые нередко способствуют образованию стеноза.
Существует несколько способов интратрахеобронхиального введения лекарственных веществ. Наиболее распространенным и доступным является введение растворов химио-препаратов гортанным шприцем через голосовую щель и ингаляции аэрозолей. Введенное в трахею и бронх лекарственное вещество оказывает прежде всего местное действие. Кроме того, всасываясь, препарат оказывает и общее действие на организм. Введение лекарственных средств с помощью гортанного шприца, как правило, производят после небольшой анестезии верхних дыхательных путей. Для анестезии целесобразно использовать 0,25% раствор дикаина, разведенный в 10% растворе новокаина. Под контролем гортанного зеркала 0,5 мл этой смеси орошают голосовые связки и 1— 1,5 мл вводят во время вдоха в трахею и бронхи. Если введение производят в положении больного сидя, то его необходимо наклонить в правую или левую сторону в зависимости от локализации туберкулезного процесса. Если поражение локализуется в верхнедолевых бронхах, введение производят в положении больного лежа на больной стороне с приподнятым ножным концом кровати или кушетки.
После анестезии вводят необходимое лекарственное средство.
При туберкулезе для интратрахеобронхиальных введений используют стрептомицин в дозе 0,25—0,5 г, 5% или 10% раствор салюзида (4—6 мл), 5—10% раствор изониазида (4—6 мл). В последние годы стали широко использовать 2% раствор солютизона (2—3 мл), относящегося к производным тиосемикарбазонов; препарат эффективен при туберкулезе и хорошо переносится больными.
В трахею и бронхи можно также вводить канамицин (0,25—0,5 г), флоримицин (250 000—500 000 ЕД),этионамид (150 мг). Эти препараты, так же как стрептомицин, растворяют в 2—4 мл 0,5% раствора новокаина. Перечисленные препараты применяют каждый в отдельности или в комбинации один с другим, например стрептомицин с салюзидом или изониазидом. Нецелесообразно комбинировать салюзид с изониазидом, так как эти препараты относятся к одной химической группе. При наличии у больного туберкулезом катарального трахеобронхита противотуберкулезные препараты хорошо сочетать с антибиотиками широкого спектра действия (пенициллин, мономицин и т. д.). Нередко используют также фурацилин (1 :5000), фурагин (1 : 13 000). При выборе лекарственных средств для местного лечения необходимо учитывать имеющуюся устойчивость микобактерий туберкулеза к тем или иным препаратам, а также характер общей терапии больного.
Интратрахеобронхиально лекарственные средства вводят ежедневно. Общее количество введений зависит от переносимости их больным, а также от результатов лечения. В среднем на протяжении курса лечения проводят 40—60 введений.
Лекарственные средства могут применяться также в виде ингаляций аэрозолей. Для аэрозольных ингаляций используют те же препараты и в тех же дозировках, что и при интратрахеобронхиальных введениях.
При успешном лечении туберкулеза трахеи и бронхов в большинстве случаев язвы эпителизируются, а инфильтраты ликвидируются, не оставляя после себя никаких следов. Однако возможен и другой исход, когда инфильтрат фиброзно уплотняется, т. е. происходит фиброзная трансформация инфильтрата с образованием стеноза бронха той или иной степени.
Язвы иногда заживают с образованием рубцов. В большинстве случаев это единичные, поверхностные, беловатые рубчики.
Туберкулез носа. Туберкулез носа наблюдается сравнительно редко, преимущественно в молодом возрасте, чаще у женщин. Туберкулезные микобактерии могут попасть в нос по лимфатическим и кровеносным путям. В редких случаях инфекция внедряется через трещины слизистой оболочки носа. Туберкулез в носу проявляется в виде инфильтрата или язвы; если инфильтрат принимает опухолевидную форму, то говорят о туберкуломе. Распад туберкулезных бугорков на поверхности слизистой оболочки ведет к образованию изъязвлений. Помимо носовой перегородки, туберкулезные изменения встречаются иногда на нижней и реже на средней раковине. Субъективные симптомы в начальной стадии мало выражены, по мере увеличения инфильтратов отмечается затруднение носового дыхания. После распада инфильтратов и образования язв появляются выделения, которые могут быть слизисто-гнойными, вязкими или чисто гнойными, иногда окрашенными кровью. Засыхающие корки затрудняют носовое дыхание и вызывают зуд в носу. При насильственном удалении корок можно вызвать кровотечение и обнажить характерную туберкулезную язву слизистой оболочки. Диагноз не труден при наличии других туберкулезных очагов. В отличие от сифилиса туберкулез обычно поражает только хрящевую часть носовой перегородки, в то время как третичный сифилис поражает также и костную часть. Сифилитические заболевания вследствие некроза кости сопровождаются сильным запахом и болями в области носа, которых не бывает при туберкулезе носа. При туберкулезном периостите носовых костей или лобного отростка верхней челюсти (что встречается весьма редко) наблюдаются жалобы на боли. Клиническая картина туберкулеза носовой полости и рака иногда настолько схожа, что правильный диагноз может быть поставлен лишь после гистологического исследования. Туберкуломы могут быть смешаны с саркоматозным новообразованием; в таких случаях диагноз устанавливают также на основании биопсии.
Туберкулез верхних дыхательных путей. Туберкулез носа
Туберкулезное поражение верхних дыхательных путей в большинстве случаев является вторичным заболеванием и развивается в результате внедрения специфического возбудителя у больных, страдающих туберкулезом легких. Теоретически возможна и первичная локализация туберкулеза в том или ином отрезке дыхательных путей, но в клинической практике такая форма встречается относительно редко. Исключение представляет только полость носа, где, в силу доступности ее внешним воздействиям, возможно непосредственное занесение извне палочек Коха и развитие туберкулезного процессу. Инфекция, как правило, проникает через трещины входа в нос, куда она попадает из воздуха или заносится пальцем больного.
Заболевание гортани и глотки происходит вследствие постоянного действия на слизистую оболочку выхаркиваемой больным инфицированной мокроты. Предрасполагающим моментом является образование на слизистой оболочке небольших ссадин, где нарушена непрерывность эпителиального покрова. Такого рода изменения очень часто встречаются у лиц, страдающих хроническим ларингитом, и этим объясняется более частое развитие туберкулеза гортани у мужчин, чем у женщин. В детском возрасте туберкулез гортани встречается сравнительно редко.
Заболевания слизистой оболочки зева, языка и полости рта обычно наблюдаются только в далеко зашедших случаях легочного туберкулеза, когда затруднение отхаркивания и понижение общей сопротивляемости организма, способствуют заражению мокротой.
Патологоанатомическим субстратом туберкулезного процесса верхних дыхательных путей является туберкулезный бугорок, состоящий из эпителиоидных, круглых и гигантских клеток, в центре которого происходит творожистый распад В дальнейшем, в связи с инфильтрацией и серозным пропитыванием подслизистой ткани, образуется видимый невооруженным глазом инфильтрат, в виде ограниченного утолщения слизистой оболочки. В случае нарушения целости эпителия, покрывающего инфильтрат, может развиться различной глубины и формы туберкулезная язва. В зависимости от преобладания тех или иных элементов воспалительного процесса и интенсивности защитной реакции, различают экссудативные и продуктивные формы туберкулеза слизистых оболочек.
В следующей стадии гортанного туберкулеза, особенно при наличии смешанной инфекции, процесс проникает в толщу подлежащих тканей, вызывая заболевание надхрящницы и развитие тяжелой картины перихондрита. Аналогичные изменения происходят и в полости носа, где туберкулез чаще всего поражает слизистую носовой перегородки и где, в результате развития перихондрита, может иметь место прободение хрящевой части носовой перегородки.
Симптоматология и течение туберкулеза верхних дыхательных путей определяются характером наблюдаемого процесса, его локализацией и иммунно биологическими особенностями данного организма.

Туберкулез носа, как уже указывалось выше, поражает преимущественно передний отдел носовой перегородки, но встречается заболевание и латеральной стенки носа, т. е. нижней и средней носовых раковин. Туберкулез слизистой, носа представляется в виде инфильтрата или язвы, в некоторых случаях наблюдается типичная туберкулома (инфильтрат, имеющий форму опухоли).
В начальной стадии туберкулеза носа субъективные ощущения могут совершенно отсутствовать. В дальнейшем появляются: закладывание носа, образование корок и выделение гнойного экссудата. В связи с постоянным раздражением кожи могут развиться явления дерматита, выражающиеся утолщением и резким покраснением входа в нос и кожи верхней губы.
Диагноз туберкулеза носа в типичных случаях особых затруднений не представляет. При риноскопическом исследовании отмечается присутствие в переднем отделе носовой перегородки инфильтрата или язвы. Для последней характерны подрытые края, бледность окраски и гнойный экссудат. В случае перфорации носовой перегородки видны нередко отдельные бугорки, располагающиеся на инфильтрированных краях отверстия. В отличие от сифилиса, при котором вовлекается в процесс и костный отдел носовой перегородки, при туберкулезе дело ограничивается хрящевым отделом ее. Кроме того для сифилиса характерно образование секвестров и сильный неприятный запах из носа. В сомнительных случаях необходимо сделать реакцию Вассермана и, если возможно, гистологический анализ взятого кусочка. Наряду с изучением местных изменений необходимо произвести и общее обследование больного, что дает обычно очень ценные указания.
Если наблюдается одновременное поражение кожи лица волчанкой, то и процесс слизистой носа имеет обычно аналогичный характер. Отличить волчанку от туберкулеза риноскопическим путем представляет нередко весьма трудную задачу.
Прогноз туберкулеза носа при хорошем общем состоянии организма относительно благоприятен, хотя не исключается возможность довольно большого разрушения слизистой оболочки и носовой перегородки.
Лечение сводится к применению прижиганий инфильтрата и язвы молочной и трихлоруксусной кислотой или гальвано-каутером. При ограниченном процессе иногда целесообразно выскоблить острой ложкой или иссечь пораженный участок слизистой, произведя частичную резекцию носовой перегородки. Хороший результат в некоторых случаях дает облучение кварцлампой. Наряду с этим необходимо всеми средствами поднять общую сопротивляемость организма.
Клиника, прогноз и диагностика туберкулеза гортани
Начинающийся туберкулез гортани выражается изменением голоса, что обычно зависит от несмыкания голосовых связок, вызываемого утолщением межчерпаловидного пространства или деформацией самих связок. В некоторых случаях расстройство голоса является результатом пареза гортанной мускулатуры. При тяжелом процессе может наступить полная потеря голоса. Наряду с этим, больные жалуются на ощущение раздражения в гортани, что является причиной постоянного кашля.
Если процесс, начавшийся в полости гортани, распространяется на область черпал или надгортанник, то появляются боли при глотании, нередко иррадиирующие в ухо При образовании язв, и особенно при развитии перихондрита, дисфагия достигает такой силы, что больные отказываются от принятия пищи. К этому присоединяется еще и препятствие механического характера, в виде отечности слизистой оболочки входа в гортань и резко выраженных воспалительных изменений.
Положение отягчается еще и тем, что при перихондрите, вследствие ригидности стенок гортани, нарушается защитная функция ее, вследствие чего жидкая пища затекает в дыхательные пути, создавая угрозу развития аспирационной пневмонии.
Наконец, в поздних стадиях туберкулезного процесса может образоваться сужение гортани с таким тяжелым расстройством дыхания, что приходится ставить вопрос о срочной трахеотомии.
Наряду с изложенными симптомами существуют обычно изменения общего характера в виде повышения температуры, ночных потов, одышки, отсутствия аппетита, похудания, а иногда и кровохаркания, что может в значительной степени зависеть от легочного процесса.
Прогноз туберкулеза гортани зависит от интенсивности самого процесса, состояния легких и сопротивляемости данного организма. Туберкулез гортани в большинстве случаев имеет хроническое течение, острые формы туберкулеза встречаются, как исключение. В течение болезни могут наблюдаться периодические улучшения и ухудшения местного процесса, в зависимости от состояния легких, обстановки, в которой живет и работает больной, и характера проводимых мероприятий.
Плохая репутация горловой чахотки объясняется главным образом тем, что вызываемая этим заболеванием дисфагия нарушает питание больного и подрывает его силы.
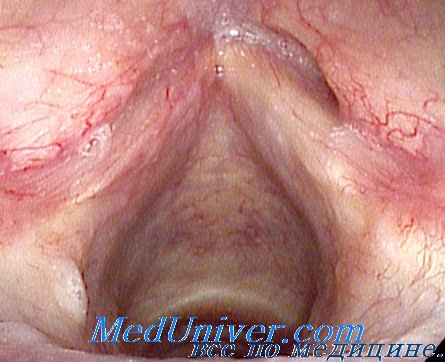
Такое течение процесса однако отнюдь не обязательно и, как показывают многочисленные клинические наблюдения, при правильной, своевременной постановке лечения, надлежащего режима и достаточной сопротивляемости организма во многих случаях удается добиться полного излечения гортанного туберкулеза.
Диагноз ставится на основании данных ларингоскопического исследования. Картина гортанного туберкулеза может быть чрезвычайно разнообразной и слагается из различных элементов. Для начальной формы характерна гиперемия одной голосовой связки или небольшое утолщение межчерпаловидного пространства.
При наличии язв голосовых связок края их приобретают зазубренный вид. Перихондрит гортани выражается набуханием слизистой оболочки и образованием отечности черпал и надгортанника, объем которых увеличивается н несколько раз.
Почти во всех стадиях гортанный туберкулез приходится дифференцировать от сифилиса, злокачественных новообразований и волчанки. Для туберкулезного инфильтрата характерна преимущественная локализация его на задней стенке гортани, отсутствие резких воспалительных явлений и бледность слизистой оболочки. Туберкулезная язва представляется поверхностной, имеет подрытые края, покрыта сероватым налетом и отличается слабо выраженной наклонностью к рубцеванию.
Большое значение имеет анамнез, указывающий на туберкулез других органов, исследование мокроты, туберкулиновая проба и, наконец, гистологическое исследование иссеченного кусочка инфильтрированного участка слизистой оболочки.
Склерома верхних дыхательных путей. Диагностика и лечение склеромы
Склерома верхних дыхательных путей представляет собою хроническое воспаление слизистой оболочки, вызываемое палочкой Фриша. В результате внедрения этого возбудителя развивается специфический процесс, характеризующийся образованием в слизистой оболочке очагов мелкоклеточной инфильтрации, среди которых встречаются коллоидно перерожденные клетки Микулича, содержащие в громадном количестве палочку Фриша.
В дальнейшем происходит прорастание воспаленных участков плотной соединительной тканью, чем и объясняется хрящевая консистенция склеромных узлов. Надо отметить также полное отсутствие наклонности к распаду и изъязвлению. В стадии сморщивания могут развиться плотные тяжи и рубцовые сращения. Это заболевание распространено преимущественно в Польше, Галиции, восточной части Германии и частично в УССР и БССР, где около западной границы сосредоточена главная масса больных. Отдельные случаи этого заболевания наблюдались и в других местностях иногда очень далеко от основных очагов склеромы.
Склерома начинается обычно в полости носа, поражая слизистую оболочку вблизи носового входа, но известны первичные очаги склеромы и в других отделах верхних дыхательных путей. Начальная стадия болезни характеризуется выделением из носа гнойного с запахом экссудата, имеющего наклонность засыхать и образовывать корки. Одновременно появляются у входа в нос бледные, опухолевидные инфильтраты. Сначала мягкие, они быстро приобретают хрящевую консистенцию.
При распространении процесса наружу, крылья носа представляются утолщенными и покрытыми бугристыми выступами. Такой же вид приобретает и верхняя губа. Отсюда инфильтрат может прейти на щеки и полость рта. Указанные изменения обусловливают значительное обезображивание лица и в резкой степени изменяют внешний облик больного. Постепенно склерома захватывает всю слизистую носа, вызывая явления стойкого сужения и даже полную непроходимость носа.
Попутно с этим развиваются атрофические явления слизистой оболочки, выражающиеся сухостью и образованием зловонных корок.
В дальнейшем наблюдается постепенное распространение склеромного процесса в носоглотку и глотку, где также образуются характерные для этого заболевания плотные инфильтраты. Склеромные узлы особенно часто располагаются вокруг хоан, на боковых стенках носоглотки. Спускаясь вниз, процесс захватывает мягкое небо, небные дужки и в более редких случаях миндалины и корень языка.
В результате свойственного склеромным инфильтратам сморщивания происходит резкое сужение носоглотки вследствие образования тяжей или сращения небной занавески с задней стенкой глотки. В далеко зашедших случаях может иметь место развитие плотных лучистых рубцов.
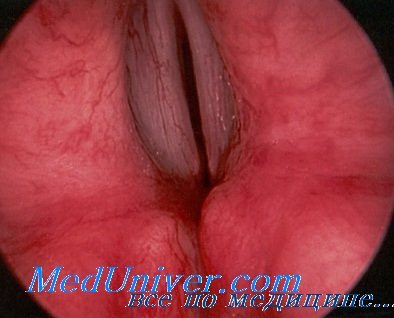
В гортани склерома развивается чаще всего, как вторичное заболевание. Начальная стадия характеризуется воспалительным изменением слизистой, напоминающим по своему внешнему виду атрофический катар. Впоследствии в под-связочном пространстве развиваются типичные склеромные инфильтраты, которые в дальнейшем могут распространяться на гортань, трах ю и даже бронхи. Инфильтраты представляются в форме плоских или бугристых узлов и в процессе сморщивания вызывают самые необычайные сращения и резкий стеноз дыхательных путей.
Симптомы склеромы в начальной стадии заболевания малочем отличаются от явлений атрофического катара: ощущение сухости, образование в носу корок, охриплость голоса, покашливание и иногда расстройство со стороны среднего уха. В дальнейшем на первый план выступают явления нарастающего затруднения дыхания, угрожающего жизни больного. Диагноз склеромы в типичных случаях не труден.
Изменение слизистой оболочки с образованием плотных инфильтратов и рублевых сужений и наружная деформация носового входа дают достаточно характерные признаки для этого заболевания. В начальной стадии склерома дыхательных путей представляет картину атрофического катара. В некоторых случаях склеромные узлы можно смешать с третичным сифилисом и злокачественным новообразованием. Однако, при тщательном наблюдении все же удается установить сущность процесса.
Склерома протекает очень медленно и захватывает обычно обширный участок слизистой верхних дыхательных путей, на котором можно наблюдать все виды поражения от инфильтрата до рубцов. Для склеромы характерна полная безболезненность.
Особенно труден диагноз начальной формы склеромы гортани, так как подезязочный инфильтрат можно смешать с резко выраженным ларингитом, туберкулезом и сифилисом. В сомнительных случаях вопрос решает бактериологическое и гистологическое исследование, обнаруживающее в секрете и в клетках Микулича присутствие палочки Фриша.
Прогноз склеромы верхних дыхательных путей в смысле возможности излечения неблагоприятен. Болезнь тянется годами, а в редких случаях даже десятками лет, и неизбежно приводит к стойкому сужению того или иного участка дыхательных путей. Особенно опасны поражения гортани и бронхов, ибо при этом может наступить смерть от удушения.
Лечение склеромы в основном сводится к борьбе со стенозами дыхательных путей, так как специфической терапии до сих пор не существует. Для расширения суженных отделов применяется бужирование, электрокаустика или кровавое иссечение склеромных инфильтратов. При сужении гортани и бронхов известный эффект дает бронхоскопия. Иногда приходится производить трахеотомию и ларингофиссуру. Некоторые авторы отмечают благоприятное действие рентгена и радия.

Туберкулезом полости рта заболевают нечасто. А если и заболвают, то, в основном, десны. Туберкулез полости рта относительно безболезнен, но с припухлостями и увеличением лимфатических узлов (не всегда). Поражение полости рта и миндалин туберкулезом происходит с попаданием инфицированного молока и/или иной пищи, а также через воздушно-капельный путь. Туберкулез языка проявляется сильными болями, но хорошо поддаётся химиотерапии.
Когда?
Опасно!
Нужно помнить о возможных осложнениях, например, эмфизема части легкого, ателектаз, бронхогенный цирроз легкого, кровохарканье, бронхолитиазы, поражение верхних дыхательных путей, стенозы, грануляции, бронхолиты.
Диагностика:
- сбор анамнеза;
- компьютерная томография высокого разрешения;
- рентгенография органов грудной клетки;
- анализ выделений из носа;
- бронхография;
- бронхоскопия;
- микроскопическое исследование мокроты;
- культивирование;
- серологические исследования;
- исследование спинномозговой жидкости;
- биопсия плевры;
- биопсия легкого;
- микроскопия мокроты;
- рентгеноскопия;
- флюорография;
- проба манту;
- трахеобронхоскопия;
- бронхоскопический лаваж;
- торакоскопия (плевроскопия);
- трансбронхиальная;
- трансторакальная игловая биопсия;
- биопсия плевры;
- общий анализ крови.
Лечение:
Основой лечения туберкулёза сегодня является поликомпонентная противотуберкулёзная химиотерапия. Это трёхкомпонентная, четырёхкомпонентная, пятикомпонентная схемы лечения. Применяют дополнительные методы лечения поколения XXI века: клапанная бронхоблокация совместно с химиотерапией. Указанный метод считается вспомогательным, так как не может полностью заменить хирургическое лечение, и малоэффективен при отсутствии химиотерапии.
Читайте также:

