Туберкулез жкт реферат фтизиатрия
Обновлено: 22.04.2024
Внелегочный туберкулез – это локализованная форма туберкулеза других органов, кроме легкого [3, 4].
Пользователи протокола: терапевты, врачи общей практики, хирурги, травматологи, нейрохирурги, невропатологи, урологи, гинекологи, окулисты, фтизиатры.
Шкала уровня доказательности:
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
Классификация
- ограниченный – неосложненный маленький очаг в пределах одного сегмента костного скелета, лимфоузла, почечной паренхимы и глазного яблока;
- распространенный – поражение более одного сегмента костной ткани, нескольких групп лимфатических узлов, паренхимы почек с вовлечением мочевыводящих путей, маточных труб, яичников с наличием осложнений.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне [4, 5, 6, 10, 15]:
- туберкулинодиагностика (проба Манту с 2 ТЕ, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении, (УД – GPP);*
- исследование пункционного материала на БК (бактериологический метод, молекулярно-генетический метод, бактериологический исследования выделением чистый культуры (УД – GPP));
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне проводимые при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов соответственно приказу МО [2, 3, 4, 15]:
- биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, билирубин, АЛТ, АСТ, тимоловая проба, глюкоза крови);
Дополнительные диагностические обследования, проводимые на стационарном уровне проводимые при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов соответственно приказу МО [11, 12, 13, 14, 15]:
- бактериологическое исследование биологического материала на грибы роды Candida (выделение чистой культуры);
- неудовлетворительные материально - бытовые условия.
- уплотнение, отечность, деформация и болезненность в области пораженного сегмента скелета, органа и увеличение размера периферических лимфатических узлов.
- ОАК норма или снижение показателей красной крови (анемия): возможны незначительный лейкоцитоз, ускорение СОЭ, моноцитоз;
- Бактериоскопическое исследование мазка биологического материала - возможно обнаружение БК (УД – GPP);
- выделение ДНК из биологического материала молекулярно-генетическим методом - определяет наличие МБТ и чувствительность к рифампицину (УД – GPP);
- бактериологическое исследование биологического материла (выделение чистой культуры) обнаруживается рост единичных и колоний МБТ (УД – GPP).
Инструментальные исследования [1,3,4, 5]:
рентгенологическая картина:
- при КСТ определяются сужение суставной щели, участки деструкции с костными секвестрами, контактное поражение костей и увеличение тени мягкой ткани (за счет абсцесса);
- фистулография – определяются свищевые ходы и связь с пораженным участком;
- гистеросальпингография – определяются рубцовые изменения в полости матки маточных трубах различной степени выраженности;
- урография внутривенная – определяются одно и нескольких каверн с неровными контурами;
- при КСТ на КТ – определяются участки деструкции с костными секвестрами, в мягких тканях абсцессы с четкими контурами;
- при поражении почек на КТ – явления деструкции сосочка, полной окклюзии шейки чашечки (выключенная чашечка), деформации большинства чашечек или распространенной деструкции почечной паренхимы;
- при биомикроскопом исследовании – наличие фликтен, инфильтратов, крупных сальных преципитатов в зоне Эрлиха треугольной формы, задних синехий, помутнений оптических сред;
- при офтальмоскопии – хориоретинальные очаги с вкраплением пигмента овальной округлой формы, отек зрительного нерва, отслойка сетчатки.
картина УЗИ:
- при КСТ определяются наличие натѐчных абсцессов в забрюшинном пространстве;
- при туберкулезном лимфадените – определяются наличие увеличенных лимфатических узлов и жидкостного содержимого;
- консультация инфекциониста при выявлении инфекционных заболеваний и развитии токсического гепатита на фоне приема ПТП;
- консультация нарколога при необходимости освидетельствования приема наркотических средств пациентом.
Дифференциальный диагноз
Дифференциальный диагноз [1, 3, 4, 6, 7, 10]
Таблица - 1. Дифференциальная диагностика туберкулезного спондилита
Таблица – 2. Дифференциальная диагностика туберкулеза суставов
| Признаки | Туберкулез суставов | Гнойные заболевания суставов | Асептический некроз головки бедренной кости (Болезнь Пертеса) | Острый суставной ревматизм |
| Анамнез | Возможный контакт с больными бактериовы- делителями, перенесенный туберкулез в прошлом | Перенесенные неспецифические заболевания, травмы. | Контакт не установлен | Перенесенные инфекционные заболевания верхних дыхательных путей. |
| Начало заболевания | Малосимптомное | Острое или подострое | Малосимптомное | Чаще острое |
| Интоксикация | Умеренная | выраженная, фебрильная или субфебрильная температура тела | Нет | Нет |
| Объем поражения | В пределах одного сустава | В пределах одного сустава | Двустороннее поражение | Несколько суставов |
| Гемограмма, СОЭ | Ускорение СОЭ | Умеренный лейкоцитоз со сдвигом формулы влево, ускорение СОЭ | Возможно без изменений | Возможно без изменений |
| Признаки на рентгенограмме и КТ | На фоне сужения суставной щели и локального остеопороза, часто встречается контактная деструкция головки бедра и крыши вертлужной впадины. | Исчезновение рентгеновской суставной щели, подхрящевой зоны головки бедра и вертлужной впадины, утолщение суставной сумки, смещение головки бедра вверх и наружу, остеопороз. В дальнейшем явления нарастают, особенно усиливаются явления остеопороза. | Суставная щель сохранена, контуры головки бедра сплющены. возможны склеротические изменения, признаки фрагментации головки бедра. | Сужение суставной щели, диффузное периартикулярное утолщение и уплотнение мягких тканей, кальцификаты. |
Таблица – 3. Дифференциальная диагностика периферических лимфатических узлов.
Таблица – 4. Дифференциальная диагностика туберкулеза органов брюшной полости.
Таблица – 5. Дифференциальная диагностика туберкулеза почек
Таблица-6. Дифференциальная диагностика туберкулеза мочевой системы
Таблица -7. Дифференциальная диагностика туберкулеза мочевого пузыря
Таблица - 8. Дифференциальная диагностика туберкулезных и герпетических увеитов.
Таблица – 9. Дифференциальная диагностика хориоретинопатии и туберкулезных хориоретинитов.
Лечение
Цели лечения:
- излечение внелегочного туберкулез;
- полное или частичное восстановление функций органов и систем.
- первый этап – интенсивная фаза, проводится в стационаре, продолжительность зависит от тяжести, степени осложнения основного заболевания и распространенности туберкулезного процесса;
- второй этап – поддерживающая фаза, проводится в амбулаторных, санаторных или стационар – замещающих условиях.
- В процессе лечения пациенты ежемесячно взвешиваются и осуществляется коррекция дозировок ПТП. На амбулаторном этапе лечения для улучшения приверженности больных к НКЛ оказывается психологическая и социальная помощь больным туберкулезом;
При росте вторичной флоры в патологическом материале применяются антибиотики с учетом определения чувствительности патологической флоры к препаратам.
При появлении токсико-аллергических реакций (в виде гастрита, гепатита) на ПТП необходимо медикаментозное лечение согласно соответствующими клиническими протоколам тех или других нозологий.
- диета – стол №11 (питание пациентов осуществляется 5 раз в сутки и его калорийность должна составлять не менее 6 тыс. ккал).
Общий курс лечения внелегочного туберкулеза с сохраненной чувствительностью к ПТП первого ряда зависит от случая заболевания (первичный или повторный).
- интенсивная фаза от 2 – 4 месяцев (при ограниченной форме - от 2 до3 месяцев, при распространенной форме – 4 месяца): изониазид + рифампицин + пиразинамид + этамбутол/стрептомицин: перорально, 1 раз в сутки натощак, при замене этамбутола на стрептомицин в/м 1 раз в сутки в течение 2 месяцев, (УД – А) [12].
- интенсивная фаза от 3 до 5месяцев (при ограниченной форме-3 месяца, при распространенной форме-5 месяцев): изониазид + рифампицин + пиразинамид + этамбутол перорально, 1 раз в сутки натощак, и стрептомицин в/м 1 раз в сутки в течении 2 месяцев (УД – А) [12].
Таблица – 10. Рекомендуемые суточные дозы (мг) противотуберкулезных препаратов для взрослых. [1,4] (УД - А).
- Поддерживающая фаза лечения по 1 категории проводится в течение 4 месяцев при внелегочном туберкулезе (при КСТ у детей до 18 лет от 5 до 8 месяцев): изониазид (H) + рифампицин (R). При монорезистентности к H, дополнительно к Н и R назначается этамбутол (Е) перорально, 1 раз в сутки натощак (УД – А) [12].
- Поддерживающая фаза лечения по 2 категории проводится в течение 5 месяцев при внелегочном туберкулезе (при КСТ у детей до 18 лет от 5 до 7 месяцев): изониазид (H) +рифампицин (R) + этамбутол (E), перорально, 1 раз в сутки натощак. (УД – А) [12].
Таблица – 11. Суточные дозы КПФД для взрослых с учетом весовых диапазонов пациентов [12] (УД - А).
- после временной отмены препаратов при выраженных аллергических реакциях лечение возобновляется сниженной дозой препарата, которая постепенно повышается до необходимой суточной дозы [2].
- при не купируемых побочных явлениях какого-либо противотуберкулезного препарата производится его временная или полная отмена.
- при неэффективности лечения токсического гепатита и аллергических реакций проводится плазмоферез [1,2].
- медикаментозное лечение проводится соответственно протоколам лечения развившихся осложнений.
- массаж (для разработки костно-суставной системы).
- абсцессы, деструкция и секвестрация позвоночника, нестабильность позвоночника, болевой синдром, неврологические нарушения, свищи, деформация позвоночного столба.
- болевой синдром, абсцесс, ограничения движения в суставе, деструкция головки бедренной кости и вертлужной впадины, свищи, контрактура и анкилоз сустава.
- болевой синдром, абсцесс, ограничения движения в суставе, деструкция костей коленного сустава, свищи, контрактура и анкилоз сустава.
Противопоказания к операции:
- легочно – сердечная недостаточность III-IV степени;
- ИМТ до 40-50% от нормального веса;
- тяжелые формы сопутствующих заболеваний (декомпенсированный сахарный диабет, обострение язвенной болезни желудка и двенадцатиперстной кишки, печеночная/почечная недостаточность, врожденные и приобретенные пороки сердца с декомпенсацией алкоголизм;
- острые и хронические заболевания печени и почек с функциональной недостаточностью.
- иссечение регионарного лимфоузла (МКБ 9-40.30);
- необходимо следить за тем, чтобы ожидающие своей очереди потенциально заразные пациенты туберкулезом не находились вместе с пациентами, у которых отсутствуют симптомы похожие на туберкулез, или среди пациентов детского возраста;
- при сохранении болевого симптома скелетно-мышечной системы, нарушении функций ЖКТ, мочевыводящих путей и других систем и органов обратится специалисту по внелегочному туберкулезу для раннего выявления заболевания.
- пациенты с подозрением на туберкулез должны быть размещены отдельно от других пациентов, в отдельных палатах или боксах (УД - GPP);
- лица с установленной лекарственно-устойчивой формой туберкулеза или с подозрением на нее должны быть изолированы от пациентов из общих палат и от других пациентов с подозрением на туберкулез (УД - GPP);
- своевременно начатое непрерывное, контролируемое лечение больных туберкулезом - является одним из лучших и надежных методов профилактики туберкулеза. Именно прием ПТП обеспечивает излечения больного человека, следовательно;
- контрольные обследования проводятся 2 раза в год (общеклинические анализы; рентгенография и при необходимости КТ, МРТ пораженного органа);
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Препараты (действующие вещества), применяющиеся при лечении
| Изониазид (Isoniazid) |
| Пиразинамид (Pyrazinamide) |
| Рифампицин (Rifampicin) |
| Стрептомицин (Streptomycin) |
| Этамбутол (Ethambutol) |
Госпитализация
- побочное реакция после химиотерапии, требующее медикаментозной коррекции (токсико-аллергические реакции);
Информация
Источники и литература
Информация
Условия пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.

Алгоритм выявления и диагностики туберкулеза костей и суставов (КСТ) в условиях ПМСП
1 шаг. При обращении больного к невропатологу, травматологу, хирургу, онкологу, с жалобами на боли в области позвоночника, деформацию позвоночного столба, хромоту, снижение чувствительности и ограничение движении в нижних конечностях, контрактуру суставов, повышение t° тела, наличие свища, рекомендуется провести следующее обследование:
- исследование материала (пунктат, гной, отделяемое из свища) на цитологическое исследование, МБТ и гистологическое исследование.

Алгоритм выявления и диагностики туберкулеза мочеполовой системы в условиях ПМСП
1шаг. При обращении больного к урологу, нефрологу с жалобами на дизурию, частое и болезненное мочеиспускание микро - или макрогематурию, боли в области почек и мочевого пузыря, повышение АД, сухость во рту, слабость, ХПН;
При обращении больного к гинекологу с жалобами на нарушение менструального цикла, бесплодие, боли во влагалище и промежности, рекомендуется провести следующее обследование:

Алгоритм выявления и диагностики туберкулеза периферических л/узлов (ТПЛУ) в ПМСП
Пошаговое выполнение алгоритма выявления и диагностики ТПЛУ в ПМСП
1 шаг. При обращении больного к терапевту, хирургу, онкологу, инфекционисту с жалобами на увеличенные инфильтрированные периферические лимфоузлы, рекомендуется провести следующее обследование:
- исследование материала (пунктат, гной, отделяемое из свища) на цитологическое исследование, МБТ и гистологическое исследование.

Алгоритм диагностики туберкулеза глаз
Определение туберкулеза, характеристика его видов. Клиническая картина и последствия, описание симптоматики и течения болезни при различных формах туберкулеза. Характеристика основных причин возникновения и мероприятий по профилактике туберкулеза.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 11.06.2015 |
| Размер файла | 27,7 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
МИНИСТЕРСТВО ОБРАЗОВАНИЯ РЕСПУБЛИКИ КОМИ
ГОСУДАРСТВЕННОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
Туберкулез как инфекционное заболевание
Исполнитель: Игушева Екатерина Александровна
Руководитель: Ткаченко Алексей Александрович
Глава 1. Туберкулез как инфекционное заболевание
1.1 Определение туберкулеза, его формы и виды
1.2 Клиническая картина туберкулеза
1.3 Последствия туберкулеза
Глава 2. Причины возникновения туберкулеза
Глава 3. Профилактика туберкулеза
Актуальность темы обусловлена тем, что туберкулез - это самое распространенное заболевание в мире. По данным Всемирной Организации Здравоохранения в мире насчитывается около 15 млн. больных открытой формой туберкулеза, ежегодно заболевают около 4 млн. человек, а умирают - более 0.5 млн. человек. Туберкулез является самой злободневной проблемой медицины.
Цель реферата - изучение туберкулеза как инфекционного заболевания.
· Дать определение туберкулеза и его видов;
· Описать клиническую картину и последствия туберкулеза;
· Выявить причины возникновения туберкулеза;
· Предложить меры профилактики туберкулеза.
При написании реферата были использованы статьи из интернета, что позволило дать теоретическое описание заболевания.
Глава 1. Туберкулез как инфекционное заболевание
1.1 Определение туберкулеза, его формы и виды
Туберкулез представляет собой инфекционное заболевание, которое вызвано микобактериями туберкулеза и характеризуется развитием клеточной аллергии, образованием специфических гранулем в разных органах и тканях, а также полиморфной симптоматикой.
Формы туберкулеза:
Закрытая форма: На сегодняшний день выделяют также такие формы данной патологии как ТБ-форма либо БК-форма. Данное формы указывают на тот факт, что больной не является заразным, то есть он не выбрасывает в окружающую среду возбудителей данной патологии.
Туберкулез легких. Внелегочный туберкулез. Туберкулез внутренних органов.
Туберкулез легких - это инфекционное заболевание, вызываемое микобактерией туберкулеза. Как правило, возникновение заболевания связано со снижением иммунной защиты организма. Попадая в ослабленный организм, микобактерии начинают размножаться и обуславливают развитие воспаления в легких, состоящих из так называемых туберкулезных гранулем.
Туберкулез кишечника - сопровождается инфицированием кишечных стенок, а также брыжейки и лимфатических узлов, которые окружают данный орган. Данная патология может возникнуть в результате потребления в пищу продуктов питания, которые были заражены палочкой Коха. Это может быть, к примеру, коровье молоко. Так как данное заболевание очень часто сопровождается симптомами схожими с признаками других патологий, это не дает возможности врачам-специалистам своевременно выявить и вылечить его.
Туберкулез костей и суставов - довольно распространенная форма данной патологии. В большинстве случаев воспалительный процесс завладевает позвонками, а также такими крупными трубчатыми костями как кости голени и бедра. Данное заболевание принято считать следствием распространения инфекционного процесса из другого участка человеческого организма. Данная патология способна также весьма длительный промежуток времени протекать бессимптомно. Чаще всего ее удается выявить из-за спонтанного перелома кости.
Туберкулез органов мочеполовой системы и половых органов: в большинстве случаев поражению подвергаются почки, причем обе одновременно. Из-за воспалительного процесса данные органы претерпевают ряд разрушений, что приводит к тому, что человек их теряет. Инфицирование мочеиспускательного канала, мочевого пузыря и мочеточников, как правило, является следствием туберкулеза почек. При наличии инфекционного процесса данные органы мочевыделительной системы деформируются, что в конечном итоге способствует развитию различных нарушений половой работоспособности, а также процесса выведения мочи. Туберкулез половых органов у сильной половины человечества развивается, поражая как семявыводящие протоки, так и предстательную железу, а также яички. У представительниц слабого пола инфекционный процесс может расположиться как в полости матки, так и в яичниках либо маточных трубах.
Туберкулез мозговых оболочек и нервной системы представляет собой весьма опасную форму данного заболевания, которая в большинстве случаев возникает из-за распространения инфекционного процесса из области легких. Не зря данную патологию относят к числу осложнений легочного туберкулеза. В случае поражения спинного либо головного мозга, то есть центральной нервной системы отмечаются весьма серьезные нарушения неврологического плана, схожие с проявлениями других патологий.
Туберкулез кожи - может возникнуть как при контакте кожи человека с туберкулезной палочкой, так и на фоне распространения инфекционного процесса из другого участка организма. На сегодняшний день выделяют несколько морфологических вариантов развития данного инфекционного заболевания.
туберкулез инфекционный болезнь профилактика
1.2 Клиническая картина туберкулеза
Симптоматика туберкулеза зависит от течения болезни, ее формы, очага локализации инфекционного процесса, а также индивидуальных особенностей организма пациента.
1. Общее состояние. У больных с ограниченными формами туберкулеза наблюдаются следующие признаки:
· слабость, которая особенно выражена утром,
При массивных формах болезни либо при распространении инфекции по всему организму состояние больного характеризуется как крайне тяжелое.
2. Общий вид. Больные стремительно теряют вес, у них отмечается бледность, тогда как черты лица заостряются, а на щеках заметен румянец. Надо сказать, что у больных с хроническим туберкулезом фиксируется сильное истощение организма.
3. Повышение температуры. Ограниченные формы туберкулеза сопровождаются длительным, но незначительным повышением температуры до 38 градусов, которая чаще всего повышается вечером либо ночью, сопровождаясь обильным потоотделением и ознобом. Высокая температура при туберкулезе свойственна лишь массивным формам туберкулеза.
5. Кровохарканье. Это важнейший признак туберкулеза легких, который появляется как при инфильтративном туберкулезе, так и при иных формах. Чаще всего кровохарканье наблюдается после приступа кашля: так, больной одновременно с мокротой отхаркивает незначительное количество свежей крови. Туберкулез легких может сопровождаться развитием легочного кровотечения, являющегося тяжелым и опасным для жизни состоянием, требующим немедленной медицинской помощи.
1.3 Последствия туберкулеза
В настоящее время в большинстве случаев при своевременном выявлении и соблюдении необходимых лечебных мер прогноз благоприятный - происходит заживление туберкулезных очагов и стихание клинических признаков, что можно считать клиническим выздоровлением.
После лечения в месте локализации очагов могут оставаться рубцы, участки фиброза, инкапсулированные очаги, содержащие бактерии в дремлющем состоянии.
При ухудшении состояния организма возможно рецидивирование заболевания, поэтому больные после клинического излечения находятся на диспансерном учете у фтизиатра и подвергаются регулярному обследованию. После перенесения и излечения туберкулеза туберкулиновая проба остается положительной.
В случае отсутствия лечения или несоблюдения рекомендаций смертность от туберкулеза достигает 50% случаев.
Кроме того, прогноз ухудшается у лиц пожилого возраста, ВИЧ-инфицированных и людей, страдающих сахарным диабетом.
Глава 2. Причины возникновения туберкулеза
Основной источник заражения - больной человек, выделяющий с мокротой много микобактерий туберкулеза (так называемый бациллярный больной).
При случайном и кратковременном контакте с больным открытой формой заражение происходит реже, чем при длительном и тесном общении. Поэтому особо важны санитарные условия, в которых живет больной туберкулезом, и умение соблюдать меры предосторожности, чтобы не заразить других. При соблюдении всех гигиенических требований больной туберкулезом практически безопасен для окружающих.
По наследству туберкулез не передается. Как правило, дети больных родителей рождаются здоровыми. Но если родители активно не лечатся, не соблюдают мер предосторожности, ребенок может заразиться и заболеть туберкулезом.
Наиболее часто туберкулез передается воздушно-капельным путем: при кашле, чиханье мелкие капли мокроты и слюны. Микобактерии, попадают в воздух, на пол и стены комнаты, на предметы обихода. Микробы после высыхания мокроты долго остаются жизнеспособными, особенно в слабоосвещенных местах. Это обусловливает возможность контактно-бытовой передачи туберкулеза - через посуду, белье, книги, игрушки и т. д. При сухой уборке помещения, встряхивания вещей больного в дыхательные пути окружающих могут попасть живые микобактерии туберкулеза.
Основной путь их внедрения - через легкие, значительно реже через желудочно-кишечный тракт при употреблении главным образом сырого инфицированного, содержащего микобактерии туберкулеза, молока, а также через ссадины кожи (у доярок, работников мясокомбинатов).
Внедрение микобактерий туберкулеза в организм приводит к заражению, но заболевание при этом может не развиваться. Оно возникает при снижении сопротивляемости организма вследствие перенесения других болезней, недостаточного питания (особенно при недостатке животных белков, витаминов), при наличии неудовлетворительных санитарно-гигиенических условий, а также при повторном заражении от больного, выделяющего микобактерии туберкулеза. Чаше заболевают лица, у которых слабо развит иммунитет, подростки в период полового созревания (в связи с неустойчивостью нервно-эндокринной регуляции), а также люди пожилого возраста, у которых сопротивляемость организма к инфекции снижена.
Возбудитель туберкулеза поражает в первую очередь легкие. В тканях, куда проникли микобактерии туберкулеза, возникают участки воспаления в виде мелких бугорков или крупных очагов, которые могут подвергаться казеозному (творожистому) некрозу, а затем и расплавлению. Если сопротивляемость организма достаточно высока, эти очаги могут рассосаться. При неблагоприятных условиях специфические изменения в тканях усиливаются, расплавляющийся очаг некроза создает на месте такого очага полость - каверну. В каверне микобактерии туберкулеза размножаются и через бронхи поражают другие отделы легких; это отягощает течение болезни. В мокроте таких больных всегда обнаруживается много микобактерий.
Глава 3. Профилактика туберкулеза
Профилактика туберкулеза у детей
Все меры профилактики туберкулеза у детей направлены на предотвращение инфицирования ребенка туберкулезными микобактериями и предупреждение развития у него болезни. К числу основных профилактических мер относятся:
Вакцина БЦЖ (бацилла Кальметта-Герена) представляет собой ослабленный штамм специально выращенных в искусственной среде коровьих туберкулезных микобактерий, не способных произвести инфицирование здорового ребенка.
Согласно Национальному календарю профилактических прививок, применяемому в Российской Федерации, БЦЖ вводят следующим образом:
1) первый раз на 3-7 день от рождения (вакцинация) всем здоровым новорожденным, имеющим нормальную массу тела;
2) второй раз в 7 лет (ревакцинация);
3) если ребенок не инфицирован туберкулезной палочкой, не привит в 7 лет и имеет отрицательную пробу Манту, тогда его ревакцинируют БЦЖ в 14 лет.
Химиопрофилактика туберкулеза как у детей, так и у взрослых проводится. При этом профилактические мероприятия проводятся в отношении:
Ш находящихся в постоянном контакте с зараженными туберкулезом людьми детей и подростков;
Ш больных сахарным диабетом;
Ш лиц, перенесших туберкулез, при наличии в их организме остаточных явлений в форме фиброзных участков, рубцов или кальцинатов;
Ш носителей хронических заболеваний, вынужденных постоянно принимать глюкокортикоиды;
Ш больных язвенной болезнью;
Ш лиц, страдающих от профессиональных заболеваний легких.
Проба Манту - это основной метод обследования детей на туберкулез. Этот тест представляет собой кожную пробу, направленную на выявление наличия специфического иммунного ответа на введение туберкулина. Реакция Манту -- это своего рода иммунологический тест, который показывает, есть ли в организме туберкулёзная инфекция
Профилактика туберкулеза у взрослых
К числу мероприятий, ориентированных на профилактику туберкулеза у взрослых, относятся:
· улучшение условий труда, в том числе, проведение профилактики развития профессиональных заболеваний легких;
· борьба с наркоманией, курением, алкоголизмом, токсикоманией;
· улучшение бытовых и жилищных условий жизни;
· борьба с загрязнением атмосферы, почвы, водоемов;
· соблюдение всех установленных требований гигиены в промышленности;
· мотивация населения к ведению здорового образа жизни;
· улучшение состава и качества питания;
· развитие спорта и физической культуры.
Огромную эффективность в профилактике туберкулеза имеют регулярные (проводящиеся не реже, чем раз в 12 месяцев) флюорографические обследования населения.
Заключение
Туберкулёз - хроническое инфекционное заболевание, с преимущественной локализацией воспалительного процесса в лёгких. Наряду с лёгочными формами заболевания возможно развитие и внелёгочных форм, поскольку возбудитель способен поражать все органы человека. Микобактерии туберкулёза чрезвычайно устойчивы к воздействию факторов внешней среды и длительно сохраняют жизнеспособность при попадании на предметы быта, в землю, а так же устойчивы к воздействию спирта и кислот. Погибает под воздействием прямых солнечных лучей, высоких температур и хлорсодержащих веществ с определённой концентрацией активного хлора.
Заражение туберкулёзом, как правило, происходит от больного активной формой туберкулёза человека, который чихая или кашляя, распространяет вокруг себя большое количество возбудителя. Также инфицирование может произойти при употреблении в пищу сырого молока от больных туберкулёзом коров, а также изготовленных из него молочных продуктов.
Первичными признаками заболевания являются: слабость, утомляемость, потливость (особенно по ночам), озноб, повышение температуры. В дальнейшем развивается тяжёлый, длительно не проходящий кашель, кровохарканье, боли в груди.
В целях профилактики проводится обязательная вакцинация против туберкулёза всех новорожденных в первые дни жизни и ревакцинация детей и подростков. Население должно проходить профилактические медицинские осмотры не реже 1 раза в 2 года с флюорографическим обследованием.
Все задачи, поставленные в работе, были подробно раскрыты. Таким образом, цель реферата достигнута.
Список литературы
8. Перельман М.И. Туберкулез/ М.И. Перельман, В.А. Корякин, Н.М. Протопопова// Последствия туберкулеза.- 2009. - C. 234-245.
Подобные документы
Симптомы и предрасполагающие факторы появления туберкулеза. Возбудитель заболевания, клиническая картина течения туберкулеза. Методы диагностики и подготовка к ним. Профилатика и медикаменты, применяемые в ходе лечения болезни. Осложнения туберкулеза.
курсовая работа [1,0 M], добавлен 21.11.2012
Понятие туберкулеза как хронического инфекционного заболевания, при котором могут поражаться все органы и ткани человека. Причины увеличения заболеваемости и смертности от туберкулеза. Виды патогенетических, клинико-морфологических проявлений туберкулеза.
презентация [15,0 M], добавлен 27.05.2016
Классификация туберкулеза органов дыхания по формам заболевания и тяжести течения. Характеристика возбудителей и источников инфекции. Клинические признаки туберкулеза легких, его отображение на рентгеновском снимке. Этапы лечения и применяемые препараты.
реферат [31,0 K], добавлен 14.05.2011
Статистика заболеваемости туберкулезом в мире. Характеристика возбудителя заболевания. Отличительные свойства микобактерии туберкулеза, пути заражения. Факторы, способствующие распространению болезни. Основные симптомы туберкулеза, его профилактика.
презентация [1,6 M], добавлен 15.04.2014
Классификация внелегочного туберкулеза. Патогенез туберкулеза костей. Дифференциальная диагностика туберкулеза кожи. Этапы развития костно-суставного туберкулеза. Клинические симптомы, их характер и выраженность. Основные стадии туберкулеза почек.
Туберкулез кишечника – хроническое инфекционное заболевание, вызванное микобактериями; характеризующееся формированием в кишечной стенке специфических гранулем с дальнейшим расплавлением очага, образованием полости и фиброзированием при санации. Клиническая картина характеризуется отсутствием специфических симптомов; типичен болевой синдром, диспепсические явления, интоксикация. Для диагностики проводится рентгенологическое исследование кишечника, эндоскопия с биопсией, туберкулиновые пробы, УЗИ органов брюшной полости, КТ. Терапия включает использование туберкулостатических препаратов, при наличии осложнений – лечение хирургическое.
МКБ-10
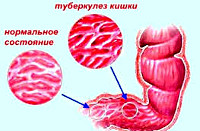
Общие сведения
Туберкулез кишечника - относительно редкий вид внелегочной локализации туберкулеза. В настоящее время распространенность данной патологии составляет около 45 случаев на 100 тысяч населения. Несмотря на достижения современной фтизиатрии, рост заболеваемости как легочным, так и абдоминальным туберкулезом продолжается. Актуальность проблемы заключается и в том, что отсутствуют методики скринингового обследования и ранние клинические симптомы туберкулеза кишечника. Малосимптомность данной формы, ее протекание под маской других заболеваний приводит к неуклонному росту выявления уже запущенных форм. Изучением туберкулеза кишечника занимаются специалисты в области гастроэнтерологии, фтизиатрии, хирургии.

Причины
Причиной развития данной патологии является попадание микобактерий туберкулеза непосредственно в слизистую оболочку кишечника. В зависимости от пути проникновения микроорганизмов выделяют первичный и вторичный туберкулез кишечника. Крайне редко регистрируется первый тип, который характеризуется формированием первичного очага специфического воспаления в слизистой как результата попадания микроорганизмов в ЖКТ извне (например, при употреблении инфицированного молока).
Реализация инфицирования при вторичном туберкулезе кишечника возможна тремя путями: гематогенным, лимфогенным и деглютационным. Деглютационный механизм инфицирования заключается в заглатывании содержащей большое количество бактерий мокроты при наличии легочного туберкулеза с очагами распада. Ранее данный путь развития патологии считался основным, и туберкулез кишечника рассматривался как завершающий этап общего заболевания. В настоящее время важная роль в формировании туберкулеза кишечника отводится гематогенному и лимфогенному путям (очаги поражения в кишечнике диагностируются у пациентов с туберкулезом мочеполовой, костно-суставной систем).
Для формирования очага специфического туберкулезного воспаления в кишечнике недостаточно только попадания микроорганизмов. Патология развивается при нарушении местной и общей сопротивляемости (риск повышается при неспецифических заболеваниях слизистой желудочно-кишечного тракта, воспалительно-дегенеративных изменениях нервного аппарата стенки кишечника).
Симптомы туберкулеза кишечника
Особенностью клинической картины туберкулеза кишечника является отсутствие специфических симптомов. Возможно и бессимптомное течение, когда диагноз устанавливается по результатам аутопсии. Первые признаки патологии могут проявляться спустя длительное время после инфицирования (от года до 10-15 лет). Симптоматика определяется стадией процесса, распространенностью и локализацией поражения.
На первом этапе развития заболевания под эпителием слизистой оболочки формируются гранулемы. В этот период клиническая картина характеризуется болями в животе слабой интенсивности, не имеющими четкой локализации. Возможны диспепсические явления: тошнота, нарушения стула (запоры, сменяющиеся поносами). Дальнейшее развитие патологического процесса сопровождается казеозным распадом очагов; болевой синдром становится более выраженным, боль постоянная, чаще всего локализуется в правой подвздошной области (туберкулез кишечника в большинстве случаев поражает илеоцекальную область), не связана с приемом пищи.
Присоединяются признаки интоксикации: пациент отмечает выраженную общую слабость, недомогание, температура повышается до субфебрильных цифр, снижается вес. Клиническая картина туберкулеза кишечника характеризуется сменой фаз обострения и затихания: периодически возникают эпизоды гипертермии, усиления диспепсических явлений.
Осложнения
При отсутствии адекватного лечения и прогрессировании специфического процесса возможна перфорация пораженного участка кишечника, развитие ограниченного или разлитого перитонита. При поражении червеобразного отростка возникает симптоматика острого аппендицита. При прорыве очага в полость кишечника отмечается обильная диарея с примесью крови, не поддающаяся противовоспалительному и антидиарейному лечению. Если в патологический процесс вовлекаются мезентериальные лимфоузлы, пациент отмечает появление постоянных интенсивных тупых болей в области пупка, которые усиливаются при смене положения тела, физической нагрузке. Симптомы интоксикации нарастают.
Диагностика
В выявлении данной патологии важную роль играет настороженность специалистов в отношении туберкулеза кишечника, детальное обследование пациентов с неопределенной симптоматикой поражения кишечника, болями в правой подвздошной области. Консультация гастроэнтеролога позволяет предположить наличие специфического воспаления. В начале заболевания диагностика затруднительна, поскольку нет специфических исследований, позволяющих верифицировать туберкулез кишечника. В то же время, скудность симптоматики приводит к тому, что пациенты обращаются уже на поздних этапах, когда имеет место казеозный некроз.
Для уточнения диагноза и локализации процесса могут проводиться КТ, УЗИ органов брюшной полости, но данные методы самостоятельного значения не имеют. Дифференциальная диагностика туберкулеза кишечника проводится с неспецифическим язвенным колитом, болезнью Крона, аппендицитом, злокачественными новообразованиями, амилоидозом кишечника.
Лечение туберкулеза кишечника
Лечение пациентов с верифицированным туберкулезом кишечника проводится в специализированных отделениях противотуберкулезных диспансеров. Применяются препараты: изониазид, рифампицин, ПАСК, фтивазид. В связи с распространенностью устойчивых форм микобактерий целесообразно одновременное назначение двух препаратов. При отсутствии эффективности назначаются препараты второго ряда: циклосерин, этамбутол, этионамид. Лечение туберкулостатическими препаратами проводится в течение полутора-двух лет до полного исчезновения клинической симптоматики.
Лечение туберкулеза кишечника также включает диетотерапию. Назначается питание с достаточным количеством белков, углеводов, жиров, высокой питательной ценностью. Дополнительно проводится витаминотерапия. При развитии осложнений (перфорация кишечника, кровотечение, формирование свищей, кишечная непроходимость, перитонит) проводится хирургическое лечение.
Прогноз и профилактика
Прогноз при данном заболевании неблагоприятный. Это связано с преимущественным выявлением запущенных форм туберкулеза кишечника, высоким процентом пациентов, которые самостоятельно прекращают лечение в связи с побочными эффектами или недисциплинированностью, большим количеством осложнений, в том числе сужений просвета кишечника с непроходимостью, наличием устойчивости микобактерий к химиопрепаратам. Более благоприятный прогноз при поражении толстого отдела кишечника, поскольку возможно выполнение обширной резекции.
Специфическая профилактика туберкулеза, в том числе и абдоминальной локализации, заключается в вакцинировании BCG (эффективность достигает 80%). Под наблюдением фтизиатров должны находиться лица, имеющие иммунодефицит или получающие иммуносупрессивную терапию. Специфическая химиопрофилактика (пероральный прием изониазида в течение года) назначается людям, имеющим контакт с больным открытой формой туберкулеза, а также с положительным результатом туберкулиновых проб.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Читайте также:

