Туберкулезная эмпиема на латинском
Обновлено: 24.04.2024
скопление гноя в естественной полости тела или в замкнутом пространстве полого органа. В ряде случаев используют терминоэлемент пио-(греч. pyon гной), присоединяемый к названию пораженного органа или полости, например пиоторакс, пиосальпинкс. Эмпиему следует отличать от абсцесса, который расположен в толще тканей и ограничен пиогенной мембраной. При Э. гнойная полость ограничена слизистой, серозной или синовиальной оболочкой.
Эмпиема естественной полости тела (плевральной, суставной и др.) развивается в результате инфицирования при проникающем ранении, при распространении инфекции из окружающих органов и тканей, а также гематогенным или лимфогенным путем.
Эмпиема полых органов (например, желчного пузыря, червеобразного отростка, маточной трубы, матки) развивается в результате гнойного воспаления, при котором нарушается отток гноя вследствие закрытия выводного протока органа конкрементом, спайками. Рубцовыми перетяжками, воспалительным отеком слизистой оболочки и др. При длительном и тяжелом воспалительном процессе слизистая (серозная, синовиальная) оболочка, выстилающая орган или полость, частично или полностью разрушается. В воспалительный процесс вовлекаются окружающие ткани с деструкцией и замещением их грануляционной тканью.
Клиническая картина определяется локализацией воспалительного процесса, местными проявлениями заболевания (см. Аппендицит, Артрит, Гайморит, Плеврит, Холецистит) и общей гнойной интоксикацией (см. Гнойная инфекция).
Диагноз основывается на данных клинического и специальных методов исследования. Пальпация, перкуссия, аускультация позволяют обнаружить наличие жидкости в полостях тела, что подтверждается ультразвуковым и рентгенологическим. включая компьютерную томографию, исследованиями. Решающее значение имеет пункция с дальнейшей визуальной, микробиологической и цитологической оценкой полученной жидкости. Э. полых органов брюшной полости может осложниться перитонитом и абсцессами брюшной полости. Гнойный процесс из полости плевры и сустава может распространиться на окружающие ткани с развитием флегмон и свищей. Возможно присоединение сепсиса, а при хроническом течении — амилоидоза и гнойно-резорбтивного истощения.
Лечение эмпием органов брюшной полости (червеобразного отростка, желчного пузыря, маточной трубы) заключается в оперативном удалении этих органов. При эмпиеме желчного пузыря у больных с высокой степенью операционного риска проводят пункцию или дренирование пузыря под контролем лапароскопии, ультразвукового исследования или компьютерной томографии. При Э. сустава осуществляют пункции и промывание полости сустава растворами антисептиков и антибиотиками или пункционное дренирование с последующим проточным промыванием.
УЗИ эмпиемы плевры. Характеристика содержимого эмпиемной полости
При эмпиеме плевральное содержимое представляет собой гной или насыщенный гнойный экссудат, отличительной особенностью которого является большое количество клеточных элементов и детрита. Другой характерной чертой эмпиемы является высокая склонность к осумкованию с образованием замкнутых полостей с толстыми стенками, заполненных гнойной жидкостью.
Вследствие такого состава экссудата основными диагностическими критериями эмпиемы служат: эхогенная взвесь, вызванная отражением ультразвука от гнойного детрита, и значительно утолщенная, с выраженными фибринозными наложениями плевра, образующая стенки эмпиемной полости. Это типичное сочетание эхогенных компонентов, которое лоцируется у подавляющего большинства больных с эмпиемой плевры.
Однако оно встречается и при инфекционном экссудативном плеврите. Принципиальное отличие заключается в ультразвуковых характеристиках взвеси. Прозрачное анэхогенное содержимое при эмпиеме никогда не встречается, а эхогенные нити наблюдаются очень редко, как правило, в случаях нагноения первоначально серозно-фибринозного выпота при экссудативном плеврите. Они немногочисленные и не образуют сетеподобной структуры.
Для эмпиемы плевры характерна крупнозернистая неоднородная взвесь с высокой плотностью частиц, что придает выпоту определенную эхогенность, часто достаточно высокую, а иногда даже превышающую эхогенность нормальной печени.
Основным отличием гнойной взвеси является малая смещаемость ее частиц. Если плотная эхогенная взвесь при экссудативном плеврите подвижна и хаотично перемещается при дыхании, то взвесь при эмпиеме практически неподвижная и совершает лишь небольшие колебательные движения за счет передаточной пульсации. Такая смещаемость частиц наблюдается только при большом объеме гнойного экссудата при распространенной эмпиеме или в крупных осумкованных полостях. Более отчетливо это наблюдается при левосторонней локализации в паракардиальной области, где взвесь смещается за счет сердечных сокращений. Попытаться получить смещение частиц можно, попросив пациента сделать несколько глубоких резких вдохов с быстрыми выдохами, однако в небольших осумковаипых полостях, несмотря на все усилия, взвесь постоянно остается неподвижной. Образно говоря, она висит, как тяжелое облако.
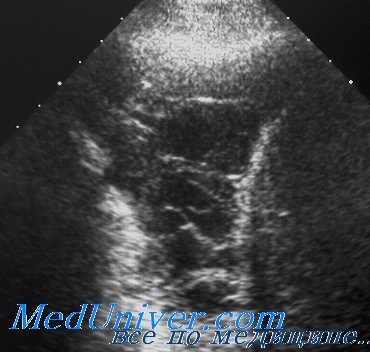
В большинстве случаев взвесь диффузно и равномерно занимает весь объем полости эмпиемы, но ее плотность и эхогенность может нарастать в пристеночной области, что делает нечеткой границу утолщенной плевры с гнойным содержимым. Из-за этого возможны затруднения при точном определении толщины плевральных наложений.
Плевра, образующая стенки эмпиемной полости, утолщена за счет выраженных адгезивных наложений, чаще значительных, толщиной до 6—8 мм, а в ряде случаев до 10 мм. Эхографически лучше прослеживается измененная висцеральная плевра на костальной поверхности легкого. Она имеет вид среднеэхогенной полосы с неровной, зазубренной поверхностью, отграничивающей гиперэхогенную линию воздушной легочной ткани от гипоэхогенной гнойной взвеси.
При высокой плотности и эхогенности частиц малоподвижное содержимое полости эмпиемы по эхоструктуре сопоставимо с печенью при выраженном жировом геиатозе, а утолщенная плевра выглядит по сравнению с ним гипоэхогенной. Такая эхокартина возникает при наличии осумкованной полости с густым сливкообразным гноем, который в серошкальном изображении имитирует солидное образование. Для дифференцировки с опухолью необходимо выявить смещение взвеси при сердцебиении или форсированном дыхании.
При различной консистенции гнойного содержимого в полости эмпиемы выпот приобретает слоистый характер с различными по эхогенности зонами, медленно меняющими конфигурацию при перемене положения тела пациента. Это касается в первую очередь распространенной эмпиемы с большим количеством гнойного экссудата. Кроме того, в гипоэхогенной структуре выпота могут быть локальные скопления более густого и эхогенного содержимого.
Изложенная эхокартина характерна для первично обследуемой полости эмпиемы. В процессе лечения после ее дренирования и промывания плотность эхогеннои взвеси значительно снижается, содержимое эмпиемного мешка становится более однородным и анэхогенным. Размеры полости уменьшаются, она приобретает более плоскую форму вдоль грудной стенки, плевральные наложения несколько уменьшаются. В итоге на месте эмпиемы формируется толстая эхогенная шварта с облитерацией плевральной полости и отсутствием дыхательной подвижности легкого.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
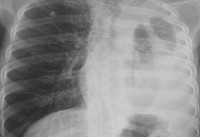
Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
МКБ-10
Общие сведения

Причины
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
1. Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах:
- пневмонии,
- бронхоэктазах,
- абсцессе легкого,
- гангрене легкого,
- туберкулезе,
- нагноившейся кисте легкого,
- спонтанном пневмотораксе,
- экссудативном плеврите и др.
В ряде случаев эмпиемой плевры осложняется течение медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита.
2. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
3. Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода.
4. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
- Серозная стадия протекает с образованием в плевральной полости серозного выпота. Своевременно начатая антибактериальная терапия позволяет подавить экссудативные процессы и способствует спонтанной резорбции жидкости. В случае неадекватно подобранной противомикробной терапии в плевральном экссудате начинается рост и размножение гноеродной флоры, что приводит к переходу плеврита в следующую стадию.
- Фибринозно-гнойная стадия. В этой фазе эмпиемы плевры вследствие увеличения количества бактерий, детрита, полиморфно-ядерных лейкоцитов экссудат становится мутным, приобретая гнойный характер. На поверхности висцеральной и париетальной плевры образуется фибринозный налет, возникают рыхлые, а затем плотные спайки между листками плевры. Сращения образуют ограниченные внутриплевральные осумкования, содержащие скопление густого гноя.
- Стадия фиброзной организации. Происходит образование плотных плевральных шварт, которые, как панцирь, сковывают поджатое легкое. Со временем нефункционирующая легочная ткань подвергается фиброзным изменениям с развитием плеврогенного цирроза легкого.
Классификация
В зависимости от этиопатогенетических механизмов различают эмпиему плевры:
- метапневмоническую и парапневмоническую (развившуюся в связи с пневмонией),
- послеоперационную
- посттравматическую.
По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.). С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают:
- односторонними и двусторонними;
- субтотальными, тотальными, отграниченными: апикальными (верхушечными), паракостальными (пристеночными), базальными (наддиафрагмальными), междолевыми, парамедиастинальными.
По объему гнойного экссудата:
- малая - при наличии 200-500 мл гнойного экссудата в плевральных синусах;
- средняя - при скоплении 500–1000 мл экссудата, границы которого доходят до угла лопатки (VII межреберье);
- большая - при количестве выпота более 1 литра.
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Симптомы эмпиемы плевры
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Осложнения
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Дополняют физикальную картину данные инструментальной диагностики:
- Рентген. Полипозиционная рентгенография и рентгеноскопия легких при эмпиеме плевры обнаруживают интенсивное затенение. Для уточнения размеров, формы осумкованной эмпиемы плевры, наличия свищей выполняют плеврографию с введением водорастворимого контраста в плевральную полость. Для исключения деструктивных процессов в легких показано проведение КТ, МРТ легких.
- Сонография. В диагностике ограниченных эмпием плевры велика информативность УЗИ плевральной полости, которое позволяет обнаружить даже небольшое количество экссудата, определить место выполнения плевральной пункции.
- Оценка экссудата. Решающее диагностическое значение при эмпиеме плевры отводится пункции плевральной полости, с помощью которой подтверждается гнойный характер экссудата. Бактериологический и микроскопический анализ плеврального выпота позволяет уточнить этиологию эмпиемы плевры.
Лечение эмпиемы плевры
Санация плевральной полости
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Системная терапия
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
Физиореабилитация
В период рассасывания экссудата назначаются процедуры, предотвращающие образование плевральных сращений - дыхательная гимнастика, ЛФК, ультразвук, классический, перкуторный и вибрационный массаж грудной клетки.
Хирургическое лечение
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
Возбудители эмпиемы плевры. Пункционный метод лечения эмпиемы плевры
Наши бактериологические исследования, проведенные совместно с Я. У. Булгаковым и М. Г. Гимрановым показали, что эмпиема в плевральной полости после радикальных операций развивается чаще всего там, где бактериальная флора, выделенная из соответствующих бронхов, уже перед операцией была нечувствительна к основным видам антибиотиков — пенициллину, стрептомицину (в 76% случаев).
Исходя из этого, проводимая предоперационная рациональная санация бронхов, с учетом вида бактериальной флоры и ее чувствительности к антибиотикам значительно снизила число эмпием после радикальных операций на легких.
У поступивших в стационар больных с гнойными плевритами определяли характер микрофлоры. При туберкулезных эмпиемах специфические туберкулезные микобактерии обнаружили в 71% случаев. А при неспецифического характера эмпиемах плевры чаще всего и почти всегда в сочетании между ними выявляли нижеследующие виды инфекций: негемолитический стрептококк, стафилококк, пневмококк, кишечная палочка, синегнойная палочка и различного вида грибы.
Следует отметить, что характер микрофлоры придает определенный внешний вид экссудату. Так, чисто туберкулезного характера гной не имеет запаха, слегка желто-кремоватого цвета. При наличии стрептококка гной имеет грязно-сероватый цвет и жидкую консистенцию. При стафилококковой и пневмококковой инфекции гной более светлого вида, сливкообразной густой консистенции, при наличии кишечной палочки и гнилостной инфекции гной имеет геморрагический грязный цвет и зловонный запах. Наличие синегнойных палочек гнойному экссудату придает зеленоватый оттенок.
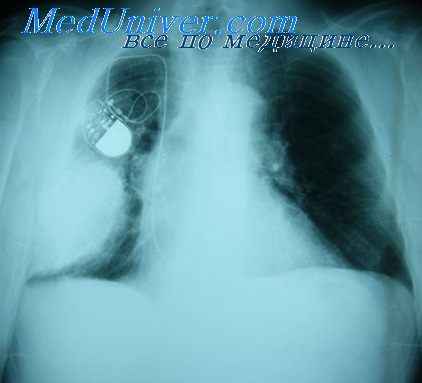
Производя пункцию грудной клетки, следует иметь в виду, что гной в плевральной полости имеет негомогенный характер. В верхней части гной имеет более жидкую консистенцию и легче извлекается при аспирации. В нижних же отделах плевральной полости гной мутнее и гуще, содержит большое количество нити и пленки фибрина и крошковидную массу. Вследствие этого плохо извлекается через иглу при аспирации.
После уточнения диагноза и общего состояния организма лечение больных с гнойным туберкулезным и неспецифическим плевритом наряду со специфической комбинированной терапией проводили по следующей схеме.
Под местной анестезией 0,25 проц. раствором новокаина на соответствующей стороне грудной клетки широкополой иглой через каждые 2—5 суток производилась пункция плевральной полости и закрытой системой удалялось максимальное количество гноя и воздуха. При этом каждый раз плевральная полость промывалась раствором трипсина, хемопсина, а также марганцево-кислого калия, риванола, фурациллина. Ферменты растворяют фибриновые наложения на плевре и разжижают мокроту, тем самым улучшается возможность эвакуации гнойной массы.
После удаления жидкости в плевральную полость вводили раствор пенициллина и стрептомицина по 2 миллиона единиц. В результате активных повторных аспирации гноя мы достигали, как правило, улучшения общего состояния больного, прекращения или заметного уменьшения накопления гнойного экссудата. При активном аспирациоином методе лечения и при относительно свежих эмпиемах в части случаев коллабированное легкое расправлялось, постепенно облитерировалась полость плевры и наступало выздоровление.
Удаление гноя из плевральной полости методом закрытой аспирации или путем наложения межреберного дренажа с целью уменьшения явлений интоксикации, улучшения общего состояния больного и санации плевральной полости, показано каждому больному с любой формой эмпиемы в разной фазе течения. Показания к хирургическому методу лечения обычно ставятся при отсутствии должного эффекта от применении аспирационного способа. Следует помнить, что при гнойно-воспалительных процессах очень рано изменяются париетальная и висцеральная плевра и поэтому добиться полного расправления легкого удается редко, а если и удается, то за счет некоторого смещения органов средостения, что нежелательно.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

