Туберкулезные пробы у детей
Обновлено: 24.04.2024
Туберкулез является широко распространенным инфекционным заболеванием, имеющим высокую социальную значимость. Часто заболевание не имеет выраженных проявлений. Поэтому так важна полноценная и своевременная диагностика туберкулеза, особенно у детей.
Какие методы диагностики туберкулеза существуют сегодня?
Проба Манту
Уже более века туберкулиновая проба Манту является привычным методом выявления туберкулезной инфекции. Она используется в основном при массовой диагностике среди детей и подростков. Целью проведения туберкулиновой пробы (пробы Манту) является как раннее выявление туберкулеза, так определение необходимости повторной вакцинации здоровых детей для развития специфического иммунитета.
Суть метода заключается в том, что внутрикожно вводится специальное вещество – туберкулин – компонент микробактерий туберкулеза. Спустя три дня медицинский работник оценивает реакцию организма на него. Проба Манту – это не прививка. Этот особый тест показывает наличие иммунитета к микобактериям туберкулеза, никакого риска заражения туберкулезом от проведенной пробы нет.

Несмотря на широкую распространенность этого метода, его дешевизну и простоту, возможность большого охвата населения, имеется ряд недостатков:
Необходим особый уход за местом инъекции;
Высокая частота ложноположительных или ложноотрицательных результатов, в том числе провоцируемых различными внешними и внутренними факторами.
Если ребенок был привит менее чем за месяц до пробы, переболел или было обострение какого-либо хронического заболевания, или ребенок чесал место пробы, его заклеивали пластырем, применяли антисептики – результаты могут быть искажены. Также результаты искажаются при нарушении техники проведения или качества препарата (хранили или перевозили неправильно). Реакция может возникать и при наличии в организме микроорганизмов, сходных с туберкулезными микобактериями, или при наличии аллергии, в том числе и на само вещество. Таким образом, проба Манту дает только общие представления о том, есть ли иммунитет к туберкулезу или нет.

Диаскинтест
Более 10 лет назад был расшифрован геном микобактерий туберкулеза. Открытие антигенов, специфичных для M. Tuberculosis человека, позволило разработать препарат Диаскинтест® (ДСT), который представляет собой комплекс рекомбинантных белков продуцируемых специальной кишечной палочкой. Он так же, как и Манту, предназначен для внутрикожного введения. Все дети с положительной реакцией на пробу Манту, выявленные при массовых обследованиях, при наличии соответствующих показаний направляются на консультацию к детскому фтизиатру в противотуберкулезную организацию для диагностики активного туберкулеза и виража пробы Манту, где им в обязательном порядке делают внутрикожную пробу с ДСТ. При положительной реакции на ДСТ всех детей тщательно обследуют, в том числе с применением компьютерной томографии.
позволяет уточнять и отсеивать ложноположительные реакции на пробу Манту,
позволяет исключить некоторые ошибки диагностики туберкулеза,

Однако, он имеет ряд недостатков, так как также может давать ложноотрицательные результаты, не выявляет ранние и латентные формы туберкулеза, стоит дороже и также зависит от многих внешних и внутренних факторов, в том числе от техники введения, состояния здоровья ребенка.
Таким образом, проведение ДСТ отсеивает детей с аллергией на туберкулин, детей с ложными положительными реакциями и выявляет именно тех детей, которые подозрительны по инфицированию туберкулезом или которые уже болеют им.
Квантифероновый тест
Один из современных методов лабораторной диагностики туберкулеза, который помогает в выявлении как активного, так и скрытого туберкулеза. При его проведении никаких внутрикожных проб не ставят, а просто забирают венозную кровь на анализ, как при любом другом лабораторном исследовании. Этот метод выявляет в крови ребенка специфический интерферон, который может обнаружиться только у инфицированных туберкулезом.

Преимуществами теста являются его высокая чувствительность и специфичность, отсутствие каких-либо противопоказаний к проведению, он может проводиться вне зависимости от вакцинаций и болезней ребенка. Результаты анализа не зависят от вакцинации БЦЖ.
Квантифероновый тест делают в тех случаях, когда требуется выявление туберкулёзной инфекции после получения сомнительных результатов пробы Манту или ДСТ. Метод может использоваться для выявления туберкулёза в детских учреждениях во время карантина (когда использование внутрикожных проб недопустимо). Также тест применяют для выявления инфекции у лиц из групп риска — медицинских работников отделений ВИЧ-инфицированных, противотуберкулезных организаций, тюремных больниц, людям с противопоказаниями для туберкулиновой пробы.
Наряду с кванифероновым тестом применяются и такие высокоточные лабораторные исследования, как ПЦР диагностика или анализ Т-клеточного маркера туберкулеза. В целом, они обладают теми же достоинствами и недостатками, что и квантифероновый тест и их используют для уточнения диагноза.
Теперь мы видим, что нет идеального единого метода диагностики. Диагностику туберкулеза проводят комплексно и поэтапно. Это позволяет выявить детей, которым необходима консультация фтизиатра, профилактическое лечение или полноценная противотуберкулезная помощь.

1. Что такое проба Манту?
Это специфический диагностический тест (не путать с прививкой!), применяемый при массовом обследовании населения на туберкулез. Для его проведения используют туберкулин. Туберкулин не содержит живых или убитых микобактерий туберкулеза, а только продукты их жизнедеятельности, элементы микробной клетки и часть среды, на которой росли микобактерии туберкулеза.
Проба Манту позволяет зафиксировать встречу с инфекцией и провести мероприятия, предупреждающие заболевание туберкулёзом, либо выявить заболевание на ранней стадии.
На введение туберкулина возникает ответная аллергическая реакция (положительная туберкулиновая проба):
- у привитых против туберкулеза (поствакцинальная аллергия);
- у инфицированных микобактериями туберкулеза (инфекционная аллергия).
Помочь правильно оценить ситуацию может педиатр. В более сложных случаях необходима консультация фтизиатра.
2. Кому проводится проба Манту?
Пробу Манту проводят один раз в год всем детям с 12 месячного возраста до 7 лет включительно, при отсутствии вакцинации БЦЖ (БЦЖ-М) – с 6-месячного возраста 2 раза в год до проведения вакцинации против туберкулеза.
3. Когда можно проводить пробу Манту?
- Сразу после снятия карантина по детским инфекциям.
- Через 2-4 недели после перенесенного острого или обострения хронического заболевания.
- Через 4 недели после проведения профилактических прививок.
Для проведения туберкулиновой пробы с диагностической целью при подозрении на заболевание туберкулезом противопоказаний нет!
4. Можно ли мочить пробу Манту?
Мочить можно, нельзя тереть мочалкой, заклеивать, чесать.
5. Когда оценивается результат?
Результат пробы оценивается через 72 часа врачом или специально обученной медицинской сестрой: прозрачной линейкой фабричного изготовления измеряют поперечный размер инфильтрата (папулы) в миллиметрах.
6. Каким может быть результат?
- Отрицательный - полное отсутствии инфильтрата или гиперемии, наличие уколочной реакции (0-1 мм).
- Сомнительный - инфильтрат размером 2-4 мм или только гиперемия любого размера.
- Положительный - инфильтрат размером 5 мм и более.
- Гиперергический - инфильтрат 17 мм и более, а также везикуло-некротические реакции независимо от размера инфильтрата с лимфангоитом или без него.
7. Когда необходимо обратиться к фтизиатру?
- с впервые выявленной положительной реакцией, не связанной с предыдущей иммунизацией против туберкулеза;
- с длительно сохраняющейся (4 года) реакцией (с инфильтратом 12 мм и более);
- с увеличением инфильтрата на 6 мм и более;
- увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
- с гиперреакцией на туберкулин - инфильтрат 17 мм и более.
8. Что такое Диаскинтест?
Это аллерген туберкулезный рекомбинантный в стандартном разведении. Представляет собой рекомбинантный белок, который содержит 2 антигена, присутствующие в вирулентных штаммах микобактерий туберкулеза и отсутствующие в вакцинном штамме БЦЖ.
9. Для чего используется Диаскинтест?
- диагностика туберкулеза и оценки активности процесса;
- дифференциальная диагностика туберкулеза;
- дифференциальная диагностика поствакцинальной и инфекционной аллергии
- наблюдение за эффективностью лечения в комплексе с другими методами.
10. Когда оценивается результат?
Как и при пробе Манту, результат Диаскинтеста оценивается через 72 часа врачом или специально обученной медицинской сестрой: прозрачной линейкой фабричного изготовления измеряют поперечный размер инфильтрата (папулы) в миллиметрах.
11. Как оценивается результат Диаскинтеста?
- отрицательный - при полном отсутствии инфильтрата и гиперемии или при наличии "уколочной реакции";
- сомнительный - при наличии гиперемии без инфильтрата;
- положительный - при наличии инфильтрата (папулы) любого размера.
12. В каком случае необходимо обратиться к фтизиатру?
Лица с сомнительной и положительной реакцией на препарат подлежат обследованию на туберкулез.
13. Чем диаскинтест отличается от пробы Манту?
В организме ребёнка возможно присутствие трёх видов микобактерии туберкулёза:
- это вакцинный штамм БЦЖ, который ребёнок получает при прививке.
- это неактивные патогенные микобактерии (L-формы, они попали в организм и иммунитет с ними справился).
- это патогенные микобактерии, которые активные, размножаются и готовы вызвать или уже вызвали заболевание туберкулёзом.
При присутствии любого из этих возбудителей проба Манту будет положительной, так как она показывает его наличие в организме. А вот проба с Диаскинтестом будет положительной только у тех, у которых есть активные, размножающиеся патогенные микобактерии туберкулёза.
14. Что такое T-SPOT.TB?
Это альтернативный метод обследования на туберкулезную инфекцию. Он относится к диагностическим тестам in vitro, основанных на высвобождении Т-лимфоцитами гамма-интерферона.
Диагностический тест T-SPOT.TB является непрямым методом исследования инфекции, вызванной M.tuberculоsis (включая заболевание), его использование рекомендуется в качестве дополнения к стандартным диагностическим исследованиям.
15. Как проводится T-SPOT.TB?
T-SPOT.TB проводится в лабораторных условиях, от обследуемого требуется только сдать кровь из вены.
16. В каких случаях проводят T-SPOT.TВ?
Тест T-SPOT.TB используется при проведении скрининга среди пациентов, относящихся к группам риска по развитию туберкулеза (например ВИЧ -инфицированных). Кроме того, T-SPOT.TB может использоваться в качестве дополнительного диагностического метода при обследовании пациентов с подозрением на туберкулез, при отрицательных результатах других диагностических тестов (при аутоиммунных заболеваниях или иммуносупрессивной терапии).
17. Если T-SPOT.TB тест положительный, что это значит?
Положительные результаты тестов in vitro указывают на активность туберкулезной инфекции (как и АТР) и предполагают назначение КТ органов грудной клетки для исключения локального туберкулеза.
18. Можно ли на основании отрицательного результата T-SPOT.TB получить справку об отсутствии заболевания?
В соответствии с клиническими рекомендациями МЗ РФ и Российского общества фтизиатров по выявлению и диагностике туберкулеза у детей (2017), при проведении скринингового обследования детей отрицательный результат T-SPOT.TB при отсутствии клинических симптомов заболевания (респираторного и интоксикационного характера, других локальных патологических проявлений) позволяет врачу-фтизиатру выдать справку об отсутствии у ребенка в настоящий момент активного туберкулеза.

Реакция Манту, Диаскин-тест, квантифероновый тест, Т-спот, ПЦР, а может флюорография? Расскажем подробнее.
Туберкулёз в России распространён настолько, что к сорока годам 70-90% жителей нашей страны инфицированы им. Это не значит, что они больны: после инфицирования иммунитет большинства людей справляется с бактерией. Вероятность заболеть составляет в среднем 8% в первые два года после инфицирования, затем постепенно снижается, и формируется приобретенный клеточный иммунитет. Среди взрослых чаще болеют люди ослабленные, живущие в плохих условиях, при недостатке света и свежего воздуха. Тем не менее, заразиться может абсолютно каждый из нас. Поэтому так важно проходить регулярные проверки на туберкулёз и проверять своих детей.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Зачем нужна прививка БЦЖ?
ВОЗ рекомендует массовую вакцинацию новорожденных против туберкулёза во всех странах, где эта болезнь распространена. Поэтому на 3-5 день после рождения, еще в роддоме, всем новорожденным бесплатно делают прививку БЦЖ. Но эта вакцина не защищает от инфицирования туберкулёзом. Её задача несколько иная. Если не привитый ребенок младше 2 лет будет инфицирован туберкулёзом, у него крайне высока вероятность развития туберкулезного менингита и генерализованных форм туберкулеза, которые очень быстро приводят к смерти. БЦЖ достаточно надёжно защищает ребенка именно от этих форм. Она также защищает детей от легочной формы туберкулеза, но уже менее эффективно.
Проба Манту
Проба Манту ежегодно проводится всем детям до 7 лет. Это не прививка (!), а иммунологический тест, показывающий, есть ли в организме возбудитель туберкулеза. При этом внутрикожно вводится туберкулин — специфический белок, содержащий антигены человеческого и бычьего туберкулеза. Через 72 часа измеряется размер папулы. На результат реакции Манту может повлиять посещение сауны, долгое принятие ванны, бассейн и расчёсывание места введения пробы. Временный контакт с водой никак не влияет на результаты пробы Манту, поэтому мнение о том, что Манту нельзя мочить — миф.
Диаскинтест тест
Он проводится детям с 8 лет. Также является кожной пробой. Но если в Манту используются антигены как человеческого, так и бычьего туберкулеза, то в диаскинтесте — только антигены туберкулеза человека. Диаскинтест гораздо более специфичен: реакция на него возникает, только если в организме есть активные бактерии туберкулеза. Проще говоря — если проба Манту положительная, это ещё ничего не значит: эта проба часто дает и ложноположительные реакции. А вот после диаскинтеста появилась реакция — это более серьёзный показатель.
Точность Манту составляет 50-70%, диаскинтеста — 90%.
Квантифероновый тест
Квантифероновый тест — один из новых методов диагностики туберкулёза по анализу крови. Он основан на определении в крови гамма-интерферона, который вырабатывают клетки в ответ на внедрение туберкулезной палочки. В отличие от Манту и диаскинтеста, квантифероновый тест не требует введения в организм никаких антигенов и бактерий. Кровь для исследования берут из вены. Результат готов через несколько дней, и его точность намного выше, чем у кожных проб. Тест будет положительным, только если человек действительно болен.
Сравнительная характеристика четырех тестов на туберкулёз
Чтобы отличить активную форму туберкулеза от латентной, используется специфический тест — ПЦР (исследования мокроты на ДНК). Таким образом, диаскинтест, ти-спот и другие тесты позволяют определить, болен ли человек туберкулезом вообще (легочным или внелегочным), а ПЦР — болен ли он им в активной форме.
Флюорография

Обзор
Автор
Редакторы

Спонсором приза зрительских симпатий выступил медико-генетический центр Genotek.
Тем не менее диагностика — это еще не диагноз, и результат любого теста не является истиной в последней инстанции. Диагноз же по-прежнему ставят, исходя из нескольких составляющих:
- клинической картины;
- наличия контакта с туберкулезным больным;
- рентгенографии легких, флюорографии или компьютерной томографии;
- результатов диагностических тестов.
Однако большинство этих методов диагностируют туберкулез постфактум — только скрининговые тесты помогают выделить лиц с высоким риском развития заболевания или с только зарождающимся процессом. И уже более 100 лет основным методом массовой диагностики туберкулеза является туберкулиновая проба Манту 2 ТЕ (содержащая 2 туберкулиновые единицы). Тест спорный, со множеством ложноположительных результатов, но именно его используют во всем мире и отказываться пока не собираются.
Проба Манту
В мире используют 3 вида туберкулина (рис. 1): датский препарат PPD (purified protein derivative) RT 23, американский PPD-S и российский — PPD-L. Различаются они видами микобактерий, из которых были получены: при производстве датского и американского препаратов используют только M. tuberculosis, а при производстве российского — смесь из M. tuberculosis и M. bovis (микобактерии, вызывающей туберкулез у крупного рогатого скота; на основе этого штамма была разработана вакцина БЦЖ). Различие в составах туберкулина обусловливает разные границы положительного результата: 15 мм для детей, привитых БЦЖ, и не более 10 мм для непривитых детей до 5 лет у датского препарата, не более 10 мм у американского и 5 мм у российского [4].

Рисунок 1. Препараты туберкулина
Диагностику с помощью пробы Манту проводят следующим образом: небольшое количество туберкулина вводят под кожу чуть выше запястья и через 72 часа оценивают реакцию, которую считают положительной, если в месте введения появляется припухлость (папула) более 5 мм в диаметре. В зависимости от ее размера, различают степень реакции от отрицательной (0–1 мм) до резковыраженной, или гиперергической (17 мм и более у детей и подростков, 21 мм и более у взрослых) [5]. И тут начинаются трудности, потому что у привитых БЦЖ реакция Манту положительна [6]! Мало того, чем больше поствакцинальный рубец, тем выше чувствительность к туберкулину [7]. Поэтому у привитых БЦЖ оценивают не только диаметр папулы, но и размер поствакцинального рубчика (табл. 1).
| Срок, прошедший с момента вакцинации БЦЖ | Размер рубчика после БЦЖ | Привитый иммунитет (мм) | Неясная причина | Подозрение на инфицирование |
|---|---|---|---|---|
| 1 год | 6–10 мм | 5–15 мм | 16 мм | Более 17 мм |
| 2–5 мм | 5–11 мм | 12–15 мм | Более 16 мм | |
| 0 мм | 2–4 мм | 5–11 мм | Более 12 мм | |
| 2 года | Вне зависимости от размера | Уменьшение размера папулы или прежний ее размер | Увеличение размера на 2–5 мм от предыдущего положительного результата | Реакция изменяется на положительную или папула увеличивается более чем на 5 мм |
| 3–5 лет | Вне зависимости от размера | 5–8 мм либо уменьшение размера папулы | Увеличение размера на 2–5 мм за последний год или отсутствие тенденции к уменьшению | Изменение на положительную (5 мм) реакцию или увеличение папулы на 6 мм; 12 мм при впервые поставленной пробе; изменение предыдущего размера на 2–4 мм или размер в 12 мм |
| 6–7 лет | Вне зависимости от размера | 0–4 мм | 5 мм | 6 мм и более |
| 7–9 лет | Если в 7 лет ребенку была сделана ревакцинация БЦЖ, реакция Манту вновь становится положительной и нормы повторяются | 0–4 мм | 5 мм | 6 мм и более |
| Взрослые | Отрицательная реакция, покраснение любого диаметра; папула до 4 мм | Более 5 мм |
Безусловно, метод оценки результата довольно субъективный. Но главное, папулу надо еще правильно измерить, зафиксировав только размер выпуклой части и игнорируя покраснение вокруг нее (рис. 2).

Рисунок 2. Правильная и неправильная оценки диаметра папулы
Еще одна трудность с диагностическими возможностями пробы Манту связана с тем, что они зависят от нижней границы положительного результата: чем ниже граница, тем больше будет наблюдаться ложноположительных реакций. К примеру, в России пороговым значением является папула в 5 мм. Это приводит к гипердиагностике — большому количеству зафиксированных реакций, но в итоге к низкому проценту реально выявленных случаев инфицирования [4].
В общем, не удивительно, что в последнее время информативность туберкулиновой пробы постоянно ставится под сомнение. Мало того, она может вызывать не связанные с туберкулезом аллергические реакции, поэтому все больше здоровых, но склонных к аллергии детей вынуждены идти в тубдиспансер в надежде выяснить причину положительной реакции. И наконец, на результат пробы может влиять множество факторов: недавно перенесенные инфекции, хронические заболевания, прием медикаментов, изменение гормонального фона или иммунитет к нетуберкулезным микобактериям [7].
Если говорить о достоинствах пробы Манту, то кроме низкой себестоимости, ими будут возможность выявления туберкулеза на ранних стадиях развития (за исключением лиц с иммуносупрессией и маленьких детей до двух лет [7]) и более высокая диагностическая ценность у непривитых БЦЖ по сравнению с привитыми (от 50% и ниже против 65,4% [6], [9]).
Мифы о пробе Манту

Рисунок 3. Антигены ESAT-6 и CFP-10
Что нужно знать о кожных пробах?
Анализы крови на туберкулез: плюсы и минусы
- в ранние сроки инфицирования;
- при иммунодефицитных состояниях;
- при неправильном заборе крови или ее транспортировке;
- из-за ошибок во время расшифровки результатов.
Добавлю, что тесты IGRA требуют наличия качественного оборудования, специальных реактивов и квалифицированного персонала, поэтому себестоимость у них довольно высока.
Кроме того, по сравнению с кожными тестами существенным недостатком этих анализов является определение in vitro только образования гамма-интерферона или активности Т-клеток. Поэтому в странах с высокой заболеваемостью (а Россия, несомненно, в их числе с показателем более 50 больных на 100 000 населения [13]) у IGRA-анализов нет никаких дополнительных преимуществ [12]. Тем более что их способность диагностировать туберкулезный процесс колеблется в районе 42–90% для разных возрастных групп, к тому же они не маркируют латентное носительство [12]. Другими словами, для жителей нашей страны анализы крови на туберкулез в общем-то напрасная трата денег, хотя в странах с низкой заболеваемостью (США, Канада, Западная Европа) они более информативны и рекомендованы к замене туберкулиновых проб для привитых БЦЖ [14].
В мире живет более полумиллиарда латентных носителей M. tuberculosis. Причем, далеко не каждый из них в итоге заболевает, потому что размножение микобактерии сдерживает иммунная система. Например, из 100 инфицированных палочкой Коха детей, лишь у одного развивается активная форма туберкулеза, поэтому диагностические тесты направлены не только на выявление латентных носителей, но и на оценку риска развития заболевания [15].
Анализы крови vs кожные тесты: сравнение эффективности
При оценке эффективности тестов для диагностики туберкулеза чаще всего учитывают два параметра: чувствительность (sensitivity) и специфичность (specificity). Под чувствительностью понимают способность метода выявлять лиц с заболеванием или носителей с высоким риском развития туберкулеза. Под специфичностью — способность теста правильно идентифицировать людей, у которых нет туберкулеза (то есть этот параметр характеризует риск появления ошибочных ложноположительных результатов) [12].
Какой тест все-таки выбрать?
Как говорится, при всем богатстве выбора альтернатив немного. К сожалению, при выборе теста многие руководствуются не его диагностическими характеристиками, а безвредностью для здоровья, потому что фенол в составе кожных проб пугает многих. И существует даже движение против пробы Манту, группа поддержки которого периодически предлагает заменить ее анализами крови IGRA. Но, как было отмечено выше, у подобных страхов нет никаких оснований. В придачу, являясь продуктом жизнедеятельности организма, фенол не накапливается, а выводится вместе с мочой. Поэтому главными критериями все-таки являются чувствительность и специфичность тестов.
Туберкулез у детей – специфическое инфекционно-воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
МКБ-10
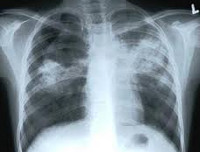
Общие сведения

Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод.
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети:
- не получившие вакцинацию БЦЖ в период новорождённости;
- ВИЧ-инфицированные;
- длительно получающие лечение гормонами, цитостатиками, антибиотиками;
- проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях;
- часто болеющие дети;
- страдающие сахарным диабетом и др.
В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах. Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Патогенез
Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
- первичный туберкулезный комплекс
- туберкулезный бронхоаденит (туберкулез внутригрудных лимфатических узлов)
- туберкулез легких (милиарный, диссеминированный, инфильтративный, очаговый, кавернозный, фиброзно-кавернозный, цирротический, туберкулема)
- туберкулезный плеврит
- туберкулез трахеи, туберкулез бронхов, верхних дыхательных путей и др.
III.Туберкулез других локализаций у детей:
- туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит)
- костно-суставной туберкулез
- туберкулез органов мочеполовой системы
- туберкулез кожи и подкожной клетчатки
- туберкулез кишечника, брюшины и брыжеечных лимфоузлов
- туберкулез периферических лимфоузлов
- туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит)
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Ранний период первичной туберкулезной инфекции
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Туберкулезная интоксикация детей и подростков
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Первичный туберкулезный комплекс
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Туберкулезный бронхоаденит
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика
- Скрининг на туберкулез. В настоящее время для массового выявление туберкулеза среди детей в качестве основных скрининг-тестов используются проба Манту с 2 ТЕ и диаскин-тест. При желании родителей они могут быть заменены на исследования крови на туберкулез (T-spot, квантиферон-тест). В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
- Рентгенография грудной клетки. При различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости.
- Эндоскопия.Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
- Лабораторная диагностика. Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
- Специфическая диагностика. В условиях диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (повторная реакция Манту, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Читайте также:

