Туберкулезный остит чаще всего возникает в эпифизе
Обновлено: 19.04.2024
Рентгенограмма, КТ, МРТ при туберкулезе костей и суставов
б) Визуализация:
1. Общая характеристика туберкулеза костно-мышечной системы:
• Лучший диагностический критерий:
о Артрит, триада Фемистера: остеопороз, периферические эрозии, сужение суставной щели на поздних стадиях
о Спондилит:
- Снижение высоты межпозвонковых дисков на поздних стадиях
- Большой паравертебральный абсцесс с кальцификацией
о Остеомиелит аппендикулярного скелета:
- Распространение за зону роста у детей
• Локализация:
о Локализация: 50% костно-мышечного туберкулеза поражает позвоночник; следующее по частое проявление - септический артрит; редко вовлекаются мягкие ткани:
- Спондилит: нижние грудные и верхние поясничные позвонки
- Септический артрит: наиболее часто тазобедренный и коленный сустав
- Кости таза, ребра сравнительно часто поражаются остеомиелитом
• Морфология:
о Инфекция, вызывающая минимальную реакцию окружающих тканей:
- Позднее развитие периостита, склероза
- Позднее разрушение суставного хряща и межпозвонковых дисков
- Холодный абсцесс, который может приводить к дефектам вдавления на прилегающих костях
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Артрит: рентгенография позволяет определить повреждения суставов:
- Современные методы обеспечивают визуализацию анатомических особенностей характеристик, но не помогают в дифференциальной диагностике
о Остеомиелит: рентгенография используется для определения изменений:
- КТ и МРТ позволяют идентифицировать костные и мягкотканные проявления заболевания
о Спондилит:
- МРТ наилучшим образом отображает изменения и проявления заболевания
(Слева) Саггитальный КТ-срез без КУ: ребенок с туберкулезом позвоночника. Осколки за мы кегельной пластинки это все, что осталось от третьего пораженного позвонка. Кальцификация спинно-мозгового канала является ключом к распознаванию туберкулезной инфекции.
(Справа) Сагиттальное Т2ВИ МР-И у этого же пациента: гетерогенные паравертебральные образования. Как видно, образования достаточно большие. Образования могут распространятся далеко от первичного очага и вовлекать средостение или плевральные полости. Часто сопутствуют неврологические осложнения. В таком случае, вероятно наличие симптомов компрессии спинного мозга, которые могут быть первичными. Заболевание медленно прогрессирует. (Слева)Аксиальная Т2ВИ МР-И больших паравертебральных и эпидуральных абсцессов, сопутствующих туберкулезному спондилиту: визуализируются неспецифические сигналы. Однако их значительное распространение большой размер позволяет предположить туберкулезный спондилит. Эти абсцессы известны как холодные, что отражает их медленный рост без значительного воспалительного ответа. Часто они являются причиной вдавленных эрозий на прилегающей передней поверхности тела позвонка.
(Справа) Аксиальная Т1ВИ МР-И: отклоняющийся от нормы низкий сигнал в теле второго шейного позвонка слева. Присутствуют перифокальные воспалительные изменения, плохо определяемые из-за жировых включений. Картина неспецифична. Поражение туберкулезом шейного отдела позвоночника менее характерно, чем грудного или поясничного отделов.
3. Рентгенография при туберкулезе костей и суставов:
• Септический артрит:
о Триада Фемистера:
- Юкстаартикулярный остеопороз развивается вторично вследствие реактивной гиперемии
- Периферические эрозии
- На поздней стадии сужение суставной щели
о Ограниченный периостит и склероз:
- Если присутствует, то на поздних стадиях заболевания
о Часто вторично вследствие остеомиелита:
- Взрослые: эпифизарный остеомиелит может распространяться на суставы
- Дети: метафизарные очаги остеомиелита с распространением за зону роста в сустав
о Мягкотканные образования и холодные абсцессы, образование свищей
о Характерен фиброзный анкилоз, сращение костей менее характерно, чем при пиогенной форме заболевания
• Остеомиелит аппендикулярного скелета:
о Гематогенное распространение:
- Возможно наличие множественных очагов, особенно у детей
о Наиболее характерна метафизарная локализация:
- Может распространяться на эпифиз
- Редко диафизарная локализация
о Обычно сопутствует септический артрит:
- Менее характерен изолированный остеомиелит
о Остеопороз
о Очаги остеолиза с нечетким контуром:
- Кистозный туберкулез: литический очаг с четко очерченными краями, которые могут быть склерозированы
о Ограниченный периостит и склероз:
- Если присутствуют, то на поздней стадии заболевания
о ± образование мягких тканей
о Редко образуются секвестры
о Туберкулезный дактилит:
- Начинается с веретеновидного отека мягких тканей и периостита
- Прогрессирует до шарообразного или веретеновидного увеличения кости с внутренними перегородками:
Диффузное кортикальное утолщение без образования новой периостальной кости
- Кисти поражаются чаще, чем стопы
- Возраст пациентов преимущественно до шести лет
• Туберкулезный спондилит (остеомиелит тела позвонка):
о Нижние грудные и верхние поясничные позвонки
о Гематогенное распространение на тело позвонка:
- Инфекция развивается в замыкательной пластинке, первый очаг деструкции в передневерхнем и передненижнем углах тела позвонка
- Вторичное подсвязочное распространение
- У детей может первично поражаться межпозвонковый диск
о Может изолированно поражать один позвонок или вовлекать множество позвонков ± вовлечение выступающих межпозвонковых дисков:
- Снижение высоты межпозвонковых дисков
о Обширное паравертебральное абсцедирование:
- Характерна кальцификация внутри абсцессов
- Может приводить к фестончатости передней поверхности тела позвонка
о Разрушение позвонков может привести к платиспондилии, кифозу, гиббусной деформации, анкилозу
о Ограниченный склероз, периостальное костеобразование
• Редко инфекция мягких тканей:
о Тендосиновит, бурсит, первичный миозит
4. КТ при туберкулезе костей и суставов:
• Повторяет находки при рентгенографии
• Более чувствительный метод, чем рентгенография для идентификации мягких тканей и паравертебральных абсцессов
• Метод чувствителен к выявлению кальцификации в абсцессах
• Контрастирование помогает дифференцировать абсцесс от флегмона и способствует обнаружению свищей
5. МРТ при туберкулезе костей и суставов:
• Септический артрит:
о Суставной выпот и синовит:
- ↓ сигнала в режиме Т1W, ↑ сигнала в режиме T2W
- С+: усиление синовиальной оболочки
- Синовиальная пролиферация может давать низкую интенсивность сигнала в режиме Т2
о Определяется сопутствующий остеомиелит
• Остеомиелит:
о Отек костного мозга и воспаление:
- ↓ сигнала в режиме Т1W, ↑ сигнала в режиме T2W
- С+: диффузное усиление:
Возможно наличие внутрикостного абсцесса с периферическим усилением
о Мягкотканные образования:
- Гетерогенное ↓ сигнала в режиме T1W, ↑ сигнала в режиме T2W
- Для абсцесса характерно периферическое утолщенное неравномерное усиление
- Контрастное усиление вдоль свищевого хода
- Абсцесс может иметь агрессивное течение, распространяясь на отдаленные ткани:
При спондилите, визуализируются большие абсцессы в паравертебральных мышцах, могут визуализироваться эпидуральные абсцессы
6. Радионуклидные исследования:
• Сцинтиграфия скелета:
о Помогает выявить остеомиелит:
- Метод неспецифичен
- Высок уровень ложноотрицательных результатов при туберкулезе вследствие сравнительно слабого ответа от прилегающих тканей
• Сцинтиграфия с 67Ga:
о Лучше выявляет паравертебральное заболевание, чем исследование с мечеными лейкоцитами
- Высокий уровень ложноотрицательных результатов
7. Биопсия:
• Трепанобиопсия рекомендована для достижения максимальной диагностической точности:
о Для постановки диагноза требуется определение микобактерий в материале
о Следует провести окраску по Цилю-Нильсену
(Слева) Рентгенография в ПЗ проекции: туберкулезный септический артрит. Гленоидальная впадина и головка плечевой кости разрушены. Визуализируются множественные костные фрагменты в суставе, включая подмышечный карман. Объем разрушения не такой большой, как при гнойной инфекции, нет склеротический костной реакции. Определение кальцифированного образования в легком указывает на туберкулезный септический артрит.
(Справа) Рентгенография нижних ребер в ПЗ проекции: полное затемнение левой половины грудной клетки и литического очага в одном из нижних ребер. Помимо того, что сочетание заболевания легких и литического очага может быть признаком метастатического поражения, следует иметь в виду туберкулез. Ребра это одна из наиболее частых локализаций туберкулезного остеомиелита. (Слева) Сагиттальная Т1ВИ МР-И: многоуровневый туберкулезный остеомиелит позвоночника. В нижнем отделе грудного отдела позвоночника визуализируется прилегающий очаг поражения, вовлекающий межпозвонковый диск и сопровождающийся подсвязочным распространением инфекции. Диффузное поражение верхней и средней частей грудного отдела позвоночника. В верхнем отделе отмечается эпидуральное распространение патологического процесса, имитирующее новообразование.
(Справа) Рентгенография в ПЗ проекции: литическое образование с четким контуром и периоститом в диафизе бедренной кости. Визуализационные характеристики немного нетипичны для туберкулеза, который обычно имеет метафизарную локализацию и нечеткий контур без периостита. Дифференциально диагностический ряд у ребенка включает эозинофильную гранулему, у взрослого метастатическое поражение. Тем не менее, в этом случае было доказано наличие туберкулеза.
в) Дифференциальная диагностика:
1. Туберкулезный спондилит:
• Бактериальная инфекция: может быть более обширное склерозирование, костеобразование
• Бруцеллез: может быть неотличим от туберкулезного спондилита
• Кокцидиомикоз: сужение пространства межпозвонковых дисков
• Метастатическое поражение: частое вовлечение задних элементов
2. Туберкулезный дактилит:
• Серповидноклеточная анемия: подтверждается данными лабораторных исследований
• Сифилис: двустороннее, симметричное поражение
3. Туберкулезный остеомиелит:
• Метастатическое поражение и множественная миелома: для дифференциальной диагностики может потребоваться биопсия
• Гнойная инфекция: не повреждает зону роста
4. Туберкулезный септический артрит:
• Воспалительный артрит, гнойная инфекция:
о При воспалительном и гнойном артрите происходит более быстрое разрушение суставов
г) Патология:
1. Общая характеристика:
• Этиология:
о Возбудитель: Mycobacterium tuberculosis
о Гематогенное распространение из очагов инфекции в легких
о Поражение костно-мышечной системы происходит в 1-3% всех случаев туберкулеза:
- В развивающихся странах, поражение костно-мышечной системы встречается в 10-15% всех случаев туберкулеза
2. Микроскопия:
• Казеозные гранулемы
• Положительный результат окрашивания по Цилю-Нильсену
(Слева) Сагиттальная КТ: определяется частичная деструкция седьмого шейного позвонка и нормальные прилегающие пространства межпозвонковых дисков. Других поражений костной ткани нет. Визуализируется обширное изменения мягких тканей спереди и образование, распространяющееся вдоль паравертебрального пространства.
(Справа) Аксиальный КТ-срез с КУ у этого же пациента: выраженные изменения мягких тканей, сопровождающиеся разрушением позвонков, развившиеся вследствие туберкулезного спондилита. Визуализируется небольшая контрастная эпидуральная флегмона. Большое образование мягких тканей спереди, содержащее неконтрастные очаги, указывает на формирование абсцесса, также как и зоны диффузного усиления, представляющие собой воспаленные ткани (флегмона). То, что такое большое образование на шее не вызвало симптомов обструкции дыхательных путей, свидетельствует о медленном прогрессировании инфекции. (Слева) Сагиттальная КГ, выполненная повторно при наблюдении туберкулезного спондилита: кифоз с углом наклона 90°. Визуализируются многоуровневые смежные разрушения тел позвонков с вовлечением пространств межпозвонковых дисков, приводящие к угловой деформации. Излечение привело к сращению разрушенных сегментов. В то время как излечение приводит к сращению в позвоночнике, оно менее характерно для выздоровления при септическом воспалении межпозвонкового диска, чем при туберкулезе.
(Справа) Аксиальная КТ у этого же пациента через верхний сегмент: имитация фронтального среза из-за деформации. Множественные крупные очаги минерализации в телах нескольких позвонков. Внутрикостная минерализация - это комбинация фрагментации тела позвонка, реактивного костеобразования вследствие процесса излечения и резидуальной минерализации (которой, как правило, сопутствуют холодные туберкулезные абсцессы).
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Умеренный болевой синдром, субфебрилитет
• Другие признаки/симптомы:
о Сопутствующее заболевание легких (50%):
- Много внелегочных заболеваний у иммунокомпрометиро-ванных пациентов
о Часто, диагностика происходит с большой задержкой, может длиться > 1 года
2. Демография:
• Возраст:
о Развитые страны: туберкулез более распространен среди взрослого населения
о Развивающиеся страны: туберкулез часто встречается у детей
• Пол:
о Немного больше болеют мужчины
• Эпидемиология:
о Заболеваемость растет при снижении иммунитета среди населения
3. Течение и прогноз:
• Спондилит: тяжелая деформация, неврологические расстройства, включая параплегию
• Остеомиелит и септический артрит распространяется на мягкие ткани с образованием абсцессов, дренирующих свищей
4. Лечение:
• Хирургическая обработка, противотуберкулезные препараты
• Возрастает полирезистентность возбудителей к лекарствам:
о Нет различий в вирулентности
о Высокая частота осложнений вследствие невозможности остановить прогрессирование заболевания
Туберкулез костей – это специфическая инфекция, вызываемая палочками Коха, протекающая с поражением позвоночника или костей конечностей. Патология может диагностироваться в любом возрасте. Проявляется постепенно прогрессирующими болями, слабостью, утомляемостью. На заключительных стадиях боли становятся нестерпимыми, отмечается тяжелая лихорадка, развиваются деформации костей скелета. Диагноз выставляется на основании рентгенографии, томографии и других исследований. На начальных стадиях показана консервативная терапия: лекарственные препараты, ЛФК, массаж. При значительном разрушении костей проводятся операции.
МКБ-10

Общие сведения
Туберкулез костей – инфекционное заболевание, вызываемое туберкулезными микобактериями (палочками Коха). Поражает участки губчатого вещества с обильным кровоснабжением, сопровождается формированием очагов разрушения, абсцессов и свищей. Нередко становится причиной деформации пораженного сегмента, может вызывать контрактуры и укорочение конечности. При туберкулезе позвоночника возможно выраженное искривление позвоночника, образование горба, а в тяжелых случаях – и паралич конечностей.
Более чем в половине случаев страдает позвоночник. Второе место по распространенности занимает туберкулез крупных суставов нижних конечностей (коленного и тазобедренного). Сочетание с активным легочным туберкулезом наблюдается достаточно редко (примерно в 3% случаев), однако при проведении рентгенографии легких у больных выявляются характерные участки кальцинации в области лимфатических узлов или верхних долях легких (чаще правого). Лечение данной патологии осуществляют врачи-фтизиатры.

Причины
Туберкулез костей, как и другие формы туберкулеза, развивается при попадании в организм палочек Коха. При этом инфицирование микобактериями далеко не всегда приводит к развитию заболевания. Болезнь возникает в тех случаях, когда организм пациента ослаблен переохлаждениями, слишком тяжелым физическим трудом, другими инфекционными заболеваниями и неблагоприятными жизненными условиями, а микобактерии туберкулеза находятся в состоянии готовности к активному делению или состоянии размножения (как при активном туберкулезе).
Патогенез
Первичный очаг возникает в легких, затем микобактерии распространяются по лимфатическим и кровеносным сосудам и попадают в кость. Наибольшему риску подвергаются участки кости с хорошим кровоснабжением (позвонки, эпифизарные отделы бедренных костей, костей голени, плечевых костей и костей предплечья). В результате размножения палочек Коха в кости появляются небольшие бугорки-гранулемы. При увеличении гранулем костное вещество разрушается, формируются абсцессы, которые в последующем могут вскрываться наружу, образуя свищи.
Классификация
- Позвоночник. Может страдать как один позвонок, так и несколько. В 60% случаев наблюдается поражение грудного отдела, в 30% – поясничного отдела.
- Коленный сустав. Гонит - самое распространенное туберкулезное поражение суставов, чаще выявляется в подростковом возрасте.
- Тазобедренный сустав. Коксит чаще развивается у детей, может стать причиной значительного укорочения конечности и формирования патологического вывиха тазобедренного сустава.
- Голеностопный сустав и кости стопы. Сопровождается образованием длительно существующих свищей и каверн. Нередко приводит к анкилозу сустава вследствие сращения суставных поверхностей.
- Плечевой сустав. Омартрит выявляется редко. Течение длительное, гнойный выпот в суставе обычно отсутствует.
- Лучезапястный сустав. Еще одна редкая форма заболевания. Наблюдается поражение сустава и костей запястья, обычно двухстороннее. Часто сочетается с туберкулезом локтевого или коленного сустава.
- Локтевой сустав. Оленит обычно развивается в юношеском возрасте. При запоздалом начале лечения образуются натечные свищи и абсцессы.
- Трубчатая кость без поражения сустава. Встречается очень редко, обычно выявляется у детей, характерно поражение пястных костей и основных фаланг кисти.
Симптомы туберкулеза костей
Заболевание начинается исподволь, постепенно. Специфические симптомы на ранних стадиях отсутствуют. Пациентов беспокоит слабость, раздражительность, вялость, снижение работоспособности, ноющие или тянущие боли в мышцах и незначительное повышение температуры. У некоторых больных после физической нагрузки появляются неинтенсивные боли в пораженной части скелета, быстро исчезающие в состоянии покоя. Дети с туберкулезом костей становятся рассеянными, отказываются от подвижных игр. Поводом насторожиться для родителей должны стать приподнятые плечи, косолапость, внезапная сутулость или прихрамывание без предшествующей травмы. Иногда заметно, что ребенок бережет ногу, старается меньше на нее наступать, не прыгает на ней или подволакивает после длительной ходьбы.
Во второй фазе туберкулеза костей процесс распространяется за пределы кости или позвонка, симптомы становятся более яркими. Температура тела еще больше повышается, разбитость, вялость и слабость усиливаются. Появляются интенсивные боли в области поражения. При локализации очага в позвонке формируется нарушение осанки, околопозвоночные мышцы воспаляются, выбухают и становятся болезненными при пальпации. При поражении конечности сустав краснеет и отекает, возникает прогрессирующая деформация, отмечаются нарушения походки и хромота.
При дальнейшем прогрессировании туберкулеза костей состояние пациента еще больше усугубляется. Наблюдается выраженная общая слабость, повышение температуры тела до 39-40 градусов и потеря веса. Интенсивность болей нарастает, болевой синдром становится нестерпимым. Деформации усиливаются, движения еще больше ограничиваются. Исходом, в зависимости от тяжести и распространенности процесса, может стать ограничение подвижности, атрофия мышц спины, деформация позвоночника, деформация и укорочение конечности, контрактура или анкилоз сустава.
Диагностика
Для подтверждения диагноза назначают рентгенографию грудной клетки, рентгенографию пораженного сегмента и МРТ пораженного сегмента. На снимках грудной клетки больных, страдающих туберкулезом костей, выявляются кальцинированные первичные туберкулезные очаги в верхних отделах легких и внутригрудных лимфатических узлах. На рентгенограммах позвоночника или пораженных костей конечностей видны очаги разрушения и секвестры. В некоторых случаях удается заметить тени натечных абсцессов.
Выполняют туберкулиновые пробы, иногда проводят микробиологическое исследование содержимого свища или абсцесса для выявления палочек Коха. Иммунодиагностика туберкулеза позволяет выявить как активную, так и латентную инфекцию. В настоящее время с этой целью используется 2 вида IGRA-тестов: T-SPOT.TB и QuantiFERON.
При свищах или абсцессах осуществляют абсцессографию или фистулографию. В ходе исследования полость заполняют контрастным веществом, после чего делают серию снимков, позволяющих оценить размеры и конфигурацию абсцессов и свищевых ходов. Данная методика имеет большое практическое значение при подготовке плана оперативного вмешательства.
Лечение туберкулеза костей
Лечение комплексное, включает в себя диету, общеукрепляющие мероприятия и медикаментозную терапию. Больных направляют в специализированные центры, диспансеры и санатории. В активной фазе назначают постельный режим, в последующем рекомендуют больше бывать на свежем воздухе и принимать солнечные ванны, применяют массаж и лечебную физкультуру.
В активной фазе в организме пациента происходит усиленный распад белков, поэтому ему увеличивают количество пищи на 1/3 по сравнению с нормой и назначают легкоусвояемую диету с высоким содержанием белка, включающую в себя яйца, отварную рыбу, блюда из мясного фарша, супы на рыбном и мясном бульоне. В период выздоровления увеличивают количество молочных продуктов, в период проведения антибиотикотерапии рекомендуют употреблять большое количество свежих овощей и фруктов.
Пациентам с туберкулезом костей назначают антибактериальную терапию: этамбутол, пиразинамид, изониазид, рифампицин и другие препараты. При необходимости проводят хирургические вмешательства. Объем операции зависит от отсутствия или наличия свищей и абсцессов, а также от степени разрушения кости. Секвестры иссекают, свищевые ходы и полости абсцессов промывают растворами антибиотиков и антисептиков. При благоприятном течении полости со временем закрываются, при неблагоприятном – иссекаются хирургом.
При возникновении грубых дефектов и серьезных анатомических нарушений в позднем периоде проводят корригирующие и реконструктивные операции. На заключительном этапе осуществляют реабилитационные мероприятия, направленные на восстановление функции пораженного сегмента и возврат больного к нормальной жизни. В процессе реабилитации больных с туберкулезом костей применяют физиотерапевтические процедуры, массаж и лечебную физкультуру, проводят социальную и профессиональную реабилитацию.
Прогноз и профилактика
Прогноз для жизни при туберкулезе костей благоприятный. Использование комбинированных методов лечения и современных антибактериальных препаратов позволило свести летальность практически к нулю. Однако в отдаленном периоде у многих больных наблюдаются деформации пострадавшего сегмента той или иной степени выраженности. Половина пациентов с туберкулезом позвоночника выходит на инвалидность. У больных с очагами в костях конечностей часто сохраняется хромота, укорочение и деформация конечности, а также контрактуры различной степени выраженности.
Профилактика заболевания заключается в минимизации контактов с больными активным туберкулезом, предупреждении интоксикаций, травм и переохлаждений. Существенную роль играет улучшение общего уровня жизни и обеспечение социального благополучия. Родителям рекомендуют не отказываться от проведения плановых туберкулиновых проб детям. Следует серьезно относиться к неспецифическим симптомам (слабости, разбитости, незначительному повышению температуры), если они сохраняются в течение нескольких недель. Нужно обращаться к врачу при появлении постоянных болей в костях и мышцах, даже если эти боли слабо выражены.
3. Диагностика и принципы лечения туберкулеза костей и суставов у детей / Мушкин А. Ю., Першин А. А., Советова Н. А. - 2015
4. Туберкулез позвоночника у детей: современная концепция / Мушкин А.Ю. // Хирургия позвоночника - 2017 - Т.14, №3
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.

Возбудителем туберкулезного процесса, как известно, является палочка Коха, открытая в 1882 г.
Костно-суставной туберкулез должен рассматриваться как одно из местных проявлений общего туберкулезного процесса, развивающегося в целостном организме.
Распространение туберкулезного процесса происходит гематогенным путем. Согласно современным представлениям, наиболее чувствительной к первичному заражению является костная ткань, богатая костным мозгом. Синовиальная оболочка невосприимчива к гематогенному заражению, однако поражается вторично при разрастании гранулемы из сформированного уже очага. Хрящевая ткань также не восприимчива к первичному заражению, наиболее устойчива и в определенной степени выполняет буферную роль, предупреждая переход
процесса с кости на сустав. Следовательно, туберкулезный процесс в костной ткани наиболее часто локализуется в отделах, богатых костным мозгом — в телах позвонков, эпифизарных отделах длинных трубчатых костей, в губчатых костях, и реже в диафизарных отделах коротких и длинных трубчатых костей. Почти каждый туберкулезный артрит следует рассматривать как последующую фазу первично возникающего в околосуставных отделах костного фокуса.
В течении костно-суставного туберкулеза выделяют следующие фазы: 1 фаза — преартритическая (первичный остит), 2 фаза артритическая (вторичный артрит с тремя стадиями: начало, разгар и затихание), 3 фаза — постартритическая (последствия перенесенного туберкулезного артрита, его затяжное течение, обострения и рецидивы).
Туберкулез позвоночника (спондилит)
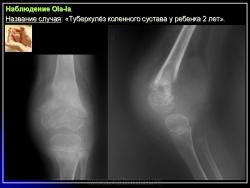
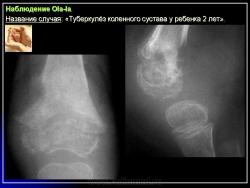
Туберкулез коленного сустава (гонит)
Туберкулез тазобедренного сустава (коксит)
Туберкулез голеностопного сустава и костей стопы
Поражение голеностопного сустава по частоте занимает, по данным П. Г. Корнева, третье место. На его долю приходится 5—7% всех туберкулезных поражений костей и суставов. Если раньше считалось, что примерно в 70% случаев туберкулез голеностопного сустава встречается в детском возрасте, то в последние годы отмечено преобладание больных более старшего возраста.
Преартритическая фаза клинически очень сходна с таковой три других локализациях туберкулезного процесса и проявляется в виде неопределенных болей при ходьбе и небольших перемежающихся реактивных изменений в суставе.
При рентгенологическом исследовании удается выявить характерный для остита нерезко выраженный остеопороз. Чаще первичный очаг локализуется в таранной кости, в эпиметафизе большеберцовой кости и редко — в малоберцовой кости.
В артритической фазе проявления болезни приобретают постоянный характер. Боли усиливаются, присоединяются функциональные расстройства — прихрамывание (больной не наступает на пятку), легкое сгибание и поворот стопы. В дальнейшем присоединяются атрофия мышц, отечность мягких тканей, контрактура.
При рентгенологическом исследовании выявляется резкий, остеопороз костей стопы. Кости кажутся прозрачными, кортикальный слой резко истончен, подчеркнут. Суставная щель суживается. Нарушается целостность замыкательных пластинок. Контуры костей, образующих голеностопный сустав, становятся нечеткими, расплывчатыми. Очаги деструкции увеличиваются, на их фоне выявляются губчатые секвестры, которые кажутся особенно плотными на фоне остеопороза. При переходе: процесса на тарзальные кости, их контуры становятся расплывчатыми. Иногда поражаются все кости и суставы предплюсны и плюсны. Лишь первый плюсне-предплюсневый сустав чаще остается интактным.
При затихании процесса отмечается стихание и прекращение воспалительных изменений. Рентгенологически выявляются признаки репаративных процессов: контуры очагов деструкции становятся четкими, затем появляется склеротическая каемка, уплотняется костная структура. На фоне остеопороза костей стопы, который сохраняется еще длительное время, появляются толстые склерозированные костные балки, расположенные вдоль силовых линий.
Туберкулез голеностопного сустава и костей стопы может закончиться анкилозом, возникающим на фоне значительных разрушений костей, сопровождается длительно существующими остаточными кавернами и свищами.
При возникновении рецидива вновь появляются симптомы воспаления. На рентгенограммах нарастают явления остеопороза, восстановленные контуры костей становятся нечеткими, сначала на отдельных участках, а затем и на всем протяжении. В процесс могут вовлекаться новые суставы.
Дифференциальную диагностику туберкулезного поражения голеностопного сустава и костей стопы приходится проводить с неспецифическим гематогенным остеомиелитом, остеохондропатией ладьевидной кости стопы.
Однако при остеохондропатии ладьевидной кости стопы отсутствуют атрофия мышц и местные воспалительные изменения.
При рентгенологическом исследовании: отсутствует остеопороз, в процесс вовлекается лишь одна ладьевидная кость, которая уплощена, уплотнена, фрагментирована. Суставные щели, расширены.
Туберкулез плечевого сустава (омартрит)
Встречается это заболевание сравнительно редко, на его долю приходится от 0,8 до 4% общего числа костно-суставных поражений при туберкулезе (А. В. Судакевич). Это заболевание возникает преимущественно в возрасте 15—25 лет и в третьем, четвертом десятилетиях жизни.
Наиболее ранним симптомом при поражении плечевого сустава является слабость в руке.
Более выраженные клинические симптомы в виде болей, атрофии мышц (в первую очередь дельтовидной), ограничение движений появляются при переходе процесса на сустав.
При рентгенологическом исследовании туберкулезные оститы обнаруживаются редко, что связано с малосимптомным клиническим течением. Оститы обычно обнаруживаются вблизи межбугорковой борозды, в большом бугорке, располагаются чаще в губчатом веществе, реже — под корковым слоем. Однако первичные очаги могут располагаться и в анатомической шейке плечевой кости. В этом случае процесс распространяется в сторону от сустава на метафиз и диафиз с разрушением коркового слоя и вовлечением в процесс мягких тканей. Периостальная реакция в этих случаях отсутствует. Однако при образовании свищей и присоединении вторичной инфекции может иметь место. Значительно реже первичные очаги встречаются в области лопатки.
При переходе процесса на сустав нарастает остеопороз, иногда по типу пегого. Контуры суставных поверхностей становятся смазанными, суставная щель суживается. Появляются краевые очаги деструкции костной ткани как в головке плечевой кости, так и в суставной поверхности лопатки с нечеткими контурами. Иногда выявляются губчатые секвестры, которые кажутся более плотными на фоне остеопоротичной окружающей костной ткани.
Иногда туберкулезное поражение плечевого сустава протекает по типу сухой костоеды. Г. И. Турнер (1937) в развитии сухой костоеды особое значение придает невриту подкрыльцового нерва. Для этой формы характерно отсутствие эксудации и обильного гнойного выпота, медленное упорное течение, рубцовое сморщивание суставной капсулы.
При рентгенологическом исследовании в этих случаях остеопороз мало выражен. В наружном отделе эпифиза плечевой кости обнаруживается краевая узура овальной формы с достаточно четкими контурами и более или менее выраженным ободком склероза. Расширение краевого дефекта может происходить в обе стороны от межбугорковой борозды, в сторону головки и большого бугорка. Суставная щель несколько сужена.
Атрофия и укорочение кости могут быть значительными, однако патологических вывихов не наблюдается.
Туберкулезный артрит плечевого сустава отличается длительным хроническим течением, в результате которого разрушению могут подвергаться головка плечевой кости и суставная впадина лопатки.
Затихание процесса характеризуется уменьшением и исчезновением признаков воспаления. При рентгенологическом исследовании можно заметить уменьшение остеопороза, четкость контуров очагов деструкции и суставных концов костей.
Постартритическая фаза характеризуется значительными анатомическими разрушениями, присоединившимися дистрофическими изменениями по типу остеоартрозов и склонностью к рецидивам.
Туберкулезное поражение плечевого сустава приходится дифференцировать с остеоартропатией при сирингомиелии. Необходимо учитывать медленное постепенное нарастание клинических проявлений при сирингомиелии, возможное увеличение объема и разболтанность сустава, поражение нескольких суставов, нарушение чувствительности. При рентгенологическом исследовании выявляется рассасывание значительной части эпифиза плечевой кости, наличие поперечных переломов, плотных, причудливой формы напластований вокруг плечевой кости
Туберкулез лучезапястного сустава
Эта локализация костно-суставного туберкулеза является одной из редких. Болеют как дети, обычно старше 3-х лет, так и взрослые.
Первым клиническим симптомом является слабость в руке, небольшая припухлость мягких тканей. Вскоре появляются боли в области сустава, ограничение движений, атрофия мышц предплечья, образуются натечные абсцессы и свищи. Нередко поражение костей запястья бывает двусторонним или сочетается с поражением других крупных суставов (коленного, локтевого).
Туберкулезный остит у детей чаще локализуется в головчатой и крючковидной кости (т. е. в тех костях, в которых раньше появляются ядра окостенения). Первичный очаг может располагаться также в костях проксимального ряда запястья или в лучевой кости, причем у детей нередко в метафизе. При локализации в метафизе лучевой кости первичный очаг переходит сначала на лучелоктевой сустав, а затем на лучезапястный.
При рентгенологическом исследовании у детей до 10 лет обращает на себя внимание раннее появление ядер окостенения костей запястья, остеопороз, затем выявляются очаги деструкции костной ткани, которые содержат губчатые секвестры, а также сужение составных щелей между костями запястья и лучезапястного сустава. Постепенно остеопороз нарастает и может захватывать все кости кисти и предплечья. Контуры костей запястья могут быть нечеткими и местами вовсе не дифференцироваться. При локализации первичного очага в метафизе лучевой кости может отмечаться небольшое вздутие кости и
периостальные наслоения, которые муфтообразно охватывают метафиз.
Затихание процесса клинически характеризуется стиханием воспалительных изменений.
При рентгенологическом исследовании появляется четкость контуров очагов деструкции костной ткани, склеротический ободок вокруг них. Остеопороз принимает репаративный характер — редкие костные балки представляются утолщенными и располагаются преимущественно по силовым линиям. Процесс заканчивается фиброзным или костным анкилозом с укорочением запястья.
Постартритическая фаза характеризуется анатомо-функциональными изменениями, возможными рецидивами. При рецидивах нарастает остеопороз, контуры очагов деструкции и суставных поверхностей становятся нечеткими, появляются секвестры.
Туберкулезное поражение лучезапястного сустава в ряде случаев приходится дифференцировать с неспецифическим остеомиелитом костей предплечья и фиброзной остеодисплазией. В ряде случаев может возникнуть необходимость в дифференциальной диагностике с ревматоидным полиартритом. Однако ревматоидный полиартрит встречается преимущественно у взрослых, характеризуется своеобразными клиническими проявлениями. При рентгенологическом исследовании выявляется преимущественно двустороннее поражение пястно-фаланговых, межзапястных, запястно-пястных, межфаланговых и лучезапястных суставов. На фоне остеопороза в околосуставных отделах выявляются множественные мелкие (2—3 мм) кистоподобные просветления округлой формы и краевые узуры с четкими контурами, окруженные ободком склероза. Секвестры отсутствуют, суставные щели сужены, однако контуры суставных поверхностей хотя и неровные, но четкие. Эти изменения часто ведут к подвывихам и анкилозам. При проведении дифференциальной диагностики необходимо помнить об асептическом некрозе луновидной кости запястья, который встречается у взрослых после однократной травмы или множественых микротравм. При рентгенологическом исследовании луновидная кость уплощена, уплотнена, фрагментирована. Суставные щели не изменены. Остеопороз отсутствует. Свищей и абсцессов не бывает.
Туберкулез локтевого сустава (оленит)
Встречается в 2,3—2,6% случаев по отношению ко всем больным костно-суставным туберкулезом. Заболевание чаще встречается в возрасте до 20 лет.
Клиническими проявлениями туберкулеза локтевого сустава являются слабость в руке, ограничение сгибания, припухлость сустава, которая особенно заметна на фоне атрофии мышц.
Первичные туберкулезные очаги на рентгенограммах чаще выявляются в проксимальном метафизе локтевой, реже в дистальном эпифизе плечевой кости. Если деструктивный процесс распространяется в сторону диафиза, разрушая корковый слой, то появляются периостальные изменения, которые охватывают метадиафизарный отдел в виде муфты. При переходе процесса на сустав нарастают явления остеопороза, появляются краевые очаги деструкции костной ткани. При этом полулунная вырезка углубляется, контуры замыкательных пластинок эпифизов плечевой кости и головки лучевой кости становятся нечетким, изъеденными. Часто на фоне очагов деструкции костной ткани выявляются мелкие губчатые секвестры. В дальнейшем очаги деструкции появляются во всех трех костях, образующих сустав, вызывая их значительные разрушения. Часто образуются натечные абсцессы и свищи.
Затихание процесса характеризуется прекращением нарастания деструктивных изменений, появлением четких контуров очагов деструкции костной ткани, уменьшением остеопороза и появлением толстых костных балок вдоль силовых линий. Часто процесс заканчивается костным анкилозом.
При туберкулезном поражении локтевого сустава картина достаточно типична. Но в ряде случаев приходится проводить дифференциальную диагностику с частичным асептическим некрозом дистального эпифиза плечевой кости у взрослых, неспецифическим остеомиелитом и остеоартропатией при сирингомиелии.
Туберкулез диафизов трубчатых костей
Туберкулез коротких трубчатых костей кисти в настоящее время встречается редко, составляет по данным Т. П. Краснобаева, около 1% к общему числу больных костно-суставным туберкулезом. Заболевание начинается в раннем детском возрасте. Клинически выявляется утолщение фаланги, инфильтрация мягких тканей, болезненность. Нередко образуются натечные абсцессы. Поражаются чаще пястные кости, основные и средние фаланги кисти. Процесс носит множественный, двусторонний, но не симметричный характер.
При рентгенологическом исследовании в диафизах коротких трубчатых костей выявляются множественные очаги деструкции костной ткани, содержащие мелкие губчатые секвестры, а иногда перестройка костной структуры мелкосотового характера. Кость представляется несколько вздутой, корковый слой неравномерно истончен. На уровне диафиза определяются более или менее выраженные периостальные наслоения, которые вызывают еще большее расширение поперечника кости.
Туберкулез диафизов длинных трубчатых костей встречается реже, чем коротких трубчатых костей. Клинические проявления те же, что и при поражении коротких трубчатых костей.
На рентгенограммах на уровне диафиза длинной трубчатой кости выявляются множественные очаги деструкции костной ткани иногда с нечеткими контурами, которые содержат множественные губчатые секвестры. Вокруг диафиза прослеживается слоистый периостит с ровными наружными контурами, причем, чем моложе больной, тем более выражены периостальные наслоения.
Дифференциальную диагностику приходится проводить с неспецифическим остеомиелитом, сифилисом диафизов длинных трубчатых костей и фиброзной остеодисплазией.
При неспецифическом остеомиелите более острая клиника, чем при туберкулезе диафизов. При рентгенологическом исследовании процесс локализуется чаще в метадиафизе. Обращает на себя внимание сочетание деструктивных и пролиферативных процессов, секвестры корковые, плотные, бесструктурные, вытянутой формы. Периостальная реакция носит распространенный характер, чаще по бахромчатому типу с неровными наружными контурами.
При проведении дифференциальной диагностики с сифилитическим поражением костей необходимо учитывать анамнестические, клинические данные, специфическое поражение других органов, а так же данные лабораторных исследований. При сифилитическом поражении костей процесс чаще носит полиоссальный характер. Преобладают эндостальные и периостальные изменения, на фоне которых выявляются округлой формы, четко очерченные, с ободком склероза вокруг очаги деструкции костной ткани (за счет гумм). Секвестры отсутствуют.
Клиника фиброзной остеодисплазии характеризуется отсутствием воспалительных изменений и явлений интоксикации. При рентгенологическом исследовании, в отличие от поражения диафизов длинных трубчатых костей при туберкулезе, отсутствуют периостальные изменения и секвестры.
Читайте также:

