Туберкулезный спондилит позвоночника инвалидность
Обновлено: 24.04.2024
Подборка наиболее важных документов по запросу Инвалидность при туберкулезе (нормативно–правовые акты, формы, статьи, консультации экспертов и многое другое).
Судебная практика: Инвалидность при туберкулезе
Открыть документ в вашей системе КонсультантПлюс:
Подборка судебных решений за 2020 год: Статья 6 "Условия и продолжительность выплаты пособия по временной нетрудоспособности" Федерального закона "Об обязательном социальном страховании на случай временной нетрудоспособности и в связи с материнством"
(Р.Б. Касенов) Суд удовлетворил требования регионального отделения Фонда социального страхования РФ к обществу о взыскании расходов, излишне произведенных страховщиком на выплату страхового обеспечения. Как указал суд, в силу ч. 3 ст. 6 Федерального закона от 29.12.2006 N 255-ФЗ застрахованному лицу, признанному в установленном порядке инвалидом, пособие по временной нетрудоспособности (за исключением заболевания туберкулезом) выплачивается не более четырех месяцев подряд или пяти месяцев в календарном году. В данном случае в результате представления обществом - страхователем недостоверных сведений для назначения и выплаты пособия по временной нетрудоспособности застрахованному лицу страховщиком излишне произведены выплаты пособия, поскольку в представленных листках нетрудоспособности отсутствует указание кода "лицо, имеющее инвалидность". При этом суд отклонил довод общества о пропуске Фондом срока исковой давности, поскольку о нарушении своих законных прав и интересов Фонд узнал лишь по результатам проведенной выездной проверки, а ранее проведения проверки Фонд не имел возможности установить недостоверность сведений, указанных в листках нетрудоспособности, поскольку при произведении страховых выплат исходил из сведений, предоставленных обществом.
Статьи, комментарии, ответы на вопросы: Инвалидность при туберкулезе
Открыть документ в вашей системе КонсультантПлюс:
Готовое решение: Как оплачивается больничный лист при направлении работника на медико-социальную экспертизу и в случае болезни работника-инвалида
(КонсультантПлюс, 2022) В случае заболевания работника-инвалида туберкулезом пособие по нетрудоспособности оплачивается за весь период болезни до дня восстановления трудоспособности или до дня пересмотра группы инвалидности вследствие заболевания туберкулезом (ч. 3 ст. 6 Закона N 255-ФЗ).
Открыть документ в вашей системе КонсультантПлюс:
Статья: Право на охрану здоровья инвалидов, пожилых лиц и лиц, страдающих социально значимыми заболеваниями, осужденных к лишению свободы
(Заборовская Ю.М.)
("Социальное и пенсионное право", 2020, N 1) Среди причин инвалидности опрошенные осужденные указали: туберкулез - 40,3%, ВИЧ-инфекцию - 5,9%, травмы или ампутации конечностей (ноги, руки и др.) - 5,1%, эпилепсию - 2,5%, проблемы со зрением - 2,5%, психиатрические заболевания - 2,5%, травму - 2,1%, неврологические заболевания - 2,1%, проблемы с тазом и позвоночником - 2,1%, гепатит C - 1,3%, бронхиальную астму - 1,3%, проблемы с сердцем - 1,3%, проблемы со слухом - 1,3%, сахарный диабет - 0,8%, инсульт - 0,8%, цирроз печени - 0,8%, остеомиелит - 0,8%, ДЦП - 0,4%, прочие заболевания - 4,2%.
Нормативные акты: Инвалидность при туберкулезе
Федеральный закон от 29.12.2006 N 255-ФЗ
(ред. от 26.05.2021)
"Об обязательном социальном страховании на случай временной нетрудоспособности и в связи с материнством"
(с изм. и доп., вступ. в силу с 01.01.2022) 3. Застрахованному лицу, признанному в установленном порядке инвалидом, пособие по временной нетрудоспособности при утрате трудоспособности вследствие заболевания (за исключением заболевания туберкулезом) или травмы выплачивается не более чем за пять месяцев в календарном году. При заболевании указанных лиц туберкулезом пособие по временной нетрудоспособности выплачивается до дня восстановления трудоспособности или до дня пересмотра группы инвалидности вследствие заболевания туберкулезом.
Услышав об опасном заболевании туберкулез, у большинства людей сразу возникают ассоциации с легкими и дыхательной системой. Но палочка Коха, провоцирующая развитие патологии, на самом деле может развиваться и в костной ткани. При этом особо опасным проявлением инфицирования организма является туберкулез позвоночника (туберкулезный спондилит). Часто вялотекущее развитие болезни приводит к большим осложнениям и наносит непоправимый вред здоровью. Поэтому наличие тупой боли в области позвоночника с появлением головокружения, тошноты, онемением конечностей должно побуждать к незамедлительному обращению к врачу. В клинике МЕДИКОМ собран опытный коллектив специалистов, способный провести весь цикл лечения туберкулеза позвоночника и полный курс последующей реабилитации.
Туберкулез позвоночника, или туберкулезный спондилит — это опасная инфекционная патология, которая поражает различные отделы позвоночного столба и переходит в хроническую форму. Возбудителем заболевания является палочка Коха. Туберкулез позвоночника разрушает хрящевые прослойки и позвонки, вызывает серьезные осложнения вплоть до летального исхода. Коварство патологии в том, что после инфицирования до момента возникновения первых симптомов может пройти не один месяц или год. Болезнь развивается в любом месте позвоночника, но нередко поражает сразу несколько участков.
Классификация
Формы заболевания выделяют в зависимости от степени развития, числа пораженных очагов и локализации.
Согласно распространенности, спондилит бывает:
- Локальный.
Туберкулезный остит. Инфекция охватывает одиночный очаг и не выходит за его пределы. - Множественный.
Воспалительный процесс затрагивает несколько позвоночных сегментов, нередко диагностируется в несмежных позвонках. Форма быстро прогрессирует, приводя к опасным осложнениям. - Сочетанный.
Инфекция поражает хребет и внутренние органы, обычно легкие. Форма требует длительного лечения.
Патология развивается в 5 стадиях:
- I — возникает первичный остит;
- II — наблюдаются проявления прогрессирующего спондилоартрита, функция позвоночника сохранена;
- III — функция позвоночника нарушена, болезнь развивается;
- IV — возникает деструктивная форма хронического течения с утратой функций пораженного позвонка;
- V – посттуберкулезный спондилоартроз.
Различают также костный тип туберкулезного спондилита, при котором затрагиваются глубокие слои тканей, и синовиальный — когда воспаляется хрящевая ткань межпозвоночного диска.
Туберкулез позвоночника: этиология
Позвоночный туберкулез возникает вследствие проникновения в организм микобактерий — палочки Коха. Возбудитель длительное время сохраняется во внешней среде, чтобы при удобном случае попасть в благоприятные для своего развития условия и активизироваться.
Туберкулез позвоночника — причины:
- контакт с человеком, который имеет туберкулез;
- негативные жизненные условия (антисанитария);
- эмоциональная или физическая перегрузка;
- вредные привычки;
- повреждения позвоночника;
- переохлаждение;
- хроническое недоедание, несбалансированный рацион.
Развитию туберкулеза позвоночника способствует ослабленный иммунитет, особенно у детей и пожилых людей. В группе риска люди с хроническими патологиями внутренних органов и сахарным диабетом.
Пути заражения
Так как заболевание является инфекционным, людей часто интересует, заразен ли туберкулез позвоночника. Да, к сожалению, заразен. Возбудитель проникает в организм человека несколькими способами:
- Контактным.
Через поврежденную кожу или конъюнктиву глаз. - Воздушно-капельным.
Бактерии попадают через дыхательные пути в организм здорового человека во время кашля, разговора, чихания. - Внутриутробным.
Бактерии заражают плод через плаценту, но такой путь инфицирования встречается редко. - Алиментарным.
Патоген проникает вместе с пищей через жкт; микобактерии обычно не переживают воздействия агрессивной среды пищеварительного тракта, но при огромном количестве патогенов (массированном заражении) они могут выжить.
Чаще всего инфицирование происходит воздушно-капельным путем.
Патогенез
С учетом разновидности заболевание будет протекать по-разному. При костном туберкулезе позвоночника инфекция поражает костную ткань (губчатую), в результате чего ее внутренний слой деформируется, в позвонке возникает полость. Постепенно она наполняется соединительной тканью, что приводит к аномальным изменениям суставной, костной тканей. Без своевременного лечения подвижность хребта ограничивается.
При синовиальной форме воспаление развивается в суставных тканях. На начальной стадии симптоматика слабо выраженная, а пораженные очаги изолированы. Со временем патология прогрессирует, инфекция распространяется дальше на межпозвоночные диски, разрушая их. Впоследствии позвоночный столб полностью деформируется.
Чаще всего заболевание возникает у мужчин до 40 лет, а в 10 % случаев развивается на фоне уже имеющегося туберкулеза других органов. Воспалительный процесс может затрагивать любой участок. Чаще всего диагностируются поражения в грудном и поясничном отделе, реже — в крестцовом, шейном.
Туберкулез позвоночника: признаки и симптомы
На ранних стадиях патология проявляется слабо. В зависимости от локализации воспаления симптомы туберкулеза позвоночника будут отличаться, но боль является наиболее распространенным и стабильным симптомом, также на коже над участком инфицирования возможна повышенная чувствительность. Боль можно перепутать с симптомами болезней внутренних органов. Часто могут возникать парезы и параличи и, конечно же, изменения в осанке из-за ограниченности в движениях спины.
Основные симптомы туберкулеза позвоночника в зависимости от локализации:
- Шейный отдел.
У больного снижается концентрация, наблюдается тошнота, головокружение, головная боль, снижается зрение и слух. - Поясничный отдел.
Возникает тупая боль в области поясницы, слабость в ногах, онемение, покалывание, спазмы мышц в конечностях. - Грудной отдел.
Выраженный болевой синдром сконцентрирован между лопатками и усиливается при глубоком вдохе, болезнь вызывает покалывание в области сердца, онемение и слабость в руках.
Нелеченная патология провоцирует деформацию позвоночника, на месте поражения возникает искривление. На поздних стадиях образовываются паравертебральные натечные абсцессы с образованием свищей с выделяющемся гноем.
Особенности течения туберкулеза позвоночника при беременности
На 2-5 месяце беременности, перед родами и в течение полугода после рождения малыша присутствует высокий риск возникновения заболевания или обострения. В этот период организм матери меняется, для построения костной системы ребенка расходуется кальций, что приводит к деминерализации.
Обострения нередки в первые 3 месяца беременности и при грудном вскармливании. Диагностика непроста, так как заболевание маскируется под ранний гестоз. Иногда вынашивание малыша запускает обратное развитие патологии. В 80 % случаев у мамы с туберкулезом рождается здоровый ребенок. Прерывание беременности показано при активной форме заболевания.
Особенности туберкулеза позвоночника у детей
Чаще всего у ребенка поражается сразу несколько позвонков в грудном отделе. На начальной стадии дети жалуются на плохой аппетит и самочувствие. Позже возникают такие симптомы:
- боль при наклоне и повороте туловища;
- ограничение подвижности;
- свищи в пораженной области;
- напряжение мышц;
- искривление позвоночника, иногда можно наблюдать горб на спине.
Если инфекция поражает тазобедренный сустав, то возникает слабость, боль, симптомы интоксикации, высокая температура. Без лечения мышцы атрофируются, формируются абсцессы с гнойно-некротическими выделениями.
При возникновении первых симптомов болезни Потта покажите ребенка фтизиатру, детскому ортопеду-травматологу, чтобы избежать серьезных осложнений. Патология может стать причиной инвалидности и летального исхода.
Последствия туберкулеза позвоночника
Отсутствие лечения приводит к таким осложнениям:
- нестабильность позвонков;
- абсцесс, свищи;
- искривление позвоночника;
- деформация суставов;
- возникновение горба;
- инвалидность;
- летальный исход.
Заболевание приводит к печальным последствиям, поэтому терапия должна быть своевременной.
Туберкулезный спондилит: диагностика
Постановка диагноза осуществляется с помощью ряда лабораторных и инструментальных исследований. Анализы нужны для подтверждения изменений в структуре костей, сужения канала и др.
При туберкулезе позвоночника диагностика включает:
Кроме этого, назначается дифференциальная диагностика и ряд тестов для определения восприимчивости к медикаментам, чтобы можно было подобрать правильную терапию.
Лечение туберкулеза позвоночника
Основная цель терапии заключается в подавлении возбудителя, устранении симптоматики, восстановлении функций опорно-двигательного аппарата и предупреждении осложнений.
Медикаментозное лечение включает прием таких средств:
- витаминный комплекс;
- средства от дисбактериоза;
- хондропротекторы;
- антибиотики;
- обезболивающие и жаропонижающие препараты.
Лечение туберкулеза позвоночника проводится в стационаре и продолжается несколько недель. Дополнительно назначается курс физиотерапии с такими методами:
- электрофорез;
- магнитотерапия;
- фонофорез;
- лазеротерапия.
Хирургическое вмешательство показано в запущенных случаях заболевания.
Операции при позвоночном туберкулезе
Хирургическое вмешательство используется редко из-за серьезных рисков, проводится при сильной деформации, которую невозможно устранить комплексным лечением. Операция при туберкулезе позвоночника подразумевает удаление поврежденных участков и установку имплантов. Применяется метод Вреден-Гальстеда, Олбе или Шинле-Уитмена.
Профилактика туберкулеза позвоночника
Чтобы обезопасить себя от заражения палочкой Коха, соблюдайте такие профилактические мероприятия:
- регулярно посещайте врача для планового обследования;
- пользуйтесь своим вещами для личной гигиены;
- создавайте нормальные условия проживания;
- избегайте контакта с носителем;
- вовремя проходите вакцинацию от туберкулеза;
- укрепляйте иммунитет.
Новорожденным необходимо в первый месяц жизни проводить первичную профилактику (прививка БЦЖ).
Вакцинация
Снизить вероятность заражения микобактериями поможет вакцинация. Прививку делают в детском возрасте, затем регулярно отслеживают формирование защиты организма к палочке Коха с помощью пробы Манту.
Советы и рекомендации
Чтобы облегчить симптомы заболевания, можно воспользоваться некоторыми рецептами нетрадиционной терапии:
- настойка прополиса на спирту: пить по 10 капель в сутки;
- отвар шиповника и овсянки: смешать отвары в равных пропорциях и принимать ежедневно по 1 ст. л.;
- включить в рацион мед и маточное молочко.
Не занимайтесь самолечением! Вышеприведенные советы можно использовать в комплексе с основной терапией.
Вопрос-Ответ
Представляет ли угрозу человек, заболевший туберкулезом позвоночника?
Туберкулез позвоночника такая же опасная медицинская проблема, как и туберкулез легких. Туберкулез позвоночника заразен и опасен в своей активной фазе, а также в сочетании с поражениями других органов, когда есть большая вероятность выделения возбудителя во внешнюю среду. В закрытой форме, при изолированном течении заболевания туберкулез позвоночника не заразен.
Как выглядит туберкулез позвоночника?
Точную картину туберкулеза позвоночника позволяет увидеть рентгенография. На снимке хорошо видны рентгенологические признаки туберкулезного спондилита:
- очаги разрушения костной ткани по периферии (у взрослых) и в центре позвонков (у детей);
- нарушение структуры, формы, размеров позвонков, изменения в межпозвонковой ткани.
Чаще всего поражается грудной отдел позвоночного столба, реже — шейный, поясничный или крестцовый.
Сколько живут с туберкулезом позвоночника?
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Грыжа межпозвонкового диска поясничного отдела позвоночника — выпячивание или выпадение фрагментов межпозвонкового диска поясничного отдела в позвоночный канал, возникающее в результате остеохондроза позвоночника, травмы и приводящее к сдавлению нервных структур.
Частота. Грыжи дисков пояснично-крестцового отдела позвоночника — 300 на 100 000 населения. Преобладающий возраст — 30–50 лет. Преобладающий пол — мужской.
Локализация • Наиболее часто возникают грыжи двух последних межпозвонковых дисков: LV–SI (более распространённая локализация) и LIV–LV • Более редко наблюдают грыжи LIII–LIV и ещё реже (в основном при тяжёлой травме) — верхних поясничных дисков.
Классификация • По степени проникновения в позвоночный канал •• Протрузия диска (выпячивание) •• Пролапс (выпадение, прорыв пульпозного ядра через фиброзное кольцо) • По расположению во фронтальной плоскости: срединная, латеральная, парамедианная грыжи.
Патогенез и патоморфология
• См. Остеохондроз позвоночника.
• Передняя продольная связка значительно прочнее, чем задняя, поэтому выпадение грыжи происходит в направлении позвоночного канала. В поясничном отделе задняя продольная связка наиболее прочна в своей центральной части, поэтому диск обычно выпячивается в боковом направлении.
• Факторы компрессии, способные сдавливать нервные структуры (чаще всего — спинномозговые корешки) •• Проявления остеохондроза ••• Грыжи межпозвонковых дисков: выбухание студенистого ядра через места частичного разрыва волокон или образовавшееся отверстие в фиброзном кольце. Выпавшие фрагменты могут как сохранять связь с веществом диска, так и отделяться полностью (секвестрированные фрагменты, обычно выпадающие под заднюю продольную связку или сквозь неё) ••• Помимо грыжи (или совместно с ней) сдавление могут вызывать: разрастание костной ткани (остеофиты), гипертрофия жёлтой связки, расширение эпидуральных вен, склерозирование эпидуральной клетчатки, образование спаек, сужение межпозвонковых промежутков •• Сопутствующие врождённые аномалии (пороки развития позвоночника) — любой из вышеперечисленных факторов даже в минимальной степени выраженности вызывает сдавление корешка.
• Факторы, провоцирующие образование грыжи: постоянная микротравматизация диска (чрезмерные или частые сгибание и разгибание позвоночника, вибрация), реже — острая тяжёлая травма позвоночника.
• Сдавление спинномозгового корешка вызывает его ишемию, нарушение проводимости, в результате чего развиваются клинические проявления.
Клиническая картина
• Динамика клинических проявлений — на начальных этапах пациенты жалуются только на боль в пояснице, вертебральный и корешковый синдромы появляются позднее (стаж боли в пояснице несколько лет), морфологически им соответствует компрессия корешка, формирование грыжи диска.
• Боль в поясничной области (люмбалгия) — непостоянная, тупого, ноющего характера •• Выраженность боли постепенно нарастает •• Вероятные причины — растяжение задней продольной связки (в отличие от диска содержит болевые рецепторы), напряжение мышц, связочного аппарата •• Боль усиливается при движении, мышечном напряжении, подъёме тяжестей, кашле и чихании •• Характерны повторные обострения на протяжении нескольких лет.
• Вертебральный синдром •• Ограничение подвижности поясничного отдела позвоночника •• Напряжение паравертебральных мышц (возникает практически во всех случаях) вызывает болевые ощущения и препятствует полному выпрямлению спины •• Сглаживание поясничного лордоза (иногда переход его в кифоз) •• Болезненность при пальпации межостистых промежутков и паравертебральных мышц. Симптом звонка (при постукивании по межостистому промежутку, соответствующему локализации грыжи, появляется простреливающая боль в ноге) •• Изменение осанки с целью уменьшения боли ••• Сколиоз, открытый в больную сторону, — при парамедианной и срединной грыже (для уменьшения натяжения задней продольной связки) ••• Сколиоз, открытый в противоположную сторону, — при латеральной грыже (для уменьшения сдавления корешка) •• Вегетативные проявления: потливость, мраморность кожи.
• Корешковый синдром (радикулопатия) •• Боль — распространяется на ягодицу и далее по передней, задней или задненаружной поверхности бедра и голени (ишиалгия), возникает в зоне иннервации одного или нескольких корешков. Характер боли — стреляющий и ноющий •• Более половины больных связывают появление этой боли с конкретной травмой — падением, резким наклоном или поворотом туловища, подъёмом тяжести •• Изменения в зоне иннервации данного корешка ••• В мышцах, иннервируемых поражённым корешком, развиваются слабость, гипотония, атрофия; возможны фасцикуляции ••• В соответствующем дерматоме возникают парестезии и онемение ••• Снижение или выпадение проприоцептивных рефлексов •• Симптом кашлевого толчка — появление простреливающей боли или резкое её усиление в зоне иннервации сдавленного корешка при натуживании, кашле, чихании.
• Симптом Ласега — появление боли в пояснице и в дерматоме поражённого корешка (возможно также чувство онемения, ползания мурашек) при поднятии выпрямленной ноги у лежащего на спине пациента •• Боль исчезает (или ослабевает) при сгибании ноги в коленном суставе и усиливается при тыльном сгибании стопы •• У здорового человека ногу можно поднять почти до 90° без болевых ощущений, при патологии боль возникает даже при незначительном подъёме ноги.
• Острая компрессия корешков при патологии конского хвоста или спинного мозга •• Этиология — обычно срединная грыжа больших размеров •• Непосредственная причина — значительное физическое усилие, большая нагрузка на позвоночник (в т.ч. при мануальной терапии) •• Признаки — нижний вялый парапарез, нарушения чувствительности в аногенитальной области и функций тазовых органов (в первую очередь — задержка мочи).
• Синдром каудогенной перемежающейся хромоты — боль в ногах при ходьбе (вследствие преходящего сдавления конского хвоста), вынуждающая больного останавливаться.
Специальные методы исследования • Поясничная пункция — иногда умеренное повышение содержания белка. При полной блокаде субарахноидального пространства уровень белка в ликворе может резко повышаться; положительны ликвородинамические пробы (пробы на проходимость субарахноидального пространства) • Рентгенография позвоночника — признаки остеохондроза (уменьшение высоты диска, остеофиты) и сопутствующих пороков развития • МРТ • Миелография (рентгенография спинного мозга после введения контрастного вещества в субарахноидальное пространство) иногда в сочетании с последующей КТ позволяет диагностировать грыжу диска и стеноз позвоночного канала • КТ с высоким разрешением (МРТ и миелография предпочтительнее) • Электромиография позволяет дифференцировать сдавление корешка от периферической невропатии.
Дифференциальный диагноз • Туберкулёзный спондилит • Болезнь Бехтерева • Опухоли позвоночника и спинного мозга • Метастазы опухолей в позвоночник • Спондилолистез • Синдром Лериша • Нарушение кровообращения в дополнительной спинномозговой артерии Депрож–Готтерона • Метаболические спондилопатии • Диабетическая невропатия.
ЛЕЧЕНИЕ. Основной метод — консервативная терапия
Консервативная терапия • Тракционное лечение (вытяжение поясничного отдела позвоночника) • Эпидуральные блокады смесью растворов местного анестетика (обычно новокаина или лидокаина) и ГК (дексаметазон или гидрокортизон) • НПВС, анальгетики, сосудистые препараты, витаминотерапия • Массаж, физиотерапия, акупунктура • После купирования острой фазы — ЛФК для повышения мышечной силы.
Оперативное лечение
• Показания к операции •• Неэффективность адекватного консервативного лечения при наличии признаков стабильной компрессии корешка (особенно при появлении мышечной слабости) •• Неотложное хирургическое вмешательство — при сдавлении корешков конского хвоста.
• Суть операции — декомпрессия, высвобождение спинномозгового корешка от сдавления.
• Типы операций •• Лигаментэктомия (иссечение участка жёлтой связки с сохранностью дужек позвонков), удаление грыжи и кюретаж диска (выскабливание, механическое удаление) •• Ламинэктомия (удаление дужки и остистого отростка позвонка с сохранением суставных отростков) без кюретажа диска — наружная декомпрессия •• Лапароскопическая дискэктомия (доступ со стороны брюшной полости, передний) ••• Вскрытие диска, удаление его: механическое, лазерное выпаривание ••• Показано только при протрузии диска •• Микроскопическая ламинэктомия с последующим удалением грыжевого материала •• Чрескожный доступ (прокол троакаром сбоку через мышцы с вхождением в диск; далее различные варианты удаления вещества диска) •• Хемонуклеолизис — лизис грыжевого материала путём введения в поражённый диск фермента химопапаина. Показан только при протрузиях диска, сохранении его целостности.
Осложнения возникают редко • Гипермобильность, синдром ламинэктомированного позвоночника — после ламинэктомии нескольких позвонков • Повторное образование грыжи (вследствие неадекватного кюретажа диска, последующего дегенеративного процесса).
Прогноз благоприятный. Операция, выполненная по соответствующим показаниям, приводит к выздоровлению или резкому улучшению примерно в 70% случаев.
Синонимы • Грыжа пульпозного ядра • Пролапс межпозвонкового диска • Синдром межпозвонкового диска
МКБ-10. M51 Поражения межпозвоночных дисков других отделов
Туберкулез позвоночника – это форма костного туберкулеза, вызываемая палочками Коха и поражающая различные отделы позвоночного столба. Первые симптомы заболевания могут появиться как спустя короткое время, так и через несколько лет с момента инфицирования. Часто наблюдаются множественные поражения. Патология проявляется болями, ограничением движений и нарушением походки. В запущенных случаях может развиться деформация позвоночника. Диагноз выставляется на основании туберкулиновых проб и данных рентгенографии. Лечение обычно консервативное: длительная иммобилизация, коррекция диеты, стимуляция иммунитета.
МКБ-10



Общие сведения
Туберкулез позвоночника – туберкулезное поражение одного или нескольких позвонков. Является самой распространенной формой костно-суставного туберкулеза. Наблюдается незначительное преобладание больных мужского пола. В 60% случаев поражается грудной отдел, в 30% случаев – поясничный отдел, по 5% приходится на туберкулез шейного и крестцового отдела.
Может страдать один позвонок, однако чаще выявляются множественные поражения. В 70% случаев в процесс вовлекается два позвонка, в 20% случаев – три или более позвонка. Обширные поражения чаще встречаются в грудном и переходном (грудопоясничном) отделах позвоночника. В последние годы отмечается увеличение количества случаев туберкулеза позвоночника в сочетании с другими формами туберкулеза (легких, глаз, почек).

Причины
Заболевание провоцируется кислотоустойчивыми штаммами туберкулезных микобактерий (палочек Коха). Возбудитель способен длительно сохраняться во внешней среде и активизироваться при попадании в благоприятные условия. Заражение происходит воздушно-капельным, пылевым, реже - контактно-бытовым и трансплацентарным способом.
Классификация
С учетом распространенности выделяют:
- Локальное (ограниченное) поражение – туберкулезный остит. Выявляется одиночный очаг, не выходящий за пределы тела позвонка, или поражение одного позвоночно-двигательного сегмента.
- Распространенное поражение – процесс, захватывающий два или более смежных позвоночно-двигательных сегмента.
- Множественное поражение – туберкулез двух или более не смежных позвоночно-двигательных сегментов.
- Сочетанная форма – поражение двух и более органов (например, позвоночника и легких).
Различают следующие стадии туберкулеза позвоночника:
- 1 стадия – развитие первичного туберкулезного остита.
- 2а стадия – признаки прогрессирующего спондилоартрита при сохранении функции позвоночника.
- 2б стадия – признаки прогрессирующего спондилоартрита при нарушении функции позвоночника.
- 3 стадия – развитие хронического деструктивного спондилита, полная утрата функции пораженного сегмента.
- 4 стадия – посттуберкулезный спондилоартроз.

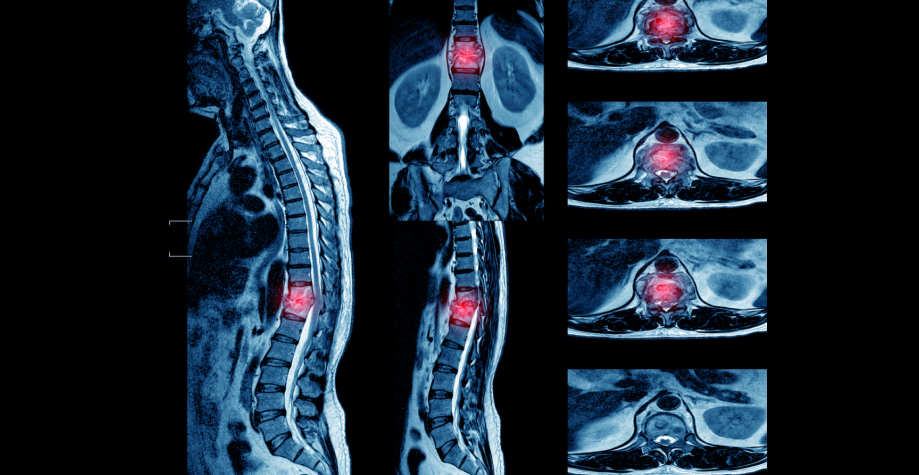
КТ ОГК. Деструкция 10 и 11 грудного позвонка (красная стрелка) с наличием скопления жидкости (абсцесс, натечник: синяя стрелка) в мышце, выпрямляющей спину, и перивертебральных тканях (зеленая стрелка).
Симптомы туберкулеза позвоночника
Проявления заболевания могут сильно варьироваться в зависимости от количества пораженных позвонков, локализации и стадии процесса. Наиболее постоянным симптомом является боль. При этом различают два типа болевого синдрома. Первый возникает при разрушении костных структур, для него характерны боли в глубине позвоночника, усиливающиеся при нагрузке и сопровождающиеся образованием зоны гиперестезии кожи над очагом поражения.
Причиной развития болей второго типа становится сдавление нервных корешков фрагментами позвонков. Возможна иррадиация в туловище и конечности, боли сопровождаются ограничением движений и напряжением мышц спины. Иррадиация болей наблюдается при поражении всех уровней. При туберкулезе шейного отдела боли могут отдавать в межлопаточную, затылочную или теменную область, при туберкулезе грудного отдела – в грудную клетку, живот или пах (в зависимости от локализации туберкулезного очага), при туберкулезе поясничного отдела – в ноги.
При поражении шейного отдела позвоночника пациент неохотно сгибает и поворачивает голову, старается разгрузить поврежденный отдел, поддерживая подбородок или голову руками. Туберкулез грудного отдела проявляется скованностью походки и фиксацией корпуса. Больной поворачивается в сторону всем телом, а, поднимая что-то с пола, сгибает колени, но сохраняет прямую спину. При поражении поясничного отдела также наблюдается скованность походки, характерно усиление поясничного лордоза и выпячивание живота.
Осложнения
При отсутствии лечения возможно образование натечных абсцессов, обусловленных казеификацией и расплавлением тканей с последующим скоплением гноя под связками позвоночника. Гнойники могут сдавливать спинной мозг и вызывать параплегию. Нередко гной распространяется по ходу мышечных фасций и образует удаленные затеки. При поражении шейного отдела могут возникать заглоточные абсцессы и абсцессы за кивательной мышцей, при локализации процесса в грудном отделе – абсцессы в области межреберных промежутков, при поражении поясничного отдела – абсцессы в области паха и по внутренней поверхности бедра, реже (при прохождении гноя через запирательное отверстие) – в области тазобедренного сустава.
На поздних стадиях туберкулеза позвоночника наблюдаются деформации, обусловленные разрушением тел позвонков. На уровне пораженного позвонка возникает угловое искривление (горб). При множественном распространенном поражении возможно выраженное укорочение туловища.

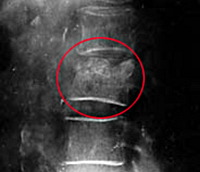
КТ ОГК (эта же пациентка, сагиттальный срез). Деструкция 10 и 11 грудного позвонка (красная стрелка), скопление жидкости в мышцах спины (синяя стрелка) и в перивертебральной клетчатке (зеленая стрелка).
Диагностика
Основным инструментальным методом диагностики туберкулеза позвоночника является рентгенологическое исследование. Этиологической верификации диагноза помогают иммунологические реакции: in vivo - проба Манту и Диаскинтест, а также in vitro - интерфероновый и Т-Спот тест.
Рентгенография грудной клетки свидетельствует о наличии первичных туберкулезных очагов во внутригрудных лимфатических узлах и верхних отделах легких, при этом обнаруживается кальцинация, подтверждающая значительную давность поражения. При проведении рентгенографии позвоночника на ранних стадиях выявляется сужение промежутков между соседними позвонками или наличие участков нарушения костной структуры в области тел позвонков.
В последующем тела позвонков спадают, возникает угловое искривление позвоночника. При туберкулезных абсцессах в пределах боковых связок позвоночника на снимках видны плотные веретенообразные тяжи, при натечных абсцессах в поясничной и грудной области определяются тени, иногда окруженные тонкими полосками обызвествления или содержащие кальцинированные глыбки. Для выявления натечных абсцессов при туберкулезе позвоночника также может использоваться МРТ позвоночника.

Дифференциальная диагностика
Постановка окончательного диагноза в большинстве случаев не вызывает затруднений. У детей и подростков иногда приходится проводить дифференциальную диагностику туберкулеза позвоночника с болезнью Шейермана-Мау и болезнью Кальве. При болезни Шейермана-Мау отсутствуют рентгенологические признаки треугольной деформации тел позвонков, при болезни Кальве на снимках на месте одного из позвонков выявляется равномерное образование с пластинчатой структурой и гнездами кальцификации. Кроме того, туберкулез позвоночника иногда дифференцируют с врожденными аномалиями развития, первичными злокачественными опухолями и метастазами опухолей других локализаций.
Лечение туберкулеза позвоночника
Лечение длительное, проводится в условиях стационара. План лечения составляют с учетом формы и стадии процесса, особенностей реакции организма, возраста больного, давности заболевания и состояния внутренних органов. Основными целями терапии являются стимуляция защитных сил организма, предупреждение развития осложнений и восстановление функции позвоночника. Базой для комплексного лечения становится санитарно-гигиенический метод, включающий в себя организацию правильного режима дня и полноценного питания, а также нормализацию нервно-психологического состояния пациента.
Местное лечение предусматривает длительную иммобилизацию с последующим проведением реабилитационных мероприятий. Важнейшей частью лечения является продолжительная химиотерапия, позволяющая предотвратить летальный исход, свести к минимуму вероятность развития грубых деформаций и тяжелых осложнений. Схему лечения составляют с учетом стадии болезни, используют комбинации нескольких лекарственных средств, в процессе терапии проводят замену препаратов. Хирургическое вмешательство показано только при сохранении параплегии.
Прогноз и профилактика
При раннем выявлении и адекватном лечении возможно выздоровление. При тяжелых поражениях отмечается высокий процент выхода на инвалидность, не исключен летальный исход. Туберкулез является социальной болезнью, обусловленной условиями жизни пациентов. К числу мер, позволяющих ограничить распространение этого заболевания, относятся регулярные противоэпидемические и профилактические мероприятия. Необходимо регулярно проходить флюорографию и сразу обращаться к врачу при появлении подозрительных симптомов. При контакте с больными туберкулезом следует соблюдать рекомендованные врачом-фтизиатром меры предосторожности. В течение 30 первых дней жизни нужно проводить первичную профилактику новорожденным.
2. Туберкулез позвоночника у детей: современная концепция / Мушкин А.Ю. // Хирургия позвоночника - 2017 - Т.14, №3
3. Опыт лечения больных с туберкулезом позвоночника / Раткин И.К., Матулевич А.В., Долгов С.В., Круглов И.А., Иванова Е.В. // Сибирский медицинский журнал (Иркутск) - 2017 - №2
Спондилодисцит – это инфекционно-воспалительное поражение межпозвоночных дисков и смежных с ними тел позвонков. Заболевание возникает при заражении бактериальными или паразитарными агентами. Основное проявление – постоянная боль в спине, которая не подлежит стандартной медикаментозной коррекции. Позже присоединяются неврологические нарушения, ограничения подвижности, расстройства функции тазовых органов. Для диагностики спондилодисцита проводится КТ и МРТ позвоночника, клиническое и бактериологическое исследование крови. Лечение включает антибактериальную терапию, длительную иммобилизацию, нейрохирургические операции.
МКБ-10


Общие сведения
Спондилодисцит относится к группе неспецифических гнойно-воспалительных заболеваний позвоночника и составляет 80% от их общего количества. Патология встречается с частотой 0,5-2,5 случаев на 100 тыс. населения, преимущественно развивается у пациентов старше 50 лет. В последние годы число вновь выявленных случаев постоянно растет. Диагностика болезни остается сложной проблемой ортопедии и неврологии: от обращения пациента к врачу до верификации диагноза проходит в среднем 3-12 месяцев.

Причины спондилодисцита
Патологическое состояние возникает при поражении тканей позвоночного столба инфекционными агентами. Типичным возбудителем заболевания называют золотистый стафилококк, на втором месте по частоте встречаемости находится грамотрицательная флора. Реже патологию связывают с инфицированием микобактерией туберкулеза, хроническим бруцеллезом, висцеральными микозами. Грибковые формы спондилодисцита возникают только у пациентов с иммуносупрессией.
Для спондилодисцита клинически значимы очаги инфекции в организме, которые становятся источником заражения. Чаще всего перенос патогенных микробов происходит при инфекционных заболеваниях почек и тазовых органов (17%), сердечных клапанов (12%), кожи и слизистых оболочек (11%). Меньшее значение имеют инфекционно-воспалительные процессы в органах пищеварительной и дыхательной системы, кариес и другие стоматологические заболевания.
Факторы риска
Спондилодисцит в основном возникает у людей с уже имеющимися тяжелыми заболеваниями: сахарным диабетом, системными болезнями соединительной ткани, злокачественными новообразованиями. После операций на позвоночнике патология развивается в 0,2-3,6% случаев. К группе риска относят потребителей инъекционных наркотиков. Более высокая вероятность гнойно-воспалительных поражений позвоночника у пациентов со сниженным иммунным статусом.
Патогенез
Инфицирование патогенными возбудителями происходит по трем механизмам. Чаще всего наблюдается гематогенный тип заражения – перенос микроорганизмов с током крови из отдаленных гнойно-воспалительных очагов. Реже диагностируется контактный путь, когда инфекция проникает в костно-суставные структуры позвоночника из близлежащих воспалительных очагов. Возможно прямое попадание возбудителей во время операций и инвазивных диагностических манипуляций.
Классификация
По локализации воспалительного очага спондилодисцит подразделяется на поясничный (39-55% всех диагностированных случаев), грудной (20-27%) и шейный (9-10%). Преобладание поражений поясничного отдела позвоночника связывают с особенностями его кровоснабжения. По этиологическому фактору выделяют такие формы спондилодисцита:
- Гнойный. Самый распространенный клинический вариант, который возникает при инфицировании стафилококками, кишечной палочкой, псевдомонадами и протеем.
- Гранулематозный. Специфический тип воспаления, возникающий как осложнение легочного и внелегочного туберкулеза, бруцеллеза.
- Грибковый. Наиболее редкий вариант заболевания, который вызван возбудителями глубоких микозов.
- Неинфекционный. Сюда относят около 34% случаев болезни, для которых при тщательной диагностике не удается выявить ни одного инфекционного возбудителя.

Симптомы спондилодисцита
Пациенты предъявляют жалобы на боли в спине, преимущественно в поясничном отделе. Дискомфортные ощущения наблюдаются постоянно, усиливаются при неловких движениях и физических нагрузках. Большинство людей сообщают о болях высокой интенсивности, что соответствует оценке в диапазоне 7-10 баллов по визуальной аналоговой шкале. Боли продолжаются несколько недель и даже месяцев, не исчезают после приема безрецептурных анальгетиков.
Для уменьшения боли пациенты занимают вынужденное положение сидя с наклоном вперед и опорой руками на колени – так называемый симптом осевой нагрузки (Томпсона). При ощупывании или постукивании по отросткам позвонков пораженной зоны боли резко усиливаются. Для болевого синдрома характерна иррадиация, поэтому изредка он имитирует клиническую картину острого живота, пиелонефрита, мочекаменной болезни.
При вовлечении в процесс содержимого позвоночного канала возникает неврологическая симптоматика. Поражение спинного мозга и его корешков чаще происходит при шейном и грудном спондилодисците. Возникают жалобы на головные боли и головокружение, онемение верхних конечностей, простреливающие боли по типу межреберной невралгии. Вовлечение в процесс поясничных сегментов проявляется дисфункцией органов малого таза.
Осложнения
Нелеченый воспалительный процесс распространяется на близлежащие органы с развитием гнойных плевритов, лимфаденитов, медиастинитов и бронхиальных свищей. Массивное поражение костных структур чревато деформацией позвоночника, утратой его опорной и двигательной функций. После тяжелого деструктивного спондилодисцита большинство людей получают инвалидность. Уровень смертности от гнойно-септических осложнений достигает 5-11%.
Диагностика
Пациенты с болями в спине обращаются к ортопеду-травматологу, неврологу или семейному врачу (терапевту). Диагностика заболевания начинается с детального сбора жалоб и анамнеза, выявления физикальных признаков заболевания, оценки неврологического статуса. Далее назначается расширенная программа обследования, которая включает следующие методы:
Дифференциальная диагностика
Спондилодисцит дифференцируют с проявлениями остеохондроза, межпозвоночной грыжи, спондилолистеза и спондилоартроза. Важными клиническими критериями являются возраст старше 50 лет и отсутствие анальгетического эффекта от НПВС. Неспецифические боли при спондилодисците необходимо отличать от проявлений радикулита, миелита. При комплексном обследовании исключают ревматические заболевания.

Лечение спондилодисцита
Консервативная терапия
Ключевым звеном фармакотерапии является прием антибактериальных препаратов. Этиотропное лечение спондилодисцита ликвидирует воспалительный очаг, предупреждает осложнения и способствует скорейшему выздоровлению. Противомикробная терапия подбирается по результатам бактериологических исследований с учетом типа возбудителя. Для пациентов в тяжелом состоянии допустимо эмпирическое лечение.
При спондилодисците требуется массивная антибиотикотерапия. Препараты назначаются в максимальных терапевтических дозах на 6 недель. Используют пероральный или парентеральный способ введения, при обширном гнойном процессе целесообразно внутриаортальное использование лекарств. При эмпирической терапии зачастую используют комбинацию двух медикаментов, которые по спектру фармакологической активности охватывают большой перечень микроорганизмов.
В дополнение к антибиотикотерапии назначают анальгетики, в том числе из группы НПВС. До ликвидации болевого синдрома пациентам показан постельный режим с иммобилизацией позвоночника. Внешние корсеты берут на себя опорную функцию позвонков, ограничивают патологическую подвижность отдельных сегментов и способствуют формированию костных блоков.
Хирургическое лечение
Оперативное вмешательство проводится при неэффективности консервативной терапии, выраженной нестабильности позвоночника, тяжелом неврологическом дефиците. Показаниями к операции служат признаки эпидурита, свищей, угроза сепсиса. При некупируемом болевом синдроме рассматривается возможность нейрохирургического вмешательства. Операции при спондилодисците направлены на ликвидацию очага инфекции, стабилизацию костных структур.
Прогноз и профилактика
Благодаря усовершенствованию антибиотикотерапии смертность при спондилодисците уменьшилась вдвое, но этот показатель остается стабильно высоким. Среди выживших пациентов наибольшие опасения вызывает деформация позвоночника, которая ограничивает подвижность и сопровождается видимым внешним дефектом. Профилактика заболевания включает своевременное лечение инфекций разной локализации, коррекцию иммуносупрессивных состояний.
1. Неспецифические гнойно-воспалительные поражения позвоночника: спондилодисцит, эпидурит/ А.В. Яриков, А.П. Фраерман, О.А. Перльмуттер, А.А. Денисов// НМП. – 2019. – №2.
2. Современная диагностика спондилодисцитов: основные КТ- и МРТ-признаки/ А.С. Винокуров, О.И. Беленькая, А.Л. Юдин, А.В. Ким// Лучевая диагностика и терапия. – 2019. – №10.
3. Спондилодисцит: ранняя диагностика и тактика ведения/ И.Ф. Хафизова// Казанский медицинский журнал. – 2016. – №6.
Читайте также:

