Туберкулезный токсико аллергический кератоконъюнктивит лечение
Обновлено: 25.04.2024
В последние годы в мире особую проблему представляют аллергические заболевания органа зрения: глаза вовлекаются в аллергический процесс почти в каждом втором случае. Наиболее распространенным заболеванием аллергической природы является аллергический конъюнктивит. В статье обсуждаются клиника и лечение различных клинических форм аллергического конъюнктивита. Лечение пациентов с аллергическим конъюнктивитом предусматривает в качестве обязательных элементов предотвращение контакта с аллергеном и инстилляции в конъюнктивальную полость глазных капель противоаллергической направленности. Выбор конкретного препарата из достаточно большого их перечня во многом определяется характером клинического течения аллергического конъюнктивита. Так, при остром течении (поллинозный конъюнктивит, обострение инфекционно-аллергического, весеннего и хронического круглогодичного конъюнктивита) терапию начинают с инстилляций антигистаминных препаратов (Аллергодил ® ). При хроническом течении препаратами первого ряда являются стабилизаторы мембран тучных клеток (кромогликаты и др.) или глазные капли, обладающие комбинированным эффектом (олопатадин, кетотифен). В целом рациональный выбор противоаллергических глазных капель из достаточно большого их арсенала лежит в основе успешного лечения таких больных.
Ключевые слова: аллергический конъюнктивит, поллиноз, антигистаминные препараты, азеластин.
Для цитирования: Бржеский В.В. Аллергический конъюнктивит: путеводитель для офтальмолога амбулаторного звена. РМЖ. Медицинское обозрение. 2018;26(1(II)):74-79.
St. Petersburg State Pediatric Medical University
In recent years, allergic eye diseases have become an actual problem worldwide: the eyes are involved in the allergic process in almost every second case. The most common allergic disease is allergic conjunctivitis. The article discusses the clinical picture and treatment of various forms of allergic conjunctivitis. Treatment of patients with allergic conjunctivitis always includes preventing contact with the allergen and intraconjunctival instillation of antiallergic eye drops. The choice of a particular drug is largely determined by the nature of the clinical course of allergic conjunctivitis. The therapy of the acute form of the disease (pollinosis, acute contagious conjunctivitis, spring and chronic perennial allergic conjunctivitis) starts with instillations of antihistamines (Allergodil ® ). The first-line agents used for the treatment of chronic conjunctivitis are mast cells stabilizers (cromoglycates, etc.) or eye drops with a combined effect (olopatadine, ketotifen). In general, the rational choice of antiallergic eye drops is the basis for the successful treatment of such patients.
Key words: allergic conjunctivitis, pollinosis, antihistamines, azelastine.
For citation: Brzhesky V.V. Allergic conjunctivitis: a guide for the outpatient ophthalmologist // RMJ. Medical Review. 2018.
№ 1(II). P. 74–79.
В статье обсуждаются клиника и лечение различных клинических форм аллергического конъюнктивита. Рассмотрены возможности применения антигистаминных препаратов (азеластин).
В последние десятилетия отмечается интенсивный рост распространенности заболеваний аллергической природы. В настоящее время они занимают 3-е место после сердечно-сосудистой и онкологической патологии, а в некоторых экологически неблагоприятных регионах выходят на 1-е место [1]. Сегодня аллергию называют болезнью цивилизации: в большинстве экономически развитых стран удельный вес населения, страдающего аллергическими заболеваниями, значительно выше, чем в развивающихся и слаборазвитых странах.
Особую проблему представляют аллергические заболевания органа зрения: глаза вовлекаются в аллергический процесс почти в каждом втором случае [2]. Наиболее распространенным заболеванием аллергической природы является аллергический конъюнктивит: им страдают примерно 15% всего населения экономически развитых стран [2, 3]. Реже встречаются аллергические блефарит, дерматит век, кератит, ирит, увеит, ретинит и неврит зрительного нерва.
Основные клинические формы аллергического конъюнктивита [3–5]:
сезонный аллергический (поллинозный);
крупнопапиллярный;
лекарственный аллергический;
весенний кератоконъюнктивит (весенний катар);
инфекционно-аллергический кератоконъюнктивит;
хронический аллергический.
Клиника и лечение

Поллинозный конъюнктивит представляет наибольшую значимость из числа перечисленных. Подъем заболеваемости им соответствует периодам опыления растений. Для средней полосы России выделяют три таких периода:
весенний (конец апреля — начало мая) — 7% больных;
летний (начало июня — конец июля) — 75% больных;
летне-осенний (конец июля — середина сентября) — 6,3% больных.
Клинические признаки поллинозного конъюнктивита также регистрируют более чем у 90% пациентов с общим поллинозом (ринит, бронхиальная астма и пр.) [3, 4].
Клинический поллинозный конъюнктивит характеризуется острым началом с ураганным развитием роговичного синдрома, зудом век и выраженным хемозом конъюнктивы, обычно на обоих глазах (рис. 1). В тяжелых случаях в процесс вовлекается роговица, на лимбе формируются инфильтраты с тенденцией к слиянию и изъязвлению. Реже конъюнктивит протекает хронически с легким жжением за веками и умеренными проявлениями роговичного синдрома, но с фолликулезом конъюнктивы.
Заключение

Таким образом, лечение больных с аллергическим конъюнктивитом предусматривает предотвращение контакта с аллергеном и инстилляции в конъюнктивальную полость противоаллергических глазных капель. Что же касается выбора конкретного препарата из достаточно большого их перечня, то он во многом определяется характером клинического течения аллергического конъюнктивита (рис. 7). Так, при его остром течении (поллинозный конъюнктивит, обострение инфекционно-аллергического, весеннего и хронического круглогодичного конъюнктивита) терапию начинают с инстилляций антигистаминных препаратов (Аллергодил ® и др.).
При хроническом течении конъюнктивита препаратами первого ряда являются стабилизаторы мембран тучных клеток (кромогликаты и др.) или глазные капли, обладающие комбинированным эффектом (олопатадин, кетотифен) [19].
Безусловно, в ходе лечения больных с различными клиническими формами аллергического конъюнктивита в ряде случаев представляется целесообразным комбинировать препараты различных групп, а в случаях торпидного течения заболевания — дополнять терапию инстилляциями кортикостероидов, циклоспорина А и системной терапией [20].
В целом рациональный выбор противоаллергических глазных капель из достаточно большого их арсенала лежит в основе успешного лечения таких больных.
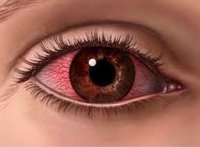
Аллергический кератит – это воспалительное изменение роговой оболочки (роговицы) глаза, связанное с развитием острой аллергической реакции. Проявления аллергического кератита включают роговичный синдром (светобоязнь, слезотечение, блефароспазм), смешанную конъюнктивально-перикорнеальную инъекцию, поверхностные инфильтраты в роговице. Диагностика аллергического кератита основывается на данных наружного осмотра, проверки остроты зрения, биомикроскопии, анальгезиметрии, окраски роговицы флуоресцином, микроскопии и посева отпечатков с роговицы, внутрикожных аллергических проб и т. д. Лечение аллергического кератита требует проведения местной терапии кортикостероидами, приема антигистаминных средств.
МКБ-10
Общие сведения
Роговица представляет собой переднюю часть наружной оболочки глаза, расположенную в глазной щели, и является важнейшим элементом светопреломляющего аппарата. Важнейшими функциями роговицы служат защита глаза от механических, термических и иных повреждений, попадания микроорганизмов и пыли. Свойства роговицы – прозрачность, кривизна поверхности, сферичность, структурная и оптическая однородность во много определяют состояние зрения. В клинической офтальмологии аллергический кератит рассматривается как местное проявление острой аллергической реакции. Аллергические кератиты чаще возникают в детском и подростковом возрасте и протекают совместно с аллергическими конъюнктивитами.

Причины
Аллергический кератит может вызываться различными экзо- и эндоаллергенами. Экзогенными аллергенами чаще всего выступают медикаменты (в т. ч. вакцины), пищевые продукты, пыльца растений, шерсть животных, бытовая химия, косметика и др. При этом возникновение лекарственно-аллергического кератита может быть обусловлено как местными аппликациями препаратов, так и их парентеральным введением.
К эндогенным аллергенам относятся бактериальные токсины в слезной жидкости, глистные инвазии, туберкулезная интоксикация. На фоне гельминтозов, может развиваться не только клиника аллергического кератита, конъюнктивита, блефарита, иридоциклита, но и атопического дерматита, поллиноза, бронхиальной астмы. Особую группу составляют туберкулезно-аллергические кератиты, вызванные туберкулезной интоксикацией. При данной форме аллергического кератита микобактерии туберкулеза не обнаруживаются, однако положительные специфические туберкулезные пробы (реакция Манту, проба Пирке) свидетельствуют о высокой сенсибилизации организма.
Патогенез
При аллергическом кератите отмечается отечность и субэпителиальная инфильтрация роговицы. Единичные или множественные инфильтраты роговицы локализуются в разных участках оболочки и на различной глубине, имеют различную форму и размеры. В области инфильтрата роговица теряет свой блеск. При поверхностных аллергических кератитах, протекающих с вовлечением эпителиального слоя, инфильтраты могут бесследно рассасываться. В случае заинтересованности более глубоких роговичных слоев на месте воспалительных фокусов образуется рубцовая ткань, и остаются более или менее выраженные участки помутнения.
Аллергический кератит сопровождается расширением сосудов - конъюнктивально-перикорнеальной инъекцией; нередко отмечаются эрозии и изъязвления роговичной ткани. Микроскопические изменения характеризуются десквамацией и трансформацией эпителия, лимфоцитарной реакцией ткани, повреждением боуменовой мембраны.
Классификация
В зависимости от воздействующих факторов кератиты подразделяются на экзогенные (вызываются этиологическими агентами внешней среды) и эндогенные (вызываются внутренними причинами). Развитие аллергического конъюнктивита может быть обусловлено как экзогенными, так и эндогенными причинами. По этиологии кератиты делятся на:
- бактериальные (неспецифические и специфические при туберкулезе, сифилисе, малярии, бруцеллезе)
- вирусные (аденовирусные, герпетические, коревые, оспенные)
- токсико-аллергические (фликтенулезные, скрофулезные, аллергические)
- обменные
- грибковые
- посттравматические
- акантамебные и др.
По степени вовлечения слоев роговицы различают поверхностные кератиты, протекающие с повреждением эпителия и боуменовой мембраны, и глубокие кератиты, при которых в воспаление вовлекаются строма и десцеметова мембрана роговой оболочки. По локализации кератиты могут быть периферическими, центральными; по степени распространенности - ограниченными или диффузными.
Симптомы аллергического кератита
Клиническая картина характеризуется, так называемым роговичным синдромом, включающим светобоязнь, обильное слезотечение, резкое сужение глазной щели (блефароспазм). Раздражение нервных окончаний роговицы при аллергическом кератите приводит к рези и жжению в глазу, ощущению инородного тела, постоянным болям, из-за которых пациент не может открыть глаз. Возникает перикорнеальная или смешанная конъюнктивально-перикорнеальная инъекция (покраснение глазного яблока). Ввиду развития помутнения в оптической зоне отмечается снижение остроты зрения. После прекращения аллергического кератита, зрение в большинстве случаев не восстанавливается. Туберкулезно-аллергический кератит протекает с субфебрилитетом, недомоганием.
Осложнения
При распространении воспалительной реакции с аллергическим компонентом на радужку, склеру или ресничное тело возникают ирит, склерит, иридоциклит. Тяжелое или длительное течение аллергического кератита может приводить к перфорации роговицы, вторичной глаукоме, осложненной катаракте, невриту зрительного нерва, эндофтальмиту. Воспалительные поражения роговицы часто приводят к необратимым изменениям роговой оболочки и стойкому снижению зрения вплоть до полной слепоты.
Диагностика
В диагностике аллергического кератита принимают участие врач-офтальмолог и аллерголог, при необходимости - фтизиатр. Офтальмологическое обследование при аллергическом кератите включает осмотр глаз, проверку остроты зрения, биомикроскопию, тест окраски роговицы флуоресцином, анальгезиметрию. Для выявления аллергена проводятся внутрикожные аллергические пробы. В случае присоединения вторичной инфекции возбудителя обнаруживают с помощью бактериологического исследование мазка.
Для исключения гельминтозов исследуют кал на яйца глистов. При подозрении на туберкулезно-аллергический кератит показана рентгенография легких или флюорография, туберкулиновые пробы. Дифференциальная диагностика аллергических кератитов проводится с кератитами вирусной, грибковой, бактериальной этиологии.
Лечение аллергического кератита
В первую очередь необходимо прекращение контакта с аллергеном и его элиминация. Местно назначаются инсталляции 0,4% раствора дексаметазона, закладывание глазных мазей (преднизолоновой, гидрокортизоновой); при тяжелом аллергическом кератите - субконъюнктивальные инъекции дексаметазона. При хронических рецидивирующих инфекционно-аллергических кератитах назначают длительные курсы стероидных гормонов внутрь.
Обязательным компонентом лечения аллергического кератита служит прием антигистаминных средств (хлоропирамина, мебгидролина, хифенадина, клемастина и др.), витаминов С и В2 (рибофлавина), седативных средств, хлорид кальция внутрь или внутривенно. В случае наслоения бактериальной инфекции производят инстилляции раствора сульфацетамида, сульфапиридазин-натрия, левомицетина, тетрациклина гидрохлорида и других антибактериальных средств. При выявлении глистной инвазии назначаются антигельминтные препараты.
Лечение туберкулезно-аллергического кератита проводится с участием фтизиатра. Больным дополнительно назначается противотуберкулезная терапия стрептомицином, изониазидом, фтивазидом и др.; проводятся физиотерапии: электрофорез стрептомицина, кальция, гидрокортизона, общее УФО.
При снижении остроты зрения показаны фонофорез и электрофорез с гиалуронидазой. При рубцовых изменениях роговицы производится кератопластика, при развитии вторичной глаукомы - хирургическое или лазерное лечение глаукомы.
Прогноз и профилактика
Своевременная и рациональная терапия поверхностного аллергического кератита приводит к тому, что инфильтраты роговицы рассасываются бесследно или с минимальными последствиями для зрения. Последствием глубокого кератита служит развитие помутнений роговицы, значительное снижение остроты зрения или его полная потеря. Профилактика аллергического кератита заключается в исключении контакта с аллергенами, дегельминтизации детей, лечении туберкулезной интоксикации.
1. Клинические рекомендации. Офтальмология/ под ред. Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова - 2007.
3. Представления офтальмологов об этиологии и терапии кератитов на территории Смоленской, Калужской и Орловской областей/ Деев Л.А., Шаршкова М.А.// Клиническая микробиология и антимикробная химиотерапия. - 2001 - Т.13 (№4).
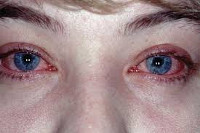
Аллергический конъюнктивит – это реактивное воспаление конъюнктивы, вызванное иммунными реакциями в ответ на контакт с аллергеном. При аллергическом конъюнктивите развиваются гиперемия и отек слизистой глаза, зуд и отечность век, слезотечение, светобоязнь. Диагностика основывается на сборе аллергологического анамнеза, проведении кожных тестов, провокационных аллергических проб (конъюнктивальной, назальной, подъязычной), лабораторных исследований. В лечении аллергического конъюнктивита применяются антигистаминные препараты (внутрь и местно), топические кортикостероиды, специфическая иммунотерапия.
МКБ-10
Общие сведения
Аллергический конъюнктивит встречается примерно у 15% населения и является значимой проблемой современной офтальмологии и аллергологии. Аллергическое поражение органа зрения в 90% случаев сопровождается развитием конъюнктивита, реже – аллергического блефарита, дерматита век, аллергического кератита, увеита, ирита, ретинита, неврита. Аллергический конъюнктивит встречается у лиц обоих полов, преимущественно молодого возраста. Аллергический конъюнктивит часто сочетается с другими аллергозами - аллергическим ринитом, бронхиальной астмой, атопическим дерматитом.

Причины
Общим в этиологии всех форм аллергического конъюнктивита является повышенная чувствительность к различного рода факторам окружающей среды. В силу особенностей анатомического строения и расположения глаза наиболее подвержены контакту с экзогенными аллергенами. В зависимости от этиологии различают:
- Сезонный аллергический конъюнктивит. Поллинозный конъюнктивит (сенная лихорадка, пыльцевая аллергия), вызываемый пыльцевыми аллергенами во время цветения трав, деревьев, злаковых. Обострение поллинозного конъюнктивита связано с периодом цветения растений в том или ином регионе. Сезонный аллергический конъюнктивит у 7% больных обостряется весной (в конце апреля - конце мая), у 75% - летом (в начале июня – конце июля), у 6,3% - в межсезонье (в конце июля – середине сентября), что соответственно совпадает с опылением деревьев, луговых трав и сорных трав.
- Весенний конъюнктивит. Этиология весеннего конъюнктивита изучена мало. Заболевание обостряется весной - в начале лета и регрессирует осенью. Данная форма аллергического конъюнктивита обычно проходит самопроизвольно в пубертатный период, что позволяет предположить определенную роль эндокринного фактора в его развитии.
- Крупнопапиллярный конъюнктивит. Главным фактором развития считается ношение контактных линз и глазных протезов, длительный контакт слизистой с инородным телом глаза, наличие раздражающих конъюнктиву швов после экстракции катаракты или кератопластики, отложения кальция в роговице и т. д. При данной форме аллергического конъюнктивита воспалительная реакция сопровождается образованием на слизистой верхнего века крупных уплощенных сосочков.
- Лекарственный конъюнктивит развивается как местная аллергическая реакция в ответ на топическое (90,1%), реже системное (9,9%) применение лекарственных средств. Возникновению лекарственного аллергического конъюнктивита способствует самолечение, индивидуальная непереносимость компонентов препарата, политерапия - сочетание нескольких лекарственных средств без учета их взаимодействия. Чаще всего к лекарственному аллергическому конъюнктивиту приводит использование антибактериальных и противовирусных глазных капель и мазей.
- Хронический аллергический конъюнктивит. Составляет более 23% случаев всех аллергических болезней глаз. При минимальных клинических проявлениях течение хронического аллергического конъюнктивита отличается упорным характером. Непосредственными аллергенами в данном случае обычно выступают домашняя пыль, шерсть животных, сухой корм для рыб, перо, пух, пищевые продукты, парфюмерия, косметика и бытовая химия. Хронический аллергический конъюнктивит часто ассоциирован с экземой и бронхиальной астмой.
- Атопический кератоконъюнктивит. Является аллергическим заболеванием мультифакторной этиологии. Обычно развивается при системных иммунологических реакциях, поэтому часто протекает на фоне атопического дерматита, астмы, сенной лихорадки, крапивницы.
Патогенез
В основе патогенеза аллергического конъюнктивита лежит IgE-опосредованная реакция гиперчувствительности. Пусковым фактором аллергического конъюнктивита служит непосредственный контакт аллергена с конъюнктивой, приводящий к дегрануляции тучных клеток, активации лимфоцитов и эозинофилов и клиническому ответу с последующей воспалительно-аллергической реакцией. Высвобождаемые тучными клетками медиаторы (гистамин, серотонин, лейкотриены и др.) вызывают развитие характерных симптомов аллергического конъюнктивита.
Тяжесть течения аллергического конъюнктивита зависит от концентрации аллергена и реактивности организма. Скорость развития реакции гиперчувствительности при аллергическом конъюнктивите может быть немедленной (в течение 30 минут от момента контакта с аллергеном) и замедленной (через 24-48 и более часов). Такая классификация аллергических конъюнктивитов практически значима для выбора медикаментозной терапии.
Классификация
Аллергические поражения глаз могут протекать в форме поллинозного конъюнктивита, весеннего кератоконъюнктивита, крупнопапиллярного конъюнктивита, лекарственного конъюнктивита, хронического аллергического конъюнктивита, атопического кератоконъюнктивита. По течению аллергические конъюнктивиты могут быть острыми, подострыми или хроническими; по времени возникновения – сезонными или круглогодичными.
Симптомы аллергического конъюнктивита
При аллергии, как правило, поражаются оба глаза. Симптомы развиваются в сроки от нескольких минут до 1-2-х суток от момента воздействия аллергена. Аллергический конъюнктивит характеризуется сильным зудом глаз, жжением под веками, слезотечением, отечностью и гиперемией конъюнктивы; при тяжелом течении – развитием светобоязни, блефароспазма, птоза.
Зуд при аллергическом конъюнктивите выражен настолько интенсивно, что вынуждает пациента постоянно растирать глаза, что, в свою очередь, еще более усиливает остальные клинические проявления. На слизистой могут образовываться мелкие сосочки или фолликулы. Отделяемое из глаз обычно слизистое, прозрачное, иногда – вязкое, нитевидное. При наслоении инфекции в уголках глаз появляется гнойный секрет.
При некоторых формах аллергического конъюнктивита (весеннем и атопическом кератоконъюнктивите) происходит поражение роговицы. При лекарственной аллергии может наблюдаться поражения кожи век, роговицы, сетчатки, сосудистой оболочки, зрительного нерва. Острый лекарственный конъюнктивит иногда усугубляется анафилактическим шоком, отеком Квинке, острой крапивницей, системным капилляротоксикозом.
При хроническом аллергическом конъюнктивите симптоматика выражена скудно: характерны жалобы на периодический зуд век, жжение глаз, покраснение век, слезотечение, умеренное количество отделяемого. О хроническом аллергическом конъюнктивите говорят, если заболевание длится 6-12 месяцев.
Диагностика
В диагностике и лечении аллергического конъюнктивита важно согласованное взаимодействие лечащего офтальмолога и аллерголога-иммунолога. Если в анамнезе прослеживается четкая связь конъюнктивита с воздействием внешнего аллергена, диагноз, как правило, не вызывает сомнений. Для подтверждения диагноза проводится:
- Офтальмологический осмотр. Выявляет изменения конъюнктивы (отек, гиперемию, гиперплазию сосочков и т. д.). Микроскопическое исследование конъюнктивального соскоба при аллергическом конъюнктивите позволяет обнаружить эозинофилы (от 10% и выше). В крови типично повышение IgE более 100-150 МЕ.
- Аллергологическое обследование. Для установления причины аллергического конъюнктивита проводятся пробы: элиминационная, когда на фоне клинических проявлений исключается контакт с предполагаемым аллергеном, и экспозиционная, заключающаяся в повторном воздействии данным аллергеном после стихания симптоматики. После стихания острых аллергических проявлений конъюнктивита выполняют кожно-аллергические пробы (аппликационную, скарификационную, электрофорезную, прик-тест). В период ремиссии прибегают к проведению провокационных проб - конъюнктивальной, подъязычной и назальной.
- Лабораторное обследование. При хроническом аллергическом конъюнктивите показано исследование ресниц на демодекс. При подозрении на инфекционное поражение глаз проводится бактериологическое исследование мазка с конъюнктивы на микрофлору.
Лечение аллергического конъюнктивита
К основным принципам лечения аллергических конъюнктивитов относятся: элиминация (исключение) аллергена, проведение местной и системной десенсибилизирующей терапии, симптоматической лекарственной терапии, специфической иммунотерапии, профилактика вторичных инфекций и осложнений. При крупнопапиллярном конъюнктивите необходимо прекращение ношения контактных линз, глазных протезов, снятие послеоперационных швов или удаление инородного тела.
При аллергическом конъюнктивите назначаются прием антигистаминных препаратов внутрь (кларитин, кетотифен и др.) и применение противоаллергических глазных капель (левокабастин, азеластин, олопатадин) 2-4 раза в день. Также показано местное использование в виде капель производных кромоглициевой кислоты (стабилизаторов тучных клеток). При развитии синдрома сухого глаза назначаются слезозаменители; при поражении роговицы - глазные капли с декспантенолом и витаминами.
Тяжелые формы аллергических конъюнктивитов могут потребовать назначения топических кортикостероидов (глазные капли или мази с дексаметазоном, гидрокортизоном), топических НПВП (глазные капли с диклофенаком). Упорно рецидивирующие аллергические конъюнктивиты являются основанием для проведения специфической иммунотерапии.
Прогноз и профилактика
В большинстве случаев, при установлении и элиминации аллергена, прогноз аллергического конъюнктивита благоприятный. При отсутствии лечения возможно присоединение инфекции с развитием вторичного герпетического или бактериального кератита, снижение остроты зрения. С целью профилактики аллергического конъюнктивита по возможности следует исключить контакт с известными аллергенами. При сезонных формах аллергического конъюнктивита необходимо проведение превентивных курсов десенсибилизирующей терапии. Пациенты, страдающие аллергическим конъюнктивитом, должны наблюдаться у офтальмолога и аллерголога.
Кератоконъюнктивит — это сочетанное воспаление роговицы и конъюнктивы глаза. Заболевание возникает под действием инфекционных, аллергических, травматических или экзогенных физических факторов. Основные симптомы патологии включают покраснение глаза, светобоязнь, слезотечение, болезненность и ощущение инородного тела. Диагностика предусматривает проведения биомикроскопии, пахиметрии, лабораторных методов (бактериологическое, вирусологическое, аллергологическое исследование). Лечение заболевания основано на применении местных средств (капли, мази, инстилляции), системных препаратов (антигистаминных, противовоспалительных, противомикробных).
МКБ-10
Общие сведения
Кератоконъюнктивит — распространенная глазная патология, которая составляет около 5% от всех офтальмологических заболеваний. Наибольшая частота выявления проблемы наблюдается у больных среднего и пожилого, что обусловлено повышенными зрительными нагрузками, действием профессиональных вредностей, использованием контактных линз. Болезнь имеет большую значимость в практической офтальмологии, поскольку отличается разнообразной этиологией, требует проведения всестороннего обследования и назначения дифференцированной терапии.

Причины кератоконъюнктивита
В развитии болезни играют роль многие этиологические факторы: инфекционные возбудители, аллергены, негативные физические воздействия. Заболевание может начинаться как изолированный кератит или конъюнктивит с последующим распространением воспалительного процесса. К основным причинам патологии относятся следующие:
- Воздействие аллергенов. Весенний кератоконъюнктивит связан с сенсибилизацией организма к растительным аллергенам (пыльца, пух). Также поражение может выступать компонентом системной аллергической реакции организма — отмечается у 20-40% пациентов с атопическим дерматитом.
- Инфекции. Из бактериальных агентов развитие заболевания чаще всего провоцируют синегнойная палочка, гонококки. Специфический эпидемический кератоконъюнктивит вызывают аденовирусы серотипов 8 и 19, тяжелое поражение конъюнктивы и роговицы возможно при заражении вирусом простого герпеса. К редким вариантам относят акантамебную форму патологии.
- Глазные травмы. Любые механические повреждения оболочки глаза, даже микротравмы, могут стать пусковым фактором в формировании воспаления. Болезнь бывает обусловлена химическими травмами, является осложнением интраоперационного повреждения роговицы.
- Излучение. Наружная оболочка глазного яблока поражается при интенсивном и длительном воздействии световых лучей. Наиболее часто болеют представители определенных профессий: электро- и газосварщики, альпинисты, осветители в театре.
- Снижение выработки слез. Поражение роговицы с конъюнктивой встречается при недостаточном увлажнении слезной жидкостью. Состояние развивается при синдроме Шегрена, аутоиммунных заболеваниях — системной красной волчанке, ревматоидном артрите.
Факторы риска
К факторам риска появления кератоконъюнктивита относят работу, требующую постоянного напряжения зрения, особенно за компьютером, когда конъюнктива пересыхает из-за редкого моргания. Более высокая частота заболеваемости наблюдается среди людей, которые живут в ветреной местности, постоянно пребывают в помещениях с сухим воздухом. Риск инфекционного поражения органа зрения увеличивается у пациентов, которые пользуются линзами для коррекции зрения. У женщин есть риск развития патологии при использовании некачественной или просроченной косметики.
Патогенез
В механизме развития аллергических форм болезни основную роль играет гиперчувствительность первого типа. Иммунное воспаление глазных оболочек провоцируется пептидами эотаксином 1 и 2, сопровождается повышением уровня интерлейкина-4. При патогенном влиянии инфекционных агентов возникает острая воспалительная реакция в виде отека, дилатации конъюнктивальных сосудов, лейкоцитарного или лимфоцитарного воспалительного каскада.
Патоморфологически при кератоконъюнктивите происходит отечность ткани конъюнктивы, шероховатость ее поверхности вследствие сосочковой гиперплазии, типично появление лимфоидных фолликулов — мелких серовато-желтых узелков. На наличие кератита указывает инфильтрация ткани лейкоцитами, плазматическими клетками, гистиоцитами. На этапе выздоровления происходит неоваскуляризация — прорастание новых сосудов из конъюнктивы, краевой петлистой сети.
Симптомы кератоконъюнктивита
Кератоконъюнктивит начинается внезапно, поражает оба глаза, причем зачастую процесс развивается поочередно. Особенно это характерно для бактериальных или вирусных форм болезни, при которых инфекция заносится из больного глаза к здоровому при случайных прикосновениях. Заболевание, возникающее при хроническом блефарите или синдроме сухого глаза, может иметь постепенное начало.
Пациенты жалуются на рези и боли в глазу, ощущение чужеродного тела, светобоязнь. Характерно обильное слезотечение, быстрая утомляемость зрительного аппарата, ухудшение остроты зрения и туман в глазах. При аллергическом варианте патологии нередко беспокоит сильный зуд. С учетом причины заболевания возможно повышение температуры тела, сильный отек век, головные боли, увеличение лимфатических узлов на стороне поражения.
При осмотре определяется покраснение и отечность конъюнктивы, мелкие сосуды становятся хорошо видны по всех поверхности глазного яблока и внутренней части век. Если в конъюнктивальной полости скапливается слизистое или гнойное отделяемое, это указывает на микробный характер болезни. У страдающих аллергическим кератоконъюнктивитом видны тонкие полосы слизи. На поверхности роговицы образуются пленки, помутнения.
Осложнения
Воспаление наружных оболочек нередко распространяется на более глубокие ткани с развитием склерита, увеита, хориоретинита. В тяжелых случаях возможно гнойное расплавление глазного яблока — панофтальмит, который требует энуклеации органа. При кератоконъюнктивитах существует риск появления вторичной катаракты, вторичной глаукомы, перфорации роговицы.
При первичных инфекционных кератоконъюнктивитах или вторично возникшей инфекции есть вероятность септических осложнений. Бактериальный процесс распространяется контактным путем, вызывая флегмону глазницы, может проникать в сосудистое русло и приводить к тромбозу пещеристого синуса, менингоэнцефалиту, абсцессу мозжечка или полушарий головного мозга.
Диагностика
Обследование проводится врачом-офтальмологом. При первичной диагностике специалисту необходимо собрать жалобы больного, детально выяснить анамнез, в том числе эпидемиологические контакты пациента. Затем выполняется наружный осмотр глазного яблока для выявления типичной симптоматики. Чтобы поставить диагноз, необходимы следующие методы исследования:
- Биомикроскопия глаза. Детальный осмотр тканей переднего отдела глазного яблока помогает врачу обнаружить воспалительные признаки, подтвердить или исключить осложнения кератоконъюнктивита. Исследование проводится с помощью световой лампы, не имеет противопоказаний, считается базовым диагностическим методом.
- Диагностические пробы. Для быстрого обнаружения дефектов роговичного эпителия показана флюоресцеиновая проба: после закапывания раствором флюоресцеина пораженные участки видны при осмотре в синем фильтре щелевой лампы. Также оценивается чувствительность роговицы.
- Пахиметрия. При помощи ультразвукового датчика измеряется толщина роговицы в разных отделах, что необходимо для диагностики дистрофических процессов, глаукомы. Как правило, определяется роговичный отек в центральной зоне с увеличением толщины оболочки более 500-600 нм. Для изучения кривизны роговичной поверхности показательна компьютерная кератометрия.
- Визометрия. При центральной локализации инфильтрата в роговице наблюдается снижение остроты зрения либо временная слепота на пораженный глаз, а в случае периферического расположения воспалительных изменений показатели визометрии остаются в пределах нормы.
- Микробиологические исследования. При подозрении на инфекционную этиологию заболевания делается цитологический анализ мазка-отпечатка роговицы или конъюнктивы. Чтобы уточнить диагноз, производится бактериологический посев биоматериала, серологические тесты на специфические антитела крови.
- Аллергопробы. После купирования острых проявлений аллергической реакции необходимо выяснить индивидуальные провоцирующие факторы. С этой целью назначаются аппликационные, скарификационные или внутрикожные пробы. Изредка требуется постановка конъюнктивального провоцирующего теста.
Лечение кератоконъюнктивита
Консервативная терапия
При кератоконъюнктивитах назначается дифференцированное лечение с учетом причин заболевания и тяжести симптоматики. Лечение в основном проводится амбулаторно. Терапевтическая схема представлена местными средствами (мазями, примочками, каплями) в сочетании с системными препаратами для перорального применения. Основные группы медикаментов, которыми проводится лечение:
Для удаления патологического экссудата и очищения конъюнктивальной полости назначается лечение с помощью промывания растворами с антисептиками. Больным разъясняют правила личной гигиены для предупреждения распространения инфекции: использование одноразовых салфеток для вытирания лица, закапывание каждого глаза отдельной пипеткой, регулярное мытье рук, избегание прикосновений к лицу.
Медикаментозное лечение дополняется физиотерапевтическими методиками. Высокую эффективность демонстрирует магнитотерапия, ультрафонофорез с дефиброзирующими ферментами, электрофорез противомикробных препаратов. В периоде восстановления целесообразно применять низкоинтенсивную СВЧ-терапию, дарсонвализацию.
Хирургическое лечение
Если консервативное лечение не дает ожидаемого эффекта, а у пациента прогрессирующе ухудшается зрительная функция, требуется помощь офтальмохирургов. Для восстановления формы и светопроводящей способности роговицы используются различные методики кератопластики (передняя, задняя, сквозная). В современной офтальмологии широко применяются микрохирургические методы лечения: микродиатермокоагуляция, эксимерлазерная процедура.
Прогноз и профилактика
Вероятность полного выздоровления напрямую зависит от своевременного обращения к врачу, который должен назначить комплексное местное и системное лечение. При соблюдении рекомендаций специалиста удается купировать воспаление в течение 1-3 недель, при этом запустив регенераторные реакции. Неблагоприятный исход наблюдается при распространении процесса на остальные ткани глазного яблока с риском потери зрения.
Профилактика кератоконъюнктивита включает соблюдение правил личной гигиены, тщательный подбор декоративных и уходовых косметических средств, выполнение советов по ношению контактных линз. Чтобы избежать инфекционных поражений, необходимо использовать индивидуальные полотенца для лица (лучше одноразовые бумажные), избавиться от привычки тереть глаза. В летний период необходимо носить качественные солнцезащитные очки.
3. Конъюнктивиты: дифференциальная диагностика и лечение/ М.М. Бикбов, В.Б. Мальханов, А.Э. Бабушкин. — 2015.
4. Клинические рекомендации. Офтальмология/ под ред. Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова. — 2006.
Конъюнктивит – воспалительная реакция конъюнктивы на различные воздействия, характеризующаяся гиперемией, отеком и зудом век; иногда осложняется поражением роговицы с нарушением зрения.
Конъюнктивиты составляют около 30% всей глазной патологии, причем конъюнктивиты бактериальной природы наиболее часто встречаются у детей. (Федоров, Ярцева, Исманкулов./“Глазные болезни”/Москва/2005).
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследований необходимый при направлении на плановую госпитализацию: плановая госпитализация не показана.
Жалобы и анамнез. Заболевание возникает остро, сопровождается выраженными субъективными ощущениями: “склеивание” век, резь в глазах, зуд (обычно связан с аллергическими реакциями), обильное слизисто – гнойное отделяемое из конъюнктивальной полости, иногда светобоязнь.
Объективно: блефароспазм, отек, утолщение, гиперемия конъюнктивы век и глазного яблока.
| Диагностический признак | Бактериальный конъюнктивит | Вирусный конъюнктивит | Аллергический конъюнктивит |
| Отделяемое и содержащие в нем клетки | Гнойное, нейтрофилы | Слизистое, водянистое, мононуклеарные клетки | Слизисто – вязкое, тягучее, эозинофилы |
| Отек век | Умеренный | Нет | Выраженный блефароспазм |
| Симптомы | Жжение | Зуд, жжение, боль | Зуд |
| Односторонний/ двусторонний процесс | Односторонний | Односторонний | Двухсторонний |
| Гиперемия конъюнктивы | Умеренная | Выраженная | Умеренная |
| Лимфоузлы | Не увеличиваются | Увеличение околоушных л/у | Не увеличиваются |
При микроскопическом исследовании мазка выявление возбудителя. Обнаружение роста патологических культур в посеве из конъюнктивальной полости.
Биомикроскопия – гиперемия, рыхлость конъюнктивы. Увеличения фолликул, образование эксудативных пленок.
Фтизиатр – для уточнения этиологии конъюнктивита.
Венеролог – при обнаружении конъюнктивита гонококковой этиологии.
Дифференциальный диагноз
| Нозология | Симптомы, не характерные для конъюнктивита |
| Сухой кератоконъюнктивит | Снижение слезопродукции, чувство инородного тела, перикорнеальная инъекция конъюнктивы, роговичный синдром, точечные эрозии на роговице при окрашивании флюоресцеином. |
| Блефарит | Отек век, отделяемого нет, воспаление интрамаргинального края век, при надавливании на края век, отделяемое из протоков мейбомиевых желез. |
| Иридоциклит | Цилиарные боли при пальпации, застойная инъекция конъюнктивы, сужение зрачка, реакция на свет ригидная (возможны передние и задние синехии), отек и преципитаты роговицы. |
| Острый приступ глаукомы | Выраженная застойная инъекция конъюнктивы, боли тупого характера, иррадиирущие в затылочную область, повышение внутриглазного давления, отек роговицы, расширение зрачка, отсутствие реакции на свет. |
Лечение
• Недопущение контакта с проточной водой в связи с риском инфицирования.
С целью механического удаления отделяемого из конъюнктивальной полости ее промывают растворами антисептиков: 1% раствор повидона-йодида или перманганата калия.
Антибактериальная терапия проводится при наличии гнойного отделяемого на 3-7 дней. В конъюнктивальный мешок закапывают растворы антимикробных ЛС в течении первых нескольких дней каждые 2-4 часа, по мере стихания воспалительного процесса, частота закапывании уменьшается до 3-6 раз в сутки. Курс лечения 7-10 дней.
Антибактериальная терапия: хлорамфеникол 0,25% глазные капли – принят как антибиотик первой линии (детям от 1 года до 8 лет – по 1 капле в каждый глаз 3-4 раза в день, детям старше 8 лет и взрослым - по 1-2 капле в каждый глаз 3-4 раза в день. Курс лечения 5-7 дней.), Офлоксацин 0,3% глазные капли (Взрослым и детям: по 1-2 капли в конъюнктивальный мешок 3-4 раза в сутки. Курс лечения 12-14 дней).
Сульфацетамид натрия глазные капли, (закапывают в конъюнктивальный мешок: взрослым по 1-2 капли 30% раствора 2-3 раза в день; детям: от 1 года по 1-2 капли 20% раствора 2-3 раза в день, новорожденным по 2 капли раствора непосредственно после рождения и по 2 капли через 2 ч. Курс лечения 5-7 дней и зависит от тяжести заболевания), неомицин 0,5% глазные капли (Взрослым: по 1-2 капли в конъюнктивальный мешок через каждые 1-2 часа в течение 1 дня, с постепенным снижением дозы до 1-2 капель 3-4 раза в день. Продолжительность лечения не более 7 дней. Детям с 6 лет: по 1-2 капли в конъюнктивальный мешок через 3 часа в течение 2-3 дней, с постепенным снижением дозы до 1-2 капель 2-3 раза в день. Продолжительность лечения не более 7 дней).
При аллергическом конъюнктивите - антигистаминный препарат: олопатадин 0,1% глазные капли (Взрослым: по 1-2 капли в конъюнктивальный мешок 3-4 раза в день. Продолжительность лечения до10 дней. Детям с 1 года: по 1капле в конъюнктивальный мешок 3 раза в день. Продолжительность лечения до10 дней). Натрия кромогликат 2%, капли глазные (Взрослым: по 1-2 капли в конъюнктивальный мешок 3-4 раза в день. Продолжительность лечения до10 дней. Детям с 4 лет: по 1-2 капли в конъюнктивальный мешок 3-4 раза в день. Продолжительность лечения до10 дней).
При вирусном процессе – противовирусная терапия интерферон – альфа, капли глазные (Взрослым и детям: по 2-3 капли в конъюнктивальный мешок 3-10 раз в день. По мере стихания воспалительного процесса число закапываний уменьшают до 6-5-4-3 раз в день. Курс лечения 12-14 дней).
Читайте также:

