Туляремия лечение народными средствами
Обновлено: 19.04.2024
Туляремия – это острое зоонозное природно-очаговое инфекционное заболевание характеризующееся многообразием путей заражения, соответственно механизму заражения развитием лихорадки, интоксикации, первичных очагов поражения на кожных покровах, конъюнктиве глаз, слизистой ротоглотки, в легких и кишечнике сопровождающихся развитием региональных лимфаденитов и различной степени генерализации процесса (гематогенная диссеминация).
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| А21.0 | Язвенная (кожная) форма туляремии |
| А21.1 | Глазная (глазобубонная) форма |
| А21.2 | Легочная форма туляремии |
| А21.3 | Абдоминальная (кишечная) форма |
| А21.7 | Генерализованная форма туляремии |
| А21.8 | Другие формы туляремии |
| А21.9 | Туляремия неуточненная |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АД | – | артериальное давление |
| АлТ | – | Аланинаминотрансфераза |
| АсТ | – | Аспартатаминотрансфераза |
| АЧТВ | – | активированное частичное тромбопластиновое время |
| в/в | – | Внутривенно |
| в/м | – | Внутримышечно |
| ВГ | – | вирусный гепатит |
| ВОП | – | врач общей практики |
| ВР | – | время рекальцификации |
| ВКА | - | Вторичный кожный аффект |
| ДВС | – | диссеминированное внутрисосудистое свертывание |
| ИВЛ | – | искусственная вентиляция легких |
| ИТШ | – | инфекционно-токсический шок |
| ИФА | – | иммуноферментный анализ |
| КИЗ | – | кабинет инфекционных заболеваний |
| КТ | – | компьютерная томография |
| КЩР | – | кислотно-щелочное равновесие |
| МНО | – | международное нормализованное отношение |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ОРИТ | – | отделение реанимации и интенсивной терапии |
| ОПП | – | острое повреждение почек |
| ОППН | – | острая печеночно-почечная недостаточность |
| ОЦК | – | объем циркулирующей крови |
| ПМСП | – | первичная медико-санитарная помощь |
| ПЦР | – | полимеразная цепная реакция |
| ПКА | - | Первичный кожный аффект |
| РТГА | – | реакция торможения гемагглютинации |
| РПГА | – | реакция пассивной гемагглютинации |
| УПФ | - | Условно-патогенная флора |
| СЗП | – | свежезамороженная плазма |
| СМЖ | – | спинномозговая жидкость |
| СОЭ | – | скорость оседания эритроцитов |
| СПОН | – | синдром полиорганной недостаточности |
| УЗИ | – | ультразвуковое исследование |
| ЦВД | – | центральное венозное давление |
| ЭКГ | – | Электрокардиография |
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, пульмонологи, хирурги, офтальмологи, дерматовенерологи, анестезиологи-реаниматологи, организаторы здравоохранения.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
Классификация [6- 18]
Классификация клинико-патогенетическая [18]:
Первично-очаговые формы:
· Язвенная (син. кожная, кожно-бубонная);
· Бубонная;
· Ангинозная (ангинозно-бубонная, ротоглоточная, фарингеальная);
· Коньюнктивальная (син. глазная, глазо-бубонная);
· Легочная (син. пневмоническая);
· Абдоминальная (син. кишечная);
· Смешанная.
Генерализованные формы:
· Первично-генерализованная (син. лихорадочная, первично-септическая, тифоидная);
· Вторично-генерализованная.
Вторично-очаговые формы (развитие вторично-очаговых форм нехарактерно для штаммов туляремии, циркулирующих в Евразии (тип B или holarctica), такое течение характерно для штаммов циркулирующих в Северной Америке (тип А или tularensis)).
· Ангинозная;
· Бубонная;
· Пневмоническая;
· Абдоминальная (кишечная);
· Менингоэнцефалитическая;
· Смешанная;
· Вторично-септическая.
Примечание: в скобках указаны синонимы клинических форм, встречающиеся в литературе.
Классификация клинических форм туляремии основана на патогенезе заболевания с учетом механизма и пути передачи инфекции (Таблица 1):
· первично-очаговые формы протекают как регионарная инфекция (воспалительный процесс) в месте внедрения возбудителя (входных ворот);
· первично-генерализованная форма – протекает в виде генерализованной инфекции (бактериемии) без эпизода первично-очаговых проявлений, когда возбудитель сразу попадает в кровь (при массивном инфицировании и/или иммунодефицитном состоянии);
· вторичная генерализация – в виде генерализованной инфекции (бактериемии) развивается на фоне любой из первично-очаговых форм;
· вторично-очаговые формы развиваются вслед за и как результат генерализации инфекции с формированием вторичных очагов в органах и тканях.
Таблица 1. Клинико-патогенетическая классификация туляремии [18]:
Ангинозная
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 23
Диагностические критерии [19]
Жалобы и анамнез:
· Инкубационный период при туляремии длится в среднем 3 — 7 дней, но может удлиняться до 2 — 3 недель.
Для всех форм туляремии характерно повышение температуры и симптомы интоксикации разной степени выраженности.
· острое начало заболевания;
· повышение температуры тела;
· головная боль;
· общая слабость;
· отсутствие аппетита.
При развитии очаговых форм присоединяются клинические симптомы поражения соответствующих органов и систем, которые носят неспецифический характер. Поэтому диагностика предположительного случая, основанная на клинических проявлениях туляремии затруднена.
Для подтверждения подозрения на туляремию необходимо наличие соответствующего эпидемиологического анамнеза – пребывание или проживание на эндемичной территории (для родного очага) туляремии в течение максимального инкубационного периода (трех недель) перед заболеванием.
Стандартное определение случая туляремии [20]:
Предположительный диагноз (случай) язвенной (кожной, язвенно-бубонной) и бубонной форм туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с одним или обоими из следующих синдромов:
Бубон (лимфаденит без периаденита) в одной из групп периферических лимфоузлов, характеризующийся как минимум тремя из следующих признаков:
− увеличение отдельного лимфоузла (лимфоузлов);
− умеренная болезненность;
− мягко-эластическая консистенция;
− подвижность при пальпации.
Первичный кожный аффект, болезненный, находящийся на одном из следующих этапов развития:
− папула;
− везикула;
− пустула (гнойная);
− язва (глубокая, сочная, с гнойно-геморрагическим отделяемым, на инфильтрированном основании, окруженная венчиком гиперемии).
Предположительный диагноз (случай) глазной (глазо-бубонной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом на конъюнктиве (в виде папулы – пустулы – язвочки), выраженного конъюнктивита, одностороннего отека лица, периорбитального отека и регионального шейного (подчелюстного) лимфаденита, характеризующегося всеми свойствами туляремийного лимфаденита.
Предположительный диагноз (случай) ангинозной (ангинозно-бубонной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом, проявляющимся выраженной односторонней гнойно-некротической ангиной и регионального шейного (подчелюстного) или заглоточного лимфаденита, характеризующимися всеми свойствами туляремийного бубона [21].
Предположительный диагноз (случай) легочной (пневмонической) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого тяжелого заболевания без альтернативного диагноза, сопровождающегося лихорадкой, увеличением печени и/или селезенки и увеличением (на рентггенограмме) прикорневых, паратрахеальных или медиастенальных лимфоузлов [21].
Предположительный диагноз (случай) абдоминальной (кишечной) формы туляремии ставится при:
· проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
· наличии острого тяжелого заболевания, сопровождающегося лихорадкой, увеличением печени и/или селезенки и болями в области мезентериальных лимфоузлов (правая подвздошная область).
Вероятный диагноз (случай) для всех форм туляремии ставится при соответствии определению предположительного случая и наличия как минимум одного из следующего [20]:
· употребление сырого мяса животных, возможных носителей туляремии;
· употребление сырой воды из ручьев, колодцев, других открытых водоисточников;
· участие в сельскохозяйственных работах, связанных с сеном, соломой;
· укус клещей, или других кровососущих насекомых;
· охота, добыча и разделка диких и сельскохозяйственных животных, возможных носителей туляремии;
· прямой или опосредованный контакт с животными, возможными носителями туляремии;
· эпидемиологическая связь с подтвержденным случаем туляремии;
· менее чем четырехкратное увеличение титра антител к F. tularensis в сыворотке крови;
· положительная кожная аллергическая проба у не привитых лиц.
Подтвержденный диагноз (случай) для всех форм туляремии ставится при наличии как минимум одного из нижеследующего [20]:
· выделение культуры Francisella tularensis из отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений или крови;
· положительный результат ПЦР при исследовании материала от больного;
· обнаружение IgM или нарастание титра IgG к F. tularensis в ИФА [23];
· четырехкратное нарастание титров антител к F. tularensis в агглютинационных тестах при исследовании парных сывороток;
· подтверждение однократного положительного результата в агглютинационном тесте другим подтверждающим тестом.
Лабораторно-этиологические исследования:
· Бактериологическое исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· Биологическое исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ПЦР исследование – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ИФА на антиген – отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений и крови;
· ИФА на антитела (IgM и IgG) - крови;
· Серологические агглютинационные тесты на антитела (РА, РПГА) - крови.
· Коагулограмма – при развитии ИТШ и ДВС синдрома;
· Биохимическое исследование крови (глюкоза, общий белок, мочевина, креатинин, электролиты) – при развитии ИТШ и ДВС синдрома.
Следует учесть, что в крови у больного может находиться высококонтагиозный возбудитель, поэтому работа с выделениями больного, прежде всего с кровью, проводится в соответствующих средствах индивидуальной защиты, с последующим обеззараживанием объектов, соприкасавшихся с материалами от больного.
Инструментальные исследования:
· Рентгенологическое исследование и/или компьютерная томография грудной клетки – при наличии у больного легочной формы туляремии.
· Компьютерная томография брюшной полости – при наличии у больного абдоминальной формы туляремии.
· УЗИ лимфоузлов – при развитии лимфаденитов разной локализации.
· ЭКГ – при развитии явлений выраженной интоксикации и миокардита.
Показания для консультации специалистов:
При возникновении подозрения на наличии у больного туляремии, возможно провести консультацию с инфекционистом КИЗ, если такая возможность имеется, однако при использовании стандартного определения случая, можно направлять больного в региональное инфекционное отделение или больницу без дополнительной консультации инфекциониста.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туляремия: причины появления, симптомы, диагностика и способы лечения.
Определение
Туляремия – это природно-очаговое острое инфекционное заболевание, поражающее лимфатические узлы, кожу, иногда слизистые оболочки глаз, зев, легкие и кишечник.
Причины появления туляремии
Заболевание вызывает бактерия Francisella tularensis. Основными источниками инфекции являются грызуны: полевки, водяные крысы и домовые мыши, а также некоторые млекопитающие и определенные виды птиц.
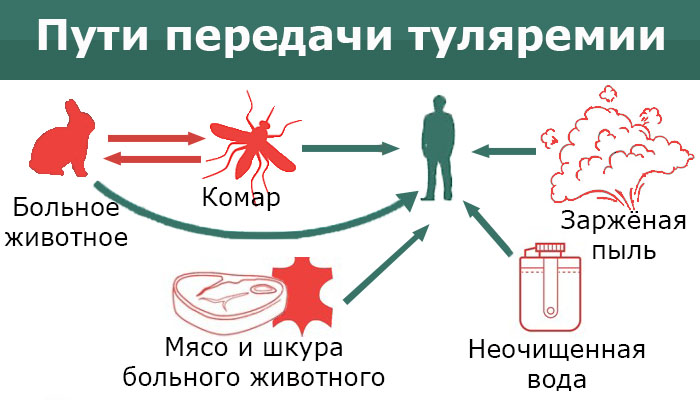
Механизмов передачи туляремии существует несколько:
- контактный — инфекция проникает через слизистые оболочки рта, глаз и через поврежденную кожу (при соприкосновении с зараженной водой, трупами грызунов и других зараженных животных или птиц);
- трансмиссивный — через укус животного (чаще грызуна) или мух, комаров, клещей, слепней, оленьих кровососок;
- фекально-оральный — бактерии попадают в организм с инфицированной пищей или водой;
- воздушно-пылевой или воздушно-капельный — при вдыхании пыли или воздуха, в которых содержатся бактерии.
От человека к человеку заболевание не передается, т. е. больной для окружающих опасности не представляет.
Классификация заболевания
В зависимости от локализации патологического процесса выделяют: бубонную, язвенно-бубонную, ангинозно-бубонную, абдоминальную, легочную и генерализованную туляремию.
По продолжительности: острая туляремия – до 3 месяцев, затяжная – до 6 месяцев, рецидивирующая.
По степени тяжести туляремия может иметь легкое, среднетяжелое и тяжелое течение.
Симптомы туляремии
Инкубационный период заболевания может продолжаться от трех дней до трех недель, но в среднем составляет около семи суток.
Начальные симптомы, которые продолжаются 2-3 дня, одинаковы для всех форм заболевания: туляремия манифестирует остро: температура тела повышается до 38–40°С, артериальное давление снижается, наблюдается относительная брадикардия. Пациенты жалуются на нарастающую слабость, головную боль, ломоту в теле, тошноту, отсутствие аппетита и нарушение сон. Появляются выраженные мышечные боли и сильная потливость.
В тяжелых случаях человек может испытывать эйфорию, редко наблюдаются бред и галлюцинации. У больного начинаются сильные головные боли и рвота.
Характерными признаками тяжелого течения туляремии считаются отечность и синюшно-багровый цвет лица (особенно мочек ушей, век и губ), покраснение белков глаз с возможным развитием конъюнктивита, носовые кровотечения.
Затем следует период разгара, во время которого сохраняются лихорадка, симптомы интоксикации и присоединяются типичные для каждой конкретной формы проявления болезни.
Если входными воротами инфекции стал кожный покров, развивается бубонная форма, представляющая собой регионарный лимфаденит. Поражаться могут подмышечные, паховые, бедренные лимфатические узлы, при дальнейшем распространении отмечаются вторичные бубоны. Пораженные лимфоузлы увеличены (иногда достигают размера куриного яйца), имеют отчетливые контуры, первоначально болезненны, затем боль уменьшается и стихает. Постепенно бубоны рассасываются (зачастую в течение нескольких месяцев), рубцуются либо нагнаиваются, формируя абсцессы, которые затем вскрываются с образованием свища.
Язвенно-бубонная форма обычно развивается при трансмиссивном заражении. На коже в месте внедрения микроорганизмов появляется сначала пятно, затем папула, превращающаяся в везикулу и пустулу, последняя вскрывается, обнажая небольшую (5-7 мм) малоболезненную язвочку, которую больные нередко вовсе не замечают. Язвочка имеет приподнятые края и покрытое темной корочкой дно, заживает крайне медленно. Параллельно развивается регионарный лимфаденит.
При проникновении возбудителя через конъюнктиву манифестирует язвенно-гнойный конъюнктивит с регионарным лимфаденитом.
Конъюнктивит проявляется покраснением, отеком, болезненностью, ощущением песка в глазах, затем формируются папулезные образования, прогрессирующие в эрозии и язвочки с гнойным отделяемым. Роговица обычно не поражается. Такая форма туляремии часто протекает весьма тяжело и длительно, осложняясь дакриоциститом – воспалением слезного мешка вплоть до флегмоны, но, к счастью, встречается достаточно редко.
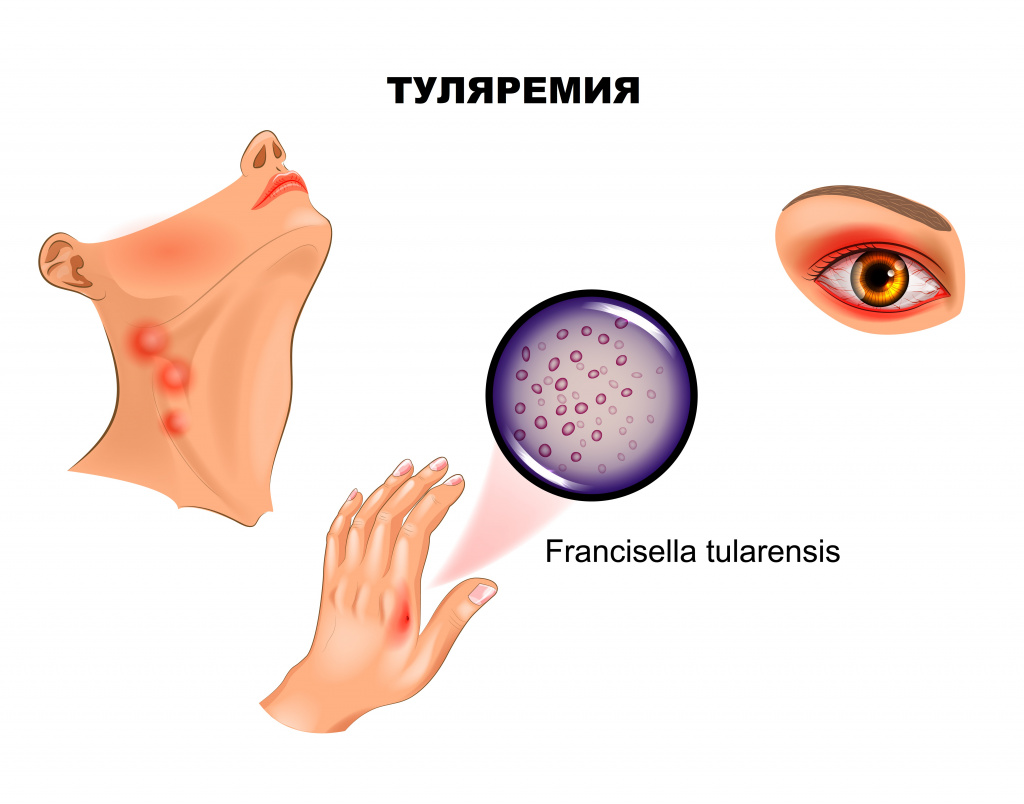
Ангинозно-бубонную форму регистрируют, если воротами инфекции служит слизистая глотки. Клинически проявляется болью в горле, дисфагией (затруднением глотания), при осмотре отмечают гиперемию и отечность миндалин. На поверхности увеличенных, спаянных с окружающей тканью миндалин зачастую виден сероватый, с трудом удаляемый некротический налет. С прогрессированием заболевания на миндалинах формируются язвы, а позднее – рубцы. Лимфаденит при этой форме туляремии развивается в околоушных, шейных и подчелюстных узлах.
При проникновении возбудителя с пищей или водой возникает абдоминальная форма. Для нее характерна боль в животе, тошнота (иногда рвота), отказ от пищи, диарея. Болезненность локализуется в области пупка, отмечается гепатоспленомегалия (увеличение печени и селезенки).
Легочная форма туляремии развивается при вдыхании пыли или аэрозоли, содержащих бактерии, и встречается в двух клинических вариантах: бронхитическом и пневмоническом. Бронхитический вариант (при поражении бронхиальных, паратрахеальных, средостенных лимфатических узлов) характеризуется сухим кашлем, умеренной болью за грудиной и общей интоксикацией, протекает довольно легко, выздоровление обычно наступает через 10-12 дней. Пневмоническая форма имеет длительное, изнуряющее течение и признаки очаговой пневмонии. Пневмоническая туляремия часто осложняется бронхоэктазами (стойким расширением просвета бронхов), плевритом, абсцессами, вплоть до легочной гангрены.
При любой форме туляремии лихорадка держится не более 2-3 недель, и лишь в отдельных случаях – до нескольких месяцев.
В период выздоровления температура тела редко превышает 38°С, но присутствует астенический синдром (отсутствие сил).
Диагностика туляремии
Диагностические мероприятия начинаются с осмотра пациента. Внимание обращают на воспаленные лимфоузлы, повышенную температуру тела, пятна или язвы на коже или слизистых. При обнаружении этих симптомов врач собирает эпидемиологический анамнез: возможный контакт с грызунами, укусы насекомых, купание в открытых водоемах, употребление из них сырой воды.
-
Общий анализ крови. В начале болезни обычно определяется лейкопения (снижение количества лейкоцитов), а затем лейкоцитоз (увеличение количества лейкоцитов). Также отмечается палочкоядерный нейтрофильный сдвиг формулы крови, значительная токсическая зернистость нейтрофилов, взрастает уровень моноцитов и лимфоцитов, снижается количество эозинофилов и повышается СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Ежегодно люди почти по всему миру начинают чесаться от противных укусов комаров. Это кажется просто неприятным событием и только, однако комары могут представлять опасность для жизни и здоровья не только людей, но и животных. Кровососущие насекомые являются переносчиками множества заболеваний, их называют трансмиссивными или арбовирусными. Комары активизируются, как только температура окружающей среды ночью устанавливается на +10° С.
Что такое туляремия?
Туляремия - опасное заболевание, распространённое по всему миру. О ней есть немало информации на сайте центра контроля и профилактики болезней. Это заболевание вызывает бактерия под названием Francisella tularensis, она попадает в организм человека с укусом кровососущего насекомого (например, комара), при контакте с больным животным (с диким или домашним), воздушно-пылевым путём (при попадании с пылью на слизистые) и при употреблении в пищу неправильно обработанного мяса больного животного или заражённой воды.
Источником и резервуаром инфекции являются грызуны, птицы, некоторые млекопитающие (зайцы, собаки, овцы и др.) Самый распространённый метод передачи этого заболевания - трансмиссивный, то есть, при укусе кровососущих насекомых (например, комаров). Больной человек не заразен. Вероятность заражения туляремией вне очага этой инфекции крайне мала, однако это возможно при контакте с продуктами и сырьём из эпидемически неблагополучных областей. Люди крайне восприимчивы к туляремии, заболевание развивается почти у всех инфицированных.
Туляремия в России
Возбудитель туляремии встречается практически по всему миру. Впервые он был найден в 1910 году в Калифорнии, далее туляремия была описана и во многих других странах. В России Francisella tularensis была впервые описана в 1926 году около Астрахани. Сейчас туляремия встречается практически по всей нашей стране, чаще в Северном, Центральном и Западно-Сибирском регионе, а также в Ростовской, Смоленской и Оренбургской областях, Республике Башкортостан и в Москве.
До 2000 года ежегодно регистрировалось 100-400 случаев этого заболевания в год. С 2000 по 2003 заболеваемость снизилась до 40-60 случаев в год, а затем снова начала повышаться, вплоть до того, что в 2013 году в Ханты-Мансийске было зафиксировано 800 случаев за год! Вспышки чаще случаются из-за массового размножения мышей. В настоящие дни ситуация с туляремией несколько лучше, благодаря вакцинации в эпидемически неблагоприятных районах. Заболеваемость сейчас не выше 400 случаев в год.
В группе риска заражения находятся жители вышеназванных регионов, а также:
- пастухи
- рыболовы и охотники
- персонал служб отлова и содержания бездомных животных
- сотрудники мясокомбинатов и животноводческих хозяйств
- люди, занимающиеся расчисткой и благоустройством леса
- специалисты по заготовке, хранению и переработке сельскохозяйственной продукции
На предприятиях, где существуют такие работники, а также во многих районах, где случаются вспышки туляремии, проводится массовая вакцинация от туляремии. Если вы живёте в вышеназванных областях, не следует упускать этот момент и обязательно получать свою прививку.
Симптомы туляремии
Форма болезни и, соответственно, течение различается от пути заражения, однако для всех форм есть и общие симптомы:
- Инкубационный период от несколько часов до месяца, чаще всего, 3-7 дней
- Острое начало - температура резко поднимается до 35,5-40 °С
- Лихорадка сохраняется длительно, до месяца, она может быть постоянной или попеременно повышаться и понижаться, на пике жара наблюдается эйфория и повышение активности
- Головная боль, боль в мышцах ног и спины
- Потеря аппетита
- Покраснение лица, глаз, конъюнктивы и других слизистых оболочек
- Сыпь различного типа
- Пониженное сердцебиение и артериальное давление
- Через несколько дней болезни увеличивается печень и селезёнка
- В тяжёлых случаях - рвота, носовые кровотечения
Остальные симптомы отличаются в зависимости от формы болезни. В зависимости от пути заражения развиваются следующие формы: язвенно-бубонная, бубонная, глазобубонная, ангинозно-бубонная, абдоминальная, лёгочная и генерализованная.
Симптомы туляремии в зависимости от формы
Язвенно-бубонная
Путь заражения: трансмиссивный (при укусе кровососущего насекомого, в том числе комара).
Симптомы:
- Язва на месте укуса (небольшой глубины, с тёмной корочкой на дне)
- Набухшие лимфатические узлы (бубоны), ближайшие к месту укуса, набухают через 2-3 дня после начала болезни
- Бубоны могут быть в диаметра от 3 до 10 см
- У половины инфицированных бубоны рассасываются без следа, но медленно, до нескольких месяцев
- У другой половины пациентов через пару недель бубоны могут нагнаиваться и прорываться, образуя свищи, которые заживают очень медленно, оставляя после себя рубцы
Бубонная
Путь заражения: укус животного, контакт с заражённым животным
Симптомы такие же, как у язвенно-бубонной формы, за исключением язвы в месте укуса, такой язвы не образуется.
Глазо-бубонная
Путь заражения: попадание возбудителя на конъюнктиву с пылью, грязными руками, насекомыми
Симптомы:
- Покраснение, отек и болезненность глаза
- Ощущение песка в глазах
- Набухание
- Эрозии и язвочки с гнойным отделяемым на конъюнктиве
- Набухшие ближайшие лимфоузлы, которые либо рассасываются баз следа через пару месяцев, либо нагнаиваются с образованием свища и рубца
- Очень тяжёлое и длительное течение вплоть до потери зрения
Ангинозно-бубонная
Путь заражения: При употреблении плохо обработанного заражённого мяса и воды
Симптомы:
- Боль в горле
- Трудности с глотанием
- Покраснение и отёчность миндалин (обычно одной)
- Увеличенные миндалины с серым некротическим налётом
- С прогрессированием заболевания миндалины некротизируются, образуются плохо заживающие язвы и рубцы
- Набухание и воспаление околоушных, шейных и подчелюстных лимфоузлов со стороны поражённой миндалины
- Воспалённые лимфатические узлы (бубоны) либо рассасываются без следа в течение длительного времени, либо нагнаиваются с образованием свища и впоследствие рубца
Абдоминальная
Путь заражения: При употреблении плохо обработанного заражённого мяса и воды и дальнейшем заражении лимфатических сосудов брыжейки кишечника
Симптомы:
- Сильные боли в животе
- Тошнота, иногда рвота
- Анорексия
- Изредка диарея
- При ощупывании болезненность в области пупка
- Увеличение печени и селезёнки
Лёгочная
Путь заражения: При вдыхании пыли, содержащей возбудителя туляремии
Симптомы:
При бронхитическом течении:
- Сухой кашель
- Умеренная боль за грудиной
- Общая интоксикация
- Лёгкое течении, выздоровление наступает через 10-12 дней
При пневмоническом течении:
- Длительное, изнуряющее начало заболевания
- Признаки пневмонии
- Продуктивный кашель со слизисто-гнойной, реже кровянистой мокротой
- Течение длительное и тяжёлое, до 2 месяцев и более
- Одышка
- Боль во всей грудной клетке
- Может осложняться абсцессами, плевритом, бронхоэктазами
Генерализованная
Путь заражения: При любом пути заражения может развиться такая форм, обычно у людей с ослабленным иммунитетом
Симптомы:
- Длительно сохраняющаяся неправильная лихорадка
- Выраженная интоксикация
- Сильные мышечные боли
- Нарастающая слабость
- Головная боль
- Головокружение
- Бред и галлюцинации
- Спутанность сознания
- Частые осложнения в виде вторичной пневмонии, инфекционно-токсического шока, менингита и артритов
Туляремия - особо опасное заболевание, с тяжёлым течением и трудностями в лечении, поэтому важно проводить профилактику.
Диагностика и лечение туляремии
У некоторых форм туляремии довольно специфические симптомы, но они могут проявиться не сразу или проявиться необычно. Если вы живёте в районе, где случаются вспышки этого заболевания или работаете на предприятии с риском заражения, или просто путешествовали в страну или область, где была эпидемия туляремии, и у вас резко появился сильный жар, следует срочно обратиться к врачу.
В больнице диагноз туляремия ставится на основании:
- Осмотра (увеличенные лимфоузлы, покраснение лицо и глаз, сыпь, увеличение печени и селезёнки и так далее)
- Опроса (недавнее пребывание в эпидемически неблагоприятном районе, жалобы на слабость, тошноту, рвоту, резкий сильный жар, болезненность в области лимфоузлов и т.д.)
- Результатов лабораторных исследований
Самым точным подтверждением диагноза "туляремия" являются лабораторные исследования. Для диагностики могут провести кожную аллергологическую пробу. Это высокоспецифический метод ранней диагностики болезни. Другой вариант - воспользоваться серологическими методами (поиск антигенов в сыворотке или антигенов на поверхности эритроцитов, очень точный метод диагностики). И третий вариант - бактериологические или биологические методы. Последние представляют собой выделение чистых культур бактерий из крови или мокроты (на поздних стадиях болезни) или заражение лабораторных свинок, а затем посев их крови на специальные среды для опять же выделения бактерий.
Лечение туляремия
Туляремия - это бактериальная инфекция, поэтому основной метод лечения - это использование антибиотиков. Чаще всего назначают антибиотики из группы аминогликозидов и антибиотики тетрациклинового ряда. Помимо этого специфического лечения, также назначают препараты для детоксикации организма и симптоматические средства, например, капельницы для восстановления объёма циркулирующей крови и регуляции давления. Также иногда производится хирургическое вскрытие и удаление нагноившихся бубонов, если они не вскрываются самопроизвольно.
Профилактика туляремии
Основными методами профилактики являются:
- Вакцинация каждого человека с 7-летнего возраста, проживающих в эпидемически неблагоприятных районах. Прививки также делают работникам сфер, где есть опасность заразиться туляремией (например, охотники, рыболовы, полеводы, мелиораторы, лица, направляемые на временную работу — геологи, строители и так далее). Вакцина является живой, иммунитет вырабатывается через 20-30 дней и длиться на протяжении 5 лет.
- Также в населённых пунктах проводятся дератизационные мероприятия, так как именно грызуны являются основными резервуарами туляремии. Если вы проживаете В сельской местности, где случаются вспышки туляремии, следует также озаботиться защитой от грызунов. А также продукты и воду лучше хранить там, где грызуны туда не доберутся, а также не употреблять пищу, в том числе грибы, со следами жизнедеятельности грызунов. Для питья, мытья овощей и фруктов, приготовления пищи следует использовать только кипяченую воду.
- Для того, чтобы избежать заражения при вдыхании заражённой пыли, работы, сопровождающиеся пылеобразованием, нужно проводить с использованием средств личной защиты (ватно-марлевая повязка или респиратор, перчатки).
- Даже если защититься от поражённых животных и не употреблять заражённую пищу и воду, это может вас не спасти, так как туляремию могут переносить кровососущие насекомые (комары, клещи и т.д.), соответственно, в профилактике туляремии большую роль играет защита от этих насекомых.
Защита от кровососущих насекомых
Для того, чтобы ваш двор стал менее привлекательным для комаров, можно воспользоваться естественными методами:
- Осмотрите свой двор и уберите всё, на чём может скапливаться вода, ведь такие объекты легко могут стать источником сотен комаров. Этим насекомым нужно минимальное количество воды для откладывания яиц, достаточно крышки от пластиковой бутылки, так что будьте внимательны.
- Прочищайте водостоки и дренажные системы, чтобы в них не собиралась вода.
- Выравнивайте углубления на участке, в которых может скопиться дождевая вода чтобы во дворе не было луж, пригодных для размножения комаров.
- Уберите полые брёвна пни, в них собирается довольно много воды, а также они являются ещё и отличным местом для зимовки комаров.
- Следите за целостностью москитных сеток на окнах, чтобы кровососущие насекомых не могли попасть в дом
- Установите жёлтые лампы, отпугивающие насекомых, может, они и не очень эффективны, но в этой борьбе все средства хороши
- Установите жёлтые лампы, отпугивающие насекомых, может, они и не очень эффективны, но в этой борьбе все средства хороши
Помимо этого, следует использовать репелленты (ДЭТА, свечи с цитронеллой и т.д.), но самое эффективное средство от комаров - хорошая ловушка для кровососущих насекомых. Ловушки от компании Mosquito Magnet не отпугивают комаров, а планомерно уничтожают самок этих насекомых. Если ваш двор окружён достаточно высоким непроницаемым забором, такая ловушка значительно уменьшит популяцию комаров на вашем участке и вы сможете наслаждаться безопасным отдыхом на улице. В нашем каталоге вы найдёте несколько ловушек Mosquito Magnet на выбор, чтобы вы могли подобрать лучший для себя вариант. А вот тут вы можете узнать, как они работают.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
Читайте также:

