У кого был сепсис желчного пузыря
Обновлено: 17.04.2024
ЭРХПГ, КТ, МРТ, УЗИ признаки водянки и эмпиемы желчного пузыря
а) Терминология:
1. Синонимы:
• Водянка: мукоцеле
• Эмпиема: суппаративный (гнойный) холецистит
2. Определения:
• Водянка: расширение желчного пузыря, обусловленное хронической обструкцией, с заполнением его просвета водянистой слизью
• Эмпиема: гнойное содержимое в просвете воспаленного и расширенного желчного пузыря, обусловленное острым холециститом и гноеродной внутрипросветной инфекцией
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Расширенный желчный пузырь округлой формы, заполненный водянистой слизью (водянка) или эхогенным гноем (эмпиема)
• Локализация:
о В самых тяжелых случаях в значительной степени увеличенный желчный пузырь может спускаться книзу (в таз)
• Размер:
о Поперечный размер расширенного желчного пузыря больше 5 см
о Объем желчного пузыря может достигать 1,5 литра
2. Рекомендации по визуализации:
• Лучший диагностический метод:
о УЗИ
3. КТ признаки водянки и эмпиемы желчного пузыря:
• Водянка:
о Выраженное расширение желчного пузыря, заполненного содержимым низкой плотности
о Стенка обычно не утолщена, воспалительные изменения минимальны:
- Отсутствуют следующие изменения: явное утолщение стенки, жидкость около желчного пузыря, повышение плотности прилежащей жировой клетчатки
• Эмпиема:
о Выраженное увеличение желчного пузыря с наличием внутрипросветного содержимого высокой плотности (больше 15 ед. Хаунсфилда)
о Утолщение стенок желчного пузыря больше 5 мм
о Конкременты в желчном пузыре чаще всего присутствуют, однако они не всегда различимы на КТ
о Жидкость около желчного пузыря, повышение плотности прилежащей жировой клетчатки
о В тяжелых случаях могут обнаруживаться признаки перфорации стенки желчного пузыря или гангрены, в т.ч. участки пониженного накопления контраста в стенке, явные дефекты стенки желчного пузыря, скопления жидкости возле него
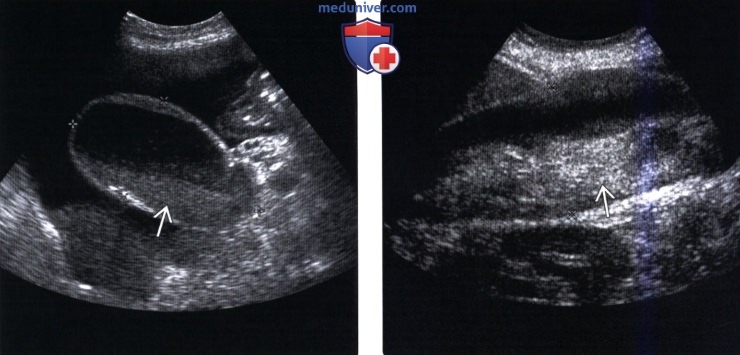
(Слева) На сонограмме у пациента, у которого развился сепсис после трансплантации почки, определяется увеличение желчного пузыря, утолщение его стенки, а также слой эхогенного содержимого в его просвете. Симптом Мерфи у этого пациента положителен. Была выполнена экстренная холецистэктомия, подтвердился холецистит и эмпиема желчного пузыря.
(Справа) На сонограмме у пожилого мужчины с жалобами на боль в правом подреберье и повышение температуры тела определяется выраженное расширение желчного пузыря с наличием в нем эхогенного материала, расположенного слоем. Сонографический симптом Мерфи положителен, что сопоставимо с эмпиемой желчного пузыря.
в) Дифференциальная диагностика водянки и эмпиемы желчного пузыря:
4. Киста желчного протока:
• Может (поверхностно) имитировать водянку желчного пузыря, особенно на УЗИ
• Отличия хорошо заметны на КТ или МРТ, т.к. появляется возможность визуализировать желчный пузырь, расположенный отдельно от кисты
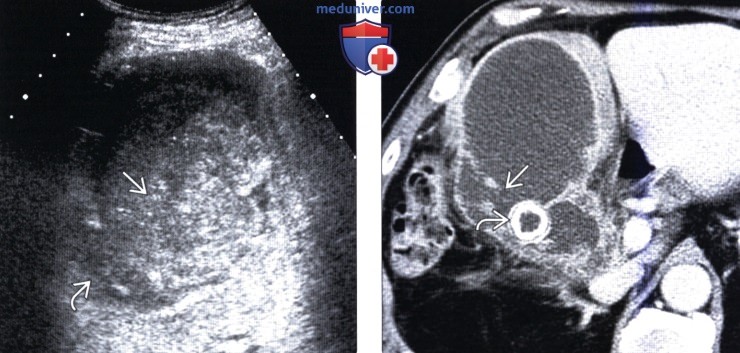
(Слева) На сонограмме у пожилой женщины с лихорадкой и болью в правом подреберье определяется увеличение желчного пузыря, заполненного эхогенным гноем. Стенки желчного пузыря плохо отграничены, что подозрительно на гангрену, которая и подтвердилась во время операции.
(Справа) На аксиальной КТ с контрастным усилением у пациента с сепсисом, обусловленным грам-негативными микроорганизмами, с жалобами на боль в правом подреберье, определяется выраженное расширение желчного пузыря и перфорация его латеральной стенки на ограниченном участке; виден также крупный камень. Все эти изменения сопоставимы с эмпиемой желчного пузыря в сочетании с ограниченной перфорацией.
г) Патология:
1. Общая характеристика:
• Этиология:
о Водянка: хроническая обструкция выходного отдела желчного пузыря:
- Самая частая причина - внедрение камня в шейку желчного пузыря или пузырный проток
- Опухоли или полипы желчного пузыря, располагающиеся около шейки или пузырного протока
- Сдавливание желчного пузыря извне опухолью, лимфоузлом, спайками
- Длительное нахождение на полностью парентеральном питании
- Цефтриаксон
- Врожденное сужение пузырного протока
- Редко-паразитарная инвазия (аскаридоз)
о Эмпиема: бактериальная контаминация желчи в воспаленном желчном пузыре:
- Чаще всего эмпиема обусловлена кишечной палочкой и микроорганизмами рода Klebsiella
- Возникает преимущественно вследствие острого калькулезного или акалькулезного холецистита или как результат суперинфекции в условиях обструкции желчного пузыря злокачественной опухолью
• Сопутствующие патологические изменения
о У детей водянка может быть ассоциирована с синдромом Кавасаки:
- В большинстве случаев причиной заболевания в детском возрасте становятся не камни желчного пузыря, а инфекция или синдром Кавасаки
- Более редкие ассоциированные заболевания:
Стрептококковый фарингит
Мезаденит
Брюшной тиф
Гепатит
Нефротический синдром
Семейная средиземноморская лихорадка
• Патофизиология:
о Водянка:
- Обструкция выходных отделов желчного пузыря — расширение желчного пузыря
- Продолжающееся всасывание желчи и желчных пигментов, продолжающееся выделение секрета слизистой оболочкой — чистая, водянистая слизь
- Увеличение объема желчного пузыря также сочетается с дискинезией у пожилых людей и у пациентов, страдающих сахарным диабетом, ожирением
2. Макроскопические и хирургические особенности:
• Водянка:
о Расширенный желчный пузырь с тонкой стенкой и минимальными воспалительными изменениями
• Эмпиема:
о Острый холецистит; гной, а также, возможно, камни в просвете желчного пузыря
3. Микроскопия:
• Водянка:
о Уплощение слизистой, выстланной столбчатыми или кубическими клетками
о Увеличение количества синусов Рокитанского-Ашоффа
• Эмпиема:
о Острое воспаление стенки желчного пузыря, подслизистый отек, кровоизлияния
о Гной и дебрис (разрушенные лейкоциты) в просвете желчного пузыря
д) Клинические особенности:
2. Демография:
• Возраст:
о Обычно старше 65 лет
о Редко заболевают дети (в возрасте от 17 месяцев до 7 лет)
• Пол:
о МОК
• Эпидемиология:
о Водянка: составляет 3% всех заболеваний желчного пузыря
о Эмпиема возникает в 5-15% случаев острого холецистита
3. Течение и прогноз:
• Эмпиема:
о Прогрессирующее воспаление, сепсис
о Риск гангрены и перфорации при несвоевременном лечении
4. Лечение:
• Водянка:
о Холецистэктомия при наличии симптоматики, при бессимптомном течении - консервативная терапия
• Эмпиема:
о Экстренная холецистэктомия - метод выбора; холецистостомия выполняется в случае, если пациент находится в нестабильном состоянии и экстренное оперативное вмешательство ему выполнить невозможно:
- Вмешательство можно выполнить лапароскопически, при этом риск отказа от лапароскопии и переход к операции открытым доступом, а также риск операционных осложнений при эмпиеме желчного пузыря выше, чем при неосложненном холецистите
е) Диагностическая памятка. Следует учесть:
• Изменения, позволяющие предположить эмпиему желчного пузыря у пациента с симптомами холецистита: увеличение желчного пузыря с наличием в его полости эхогенного содержимого
ж) Список использованной литературы:
1. Mathai SS et al: Gall bladder hydrops - a rare initial presentation of Kawasaki disease. IndianJ Pediatr. 80(7):616-7, 2013
2. Brook OR et al: Lessons learned from quality assurance: errors in the diagnosis of acute cholecystitis on ultrasound and CT. AJR Am J Roentgenol. 196(3):597-604, 2011
3. Panico MR et al: Massive hydrops of the gallbladder mimicking a choledochal cyst. J Pediatr Surg. 46(5)4 015-8, 2011
4. Queiroz AB et al: Images in clinical medicine. Hydropic gallbladder. N Engl J Med. 364(20):e43, 2011
Гнойный холангит – это острое гнойное воспаление желчевыводящих путей, развивающееся вследствие нарушения или полной блокировки оттока желчи. Заболевание имеет характерную клиническую картину: стремительно нарастающая желтуха на фоне гипертермии с ознобами и боли в правом подреберье. При отсутствии декомпрессии быстро развивается билиарный сепсис с нарушением гемодинамики, сознания, работы почек и других органов. Диагностика основана на визуализации механического препятствия при УЗИ или КТ органов брюшной полости. Лечение хирургическое (декомпрессия желчных путей с устранением обструкции) в сочетании с антибиотикотерапией, коррекцией гемодинамики и других нарушений.
Общие сведения
Гнойный холангит является тяжелой хирургической патологией, которая без отсутствия адекватного лечения в 100% случаев приводит к летальному исходу. Считается, что 40-60% всех пациентов с нарушенной проходимостью желчевыводящих путей имеют гнойное воспаление протоковой системы. Морфологической основой острого процесса является наличие конкрементов в холедохе – наиболее частое осложнение желчнокаменной болезни.
Несмотря на постоянное совершенствование диагностических и лечебных методик, гнойный холангит остается острой проблемой, поскольку часто приводит к билиарному сепсису. Особенно тяжело заболевание протекает у пациентов старших возрастных групп, при наличии тяжелой сопутствующей патологии, которая препятствует эффективному хирургическому устранению причины заболевания.
Причины
Основной причиной развития острого гнойного холангита является перекрытие желчных протоков конкрементами (обтурация). К другим факторам, которые нарушают отток желчи и способствуют воспалительному процессу, относятся посттравматические сужения протоков, опухоли области большого дуоденального сосочка, фиброзные изменения, паразитарная инвазия. В условиях нарушения оттока желчи (или полного его прекращения) в желчевыводящих путях происходит активный рост бактериальной кишечной флоры. В небольшом количестве микроорганизмы содержатся в желчи, попадая туда при дуоденобилиарном рефлюксе либо гематогенно из тонкой кишки.
В норме данная флора поддерживает тонус иммунной системы, вызывая реагирование лимфоидных узлов кишечника и купферовских клеток печени. Микроорганизмы улавливаются ретикулоэндотелиальной системой, частично поступают в желчные пути, но при нормальном оттоке желчи инфицирование не развивается. В условиях нарушенного оттока, а тем более при полной обтурации, количество бактерий в желчи приравнивается к таковому в содержимом кишечника. Наиболее часто гнойный холангит вызывает грамотрицательная флора, реже – стафилококки, стрептококки, псевдомонады.
Важным патогенетическим механизмом развития гнойного холангита является бактериемия. Причина попадания микроорганизмов в кровяное русло - повышение давления внутри протокового аппарата печени, при котором нарушается сопротивление желчных протоков и их содержимое попадает в собирательные вены. В крови монобактериальная флора встречается намного чаще, чем полибактериальная; в большинстве случаев определяется кишечная палочка или клебсиелла.
Попадание микроорганизмов в системный кровоток приводит к выраженным гемодинамическим нарушениям – развивается билиарный септический шок. Причиной клинической картины сепсиса также является эндотоксемия. Эндотоксины бактерий обладают пирогенным действием, активируют систему свертывания крови и внутрисосудистое тромбообразование, гуморальный иммунный ответ, нарушают работу почек. Большая роль в развитии токсемии отводится нарушению механизмов местного кишечного и общего иммунитета.
Симптомы гнойного холангита
Патология имеет характерную клиническую картину. Заболевание всегда начинается остро, симптоматика развивается бурно. Основные признаки острого гнойного холангита объединены в триаду Шарко: гипертермия, боль в области правого подреберья и желтуха. Пациента беспокоит выраженная слабость, озноб. Всегда наблюдается билиарный сепсис - в абдоминальной хирургии и гастроэнтерологии этот термин применяется для описания крайне тяжелого состояния пациента при данном заболевании.
При острой обструкции желчевыводящих путей сепсис развивается быстро, в течение нескольких часов; может возникать молниеносно с формированием множественных абсцессов печени и полиорганной недостаточности. По сути, острый гнойный холангит и билиарный сепсис являются морфологическими субстратами одного и того же патологического процесса, но изменения во внутрипеченочных протоках – это местные проявления, а сепсис – генерализованное воспаление, ответ организма на инфекционный процесс. Основными симптомами билиарного сепсиса являются артериальная гипотония, нарушение сознания, олигурия.
Диагностика
Диагностическое обследование начинается с детальной оценки жалоб пациента и анамнеза. В пользу диагноза гнойного холангита могут свидетельствовать данные о перенесенных диагностических или лечебных эндоскопических вмешательствах в билиодуоденальной области, операциях на желчных путях. Консультация абдоминального хирурга позволяет с большой вероятностью определиться в предварительном диагнозе, поскольку симптоматика достаточно характерна: стремительное нарастание болевого синдрома, желтухи, повышение температуры тела.
При сочетании этих симптомов с тахикардией, тахипноэ, артериальной гипотензией идет речь о развитии билиарного сепсиса. Его критериями являются густой гной в желчевыводящих путях, подтвержденная бактериологическим исследованием бактериемия, отсутствие ответа организма на введение 0,5 л физиологического раствора хлорида натрия внутривенно. Лабораторные методы позволяют выявить симптомы острого воспаления. В общем анализе крови отмечается нейтрофильный лейкоцитоз, ускорение СОЭ, в печеночных пробах – гипербилирубинемия, повышение уровня холестерина, гиперфосфатемия. В случае остро развившейся обструкции холедоха возможно повышение активности трансаминаз.
Высокой информативностью обладает УЗИ органов брюшной полости, которое позволяет выявить причину гнойного холангита и визуализировать механическую преграду, признаки внутрипеченочной гипертензии (расширение желчных ходов выше уровня механического препятствия), а при формировании абсцессов печени – характерные изменения паренхимы. Для уточнения данных применяется КТ печени. Обязательным методом обследования является эзофагогастродуоденоскопия – на фоне изменений слизистой двенадцатиперстной кишки обнаруживается папиллит, а также отсутствие желчи в просвете ДПК. Возможна визуализация конкремента в большом дуоденальном сосочке, рубцовых изменений.
В случае, когда вышеописанные методы не дают полной информации, проводится ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), при невозможности ее осуществления – чрескожная чреспеченочная холангиография. В ходе данных исследований обязательно получают содержимое желчевыводящих путей для бактериологического исследования (выявляется возбудитель и его чувствительность к антибиотикам), визуально оценивается желчь: наличие в ней гноя подтверждает диагноз гнойного холангита.
Лечение гнойного холангита
Заболевание требует немедленного оказания адекватной помощи, причем в случае развившегося билиарного сепсиса только медикаментозного лечения недостаточно, обязательно проведение экстренной декомпрессии желчных путей. Несмотря на постоянное совершенствование хирургических методов, реанимационной помощи, классические полостные операции высокотравматичны для пациентов, очень часто сопровождаются осложнениями, имеют высокую летальность, особенно при наличии тяжелых сопутствующих заболеваний.
Поэтому в настоящее время предпочтение отдается малоинвазивным вмешательствам (эндоскопической папиллосфинктеротомии, чрескожной чреспеченочной холангиостомии, механической литотрипсии и другим). Выбор метода декомпрессии определяется индивидуально для каждого пациента и зависит от степени нарушения оттока желчи, уровня расположения механического препятствия. Если причиной гнойного холангита являются рубцовые изменения, адекватная декомпрессия обеспечивается установкой эндопротеза в холедохе.
Эндоскопическая папиллосфинктеротомия является методом выбора при калькулезно-воспалительной этиологии заболевания и полностью ликвидирует стаз желчи и механическую желтуху. Чрескожная чреспеченочная холангиостомия рассматривается как метод предоперационной подготовки, обеспечивает отведение желчи до хирургического устранения препятствия. При тяжелой сопутствующей патологии наружное дренирование холедоха может быть окончательным методом лечения. После экстренной декомпрессии может быть проведено радикальное лечение: холангиодуоденостомия, холецистэктомия. Если гнойный холангит вызван рубцовым сужением билиодигестивного анастомоза, производится его реканализация.
После экстренной декомпрессии решающая роль в лечении принадлежит адекватной антибиотикотерапии. Сложности антибактериального лечения гнойного холангита заключаются в том, что определение возбудителя является длительным процессом, а после наружного дренирования состав флоры может существенно меняться. Эмпирически антибиотики назначаются с первого дня заболевания для предупреждения бактериемии и сепсиса еще до получения результатов бактериологического исследования: на начальных этапах предпочтительно применение цефалоспоринов и уреидопенициллинов в сочетании с метронидазолом.
Поскольку одним из тяжелейших проявлений болезни является эндотоксемия, важным патогенетическим методом лечения считается детоксикация. Специфическим эндотоксин-связывающим антибиотиком является полимиксин В; высокой эффективностью обладает лактулоза, снижающая плазменную концентрацию липополисахарида.
С детоксикационной целью применяется плазмаферез, позволяющий удалить из плазмы эндотоксины, циркулирующие иммунные комплексы, цитокины. Используется энтеросорбция – сорбенты удаляют токсины из просвета желудочно-кишечного тракта, препятствуя их попаданию в портальный кровоток. Проводится коррекция гемодинамических и респираторных нарушений, иммунокоррекция, нутритивная поддержка.
Прогноз и профилактика
Гнойный холангит – тяжелая хирургическая патология, прогноз при которой определяется как степенью перекрытия желчевыводящих путей, так и своевременностью оказания специализированной помощи – декомпрессии и антибиотикотерапии. Летальность при данном заболевании очень высокая, часто развивается билиарный сепсис, эндотоксический шок, ДВС-синдром и полиорганная недостаточность. Однако совершенствование хирургической техники, своевременное эндоскопическое лечение желчнокаменной болезни, как метод профилактики, позволяют избежать тяжелых осложнений.
Пациенты с имеющимися в анамнезе эпизодами механической желтухи, а также после оперативного лечения гнойного холангита обязательно должны постоянно наблюдаться у гастроэнтеролога, регулярно проходить плановое обследование на предмет наличия конкрементов и рубцовых стриктур желчевыводящих путей, соблюдать все рекомендации врача по амбулаторному лечению и диете.
Эмпиема желчного пузыря – это накопление в полости желчного пузыря большого количества гнойного содержимого, происходящее при участии бактериальной инфекции на фоне обтурации пузырного протока. Проявляется сильными болями, повышением температуры до высоких цифр, симптомами интоксикации. Диагноз устанавливают на основе физикальных данных, УЗИ печени и желчного пузыря, показателей лабораторных исследований (общего и биохимического анализа крови, посевов крови и содержимого желчного пузыря). Лечение эмпиемы желчного пузыря хирургическое с обязательным назначением антибактериальных препаратов до и после оперативного вмешательства.
МКБ-10
Общие сведения
Эмпиема желчного пузыря – одно из осложнений острого холецистита, характеризующееся накоплением в полости желчного пузыря большого количества гнойного экссудата; часто сопровождается непроходимостью желчевыводящих путей. В отличие от гнойного холецистита, при котором гнойно-воспалительный процесс развивается на фоне ишемии стенки желчного пузыря без обтурации протока, эмпиема формируется при нарушенном оттоке желчи.
Приблизительно 5-15% случаев острого холецистита могут заканчиваться таким грозным осложнением. Чаще всего данное состояние возникает у пациентов с желчнокаменной болезнью, опухолями желчного пузыря и холедоха. Болеют преимущественно женщины среднего возраста с избытком массы тела, сопутствующими заболеваниями. Поскольку калькулезный холецистит достаточно широко распространен, то и эмпиема желчного пузыря, как его осложнение, является актуальной проблемой, тем более что без немедленной хирургической помощи возможен летальный исход.

Причины
Главной причиной эмпиемы желчного пузыря является калькулезный или некалькулезный холецистит. Иногда патология возникает при злокачественных опухолях, которые полностью или частично перекрывают холедох, а также при раке желчного пузыря. Важным фактором развития эмпиемы является бактериальная инфекция. Чаще всего ее вызывают такие возбудители, как кишечная палочка, клостридии, стафилококк, синегнойная палочка, клебсиелла.
Существует несколько групп пациентов, которые больше предрасположены к развитию эмпиемы желчного пузыря, чем другие. Это пациенты:
- с сахарным диабетом,
- люди со значительным избытком массы тела,
- с врожденными гемоглобинопатиями
- с разного рода иммунодефицитами.
Патогенез
Механизм развития эмпиемы желчного пузыря состоит из нескольких этапов. В норме продуцируемая печенью желчь попадает в желчный пузырь, затем часть ее выводится в двенадцатиперстную кишку и принимает участие в процессе пищеварения. Остальная часть резорбируется стенками желчного пузыря. При формировании воспаления в полости желчного пузыря появляется экссудат, а поглощающие способности его стенок резко снижаются. Кроме того, камни либо опухоли могут перекрывать выход в холедох или его просвет.
В результате в желчном пузыре накапливается жидкость, стенки его растягиваются, из просвета кишечника в пузырь попадают бактерии. Воспалительный процесс из серозной стадии переходит в гнойную, а обтурация холедоха препятствует выведению накопившейся желчи и экссудата. Дальнейшее растяжение желчного пузыря может привести к атрофии его стенок, разрывам, развитию гангрены.
Симптомы
Основными клиническими проявлениями эмпиемы желчного пузыря являются интенсивная резкая боль в области правого подреберья, значительное повышение температуры, интоксикация. Они могут развиваться на фоне менее выраженных симптомов острого холецистита. О том, что холецистит осложнился эмпиемой, может свидетельствовать значительное усиление боли, повышение температуры до 39-40 градусов, иногда появление или увеличение желтушности склер и слизистых, резкая общая слабость, тошнота, рвота.
Осложнения
Эмпиема желчного пузыря опасна из-за многих осложнений. Значительное растяжение и атрофия стенок ведут к прободению желчного пузыря. Перфорация может быть прикрытой или полной. При полной перфорации быстро формируется перитонит. При попадании инфекции в кровяное русло развивается генерализированный сепсис с очень неблагоприятным исходом. К послеоперационным осложнениям эмпиемы желчного пузыря относятся раневая инфекция, разного рода кровотечения, повреждение холедоха, подпеченочный абсцесс.
Диагностика
При пальпации живота в правом подреберье можно легко определить увеличенный в размерах и напряженный желчный пузырь, не имеющий склонности к уменьшению. Сама пальпация очень болезненная. Дифференцировать эмпиему желчного пузыря нужно с холангитом и другими формами острого холецистита (гангренозной, гнойной и т. д.). Для подтверждения диагноза осуществляют:
- УЗИ желчного пузыря. Эхогенная картина не слишком специфична и достаточно изменчива. На мониторе можно увидеть изменение структуры, толщины стенок, значительное увеличение объема пузыря. Внутри органа визуализируется скопление желчи, возможно с газовыми пузырьками, неоднородным осадком, хлопьями. В перипузырном пространстве обнаруживается выпот и скопление жидкости.
- Клинические и биохимические анализы. В общем анализе крови можно обнаружить значительное увеличение СОЭ, повышение числа лейкоцитов, сдвиг лейкоцитарной формулы влево. Биохимические пробы печени при эмпиеме желчного пузыря часто остаются в пределах нормы, за исключением тех случаев, когда заболевание сопровождается значительной обструкцией. Тогда в крови повышается уровень билирубина, иногда щелочной фосфатазы.
- Бакпосев. Для того чтобы скорректировать антибактериальную терапию, после проведенной операции выполняют бактериологическое исследование содержимого желчного пузыря. Часто в крови больных выявляется бактериемия, которая может быть признаком сепсиса или угрозы его возникновения.
Лечение эмпиемы желчного пузыря
Основная цель лечения эмпиемы желчного пузыря – предотвращение возможных осложнений и удаление пораженного органа. При этой патологии показана холецистэктомия. Перед операцией желательно стабилизировать гемодинамические показатели больного, провести дезинтоксикационную терапию. Обязательно внутривенно назначают антибиотики. Если состояние пациента тяжелое, и операцию в ближайшие часы провести не удается, осуществляют декомпрессию желчного пузыря путем постановки чреспеченочного дренажа под четким рентгенологическим контролем.
В послеоперационном периоде продолжают антибиотикотерапию с учетом чувствительности патогенной флоры до полной нормализации уровня лейкоцитов в крови. Сначала препараты вводят внутривенно, затем можно перевести больного на пероральный прием. При необходимости антибактериальную терапию продолжают и после выписки пациента из стационара.
Прогноз и профилактика
Данная патология имеет серьезный прогноз и без своевременной хирургической помощи может закончиться летально. Исход во многом зависит от стадии процесса и наличия осложнений. Если эмпиема желчного пузыря диагностирована вовремя, нет перфорации и признаков сепсиса, лечение может быть довольно успешным. В случае возникновения перитонита, генерализированного сепсиса прогноз не слишком благоприятный, так как процент смертности при таких осложнениях довольно высокий. Многое зависит от возраста пациента, наличия сопутствующей патологии.
Основа профилактики эмпиемы желчного пузыря – своевременное выявление и лечение желчнокаменной болезни, хронического холецистита. Пациентам с сахарным диабетом, гемоглобинопатиями, иммунодефицитами нужно периодически проходить плановые медицинские осмотры, которые включают УЗИ органов брюшной полости, УЗИ печени и желчного пузыря.
Гнойный холецистит – это острое гнойное воспаление желчного пузыря, быстро прогрессирующее и часто приводящее к развитию осложнений (перфорации желчного пузыря, перитонита и др.). В клинической картине преобладают боли в правом подреберье, интоксикация, лихорадка, тошнота и рвота желчью, диспепсия. Основное значение для диагностики имеют клинический и биохимический анализы крови, УЗИ и КТ печени и желчного пузыря, гепатобилиарная сцинтиграфия. Лечение исключительно хирургическое; обязательно проведение дезинтоксикационной и антибактериальной терапии, обезболивания.
Общие сведения
Гнойный холецистит – опасное заболевание, которое может приводить к серьезным осложнениям: для него характерно накопление гнойного экссудата в полости желчного пузыря с последующей перфорацией пузырной стенки, развитием гнойного перитонита, сепсиса, острого панкреатита. Коварство гнойного холецистита заключается в том, что заболевание не имеет специфической симптоматики и точных диагностических признаков.
Данная патология часто развивается у пациентов реанимационного отделения, находящихся в крайне тяжелом состоянии и не имеющих возможности описать свои жалобы. Гнойный холецистит встречается примерно в 2-3% случаев всех острых хирургических заболеваний брюшной полости. Чаще им страдают женщины старше 50 лет, причем с возрастом частота выявления этого заболевания возрастает. У детей болезнь диагностируется крайне редко.
Причины
Основным патогенетическим механизмом развития гнойного холецистита является ишемия стенки желчного пузыря. Нарушение кровоснабжения может возникнуть на фоне следующих состояний и заболеваний: снижение общего объема циркулирующей крови (кровотечение, обезвоживание), шок, острая или хроническая сердечная недостаточность; сдавление желчного пузыря опухолями, камнями, окружающими органами; атеросклероз, сахарный диабет, сгущение крови; прием наркотических препаратов (кокаиномания).
Ишемия стенки является причиной нарушения сократительной активности желчного пузыря, застоя и сгущения желчи, ухудшения ее эвакуации. Вследствие этого происходит перерастяжение стенок пузыря, что приводит к прогрессированию ишемии, развитию некроза и перфорации пузырной стенки. Интенсивная инфузионная терапия вызывает резкое восстановление кровообращения в ишемизированных участках, что только усугубляет патологические изменения, поэтому лечение патологии – только хирургическое.
У пациентов отделений интенсивной терапии, находящихся в крайне тяжелом состоянии, механизм развития ишемии несколько иной. Холецистокининовый путь стимуляции сокращения желчного пузыря у них не функционирует из-за невозможности поступления пищи и жидкости через пищеварительный тракт. Кроме того, у таких больных часто развивается обезвоживание, централизация кровообращения. Все это приводит к первичному сгущению и застою желчи, перерастяжению желчного пузыря, обструкции и сдавлению сосудов пузырной стенки и вторичной ее ишемии на этом фоне.
В ишемизированной стенке желчного пузыря местные иммунные механизмы не работают, поэтому чаще всего колонизация бактериями происходит гематогенным путем (через воротную вену или печеночную артерию). Однако нередки случаи восходящей инфекции, когда возбудители попадают в желчный пузырь из кишечника (при наличии кишечной инфекции, вызванной клебсиеллой, кокками, кишечной палочкой), ретроградно по желчевыводящим путям. Развившийся воспалительный процесс приводит к экссудации в просвет желчного пузыря, прогрессированию пузырной гипертензии и формированию патогенетического порочного круга.
Причиной застоя желчи и последующей ишемии также могут быть паразитарные инвазии (лямблиоз) – скопления паразитов в пузырном протоке или желчном пузыре препятствуют нормальной динамике желчи. Предрасполагают к развитию гнойного холецистита тяжелые травмы, обширные оперативные вмешательства (особенно на органах брюшной полости, сердце и сосудах), сальмонеллез, ожоги, беременность и недавние роды, длительное голодание и парентеральное питание, шок, атеросклероз, панкреатит, перитонит, сепсис, сахарный диабет, СПИД.
Симптомы гнойного холецистита
Выявление воспалительного процесса обычно затруднено, так как данное заболевание в большинстве случаев развивается на фоне другой тяжелой патологии и имеет неспецифические проявления. Боль достаточно выраженная, локализуется в правой половине живота, по описанию напоминает желчную колику. Во время болевого приступа больной занимает вынужденное положение на боку с подтянутыми к груди коленями, приступ сопровождается повышенной потливостью, бледностью кожи, тахикардией, страдальческой гримасой на лице. Возможна иррадиация боли в правую лопатку, плечо.
Температура тела поднимается значительно, характерна гектическая лихорадка. Чаще всего повышение температуры сопровождается выраженным ознобом, проливным потом. У пожилых и ослабленных больных температура может повышаться только до субфебрильных цифр (даже при развитии эмпиемы и перитонита). Гнойный холецистит обычно сопровождается признаками поражения других органов брюшной полости: метеоризмом, чувством распирания в брюшной полости, тошнотой, рвотой желчью, приступом острого панкреатита. При обструкции желчевыводящих путей может развиваться желтуха.
При пальпации живота отмечается резкая болезненность и напряжение мышц передней брюшной стенки в правом подреберье, увеличение размеров печени, положительные пузырные симптомы - болезненность усиливается при поколачивании по передней брюшной стенке (с-м Менделя), перкуссии в области правой реберной дуги (с-м Ортнера), пальпации в области правого подреберья на вдохе (с-м Кера). Иногда может выявляться с-м Мерфи – при пальпации правого подреберья пациент непроизвольно задерживает дыхание; локально положительный симптом Щеткина-Блюмберга – при резком отнятии пальпирующей руки от передней брюшной стенки в области правого подреберья боль значительно усиливается.
Диагностика
Консультация абдоминального хирурга и врача-эндоскописта требуется всем пациентам с подозрением на гнойный холецистит. К диагностическим признакам этого заболевания относят: боль в правом подреберье, положительные признаки раздражения брюшины и пузырные симптомы, явления интоксикации в сочетании с повышением температуры и лейкоцитозом, повышение показателей печеночных проб, наличие предрасполагающих факторов. Для верификации диагноза используют клинический анализ крови (выявляется лейкоцитоз, токсические формы лейкоцитов, повышение СОЭ, сгущение крови или анемия); печеночные пробы (повышение уровней билирубина, АЛТ, АСТ, ЩФ).
На УЗИ желчного пузыря отмечается утолщение и удвоение контура стенки пузыря, негомогенность его содержимого, скопление жидкости перипузырно. Компьютерная томография желчевыводящих путей в 95% случаев выявляет некроз стенки желчного пузыря, десквамацию слизистой, перипузырный воспалительный инфильтрат. Динамическая сцинтиграфия гепатобилиарной системы позволяет оценить отток желчи, работу желчного пузыря, а также обнаружить его перфорацию (при этом изотоп будет накапливаться в околопузырном пространстве).
Для дифференциальной диагностики может потребоваться проведение эзофагогастродуоденоскопии (для исключения блока в области фатерова сосочка), МРТ печени и желчевыводящих путей (при подозрении на опухоль или обтурацию холедоха камнем), холедохоскопии (с обязательным посевом желчи), ретроградной холангиопанкреатографии для выявления другой патологии желчевыводящих путей. Так как болевой приступ при инфаркте миокарда может быть нетипичным и напоминать желчную колику, всем пациентам обязательно проводят ЭКГ.
Лечение гнойного холецистита
Обычно требуется госпитализация в отделение интенсивной терапии, после операции пациенты могут продолжать лечение в отделении абдоминальной хирургии. Консервативная терапия обычно используется в качестве подготовки больного к вмешательству. Оперативное лечение должно быть проведено в кратчайшие сроки, так как риск угрожающих жизни осложнений при этом заболевании очень высокий. Обычно применяются две методики: холецистостомия (чаще как промежуточный вариант у тяжелых больных) и холецистэктомия лапаротомным либо лапароскопическим доступом.
Медикаментозное лечение гнойного холецистита включает в себя голод, инфузионную терапию, обезболивание и мощную антибактериальную терапию. Использовать морфин для обезболивания не рекомендуется, так как он вызывает спазм сфинктера Одди и застой желчи. Часто в схему лечения включают спазмолитики.
Прогноз и профилактика
Прогноз при гнойном холецистите неблагоприятный, так как заболевание развивается стремительно, часто сопровождается угрожающими жизни осложнениями. Смертность при колеблется в пределах 10-50%. Профилактика включает своевременное устранение факторов риска: раннюю диагностику и лечение болезней сердечно-сосудистой системы, гельминтозов и других провоцирующих патологий, адекватную коррекцию состояния тяжелых больных в ОРИТ и пр.
КТ, МРТ, УЗИ признаки акалькулезного холецистита
а) Определение:
• Острое воспаление желчного пузыря, не обусловленное конкрементами
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Сочетание лучевых признаков и клинических данных:
- УЗИ: увеличение желчного пузыря, утолщение его стенки, скопление жидкости возле нее, положительный сонографический симптом Мерфи, отсутствие конкрементов
- Гепатобилиарная сцинтиграфия: отсутствие визуализации желчного пузыря
- Пациент обычно находится в крайне тяжелом состоянии
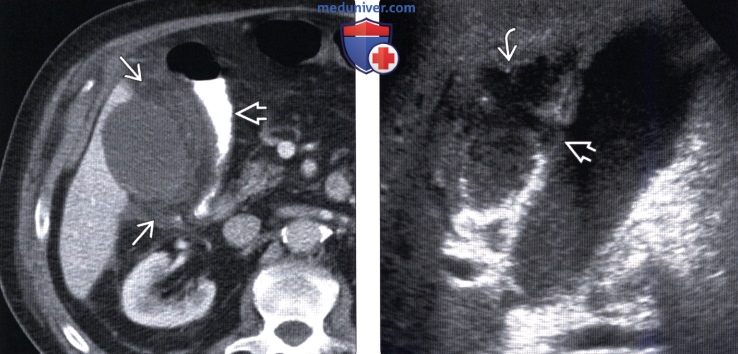
(Слева) На аксиальной КТ с контрастным усилением у пациента, недавно перенесшего инфаркт миокрада, определяется увеличение желчного пузыря, инфильтрация жировой ткани возле него, а также реактивное утолщение стенки расположенных поблизости отделов ободочной кишки. Пациенты, восстанавливающиеся после тяжелых заболеваний, относятся к группе риска по акалькулезному холециститу.
(Справа) На сонограмме у пациента, находящегося в отделении интенсивной терапии, три недели назад получившего травму, определяется увеличение желчного пузыря с наличием сладжа в его просвете, неравномерное утолщение стенки, перфорация стенки на ограниченном участке и комплексное скопление жидкости возле стенки желчного пузыря. Во время операции подтвердился акалькулезный холецистит.
6. Рекомендации по визуализации:
• Лучший диагностический метод:
о Сочетание УЗИ и гепатобилиарной сцинтиграфии:
- УЗИ - как первичный инструмент скрининга, гепатобилиарная сцинтиграфия - как метод исследования пациентов при неоднозначных результатах УЗИ
в) Дифференциальная диагностика акалькулезного холецистита:
1. Острый калькулезный холецистит:
• Лучевые признаки идентичны (кроме наличия конкрементов)
2. Отек стенки желчного пузыря:
• Отек может быть обусловлен множеством различных причин, в т.ч. циррозом печени, застойной сердечной недостаточностью, асцитом, гипоальбуминемией, гепатитом и т.д.
• Неспецифический признак, обнаруживаемый у многих пациентов, нуждающихся в интенсивной терапии, и обусловленный сочетанными заболеваниями
• Для дифференциальной диагностики с акалькулезным холециститом могут понадобиться дополнительные методы визуализации (гепатобилиарная сцинтиграфия) и изучение анамнеза заболевания
3. Рак желчного пузыря:
• Эксцентрическое утолщение желчного пузыря, инвазия прилежащих отделов паренхимы печени, увеличение регионарных лимфатических узлов
4. Холангиопатия при СПИД:
• Утолщение стенки желчного пузыря, возможны также стриктуры желчных протоков
г) Патология:
2. Макроскопические и хирургические особенности:
• Кроме наличия конкрементов какие-либо специфические изменения стенки желчного пузыря, позволяющие различить калькулезный и акалькулезный холецистит, отсутствуют
д) Клинические особенности:
1. Проявления акалькулезного холецистита:
• Наиболее частые признаки/симптомы:
о Боль в правом подреберье, повышение температуры тела, лейкоцитоз (как и при калькулезном холецистите)
о Чаще, чем калькулезный холецистит, проявляется атипичной симптоматикой
• Другие признаки/симптомы:
о Желтуха (около 20%) и желчный пузырь, доступный пальпации, чаще обнаруживаются в случае акалькулезного холецистита
о Легкое повышение уровня АСТ/АЛТ
• Клинический профиль:
о У пациентов в крайне тяжелом состоянии заболевание может протекать скрыто, что приводит к запоздалой диагностике
о У пациентов в более стабильном состоянии проявления схожи с таковыми при калькулезном холецистите
2. Демография:
• Эпидемиология:
о Составляет меньше 10% случаев острого холецистита
о Изначально акалькулезный холецистит был описан у пациентов, находящихся в критическом состоянии; однако может также обнаруживаться и у амбулаторных пациентов, подверженных воздействию факторов риска:
- Согласно данным одного исследования, 77% пациентов (36 из 47) были амбулаторными
о Акалькулезный холецистит составляет 50-70% случаев острого холецистита у детей
3. Течение и прогноз:
• По сравнению с калькулезным холециститом выше риск развития тяжелых осложнений (на 40%), и в целом более высокая летальность
о Риск гангрены составляет приблизительно 50%, риск перфорации около 10%
о Уровень смертности колеблется между 10% и 90%
о Более высокий уровень заболеваемости и смертности частично связан с сопутствующими заболеваниями; он намного ниже у амбулаторных пациентов
• Прогноз зависит от наличия состояний, требующих консервативного или хирургического лечения, а также своевременности диагностики
е) Диагностическая памятка. Следует учесть:
• Необъяснимый сепсис у пациентов с наличием факторов риска крайне подозрителен на акалькулезный холецистит
ж) Список использованной литературы:
1. Atar Е et al: Percutaneous cholecystostomy in critically III patients with acute cholecystitis: complications and late outcome. Clin Radiol. 69(6):e247-52, 2014
2. Knab LM et al: Cholecystitis. Surg Clin North Am. 94(2):455-70, 2014
Читайте также:

