Уход за детьми с лихорадкой при хирургической патологии реферат
Обновлено: 19.04.2024
Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
Скрытая бактериемия у детей с лихорадкой, не имеющих локальных симптомов заболевания, представляет собой серьезную проблему. Частота бактериемии у этих детей является достаточно высокой — от 4 до 10%. Опасны последствия бактериемии, — у 5% больных развивается менингит и у 5% другие тяжелые бактериальные инфекции. Из данных, представленных Baron, однозначно следует, что скрытая бактериемия является реальной проблемой как для врачей поликлиник, так и для врачей клиник и скорой помощи.
Выявить бактериемию можно путем проведения посева крови на стерильность при первом же посещении врача. Повторный вызов такого больного при получении положительных результатов бактериологического исследования крови позволит диагностировать менингит и другие серьезные осложнения значительно раньше, чем при иных условиях. Сразу же начатая терапия предотвращает развитие дополнительных осложнений.
Раннее лечение больных в амбулаторных условиях после получения результатов посева крови, как нам кажется, уменьшает частоту возникновения менингита и других серьезных инфекционных заболеваний, но не сводит ее к нулю.
Иногда бывает, что в споре сторон эмоции и чувства берут верх над тщательным анализом имеющихся данных.
Точно выявить всех больных бактериемией невозможно, хотя некоторые уверяют в обратном. Можно выделить лишь небольшую группу больных, находящихся в тяжелом состоянии, у которых высока вероятность развития бактериемии.
Waskerwitz полагает, что по данным анамнеза и обследования, включая функциональную оценку состояния ребенка по тому, как он ест, пьет, спит, играет, можно выделить небольшую группу детей, которые выглядят настолько хорошо, несмотря на температуру 39,5 °С и выше, что имеют весьма незначительный риск развития бактериемии. Однако в эту группу вошло лишь 25% от общего числа больных, и автор, к сожалению, не привел сведений о средней температуре и ее колебаниях у детей в хорошем состоянии без бактериемии.
Если у всех больных температура тела была ниже 40 °С, то достаточно точный прогноз можно было сделать только по данным измерения температуры тела.
Сводные данные об исходе бессимптомной бактериемии у первоначально не госпитализированных детей (по материалам 9 опубликованных работ)

Тактика врача при первой встрече с ребенком с высокой температурой тела - лихорадкой
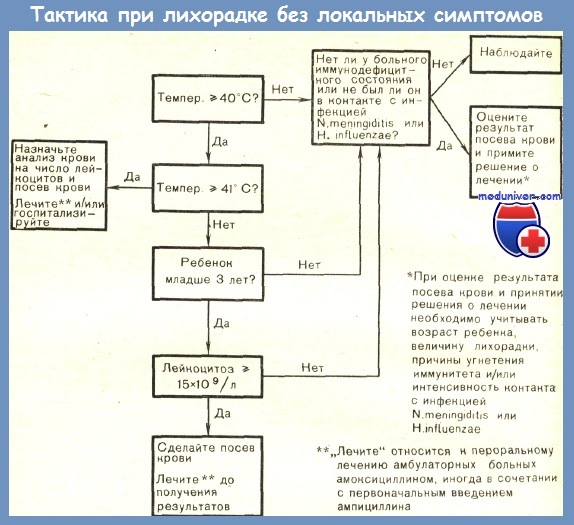
При первой встрече с ребенком с лихорадкой без локальных симптомов в распоряжении врача еще нет, естественно, результатов посева крови на стерильность. Поэтому врач может избрать один из трех тактических вариантов: лечить всех таких больных; не лечить никого из них; лечить выборочно некоторых из них. Каковы же последствия каждого из этих решений?
1. Допустим, врач решил не лечить больных с лихорадкой без локальных симптомов. К чему это может привести? Как уже отмечалось, приблизительно у 4—5% таких детей имеется бактериемия, из них у 5—10% (в зависимости от возраста и величины лихорадки) разовьется бактериальный менингит. В таком же или еще большем проценте случаев возникнут другие тяжелые бактериальные инфекции.
Кроме того, у 50% больных бактериемия будет все еще выявляться при повторном посеве крови через 1—3 дня. Таким образом, из 300 нелеченых больных с лихорадкой неустановленной этиологии бактериальный менингит может развиться у одного ребенка (300х0,05x0,07), а еще у двоих могут возникнуть другие тяжелые инфекционные заболевания. Если считать, что педиатр в среднем каждые 15 дней встречает одного ребенка с лихорадкой без местных симптомов, то за год он встретит приблизительно 25 больных и частота менингита составит один случай в 10 лет!
Этим и объясняется тот факт, что практические врачи недооценивают значение этой проблемы. Судьба 7—8 детей (300х0,05х0,5), у которых бактериемия сохранится при повторном обследовании, пока неясна. Это будет обсуждаться ниже.
2. Допустим, что врач решил лечить антибиотиками всех больных с лихорадкой без локальных симптомов. В этом случае, вероятно, частота менингита и других тяжелых бактериальных инфекций уменьшится вдвое. Но поскольку бактериемия отмечается менее чему 5% больных с лихорадкой, то на каждого ребенка с бактериемией 25—30 детей будут получать антибактериальное лечение без достаточных оснований.
3. Ни одно из этих двух решений не может считаться полностью удовлетворительным. Третье решение заключается в выборочном лечении отобранных по определенным параметрам больных, что позволяет лечить значительно меньшую группу, не упуская в то же время больных бактериемией. Чтобы выделить группу детей (высокого риска, необходимо учитывать 3 основных фактора риска: ранний возраст, высокую температуру тела и увеличение числа лейкоцитов крови.
В отношении возраста, как считает большинство авторов, высокому риску развития скрытой бактериемии подвержены дети первых 6—24 мес жизни. Однако это лишь относительная зависимость. Известно, что для данной возрастной группы характерно развитие пневмококковой бактериемии. Но во многих работах приводятся данные лишь в отношении детей первых двух лет жизни и исключаются дети в возрасте от 1 до 3 мес. Так, Teele, McCarthy и Baron сосредоточили внимание на больных в возрасте от 3—6 до 24 мес, в то время как в других работах четко показано, что распространенность скрытой бактериемии не ограничивается только этими узкими возрастными интервалами.
Например, в одном из исследований McCarthy при наблюдении больных с температурой 40 °С и выше частота скрытой бактериемии была фактически выше (15%) у больных в возрасте от 36 до 48 мес, чем в возрасте от 3 до 18 мес (12%).
Мы постоянно отмечали, что чем выше температура тела, тем больше риск развития бактериемии. Приемлемой, хотя и не бесспорной, пограничной точкой является температура тела 40 °С. Ибо риск развития бактериемии резко возрастает при подъеме температуры выше этого уровня.
Из приведенных выше данных очевидно, что как фактор высокого риска развития бактериемии лейкоцитов 15х10 9 /л представляет собой наиболее подходящий пограничный уровень как с точки зрения чувствительности, так и специфичности.
Использование факторов риска для отбора детей с лихорадкой на лечение
На основании данных Baron, относящихся к детям в возрасте от 3 до 24 мес с лихорадкой без локальных симптомов, мы можем сделать следующие теоретические расчеты. При отборе для лечения детей с температурой тела 40 °С и выше оно будет проводиться у меньшего числа больных и на одного ребенка со скрытой бактериемией придется лишь 17 детей, которым такая терапия не будет показана. При этом будет упущено незначительное число больных с бактериемией (ни одного из 9 в данной серии).
Если к этому условию добавить лейкоцитоз 15х10 9 /л и более, то лечению будет подвергнуто еще меньшее число больных. На одного больного с бактериемией придется только 4 больных, которым терапия не показана.
Однако при этом будет упущен один из 8 больных с бактериемией (12,5%). Между тем при использовании в качестве пограничного уровня таких показателей, как 10 000 полиморфноядерных нейтрофилов или 500 яесегментированных (кольцевых) нейтрофилов, будет упущено 25 и 50% больных с бактериемией соответственно. Теоретические расчеты на основе данных исследования Teele, посвященного детям первых 24 мес жизни с лихорадкой без локальных симптомов, показывают, что применение таких критериев, как температура 39 °С и выше и лейкоцитоз 15х10 9 /л и более, приведет к тому, что необоснованное лечение будет проведено у 8 детей на одного ребенка с бактериемией. При этом будет упущено весьма мало больных с бактериемией.
Выбор пограничных уровней для трех главных факторов риска (возраст, величина, лихорадка, лейкоцитоз) является спорным и остается на усмотрение каждого врача. Принцип, однако, ясен. Чем более строгий пограничный уровень используется, тем меньше будет число больных, подвергшихся необоснованному лечению, но при этом больше будет число пропущенных больных с бактериемией. И, наоборот, чем более неопределенным будет пограничный уровень, тем меньше больных с бактериемией будет упущено, но большее число больных лодвергнется лечению без показаний.
Пока мы должны сказать, что их появление должно вызывать у нас тревогу, а отсутствие не должно успокаивать.
Teele так описал ребенка из группы риска: возраст от 6 до 24 мес, температура тела 39 °С и выше, лейкоцитоз более 15х10 9 /л. По мнению автора, более приемлемы критерии, предложенные Hamrick: возраст до 36 мес, температура тела 40 °С и лейкоцитоз 15х10 9 /л.
Факторы риска в отношении скрытой бактериемии у детей с лихорадкой без локальных симптомов:
- Возраст менее 36 мес
- Температура тела более 40 °С (особенно более 41 °С)
- Лейкоцитоз более 15х10 9 /л (особенно более 20х10 9 /л)
- СОЭ более 30 мм/ч
- Наличие токсической грануляции, вакуолизации полиморфноядерных лейкоцитов, тромбоцитопении
- Предшествующее хроническое заболевание (например, серповидноклеточная анемия, иммунодефицитное состояние, аспления, лечение кортикостероидами)
- Клинические признаки, такие, как отказ от игр, тревожное состояние, вялость, плохой аппетит, нарушение сна
- Контакт с инфекцией N. meningiditis или Н. influenzae
- Фебрильные судороги
Мероприятия в отношении ребенка с лихорадкой из группы высокого риска
Знание факторов риска позволяет врачу выявить группу больных высокого риска. Что же из этого следует? Какие необходимо провести мероприятия? Рациональный алгоритм клинического ведения детей с лихорадкой без очага инфекции представлен на рисунке. Этот алгоритм в известном смысле произволен и представляет собой только общее руководство. Им не следует пользоваться, исключая другие клинические данные, или рассматривать его как единственный способ ведения больного.
По-видимому, производить посевы крови следует у всех детей из группы риска. Это позволяет врачу более точно отобрать детей для повторного обследования и дает возможность отобрать очень маленькую группу больных для госпитализации и интенсивной терапии — только тех, у кого первоначально была выявлена бактериемия и у кого продолжалась лихорадка к моменту получения положительного результата посева крови. Эти вопросы будут обсуждены в следующей статье на сайте.
Teele писал: «. мы считаем, что лечение еще до подтверждения бактериемии оправдано у детей в возрасте от 6 до 24 мес с температурой 39°С я числом лейкоцитов 15х10 9 /л. Он рекомендовал использовать ампициллин, а не пенициллин. По мнению автора, лечение больных высокого риска в амбулаторных условиях ведет к существенному снижению частоты стойкой бактериемии я пиогенных осложнений, особенно менингита; он согласен с тем, что такая терапия является обоснованной.
Использование повышенной СОЭ в качестве независимого показателя в дополнение к лейкоцитозу ведет к увеличению специфичности, но ценой снижения чувствительности. Автор считает, что нет необходимости определять СОЭ при обследовании всех детей с лихорадкой без локальных симптомов, хотя у отдельных детей это следует делать.
Значение других лабораторных показателей в качестве точного порогового критерия ограничено. К ним: относятся токсичекая грануляция, вакуолизация полиморфноядерных лейкоцитов и выраженное увеличение общего числа несегментированных (кольцевых форм) нейтрофилов (более 500) или общего числа полиморфноядерных лейкоцитов (более 10 000). Тромбоцитопения также должна вызывать подозрение на бактериемию или сепсис.
При некоторых хронических заболеваниях, несомненно, существует повышенный риск развития бактериемии. К ним относятся серповидноклеточная анемия, иммунодефицитные состояния, аспления. Больные, получающие кортикостероиды, также входят в группу высокого риска. Повышенная вероятность развития тяжелого инфекционного заболевания, включая бактериемию и менингит, существует у детей раннего возраста и у недавно 'бывших в контакте с инфекцией N. meningiditis или Н. influenzae.
Считается, что повышенный риск бактериемии имеют дети с фебрильньши судорогами в сочетании с лихорадкой неясного происхождения. Однако, по данным McCarthy, частота бактериемии у детей с фебрильньши судорогами очень низка. Если из всех представленных им наблюдений исключить 4 случая септического менингита, то среди 150 больных с лихорадкой и судорогами найдется лишь 2 случая бактериемии (частота 1,3%) и ни одного из 23 больных с лихорадкой без локальных симптомов.
В заключение необходимо отметить, что от социально-экономических условий больного зависит, сможет ли он прийти на прием к врачу для повторного обследования. Это следует учитывать при принятии решения о лабораторном обследовании и (или) лечении ребенка с лихорадкой, хотя эти факторы никак не влияют на риск развития бактериемии. То есть врач должен прибегнуть к немедленному обследованию или лечению больного ребенка, если нет уверенности в его повторном посещении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Основная сущность и классификация лихорадки. Обеспечение терморегуляции в человеческой среде. Особенность повышения температуры тела человека. Характеристика возникновения субъективного чувства озноба. Поступление в организм экзогенных пирогенов.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 22.11.2016 |
| Размер файла | 21,6 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Государственное бюджетное образовательное учреждение среднего профессионального образования
министерства здравоохранения Краснодарского края
Специальность 060501 Сестринское дело
1. ПОНЯТИЕ ЛИХОРАДКИ И ЕЕ ВИДЫ
2. СТАДИИ ЛИХОРАДКИ
Лихорамдка (лат.febris) -- неспецифический типовой патологический процесс, одним из признаков которого является изменение терморегуляции и повышение температуры тела.
В эволюции лихорадка возникла как защитно-приспособительная реакция на инфекцию организма высших животных и человека, поэтому помимо повышения температуры тела при этом процессе наблюдаются и другие явления, характерные для инфекционной патологии.
В прошлом все болезни, сопровождавшиеся подъёмом температуры тела, называли лихорадкой, однако в современном научном понимании лихорадка не является заболеванием. Вместе с тем, в современных названиях ряда нозологических единиц термин лихорадка присутствует, например пятнистая лихорадка Скалистых гор, лихорадка паппатачи, геморрагическая лихорадка Эбола и др.
Суть лихорадки состоит в таком ответе аппарата терморегуляции высших гомойотермных животных и человека на специфические вещества (пирогены), который характеризуется времменным смещением установочной точки температурного гомеостаза на более высокий уровень, при обязательном сохранении самих механизмов терморегуляции, в чём состоит принципиальное отличие лихорадки от гипертермии.
В данной работе мы ознакомимся с понятием лихорадки, рассмотрим механизм развития, стадии лихорадки, а также кратко изучим виды лихорадки и ее диагностику.
1. ПОНЯТИЕ ЛИХОРАДКИ И ЕЕ ВИДЫ
Лихорадка - один из древнейших защитно-приспособительных механизмов организма, возникающий в ответ на действие патогенных раздражителей, главным микробов, обладающих пирогенными свойствами. Лихорадка может возникать и при неинфекционных болезнях в связи с реакцией организма либо на эндотоксины, поступающие в кровь при гибели собственной микрофлоры, либо на эндогенные пирогенны, высвобождаемые при разрушении в первую очередь лейкоцитов, других нормальных и патологически измененных тканей при септическом воспалении, а также при аутоиммунных и обменных нарушениях.
Терморегуляция в человеческом организме обеспечивается терморегулирующим центром, расположенном в гипоталамусе, путем сложной системы контроля над процессами теплопродукции и теплоотдачи. Равновесие между этими двумя процессами, обеспечивающими физиологические колебания температуры тела человека, может быть нарушено различными экзо- или эндогенными факторами (инфекция, интоксикация, опухоль и др.). При этом образующиеся при воспалении пирогены воздействуют прежде всего на активированные лейкоциты, которые синтезируют ИЛ-1 (а также ИЛ-6, ФНО и другие биологически активные вещества), стимулирующий образование ПГЕ2, под влиянием которого изменяется деятельность центра терморегуляции.
На теплопродукцию оказывают влияние эндокринная система (в частности, температура тела повышается при гипертиреозе) и промежуточный мозг (температура тела повышается при энцефалите, кровоизлиянии в желудочки мозга). Повышение температуры тела может временно возникать при нарушении равновесия между процессами теплопродукции и теплоотдачи при нормальном функциональном состоянии центра терморегуляции гипоталамуса.
Предложен ряд классификаций лихорадки.
1.В зависимости от причины возникновения различают инфекционную и неинфекционную лихорадку.
3. По длительности лихорадки: острую - до 15 дней, подострую - 16-45 дней, хроническую - свыше 45 дней.
4. По изменению температуры тела во времени выделяют следующие типы лихорадки:
Постоянная - температура тела обычно высокая (около 39 °С), держится в течение нескольких дней с суточными колебаниями в пределах 1 °С (при крупозной пневмонии, сыпном тифе и др.).
Послабляющая - с суточными колебаниями от 1 до 2 °С, но не достигающая нормального уровня (при гнойных заболеваниях).
Перемежающаяся - чередование через 1-3 дня нормального и гипертермического состояния (характерная для малярии).
Гектическая - значительные (свыше 3 °С) суточные или с интервалами в несколько часов колебания температуры с резким падением и подъемом (при септических состояниях).
Возвратная - с периодами повышения температуры до 39-40 °С и периодами нормальной или субфебрильной температуры (при возвратном тифе).
Волнообразная - с постепенным изо дня в день повышением и таким же постепенным снижением (при лимфогранулематозе, бруцеллезе и др.).
Неправильная лихорадка - без определенной закономерности в суточном колебании (при ревматизме, пневмонии, гриппе, онкологических заболеваниях).
Извращенная лихорадка - утренняя температура выше вечерней (при туберкулезе, вирусных болезнях, сепсисе).
По сочетанию с другими симптомами болезни выделяют следующие формы лихорадки:
Лихорадка - как бы существенное проявление болезни или ее сочетание с такими неспецифическими симптомами, как слабость, потливость, повышенная возбудимость при отсутствии воспалительных острофазовых сдвигов в крови и локальных признаков болезни. В подобных случаях необходимо убедиться в том, что нет симуляции лихорадки, для чего следует, соблюдая такт, измерить в присутствии медицинских работников температуру одновременно в обеих подмышечных ямках и даже в прямой кишке.
Лихорадка сочетается как с выраженными неспецифическими острофазовыми реакциями, так и с органными изменениями невыясненной природы (боль в животе, гепатомегалия, артралгия и др.). Варианты сочетания органных изменений могут быть самыми различными, при этом не всегда связанными единым механизмом развития. В этих случаях для установления природы патологического процесса следует прибегнуть к более информативным лабораторным, функционально-морфологическим и инструментальным методам исследования.
В схему первичного обследования больного с лихорадкой включаются такие общепринятые методы лабораторно-инструментальной диагностики, как общий анализ крови, мочи, рентгенологическое исследование грудной клетки, ЭКГ и Эхо КГ. При их низкой информативности и в зависимости от клинических проявлений заболевания применяют более сложные методы лабораторной диагностики (микробиологические, серологические, эндоскопические с биопсией, КТ, артериография и др.). Кстати, в структуре лихорадки неясного генеза 5-7 % приходится на так называемую лекарственную лихорадку. Поэтому, если нет явных признаков острого живота, бактериального сепсиса или эндокардита, то на период обследования целесообразно воздержаться от применения антибактериальных и иных препаратов, которым свойственно вызывать пирогенную реакцию.
Многообразие нозологических форм, длительно проявляющихся гипертермией, затрудняют формулировку надежных принципов дифференциальной диагностики. Принимая во внимание распространенность болезней с выраженной лихорадкой, рекомендуется дифференциально-диагностический поиск сосредоточить прежде всего на трех группах заболеваний: инфекции, новообразования и диффузные болезни соединительной ткани, на долю которых приходится 90 % всех случаев лихорадки неясного происхождения.
2. СТАДИИ ЛИХОРАДКИ
В своём развитии лихорадка всегда проходит 3 стадии. На первой стадии температура повышается (stadia incrementi), на второй -- удерживается некоторое время на повышенном уровне (stadia fastigi или acme), а на третьей-- снижается до исходной (stadia decrementi).
Подъём температуры связан с перестройкой терморегуляции таким образом, что теплопродукция начинает превышать теплоотдачу. Причём у взрослых людей наибольшее значение имеет именно ограничение теплоотдачи, а не увеличение теплопродукции. Это значительно экономнее для организма, так как не требует увеличения энергозатрат. Кроме того, данный механизм обеспечивает большую скорость разогревания тела. У новорождённых детей, наоборот, на первый план выходит повышение теплопродукции.
Возникновение субъективного чувства озноба напрямую связано с уменьшением температуры кожи и раздражением кожных холодовых терморецепторов, сигнал с которых поступают в гипоталамус, который является интегративным центром терморегуляции. Далее гипоталамус сигнализирует о ситуации в кору, где и формируется соответствующее поведение: принятие соответствующей позы, укутывание. Снижением температуры кожи и объясняется мышечная дрожь, которая вызывается активацией центра дрожи, локализованного в среднем и продолговатом мозге. лихорадка терморегуляция озноб пироген
За счёт активации обмена веществ в мышцах увеличивается теплопродукция (сократительный термогенез). Одновременно усиливается и несократительный термогенез в таких внутренних органах как мозг, печень, лёгкие.
Удержание температуры начинается по достижении установочной точки и может быть кратким (часы, дни) или длительным (недели). При этом теплопродукция и теплоотдача уравновешивают друг друга, и дальнейшего повышения температуры не происходит, терморегуляция происходит по механизмам, аналогичным норме. Кожные сосуды при этом расширяются, уходит бледность, и кожа становится горячей на ощупь, а дрожь и озноб исчезают. Человек при этом испытывает чувство жара. При этом сохраняются суточные колебания температуры, однако их амплитуда резко превышает нормальную.
В зависимости от выраженности подъёма температуры во вторую стадию лихорадку подразделяют на субфебрильную (до 38°C), слабую (до 38,5 °C), умеренную(фебрильная) (до 39°C), высокую (пиретическая) (до 41°C) и чрезмерную (гиперпиретическая) (свыше 41 °C). Гиперпиретическая лихорадка опасна для жизни, особенно у детей.
Падение температуры может быть постепенным или резким. Стадия снижения температуры начинается после исчерпания запаса экзогенных пирогенов или прекращения образования эндогенных пирогенов под действием внутренних (естественных) или экзогенных (лекарственных) антипиретических факторов. После прекращения действия пирогенов на центр терморегуляции установочная точка опускается на нормальный уровень, и температура начинает восприниматься гипоталамусом как повышенная. Это приводит к расширению кожных сосудов и избыточное теперь для организма тепло выводится. Происходит обильное потоотделение, усиливается диурез и перспирация. Теплоотдача на данной стадии резко превышает теплопродукцию.
В данной работе мы рассмотрели виды лихорадки, ознакомились с ее понятием.Итак, подведем итоги пройденного материала.
Лихорамдка (febris, pyrexia) - типовая терморегуляторная защитно-приспособительная реакция организма на воздействие пирогенных веществ, выражающаяся временной перестройкой теплообмена на поддержание более высокого, чем в норме, теплосодержания и температуры тела.
В основе лихорадки лежит своеобразная реакция гипоталамических центров терморегуляции при различных заболеваниях на действие пирогенных веществ (пирогенов). Поступление в организм экзогенных (например, бактериальных) пирогенов вызывает появление в крови вторичных (эндогенных) пирогенных веществ, отличающихся от бактериальных термостабильностью. Эндогенные пирогены образуются в организме гранулоцитами и макрофагами при контакте их с бактериальными пирогенами или продуктами асептического воспаления.
2. А.И. Грицюк "Неотложные состояния в клинике внутренних болезней". Киев, "Здоровье" 2008.
3. В.И. Маколкин "Сестринское дело в терапии". Москва, "АНМИ" 2002.
Подобные документы
Общая характеристика острых лихорадочных заболеваний вирусной этиологии. Лихорадки неинфекционного генеза, возникающие за счет эндогенных пирогенов, накопления токсинов, нарушений терморегуляции. Отравления и укусы насекомых как источник лихорадки.
презентация [2,1 M], добавлен 26.04.2019
Особенности терморегуляции у детей и формирование суточных ритмов температуры тела. Лихорадка как защитно-приспособительная реакция организма при воздействии постоянных раздражителей. Виды гипертермического синдрома. Клиническая картина лихорадки.
презентация [1,4 M], добавлен 05.06.2014
Лихорадка – определение, этиология, биологическое значение. Пирогенные вещества, их природа и источники образования. Гипертермия: этиология, отличия от лихорадки. Центр терморегуляции в гипоталамусе. Типы лихорадки по степени подъёма температуры.
реферат [13,4 K], добавлен 13.04.2009
Понятие, характеристика и типы лихорадки. Ключевые симптомы лихорадки, основные причины повышения температуры. Заболевания терапевтического и хирургического профилей, сопровождающиеся лихорадкой. Инфекционные заболевания, сопровождающиеся лихорадкой.
презентация [2,0 M], добавлен 11.02.2014
Человек как гомойотермный организм. Понятие пойкилотермных и гомойотермных организмов. Температура тела человека. Общая характеристика механизма терморегуляции организма. Температурные рецепторы человека. Сущность температурной адаптации тела человека.
Что такое лихорадка у детей? Уход за ребёнком с высокой температурой
Лихорадка - это значительное повышение температуры тела человека. Нормальная температура тела находится в пределах от 36С до 37,8С. Нет чёткой цифры, указывающей на нормальность температуры, каждому человеку присуща индивидуальная нормальная температура тела. В течение дня температура может меняться вполне естественным образом на один с половиной градус вверх или вниз. В целом о повышении температуры тела можно говорить, если температура в подмышечной впадине составляет:
- Более 37С ранним утром;
- Более 38,5С к концу второй половины дня.
Родителям лучше знать нормальную температуру ребёнка. Измерьте температуру малыша (в спокойном состоянии) утром и вечером, среднее значение и есть нормальная температура.
Высокая температура - это не заболевание, а симптом, означающий, что в организме идёт воспалительный процесс, а защитная система организма борется с инфекцией. В принципе, повышение температуры тела не опасно для детей, но очень резкое может вызвать фебрильные судороги. Но высокая температура доставляет малышам дополнительный дискомфорт и делает их капризными и раздражительными.
Прекрасно помню свои ощущения, когда у моего сына в первый раз подскочила температура (малышу было восемь месяцев) - у меня едва не случилась истерика. Конечно, в любом возрасте вашего ребёнка вы будете беспокоиться из-за высокой температуры. Но, чтобы избежать паники, существуют основные правила, которые помогут вам определиться со степенью тревоги.
Ориентируйтесь на общее состояние малыша. Не всегда верно, что высокая температура - признак серьёзного заболевания. Беспокойство должны вызывать не показания термометра, а то, в какой степени болезненно ведёт себя ребёнок. При использовании жаропонижающих лекарств должно наступать облегчение, если же ребёнок чувствует себя всё так же плохо и при понижении температуры - это тревожный знак.

Как началось повышение температуры. Внезапное повышение температуры обычно присуще вирусным заболеваниям и не так уж опасно. Особенно, если малыш выглядит не очень больным. Гораздо опаснее постепенное, но постоянное повышение температуры, при котором малыш чувствует себя всё хуже.
Как ведёт себя температура. Следует обратить внимание на тенденции в изменении температуры. Если в течение трёх дней имеется положительная тенденция (было 39С, а теперь 37,5С) и ребёнок чувствует себя лучше, особо беспокоиться не стоит.
Возраст ребёнка. Высокая температура у малыша трёхмесячного гораздо опаснее, чем у малыша трёхлетнего. О любом же повышении температуры у младенца возрастом до трёх месяцев следует сообщить педиатру.

Для того чтобы не паниковать, вы должны на уровне рефлекса знать, что делать. Вам необходимо задействовать в организме ребёнка два механизма (обязательно оба!): снизить выработку тепла и повысить теплоотдачу. Итак, действуем:
1. Дайте малышу жаропонижающее средство. Для детей разрешены средства на основе ибупрофена и парацетомола. Дозировка и частота приёма соответсвенно возрасту ребёнка в инструкции. Если в течение часа не помогло одно действующее вещество, можно дать другое.
2. Выпустите жар:
- Оденьте ребёнка соответственно температуре воздуха в помещении (не нужно вместе с бабушкой укутывать малыша, которому и без того жарко);
- Обеспечьте прохладный влажный воздух в комнате. Детям с температурой можно гулять - свежий воздух только на пользу;
- Обильно поите (высокая температура может вызвать обезвоживание организма);
- Не пытайтесь накормить ребёнка, который есть не хочет. Сладкие напитки (сок, компот, тёплый чай), сочные фрукты и леденцы и ваш малыш вовсе не умрёт с голоду за два-три дня.
Возможно, в первые два года жизни малыша вы проведёте гораздо больше времени, борясь с высокой температурой, чем с какими-то другими проблемами. Главное, не впадать в панику. Ваша интуиция зачастую полезнее скорой помощи, а поцелуй - лучше всякого термометра.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лихорадка у детей при острых неинфекционных заболеваниях - варианты
Аллергические болезни и гиперчувствительность, лекарственная непереносимость, отравления, тромбофлебит, криз при серповидноклеточной анемии — вот несколько примеров острой лихорадки, вызванной неинфекционными причинами.
Неинфекционные заболевания, являющиеся причиной острой лихорадки
а) Неврологические причины лихорадки у детей:
Внутричерепная травма (или кровоизлияние)
Церебральный тромбоз
Тромбоз пещеристого синуса
б) Интраабдоминальные причины лихорадки у детей:
Кишечная непроходимость
Инвагинация
Заворот кишок
Аппендицит
Перитонит
Холецистит
Панкреатит
Токсико-химический гепатит
в) Легочные причины лихорадки у детей:
Аспирационная пневмония (вызванная химическими веществами)
Аллергический пневмонит
Эмболия или инфаркт легкого
г) Гиперчувствительность как причина лихорадки у детей:
Лекарственная лихорадка
Эритема многоформная
Синдром Стивенса — Джонсона
Сывороточная болезнь
д) Гематологические причины лихорадки у детей:
Трансфузионная реакция
Острый гемолиз
Криз серповидноклеточной анемии
е) Отравления и укусы насекомых как причина лихорадки у детей:
- Отравления:
ацетилсалициловой кислотой
атропином
фосфорорганическими веществами
солью
соланином
углеводородами
трициклическими антидепрессантами
ж) Неясной этиологии лихорадки у детей:
Острая ревматическая лихорадка
Гемолитико-уремический синдром
Анафилактоидная пурпура (синдром Геноха — Шенлейна)
Синдром лимфатических узлов со слизистокожными изменениями
Детский кортикальный гиперостоз
Посткардиотомический синдром
з) Тепловые заболевания как причина лихорадки у детей:
Тепловой удар
Злокачественная гипертермия
Дегидратация
и) Прочие причины лихорадки у детей:
Обширная травма
Ожоги
Тромбофлебит
Острая ревматическая лихорадка и острый гломерулонефрит являются негнойными отдаленными последствиями бактериальной инфекции. Примером острых лихорадочных заболеваний невыясненной этиологии являются синдром лимфатических узлов со слизисто-кожными изменениями и васкулит Геноха—Шенлейна.
Дегидратация и тепловой удар могут вызвать резкое повышение температуры тела, которое не представляет собой лихорадку в строгом смысле слова, но иногда проявляется как острый приступ лихорадки.
К важным причинам лихорадки относятся хирургические заболевания, особенно в брюшной полости, такие, как аппендицит, перекрут или разрыв кисты яичника, инвагинация, кишечная непроходимость. Особую бдительность в отношении лихорадки, связанной с такими внутрибрюшными неинфекционными заболеваниями, врач должен проявлять у детей раннего возраста.
Эти заболевания представляют большую опасность для жизни, чем многие инфекции, и требуют срочного лечения. Известно, что дети младшего возраста не могут точно указать локализацию клинических симптомов и словами описать свои ощущения. Так, причиной заболевания, протекающего по типу вирусной инфекции, которая сопровождается рвотой, на самом деле может быть инвагинация или заворот кишок.
Лихорадку можно также наблюдать при травме. Тесная связь лихорадки с ожогами, даже при отсутствии инфекции, настолько хорошо известна, что не требует особых пояснений. Температура может повышаться и при менее серьезных повреждениях тканей.
В одном из наблюдений лихорадка отмечалась у 36 из 78 ранее здоровых детей при переломе бедра. Хотя в среднем лихорадка появилась через 5 сут после травмы, у некоторых детей она возникла уже в первые сутки и у 8 больных — на вторые сутки. Лихорадкой авторы считали повышение температуры выше 38°С, причем учитывали только тех больных, у которых нельзя было найти другой причины лихорадки.
В 15 случаях температура была выше 38,5 °С и в 4 — выше 39 °С. Illingworth также признает, что травма может быть причиной лихорадки у детей. По мнению Atkins, лихорадка, развивающаяся при раздавливании пли переломах крупных костей, обусловлена воспалительной реакцией организма на тканевое повреждение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

