Укажите основные звенья патогенеза бешенства
Обновлено: 23.04.2024
Бешенство — острая зоонозная вирусная инфекция, протекающая с развитием тяжёлого прогрессирующего поражения ЦНС (энцефаломиелит) с летальным исходом. Заболеваемость: 0,01 на 100 000 населения в 2001 г.
Этиология • Возбудитель — нейротропный вирус семейства Rhabdoviridae, рода Lyssavirus, содержит РНК • Варианты вируса: •• Уличный (дикий), циркулирующий в естественных условиях среди животных •• Фиксированный, используемый для получения антирабических вакцин (непатогенный) • Репликация вируса происходит в нейронах продолговатого мозга, гиппокампа, поясничной части спинного мозга; сопровождается образованием специфических эозинофильных включений — телец Бабеша–Негри (фиксированный вирус телец Бабеша–Негри не образует) • Вирус неустойчив во внешней среде, быстро погибает при кипячении и под действием различных дезинфицирующих средств; тем не менее при низких температурах способен сохраняться длительное время.
Эпидемиология. Бешенство — зоонозная инфекция. Основные резервуары вируса и источники инфекции — больные плотоядные дикие и домашние животные: лисицы (наиболее значимый резервуар), волки, енотовидные собаки, шакалы, собаки, кошки. Заражение человека происходит при укусе или попадании слюны бешеного животного на повреждённую кожу. От человека человеку вирус не передаётся. Наиболее опасны укусы области головы, шеи и кистей рук. Восприимчивость к бешенству не всеобщая, и частота развития заболевания определяется зоной укуса бешеным животным: при укусах в лицо бешенство возникает в 90% случаев, при укусах в кисть — 63%, при укусах в проксимальные отделы конечностей — 23%.
Клиническая картина и диагностика
• Анамнез: укус или попадание слюны бешеного животного на повреждённую кожу; сведения о судьбе животного (погибло, находится под ветеринарным наблюдением, скрылось) увеличивают диагностическую значимость.
• Периоды развития заболевания •• Инкубационный период (от 10 дней до 1 года); значительная вариабельность этого периода определяется следующими факторами: локализацией укуса (наиболее короткий — при укусах в голову, кисти рук), возрастом укушенного (у детей период короче, чем у взрослых), размером и глубиной раны •• Начальный (продромальный) период: продолжительность — 1–3 дня •• Период разгара (возбуждения): продолжительность — 2–3 дня •• Паралитический период: продолжительность — 1–3 дня • Общая продолжительность болезни — 4–7 дней, в редких случаях — 2 нед и более.
• Клинические симптомы •• В продромальном периоде болезни первые признаки обнаруживаются в месте укуса: рубец вновь припухает, краснеет, появляются зуд, боли по ходу нервов, ближайших к месту укуса. Отмечают общее недомогание, субфебрильную температуру тела, нарушения сна •• Период разгара болезни ••• Приступы гидрофобии, протекающие с болезненными судорожными сокращениями мышц глотки и гортани, шумным дыханием, иногда остановкой дыхания при попытке пить, а в дальнейшем при виде или звуке льющейся воды, словесном упоминании о ней. Приступы могут быть спровоцированы движением воздуха (аэрофобия), ярким светом (фотофобия), громким звуком (акустофобия) ••• Вид больного во время приступа: он с криком откидывает назад голову и туловище, выбрасывает вперёд дрожащие руки, отталкивает сосуд с водой; развивается инспираторная одышка (больной со свистом вдыхает воздух). Приступы длятся несколько секунд, после чего спазмы мышц проходят ••• Приступы психомоторного возбуждения: больные становятся агрессивными, кричат и мечутся, ломают мебель, проявляя нечеловеческую силу; возможно развитие слуховых и зрительных галлюцинаций; отмечают повышенное потоотделение, обильную саливацию; больной не может проглотить слюну и постоянно её сплёвывает ••• Вегетативные расстройства: мидриаз, тахикардия, артериальная гипертензия ••• Повышение температуры тела •• Паралитический период ••• Успокоение: исчезают страх, тревожно-тоскливое состояние, приступы гидрофобии, возникает надежда на выздоровление (зловещее успокоение) ••• Параличи конечностей и поражение черепных нервов различной локализации ••• Повышение температуры тела выше 40 °С ••• Вегетативные расстройства: потливость, артериальная гипотензия, брадикардия и т.п.
• Смерть наступает от остановки сердца или паралича дыхательного центра.
Методы исследования. Лабораторное подтверждение диагноза возможно только посмертно на основании следующих методов: • Обнаружение телец Бабеша–Негри в клетках аммонового рога • Обнаружение Аг вируса бешенства в клетках с помощью иммунофлюоресцентного анализа и ИФА • Постановка биологической пробы с заражением новорождённых мышей или сирийских хомяков вирусом из слюны больных, взвеси мозговой ткани или подчелюстных желёз • Принципиально возможно при жизни больного выделение вируса из слюны или спинномозговой жидкости, а также постановка реакции флюоресцирующих АТ на отпечатках с роговицы или биоптатах кожи, однако в клинической практике это трудновыполнимо, и диагноз основывают на клинических проявлениях заболевания.
Дифференциальная диагностика • Столбняк • Отравление атропином • Диссоциативные расстройства • Вирусные энцефалиты.
Лечение. Специфическая терапия отсутствует. Проводят симптоматическое и поддерживающее лечение (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и др.).
Профилактика • Борьба с источником инфекции (соблюдение правил содержания кошек и собак, предупреждение бродяжничества среди них, профилактическая вакцинация домашних животных против бешенства, контроль за популяцией диких животных) • При укусе подозрительным животным необходимо немедленно оказать помощь пострадавшему. Следует обильно промыть рану и места, омоченные слюной животного, струёй воды с мылом, обработать края раны йодной настойкой, наложить стерильную повязку, края раны в течение первых трёх дней не иссекают и не зашивают (за исключением жизненно опасных); необходимо обеспечить проведение иммунизации против бешенства • Для активной иммунопрофилактики применяют сухую инактивированную культуральную антирабическую вакцину РАБИВАК-Внуково-32, сухую инактивированную концентрированную очищенную культуральную антирабическую вакцину и антирабический иммуноглобулин •• Подробные схемы лечебно-профилактической иммунизации для каждой вакцины учитывать тяжесть укуса и характер контакта с животными (ослюнение, осаднение и др.), данные о животном и др. Вакцинация эффективна лишь при начале курса не позднее 14-го дня от момента укуса •• Прививки проводят по безусловным (при укусах явно бешеных животных, при отсутствии сведений об укусившем животном) и условным (при укусе животным без признаков бешенства и при возможности наблюдать за ним в течение 10 дней) показаниям •• При подозрении на короткий инкубационный период (обширные поражения мягких тканей, локализация укуса, близкая к головному мозгу) проводят активно-пассивную защиту пострадавшего: помимо вакцины вводят и антирабический иммуноглобулин. Продолжительность напряжённого поствакцинального иммунитета — 1 год.
МКБ-10 • A82 Бешенство • Z20.3 Контакт с больным или возможность заражения бешенством • Z24.2 Необходимость иммунизации против бешенства
Код вставки на сайт
Бешенство — острая зоонозная вирусная инфекция, протекающая с развитием тяжёлого прогрессирующего поражения ЦНС (энцефаломиелит) с летальным исходом. Заболеваемость: 0,01 на 100 000 населения в 2001 г.
Этиология • Возбудитель — нейротропный вирус семейства Rhabdoviridae, рода Lyssavirus, содержит РНК • Варианты вируса: •• Уличный (дикий), циркулирующий в естественных условиях среди животных •• Фиксированный, используемый для получения антирабических вакцин (непатогенный) • Репликация вируса происходит в нейронах продолговатого мозга, гиппокампа, поясничной части спинного мозга; сопровождается образованием специфических эозинофильных включений — телец Бабеша–Негри (фиксированный вирус телец Бабеша–Негри не образует) • Вирус неустойчив во внешней среде, быстро погибает при кипячении и под действием различных дезинфицирующих средств; тем не менее при низких температурах способен сохраняться длительное время.
Эпидемиология. Бешенство — зоонозная инфекция. Основные резервуары вируса и источники инфекции — больные плотоядные дикие и домашние животные: лисицы (наиболее значимый резервуар), волки, енотовидные собаки, шакалы, собаки, кошки. Заражение человека происходит при укусе или попадании слюны бешеного животного на повреждённую кожу. От человека человеку вирус не передаётся. Наиболее опасны укусы области головы, шеи и кистей рук. Восприимчивость к бешенству не всеобщая, и частота развития заболевания определяется зоной укуса бешеным животным: при укусах в лицо бешенство возникает в 90% случаев, при укусах в кисть — 63%, при укусах в проксимальные отделы конечностей — 23%.
Клиническая картина и диагностика
• Анамнез: укус или попадание слюны бешеного животного на повреждённую кожу; сведения о судьбе животного (погибло, находится под ветеринарным наблюдением, скрылось) увеличивают диагностическую значимость.
• Периоды развития заболевания •• Инкубационный период (от 10 дней до 1 года); значительная вариабельность этого периода определяется следующими факторами: локализацией укуса (наиболее короткий — при укусах в голову, кисти рук), возрастом укушенного (у детей период короче, чем у взрослых), размером и глубиной раны •• Начальный (продромальный) период: продолжительность — 1–3 дня •• Период разгара (возбуждения): продолжительность — 2–3 дня •• Паралитический период: продолжительность — 1–3 дня • Общая продолжительность болезни — 4–7 дней, в редких случаях — 2 нед и более.
• Клинические симптомы •• В продромальном периоде болезни первые признаки обнаруживаются в месте укуса: рубец вновь припухает, краснеет, появляются зуд, боли по ходу нервов, ближайших к месту укуса. Отмечают общее недомогание, субфебрильную температуру тела, нарушения сна •• Период разгара болезни ••• Приступы гидрофобии, протекающие с болезненными судорожными сокращениями мышц глотки и гортани, шумным дыханием, иногда остановкой дыхания при попытке пить, а в дальнейшем при виде или звуке льющейся воды, словесном упоминании о ней. Приступы могут быть спровоцированы движением воздуха (аэрофобия), ярким светом (фотофобия), громким звуком (акустофобия) ••• Вид больного во время приступа: он с криком откидывает назад голову и туловище, выбрасывает вперёд дрожащие руки, отталкивает сосуд с водой; развивается инспираторная одышка (больной со свистом вдыхает воздух). Приступы длятся несколько секунд, после чего спазмы мышц проходят ••• Приступы психомоторного возбуждения: больные становятся агрессивными, кричат и мечутся, ломают мебель, проявляя нечеловеческую силу; возможно развитие слуховых и зрительных галлюцинаций; отмечают повышенное потоотделение, обильную саливацию; больной не может проглотить слюну и постоянно её сплёвывает ••• Вегетативные расстройства: мидриаз, тахикардия, артериальная гипертензия ••• Повышение температуры тела •• Паралитический период ••• Успокоение: исчезают страх, тревожно-тоскливое состояние, приступы гидрофобии, возникает надежда на выздоровление (зловещее успокоение) ••• Параличи конечностей и поражение черепных нервов различной локализации ••• Повышение температуры тела выше 40 °С ••• Вегетативные расстройства: потливость, артериальная гипотензия, брадикардия и т.п.
• Смерть наступает от остановки сердца или паралича дыхательного центра.
Методы исследования. Лабораторное подтверждение диагноза возможно только посмертно на основании следующих методов: • Обнаружение телец Бабеша–Негри в клетках аммонового рога • Обнаружение Аг вируса бешенства в клетках с помощью иммунофлюоресцентного анализа и ИФА • Постановка биологической пробы с заражением новорождённых мышей или сирийских хомяков вирусом из слюны больных, взвеси мозговой ткани или подчелюстных желёз • Принципиально возможно при жизни больного выделение вируса из слюны или спинномозговой жидкости, а также постановка реакции флюоресцирующих АТ на отпечатках с роговицы или биоптатах кожи, однако в клинической практике это трудновыполнимо, и диагноз основывают на клинических проявлениях заболевания.
Дифференциальная диагностика • Столбняк • Отравление атропином • Диссоциативные расстройства • Вирусные энцефалиты.
Лечение. Специфическая терапия отсутствует. Проводят симптоматическое и поддерживающее лечение (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и др.).
Профилактика • Борьба с источником инфекции (соблюдение правил содержания кошек и собак, предупреждение бродяжничества среди них, профилактическая вакцинация домашних животных против бешенства, контроль за популяцией диких животных) • При укусе подозрительным животным необходимо немедленно оказать помощь пострадавшему. Следует обильно промыть рану и места, омоченные слюной животного, струёй воды с мылом, обработать края раны йодной настойкой, наложить стерильную повязку, края раны в течение первых трёх дней не иссекают и не зашивают (за исключением жизненно опасных); необходимо обеспечить проведение иммунизации против бешенства • Для активной иммунопрофилактики применяют сухую инактивированную культуральную антирабическую вакцину РАБИВАК-Внуково-32, сухую инактивированную концентрированную очищенную культуральную антирабическую вакцину и антирабический иммуноглобулин •• Подробные схемы лечебно-профилактической иммунизации для каждой вакцины учитывать тяжесть укуса и характер контакта с животными (ослюнение, осаднение и др.), данные о животном и др. Вакцинация эффективна лишь при начале курса не позднее 14-го дня от момента укуса •• Прививки проводят по безусловным (при укусах явно бешеных животных, при отсутствии сведений об укусившем животном) и условным (при укусе животным без признаков бешенства и при возможности наблюдать за ним в течение 10 дней) показаниям •• При подозрении на короткий инкубационный период (обширные поражения мягких тканей, локализация укуса, близкая к головному мозгу) проводят активно-пассивную защиту пострадавшего: помимо вакцины вводят и антирабический иммуноглобулин. Продолжительность напряжённого поствакцинального иммунитета — 1 год.
МКБ-10 • A82 Бешенство • Z20.3 Контакт с больным или возможность заражения бешенством • Z24.2 Необходимость иммунизации против бешенства
Бешенство. Возбудитель и эпидемиология бешенства
В XVI веке G. Fracastoro предположил, что бешенство вызывается живым организмом. В России Д.С. Самойлович (1780) указал на инфекционную природу заболевания. В 1801 г. Zinke экспериментально доказал заразительность слюны бешеного животного.
До XVII века вспышки бешенства отмечались преимущественно среди диких животных. В течение XVIII и XIX веков эпизоотии бешенства у собак были отмечены почти во всех странах Европы, Америки, Азии и Африки.
Выдающимся открытием XIX века явились работы L. Pasteur и его сотрудников, впервые предположивших, что заболевание бешенством вызывается особым возбудителем, который нельзя увидеть в обычный микроскоп. В лаборатории L. Pasteur был использован метод субдурального заражения кроликов взвесью мозга бешеного животного. В 1884 г. L. Pasteur была получена вакцина против бешенства, которая в 1885 г. впервые была успешно применена для лечения 9-летнего ребенка с тяжелыми укусами бешеной собаки. Открытие L. Pasteur быстро стало известно всему миру В различных странах были организованы пастеровские станции, где проводились прививки против бешенства. В последующем были достигнуты успехи в предупреждении бешенства, связанные с разработкой новой вакцины с использованием культур диплоидных клеток, имеющей существенные преимущества по сравнению со старой мозговой вакциной. В 1887 г. V. Babec и независимо от него в 1903 г. A. Negri описали специфические цитоплазматические включения в нервных клетках умерших от бешенства, что нашло применение в посмертной лабораторной диагностике заболеваний у людей и животных. В 1903 г. P. Remblinger доказал вирусную природу бешенства.
К началу XX века в ряде стран Европы (Англия, скандинавские страны, Швейцария) бешенство не регистрировалось, что было результатом успешных профилактических мероприятий. Однако в период двух мировых войн и после них заболеваемость этой инфекцией вновь повсеместно выросла.
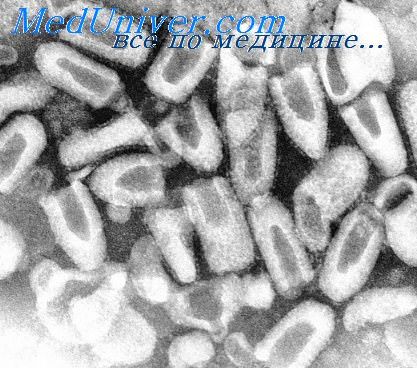
Возбудитель — Rabies virus относится к семейству Rhabdovindae, роду Lyssavirus, включающему еще 6 родственных вирусов, выделенных от летучих мышей и других животных в различных регионах мира (Lagos bat, Mokola virus, Duvenhage virus, European bat virus, Australian bat virus). Rabies virus — крупный, содержит однонитчатую РНК, имеет два антигена. S — общий для всех рабдовирусов и V — поверхностный, ответственный за формирование иммунитета.
Rabies virus термолабилен, разрушается при температуре 60 °С через 5-10 мин, при кипячении - через 2 мин, но устойчив к низким температурам. Инактивируется дезинфицирующими растворами кислот и щелочей, относительно устойчив к фенолу и йоду. Вирус реплицируется на многих клегочных культурах, но утрачивает при этом цитопатогенность. Бешенство — зоонозная инфекция, к которой восприимчивы все виды диких и домашних животных и человек, В эпизоотологии инфекции различают природный и антропоургический тип бешенства. Основным резервуаром вируса в природе являются хищники из семейства собачьих и другие плотоядные животные — волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст койот, а также лету. чие мыши Из организма больных животных вирус выделяется со слюной
Распределение природных очагов бешенства связано с природно-географическими условиями В экономически развитых странах основным источником инфекции вместо волков стали лисы — многочисленные и повсеместно распространенные хищники В тропических, субтропических регионах, на юге Азии и севере Африки источниками бешенства служат шакалы и дикие собаки На Американском континенте огромный ущерб скотоводству наносят эпизоотии бешенства среди летучих мышей-вампиров и насекомоядных летучих мышей В антропоургических очагах бешенство повсеместно поддерживается больными собаками и кошками
Прямой контактный механизм передачи инфекции осуществляется через укус и/или ослюнение поврежденных наружных кожных покровов или слизистых оболочек В лабораторных условиях, при посещении пещер, населенных летучими мышами, возможен аэрозольный механизм заражения Обсуждается возможность алиментарной, трансплацентарной передачи возбудителя но эти пути не имеют существенного значения
Больной человек в естественных условиях эпидемиологического значения не имеет. Вместе с тем доказано наличие вируса в слюне больного бешенством человека и чрезвычайно редко возможно заражение вследствие укуса или ослюнения больным бешенством человеком
Человек восприимчив к бешенству в любом возрасте, однако чаще болеют дети. Частота развития заболевания после контакта с больным животным зависит от локализации укуса и тяжести травмы Максимален риск заболевания при укусе в лицо, кисти и пальцы рук, множественных укусах
Бешенство встречается на всех континентах, кроме Австралии и Антарктиды. В конце XX века бешенство регистрировалось в 106 странах мира В среднем в год на 1000 случаев заболевания животных приходится 27,7 случаев бешенства у людей. Среди животных инфекция преобладает в Америке и Европе, что не совпадает с мировым распределением заболеваемости людей. Более половины общего числа заболеваний бешенством людей регистрируется в Азии, по 25% приходится на Америку и Африку и лишь 1% случаев всех заболеваний отмечается в Европе.
На уровень заболеваемости в развивающихся странах оказывает влияние отсутствие организованной системы борьбы с бешенством. В мире ежегодно умирает от бешенства более 50 тыс человек.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бешенство. Вирус бешенства. Свойства возбудителя бешенства. Эпидемиология бешенства.
Бешенство — острая инфекция ЦНС, сопровождающаяся дегенерацией нейронов головного и спинного мозга; летальность при этом заболевании достигает 100%.
Победа над бешенством в результате его профилактики связана с именами Пастёра, Ру и Шамберлана.
Возбудитель бешенства включён в род Lyssavirus семейства Rhabdoviridae. Зрелые вирионы вируса бешенства имеют пулевидную форму и размер 75x180 им; один конец закруглён, другой плоский.
Геном вируса бешенства образует однонитевая несегментированная молекула -РНК. Сердцевина вириона вируса бешенства симметрично закручена внутри оболочки по продольной оси частицы.
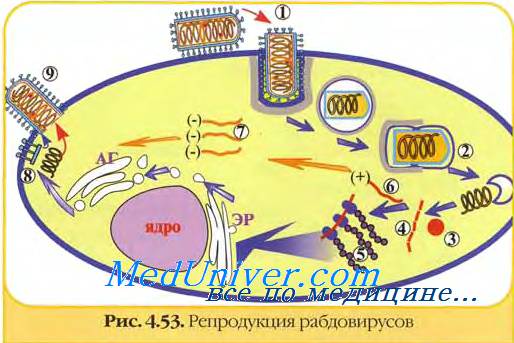
Репродукция вируса бешенства реализуется в цитоплазме клетки. Вирус бешенства малоустойчив во внешней среде и быстро инактивируется под действием солнечного света и высокой температуры.
В трупах животных вирус бешенства может сохраняться до 3~4 мес; чувствителен к действию различных дезинфектантов.
Эпидемиология бешенства
Бешенство распространено повсеместно, исключая островные государства (Англию, страны Карибского бассейна и др.). Бешенство— типичный зооноз; резервуаром возбудителя могут быть практически все млекопитающие (собаки, кошки, крупный рогатый скот, летучие мыши, лисы, волки, грызуны и др.).
Основной путь передачи бешенства — через укус больного животного; также возможно проникновение возбудителя через повреждённые кожные покровы (например, царапины) при ослюнении их больным животным.
В слюне животных вирус бешенства появляется за несколько дней до начала клинических проявлений, что увеличивает риск развития бешенства после укуса до 30-40%.
После проникновения вируса бешенства в ЦНС больного животного риск заражения через укус снижается до 10%.
Выделяют два типа бешенства — бешенство лесное и городское.
• Дикое (лесное) бешенство. Основной резервуар — дикие животные, специфичные для отдельных регионов, например скунсы (США), лисицы (Россия, Северная Америка), летучие мыши-вампиры (страны Карибского бассейна и Южная Америка).
• Городское бешенство. Наибольшую эпидемическую опасность представляют больные собаки (до 90% всех случаев) и кошки. В Нигерии последние передают человеку близкий к бешенству вирус Мокола, вызывающий неврологические заболевания (параличи) с летальным исходом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

733. Что из перечисленного относительно эпидемиологической характеристики сибирской язвы является верным?
- 1. основным резервуаром возбудителей сибирской язвы являются сельскохозяйственные животные
- 2. инфицированные люди являются основным источником сибиреязвенной инфекции
- 3. факторами передачи сибиреязвенного возбудителя могут быть изделия животного происхождения (кожа, мех, шерсть)
- 4. заражение сибирской язвой возможно при контакте с инфицированной почвой
- 5. у реконвалесцентов формируется стойкий иммунитет к реинфекции
- 1. гипертермия
- 2. пленчатый конъюнктивит
- 3. катаральный ларинготрахеит
- 4. шейная лимфаденопатия
- 5. макулезная энантема на мягком небе
- 1. сыпь возникает на 3-4-й дни болезни
- 2. появление сыпи сопровождается нормализацией температуры
- 3. элементы сыпи распространяются поэтапно на лицо, затем на туловище и на конечности
- 4. элементы сыпи бесследно исчезают через 4-5 дней
- 5. в процессе эволюции сыпь подвергается пигментации и отрубевидному шелушению
- 1. эритематозная сыпь
- 2. крупно-пятнистая сыпь
- 3. мелко-пятнистая сыпь
- 4. петехиальная сыпь
- 5. розеоло-папулезная сыпь
- 1. хориоретинит
- 2. энцефалит
- 3. артрит
- 4. тромбоцитопения
- 1. лимфоцитоза
- 2. эозинофилии
- 3. нейтрофилеза
- 4. повышения СОЭ
- 1. возникновение характерной сыпи на 1-2 день болезни
- 2. воздушно-капельный путь передачи
- 3. высокая контагиозность
- 4. рубцовая деформация кожи после угасания сыпи
- 5. острое начало
- 6. формирование стойкого пожизненного иммунитета
- 1. ветряная оспа
- 2. назо-лабиальный герпес
- 3. опоясывающий лишай
- 4. генерализованная герпетическая инфекция
- 1. воздушно-пылевой
- 2. воздушно-капельный
- 3. алиментарный
- 4. трансплацентарный
- 1. бронхит
- 2. стеноз гортани (ложный круп)
- 3. менингит
- 4. ателектаз легкого
743. Перечислите необходимые противоэпидемические мероприятия в квартире, где у одного из 3-х детей диагностирован коклюш. Контактные дети 5-ти и 14-ти лет посещают соответственно детский сад и школу. 5-летний ребенок ранее получил АДС.
Читайте также:

