Ультрафиолетовая лампа при молочнице
Обновлено: 24.04.2024

В данной статье вы подробно узнаете о причинах появления, симптомах, профилактике и эффективных методах лечения таких заболеваний, как:
Болезни современного человека обусловлены, прежде всего, его образом жизни и повседневным поведением. Женское здоровье весьма уязвимо для воздействия внешних и внутренних факторов. У воспалительных гинекологических заболеваний нет возрастных границ.
Перечень причин этих патологий включает в себя: подверженность постоянным эмоциональным перегрузкам, инфекционные болезни, воспалительные процессы в организме, беспорядочные половые связи.
Сегодня воспалительные заболевания занимают лидирующую позицию по частоте диагностирования среди всех остальных гинекологических патологий. Именно обусловленные ими симптомы являются причиной посещения гинеколога в 60-65% случаев. На основании чего все гинекологические воспалительные заболевания делят на поражающие нижние и верхние отделы половых органов. К числу первых относятся: вульвит, бартолинит, кольпит. Чем лечить их и другие патологии? Как защититься от осложнений?
Вульвит: для перехода в хроническую форму достаточно недели
Заболевание существует в первичной и вторичной формах. Воспалительные процессы, охватывающие половые органы, один из первых ударов наносят по влагалищу.
Основные причины первичного заболевания:
- Ошибки в осуществлении процедур интимной гигиены.
- Ранние половые связи.
- Возникающие в результате модных сексуальных экспериментов механические повреждения вульвы.
Вторичной форме патологии более всего подвержены женщины репродуктивного возраста. У данной категории пациентов вульвит развивается параллельно с другими генитальными патологиями, в том числе онкологическими.
Рис.1 Как выглядит вульвит:
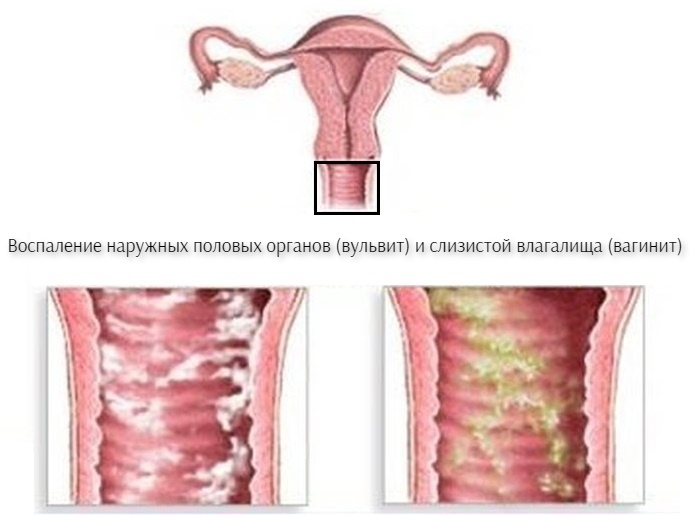
Кто в группе риска?
Перечень возбудителей вульвита обширен. В него входят вирусы папилломы, герпеса, клещи, хламидии, стрептококки, стафилококки, трихомонады. Болезнь может появляться как следствие аллергических реакций. До 40% случаев диагностирования вульвита относятся к ситуациям, когда причиной патологии оказываются грибковые инфекции.
Наиболее подвержены заболеванию:
- Девочки в возрасте до 5 лет. Они расчесывают вульву, так как не могут контролировать свои действия и пытаются унять зуд, вызванный глистами. В результате преддверие влагалища получает механические повреждения, становится уязвимым к воздействию болезнетворных микроорганизмов.
- Представители всех возрастных групп, имеющие аллергические реакции. Причиной возникновения последних нередко становятся низкокачественные средства интимной гигиены, гели для душа, стиральные порошки.
- Девушки и женщины, у кого развиваются эндокринные патологии, есть нарушения обменного процесса, гормонального синтеза. Заболевание часто диагностируют у диабетиков, однако в репродуктивном возрасте оно способно развиваться как следствие воспалительных процессов. В таких случаях источниками инфицирования вульвы становятся патологические выделения.
- Женщины климактерического возраста. Недостаток определенных гормонов приводит к уменьшению количества нормальной микрофлоры половых органов, а эпителий становится максимально подверженным атрофическим изменениям. В таких случаях лечение вульвита у женщин осуществлять весьма сложно из-за проблем с диагностикой заболевания, развивающегося бессимптомно.
Вульвит в основном диагностируют у больных вагинитом, потому в медицинской практике существует специальный термин: вульвовагинит. Такой вариант патологии встречается в основном у девочек до полового созревания и у пожилых женщин. Важно знать: в перечень причин вульвита входят: ослабление защитных механизмов организма, ношение синтетического белья. Болезнь способны вызвать повреждения кожи, обильные выделения пота, антибиотики.
Патология приводит не только к бесплодию!
Подострый и хронический вульвит довольно часто диагностируют у женщин, страдающих недержанием мочи. Первую форму заболевания называют переходной. Она возникает часто в случаях неправильного лечения острого вульвита, и тот в результате становится хроническим.
Чтобы своевременно обнаружить болезнь, необходимо первоочередное внимание обращать на ощущения, возникающие при острой фазе воспаления.
Основные симптомы вульвита:
- Отечность, покраснение, зуд половых органов.
- Боль при мочеиспускании, физических действиях, во время полового акта.
- Язвенные образования, рубцы на вульве.
- Увеличение температуры тела.
- Появление синдрома хронической усталости.
При хроническом вульвите обострения патологии повторяются регулярно. Достаточно 7-10 суток, чтобы заболевание успело перейти в данную стадию. Отсутствие полноценной половой жизни – только одно из многочисленных последствий вульвита. Заболевание приводит к выкидышам, деформации внешних половых органов, аноргазмии, летальному исходу, если спровоцировано развитие сепсиса. А в определенных случаях оно указывает на предраковое состояние.
Вагинит (кольпит): почему его называют смертельно опасным?
Причины возникновения, симптомы, последствия патологии схожи с теми, что наблюдаются при вульвите. Воспаление слизистой оболочки влагалища (второе название болезни: вагинит) возникает, когда его микрофлора перестает нормально выполнять 3 свои основные функции: расщеплять и преобразовывать чужеродные вещества, образовывать витамины (необходимые для полноценного функционирования половых органов), защищать организм от проникновения чужеродных бактерий.
Когда может возникнуть заболевание?
Кольпит часто развивается как следствие передающихся половым путем венерических заболеваний, потому с вопросом, чем лечить вагинит сталкиваются практически все пациенты, у кого врачи диагностируют хламидиоз, гонорею, генитальный герпес, трихомониаз.
Более всего патологии подвержены женщины, у которых:
- Нарушено функционирование эндокринной системы.
- Схемы лечения других заболеваний потребовали длительного приема антибиотиков, кортикостероидов.
- Возникают аллергические реакции местного характера (такая форма заболевания легче поддается терапии).
- Нарушен баланс влагалищной микрофлоры.
- Скопление органических веществ привело к процессу гниения.
- Прогрессируют тяжелые вирусные, онкологические заболевания.
Вагинит особенно опасен тем, что обладает большим количеством бессимптомных форм. Часто представительницы прекрасного пола полагают, что просто простыли, загрипповали, ведь они испытывают усталость, ощущают мышечные, головные боли (те возникают из-за интоксикации организма). А в это время у них развивается патология, способная привести к нарушению репродуктивных функций, инфицированию плода (в период беременности), увеличению риска возникновения эндометрита, сепсиса, перитонита.
Симптомы и лечение кольпита у женщин: все зависит от вида заболевания
Рис.2 Симптомы кольпита:
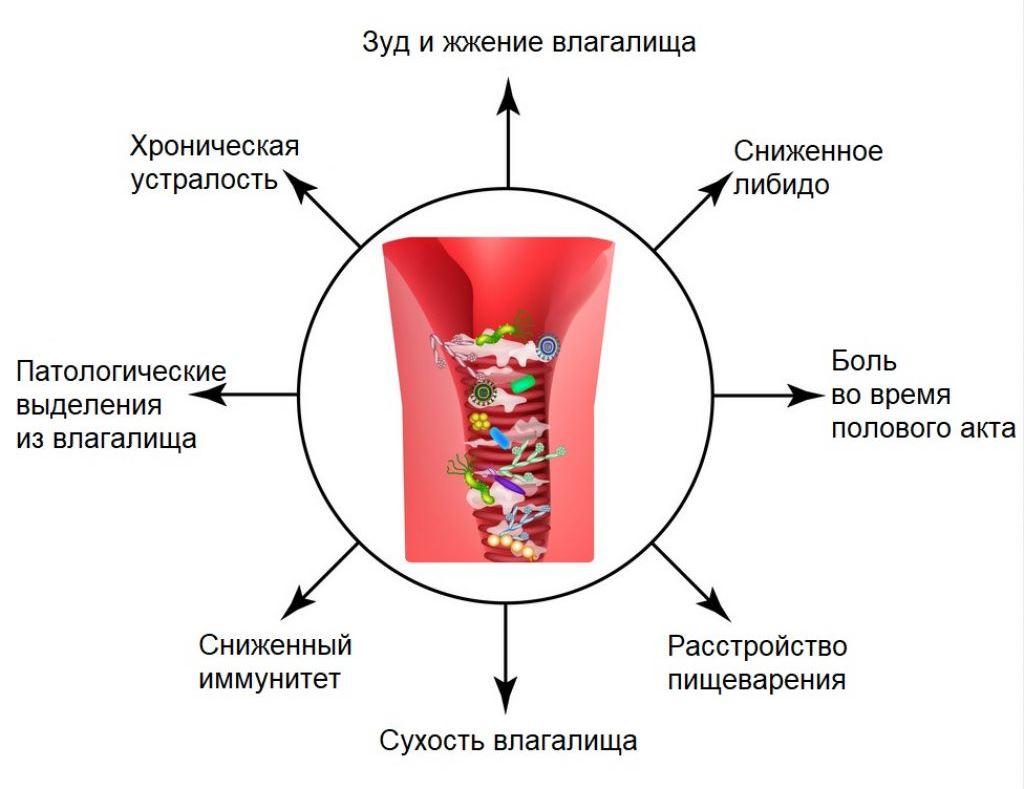
На определенном этапе развития патологии у женщин и девочек появляются патологические выделения из влагалища, ощущения тяжести внизу живота, жжения при мочеиспускании, половые органы начинают зудеть, издавать неприятный запах. Те, кто ведут половую жизнь, перестают получать от секса удовольствие, ведь он сопровождается болью.
3 основные вида вагинита (кандидозный, атрофический, трихомонадный) способны развиваться в острой, подострой, хронической формах. Болезни наиболее подвержены женщины, перенесшие роды, аборты, хирургические операции. В отдельную группу специалисты выделяют форму заболевания, прогрессирующую у девочек.
Применяемые медицинские алгоритмы лечения вагинита в первую очередь зависят от вида и клинической картины патологии, скорости ее прогрессирования, врачебного прогноза, общего состояния здоровья пациента. Например: если заболевание спровоцировано грибковой инфекцией, без антигрибковой лекарственной терапии не обойтись. А для избавления от неинфекционной формы патологии, в первую очередь пациенту надо отказаться от применения средств гигиены, оказывающих отрицательно влияние на состояние влагалища, и восстановить с помощью медикаментов нормальное состояние микрофлоры половых органов.
Бартолинит: еще один результат абортов, венерических заболеваний
По своей симптоматике патология во многом схожа с вагинитом, вульвитом. Главная разница в том, что болезнь поражает именно преддверие влагалища. Бартолиновая железа, подвергнувшись воспалению, может разорваться из-за внутреннего давления гнойных масс. В результате отсутствия своевременного лечения на данном участке половых органов начинают появляться доброкачественные новообразования.
Рис.3 Признаки бартолинита:
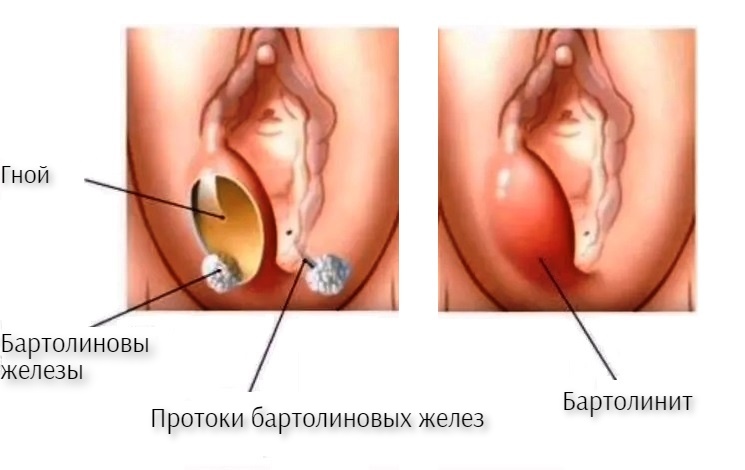
Чем чревато нарушение правил личной гигиены?
Заболевание существенно снижает качество жизни, препятствует получению удовольствия от секса, становится причиной отказа женщин от занятий спортом.
На наличие бартолинита указывают:
- Увеличение нижних частей большой половой губы.
- Наличие на ней округлого образования.
- Увеличение температуры тела и самой припухлости.
- Кистозные образования, занимающие большую половую губу.
Причиной прогрессирование бартолинита способны оказаться не только болезнетворные микроорганизмы, передаваемые при половых контактах, но и хирургические вмешательства (в том числе аборты). Данное заболевание часто диагностируют у тех, кто пренебрегают соблюдением правил личной гигиены, подвергают организм переохлаждениям, не заботятся о правильном питании, укреплении иммунитета.
Что делать, если начались рецидивы?
Заболеванию (как и вагиниту, вульпиту) тоже присущи острая, хроническая формы. Как лечить бартолинит, если он перешел в стадию регулярных рецидивов? Ответ прост: первыми шагами в борьбе с недугом является укрепление иммунитета и терапия хламидиоза, трихомониаза, гонореи, других патологий, спровоцировавших его возникновение.
Для лечения бартолинита врачи применяют антибактериальные, противовоспалительные препараты. Если лекарственная терапия оказывается неэффективной, начинается процесс абсцесса, тогда единственным выходом для спасения жизни женщины остается хирургическое вмешательство.
Операции, лекарственные средства, применяемые в борьбе с кольпитом, бартолинитом, вульвитом, обладают существенным минусом: каждый из методов в отдельности не является абсолютно эффективным. Еще одним препятствием в избавлении от патологий являются противопоказания. Ситуацию усугубляет то, что ослабленный организм оказывается не в силах бороться с патогенными микроорганизмами. Они, в свою очередь, не ограничивают область своей деятельности половыми органами, а ведут экспансию, нарушают полноценное функционирование различных систем.
- Бережно воздействуют на организм.
- Уничтожат болезнетворные бактерии.
- Укрепляют иммунную систему.
- Активизируют естественные механизмы самоисцеления.
- Улучшают состояние микрофлоры половых органов, избавляя ее от дефицита витаминов.
- Благотворно влияют на обменные процессы организма.
- Снимают болевые симптомы.
Облучатели можно применять по отдельности либо комбинировать друг с другом (автономно ОУФ-10-2 в основном используют для локальных физиотерапевтических процедур при отсутствии у пациентов венерических патологий). Процедуры проводят курсами по несколько дней. Уникальные аппараты увеличивают эффективность хирургических и терапевтических мер, позволяют осуществлять лечение бартолинита в домашних условиях.
Простые правила профилактики заболеваний

Чтобы не допустить появления заболеваний, надо:
- Регулярно посещать гинеколога.
- Избегать беспорядочных половых связей.
- Применять качественные контрацептивы.
- Соблюдать правила личной гигиены.
- Вести здоровый образ жизни.
Женское здоровье во многом зависит от самой женщины. Большинство патологий возможно не допустить, а при необходимости быстро вылечить с помощью инновационного ультрафиолетового облучателя.

Ультрафиолетовое излучение Солнца и искусственных источников - это спектр электромагнитных колебаний в диапазоне 180-400 нм. По биологическому действию на организм и в зависимости от длины волны УФ-спектр делят на три части:
- А (400-320нм) - длинноволновое УФ-излучение (ДУФ)
- В (320-280 нм) - средневолновое (СУФ);
- С (280-180 нм) - коротковолновое (КУФ).
В чем заключается ультрафиолетовая терапия?
Механизм действия УФ-лучей основан на способности некоторых атомов и молекул избирательно поглощать энергию света. В результате этого молекулы тканей переходят в возбужденное состояние, что запускает фотохимические процессы в чувствительных к УФ-лучам молекулах белка, ДНК и РНК.
Фотолиз белков эпидермальных клеток приводит к высвобождению биологически активных веществ (гистамина, ацетилхолина, простагландинов), которые при поступлении в кровоток вызывают расширение сосудов, миграцию лейкоцитов. Не меньшее значение имеют рефлекторные реакции, вызванные активацией многочисленных рецепторов продуктами фотолиза и биологически активными веществами, а также гуморальное воздействие на нервную, эндокринную, иммунную и другие системы организма. Естественно, что УФ-излучение вызывает ответные реакции со стороны организма человека, которые и составляют основу физиологического и лечебного действия УФ-лучей.
Одним из основных компонентов этого лечебного действия являются эффекты, связанные с формированием ультрафиолетовой (или фотохимической) эритемы. Максимальным эритемообразующим свойством обладает СУФ-излучение с длиной волны 297 нм.
УФ-эритема оказывает противовоспалительное, десенсибилизирующее, трофико-регенераторное, а также обезболивающее действие. Антирахитическое действие УФ-лучей заключается в том, что под влиянием этого излучения в облученной коже образуется витамин Д. Поэтому УФО является специфической лечебно-профилактической процедурой у детей, страдающих рахитом.
Влияние ультрафиолетового облучения на организм человека
Широко используется бактерицидное действие УФО. Различают прямое и непрямое бактерицидное действие УФ-лучей. В результате прямого действия происходит коагуляция и денатурация белков микроорганизмов на поверхности раны, слизистой оболочке, что приводит к гибели бактериальной клетки. Непрямое действие УФ-излучения связано с изменением иммунобиологической реактивности организма под влиянием УФ-лучей.
УФ-лучи активно влияют на липидный, белковый и углеводный обмен. Под влиянием их субэритемных доз в коже из производных холестерина синтезируется витамин Д3, контролирующий фосфорно-кальциевый обмен. Они снижают содержание атерогенного холестерина крови у больных атеросклерозом.
УФ-лучи в малых дозах улучшают процессы высшей нервной деятельности, улучшают мозговое кровообращение, влияют на тонус мозговых сосудов, повышают устойчивость организма к неблагоприятным факторам окружающей среды. Тонус вегетативной нервной системы изменяется в зависимости от дозы УФ-излучения: большие дозы уменьшают тонус симпатической системы, а малые - активируют симпатоадреналовую систему, корковый слой надпочечников, функцию гипофиза, щитовидную железу.
Благодаря своему многообразному действию, УФО (наряду с УВЧ-терапией и ультразвуковой терапией) нашло широкое применение для профилактики и лечения широкого спектра заболеваний.
Определение биодозы
Дозируют УФ-излучение биологическим методом Горбачева-Дакфельда. Метод является простым и базируется на свойстве УФ-лучей вызывать при облучении кожи эритему. Единицей измерения в этом методе является одна биодоза. За одну биодозу принимают минимальное время облучения данного больного с определенного расстояния определенным источником УФ-лучей, которое необходимо для получения слабой, однако четко очерченной эритемы. Время измеряют в секундах или минутах.
Биодозу определяют в области живота, ягодиц либо на тыльной стороне предплечья любой руки с расстояния 10-50 см от излучателя до облучаемой части тела. Биодозиметр фиксируют на туловище. Поочередно через 30-60 сек. облучают кожу через шесть отверстий биодозиметра путем открывания заслонкой перед окошечками (предварительно закрытыми ею). Таким образом, если каждое окошечко открывать через 60 секунд, кожа в зоне первого окошечка будет облучена в течение 6 минут, в зоне второго - 5 минут и так далее, в зоне шестого - 1 минута.
Результат биодозометрии проверяется через 24 часа. Одной биодозой будет считаться наиболее слабая гиперемия кожи. С изменением расстояния от излучаемой поверхности для получения той же биодозы время облучения изменяется обратно пропорционально квадрату расстояния. Например, если время для получения одной биодозы с расстояния 20 см равняется 2 мин., то с расстояния 40 см потребуется 8 мин. Время облучения можно выбирать дискретно от 30 сек. до 60 сек., а расстояние от тела (его кожи) до излучателя от 10 см до 50 см. Все зависит от типа кожи, но выбирать эти параметры нужно так, чтобы получить наглядную картину эритем кожи.
Реакция кожи на ультрафиолет
Чувствительность кожи к УФ-лучам зависит от многих причин, среди которых наиболее важны локализация воздействия, цвет кожи, время года, возраст и исходное состояние пациента. Существенную роль играют и заболевания, которыми страдает человек. При фотодерматозах, экземе, подагре, заболеваниях печени, гипертиреозе и др. чувствительность кожи к УФ-лучам повышена, при другой патологии (пролежни, отморожения, трофические раны, газовая гангрена, рожистое воспаление, заболевания периферических нервов и спинного мозга ниже уровня поражения) чувствительность кожи к УФО, наоборот, снижена.
Кроме этого имеется большой перечень противопоказаний для лечения УФ-лучами, который необходимо знать. Поэтому, чтобы успешно и правильно применить лечение ультрафиолетовым облучением, необходимо проконсультироваться с лечащим Вас врачом - специалистом в области физических методов лечения.
Показания к УФ-облучению
Общее ультрафиолетовое облучение применяется для:
- повышения сопротивляемости организма к различным инфекциям, в том числе гриппу и другим ОРВИ
- профилактики и лечения рахита у детей, беременных и кормящих женщин;
- лечения пиодермии, распространенных гнойничковых заболеваний кожи и подкожной клетчатки;
- нормализации иммунного статуса при хронических вялотекущих воспалительных процессах;
- стимуляции гемопоэза;
- улучшение репаративных процессов при переломах костей;
- закаливания;
- компенсации ультрафиолетовой (солнечной) недостаточности.
Местное УФО имеет более широкий круг показаний и применяется:
- в терапии - для лечения артритов различной этиологии, воспалительных заболеваний органов дыхания, бронхиальной астмы;
- в хирургии - для лечения гнойных ран и язв, пролежней, ожогов и обморожений, инфильтратов, гнойных воспалительных поражений кожи и подкожной клетчатки, маститов, остеомиелитов, рожистого воспаления, начальных стадий облитерирующих поражений сосудов конечностей;
- в неврологии - для лечения острого болевого синдрома при патологии периферического отдела нервной системы, последствий черепно-мозговых и спинномозговых травм, полирадикулоневритов, рассеянного склероза, паркинсонизма, гипертензионного синдрома, каузалгических и фантомных болей;
- в стоматологии - для лечения афтозных стоматитов, пародонтоза, гингивитов, инфильтратов после удаления зубов;
- в гинекологии - в комплексном лечении острых и подострых воспалительных процессов, при трещинах сосков;
- в ЛОР-практике - для лечения ринитов, тонзиллитов, гайморитов, паратонзиллярных абсцессов;
- в педиатрии - для лечения маститов новорожденных, мокнущего пупка, ограниченных форм стафилодермии и экссудативного диатеза, пневмоний;
- в дерматологии - при лечении псориаза, экземы, пиодермии и др.
В отношении дифференцированного использования УФ-лучей различной длины волны можно отметить следующее. Показаниями для длинноволнового ультрафиолетового облучения (УФО - 400нм*320 нм) являются острые воспалительные заболевания внутренних органов (особенно дыхательной системы), заболевания суставов и костей различной этиологии, ожоги и отморожения, вялозаживающие раны и язвы, псориаз, экзема, витилиго, себорея. (Аппаратура: ОУФк-01 и ОУФк-03 "Солнышко").
Назначаются общие УФО с учетом индивидуальных особенностей и чувствительности кожи к УФ-облучению по основной или ускоренной схеме. Для нормализации иммунного статуса при хронических вялотекущих воспалительных процессах, а также для профилактики ОРВИ проводят безэритемное общее УФО длинными и средними волнами с расстояния 50-100 см.
Облучают последовательно переднюю, заднюю и боковые поверхности тела. Во время всех процедур на глаза надевают защитные очки. УФ-облучение по методике PUVА-терапии (или фотохимиотерапия) проводят следующим образом. Больным с псориазом или парапсориатическими заболеваниями дают в соответствующей дозе внутрь или наносят наружно препараты фурокумаринового ряда (пувален, псорален, бероксан и др.). Препараты принимают только в день процедуры 1 раз за 2 часа до облучения после еды, запивая молоком. Индивидуальную фоточувствительность пациента определяют обычным способом биодозиметром, но также через 2 часа после приема препарата. Начинают процедуру с минимальных субэритемных доз.
Средневолновое ультрафиолетовое облучение показано при острых и подострых воспалительных заболеваниях внутренних органов, последствиях травм костно-мышечной системы, заболеваниях периферической нервной системы вертеброгенной этиологии с выраженным болевым синдромом, рахите, вторичных анемиях, нарушениях обмена веществ, рожистом воспалении. (Аппаратура: ОУФд-01, ОУФв-02 "Солнышко").
Коротковолновое ультрафиолетовое облучение используется при острых и подострых заболеваниях кожи, носоглотки, внутреннего уха, для лечения ран с опасностью присоединения анаэробной инфекции, туберкулеза кожи. (Аппаратура: ОУФб-04 "Солнышко").
Противопоказаниями для местных и общих УФ-облучений являются злокачественные новообразования, системные заболевания соединительной ткани, активная форма туберкулеза легких, гипертиреоз, лихорадочные состояния, склонность к кровотечению, недостаточность кровообращения II и III степеней, артериальная гипертензия III степени, выраженный атеросклероз, заболевания почек и печени с недостаточностью их функции, кахексия, малярия, повышенная чувствительность к УФ-лучам, фотодерматозы, инфаркт миокарда (первые 2-3 недели), острое нарушение мозгового кровообращения.
Некоторые частные методики ультрафиолетовой терапии
Вульвит.
- Ультрафиолетовое облучение наружных половых органов. Облучение проводят ежедневно или через день, начиная с 1 биодозы. Постепенно прибавляя по 1/2 биодозы, доводят интенсивность воздействия до 3 биодоз. Курс лечения 10 облучений.
- Общее ультрафиолетовое облучение по ускоренной схеме. Облучение проводят ежедневно, начиная с 1/2 биодозы. Постепенно прибавляя по 1/2 биодозы, доводят интенсивность воздействия до 3-5 биодоз. Курс лечения 15-20 облучений.
Бартолинит.
Назначается ультрафиолетовое облучение наружных половых органов. Доза облучения - 1-3 биодозы ежедневно или через день. Курс лечения 5-6 облучений.
Кольпит.
Назначаются ультрафиолетовое облучение с использованием тубуса. Доза - 1/2-2 биодозы ежедневно. Курс лечения 10 процедур. Эрозия шейки матки. Назначается ультрафиолетовое облучение области шейки матки с помощью тубуса и гинекологического зеркала. Доза - 1/2-2 биодозы ежедневно. Дозы увеличивают через каждые две процедуры на 1/2 биодозы. Курс лечения 10-12 процедур.
При воспалении матки, придатков, тазовой брюшины и клетчатки назначается ультрафиолетовое облучение кожных покровов области таза по полям. Доза - 2-5 биодозы на каждое поле. Облучение проводят ежедневно. Каждое поле облучают 3 раза с перерывом 2-3 дня. Курс лечения 10-12 процедур.
В лечении и реабилитации больных с различными болезнями большое место занимают лечебные физические факторы, как природные, так и получаемые искусственно.
Лечебные физические факторы оказывают гомеостатическое влияние на различные органы и системы, способствуют повышению сопротивляемости организма к неблагоприятным воздействиям, усиливают его защитно-приспособительные механизмы, обладают выраженным саногенным действием, повышают эффективность других терапевтических средств и ослабляют побочные эффекты лекарств. Их применение доступно, высокоэффективно и экономически выгодно.
Очень важно понять, что ультрафиолетовая физиотерапия является одним из важнейших компонентов всего комплекса физических методов лечения и реабилитации больных. Достоинство лечебных физических факторов в полной мере реализуется при их правильном применении и комбинировании с другими лечебно-профилактическими и реабилитационными мероприятиями.
УФ-спектр излучения делится на три области — УФ-С (UVC), УФ-В (UVB) и УФ-А (UVA).

УФ-С (180-280 нм) КУФ — являются наиболее опасными в силу того, что обладают самой высокой энергией. УФ-С задерживается в стратосфере.
При использовании в клинике обладает следующими клиническими эффектами: бактерицидный, микоцидный при облучении кожи и слизистых, иммуностимулирующий, гипокоагулирующий при облучении крови.
УФ-В (280-310 нм) СУФ - споосбны достигать эпидермиса человека, однако не проникают в более глубокие слои кожи (дерму). УФ-В оказывают заметное повреждающее воздействие. В частности, СУФ длиной 297 нм чаще всего становятся причиной развития эритемы (симптомы: покраснение кожи, ожог). В клинике используются субэритемные и эритемные дозы облучения. Клинические эффекты: меланинстимулирующий, витаминообразующий, трофостимулирующий, иммуномодулирующий (субэритемные дозы), противовоспалительный, десенсибилизируюзий (эритемные дозы). УФ-А (320-400 нм) ДУФ - имеют наименьшую энергию, но самую высокую проникающую способность, достигая срединных слоев дермы. Именно с ними связывают процессы, лежащие в основе загара, фотостарения кожи. Клинические эффекты: меланинтранспортирующий, иммуностимулирующий.
Фоточувствительность: max - кожа живота, спины, лица, в дни менструации, при беременности, при таких заболеваниях как тиреотоксикоз, диатез; min - конечности, особенно разгибательные поверхности.
Фоточувствительность увеличивается при приеме сульфаниламидов, гормонов, антибиотиков, фотосенсибилизаторов.
В гинекологии обычно используется КУФ-облучение местное для достижения противовоспалительного, противоотечного, иммуномодулирующего эффектов. Это лечение в послеоперационном периоде раневых поверхностей (операционные швы), профилактика хронических и лечение острых ЛОР-заболеваний, местное лечение герпетической инфекции, кожных заболеваний. Особенно это важно на фоне попытки ЭКО, когда не показано использование дополнительных медикаментозных препаратов.
Вредно ли часто пользоваться гигиеническими прокладками, бывает ли молочница у мужчин, опасен ли кандидоз для беременных? Врач акушер-гинеколог Диана Мардас комментирует распространенные мифы и рассказывает, что правда, а что — ложь.

Молочница может именоваться по-разному. Например, вульвовагинальный кандидоз, урогенитальный кандидоз, кандидозный кольпит. Эти неприятные словосочетания звучат страшновато. И все же в панику впадать не стоит. Примерно 85% женщин всей планеты периодически страдают молочницей. Такова проблема 21 века. И она вполне решаема, главное — вовремя обратиться к врачу.
Помимо этих микроорганизмов, в минимальном количестве тут могут присутствовать и другие, которых называют транзиторными. К ним относится и кандида — грибок, провоцирующий появление молочницы.

Причины молочницы могут быть самыми разными: гормональный дисбаланс, прием антибиотиков, стресс, снижение иммунитета. Причем чаще всего данные причины работают в комплексе. И все же какие на эту тему бытуют мифы?
Миф 1. Молочница — это норма. Все само пройдет
— Здесь все зависит от ситуации. Если женщину ничего не беспокоит, а в анализе нашлись кандиды в мизерном количестве, лечить ничего не нужно. Ведь лечим мы пациента, а не его анализы.
Но если все симптомы указывают на то, что лечение необходимо, конечно, будут предприняты необходимые меры.
Миф 2. Любые выделения — это молочница
— Совершенно неверное утверждение. Да, обычно для кандидоза характерны белые творожистые выделения с кисловатым запахом, но поставить окончательное заключение лишь по этим показателям невозможно. Так как за подобными симптомами могут скрываться и более серьезные проблемы.
Кстати, выделения для женщины, особенно после овуляции, — это нормально. Волноваться стоит в том случае, если они вызывают дискомфорт. При любом беспокойстве необходимо сдать мазок и определить причину.
Миф 3. Кандидоз — частая проблема сладкоежек
— Не совсем так. Если вы очень любите тортики, это не значит, что постоянно придется страдать молочницей. Все зависит от иммунитета. Если он в порядке, кушайте то, что вам нравится. В умеренном количестве, конечно.
Однако сладости могут стать последней каплей на чаше весов. Если есть совокупность других факторов (гормональный сбой, стресс, ослабленный организм), то те самые тортики просто усугубят ситуацию.
Миф 4. Причиной проблемы может стать синтетическое белье
Миф 5. Ежедневные гигиенические прокладки вредны
— Если использовать их 24 часа в сутки 7 дней в неделю, тогда — да, вредны. А если еще и замена прокладки происходит раз в день, то — чрезвычайно вредны. Применять ежедневные прокладки надо по показаниям.
Есть женщины, для которых постоянные обильные выделения — это нормально, такой организм. И при этом по мазкам все идеально. Они не могут обходиться без гигиенических прокладок. Тогда рекомендую хотя бы ночью о них забыть.
Миф 6. Средства личной гигиены предупреждают кандидоз
— Соблюдать гигиену необходимо. Причем важно выбирать только специально предназначенные средства, а не гель для душа. Но, к сожалению, даже суперсовременное средство для интимной гигиены не защитит нас от молочницы. Ведь кандиды, так же, как и лактобактерии, очень любят кислую среду, которую и поддерживает хорошее гигиеническое средство.
Миф 7. У мужчин не бывает молочницы
— Неправда. Бывает. Симптомы те же: зуд, покраснение, жжение и даже выделения. А бывает, что кандиды живут совсем в малом количестве. Тогда и жалоб нет, и лечить не надо. В общем, все, как у нас, у дам. Отличие лишь в том, что кандидам у женщин больше нравится. У мужчин все же не так тепло и комфортно.

Миф 8. Кандидоз передается половым путем
— Да, но это не значит, что у партнера начнутся серьезные проблемы. Повторяю, если иммунитет сильный, никакие кандиды не страшны.
Миф 9. Заниматься сексом во время молочницы нельзя
— С использованием презерватива можно. Правда, если беспокоит зуд или боль, вряд ли захочется это делать. В зоне риска только беременные женщины. Есть вероятность заброса влагалищных выделений к околоплодному пузырю. Из-за чего пузырь даже может лопнуть. Поэтому будущим мамам стоит быть особенно осторожными.
Миф 10. Кисломолочные продукты полезны для профилактики молочницы
— Нет. Это миф. Меня, кстати, удивляет, как легко некоторые женщины верят различным рекомендациям интернета. Одно из последнего: девушка лечила молочницу тампонами, смоченными в кефире. Долго лечила, пока не поняла, что безрезультатно.
Мне иногда кажется, что сами кандиды зарегистрировались на форумах и раздают всем советы, чтобы им распрекрасно жилось. Не стоит тратить время на все эти народные средства. Обращайтесь к специалистам.
Миф 11. Болезнь может вылечить всего одна таблетка
— Да, такое возможно. Если женщина с молочницей столкнулась впервые и быстро обратилась к гинекологу, ей может помочь всего одна таблетка. А вот с беременными сложнее, так как для них более безопасны свечи или вагинальные таблетки.
Миф 12. Лекарственные средства убивают не только кандиду, но и полезные микроорганизмы
— Да, часто так бывает. Именно поэтому важно не просто взять у врача рецепт с лекарствами, но и не забыть обязательно вернуться к нему снова для контрольных анализов. И далее уже разбираться, как сработало лечение и надо ли заселять влагалище нормальными микроорганизмами.

Миф 13. Бороться с хронической молочницей невозможно
— А что же женщине делать? Жить с постоянным зудом и неприятными выделениями? Так не пойдет! А наслаждаться всеми прелестями жизни когда? Бороться надо обязательно. Но если прицельное лечение не помогает, стоит подумать, все ли нормально с иммунитетом.
Миф 14. Молочница у беременных — это опасно
— Я уже говорила про попадание вредных микроорганизмов к околоплодному пузырю. Кроме того, кандидоз — это воспаление слизистой влагалища, а воспаленные ткани могут травмироваться во время родов. Поэтому так важно в течение беременности вовремя сдавать контрольные мазки и стараться не допустить молочницы.
Кстати, именно в этот период кандидоз случается очень часто, ведь иммунитет будущей мамы трансформируется. Из-за того что организм ребенка на 50% генетически чужероден (ведь имеет и папины гены), происходит перестройка иммунитета, чтобы не было отторжения. Поэтому здоровье женщины уязвимо.
Миф 15. Кандидоз может передаться младенцу, даже если он появился на свет с помощью кесарева сечения
Типичные женские ошибки в борьбе с молочницей
- Проблема мне знакома, я знаю, как ее решать
— Нередко женщины применяют тот же препарат, который был назначен во время предыдущей молочницы вместо того, чтобы повторно посетить гинеколога. Это в корне неправильно. Так как, во-первых, вы сами себе можете поставить ошибочный диагноз, даже если симптомы очень похожи.
— Если у вашей знакомой была точно такая же проблема, не забывайте, что каждый организм индивидуален и система лечения, которую прописал врач именно для нее, может не подойти вам. Прежде чем следовать рекомендациям подруг, все же обратитесь к гинекологу.
— Имеется в виду не частота похода к гинекологу, а то, как женщина готовится к этому визиту. Не стоит совершать личную гигиену так, что от неприятных выделений нет и следа. Это может затруднить диагностику. Поэтому не делайте никаких спринцеваний и других подобных процедур перед походом к врачу.
— Когда врач назначает десять свечей, значит, нужно использовать именно десять. Если после первых трех вам стало легче, это не повод бросать лечение. Скорее всего, просто ушли симптомы, а решена ли проблема — большой вопрос. Строго придерживайтесь полного курса лечения.
Появление перхоти многие связывают с неверным выбором шампуня, городской экологией или регулярными стрессами. На самом же деле это кожное заболевание грибковой природы. О том, что такое перхоть, как с ней бороться и каких заблуждений стоит избегать, рассказала врач-дерматовенеролог, косметолог, трихолог Наталья Крук.

Кандидат медицинских наук, старший преподаватель кафедры дерматовенерологии и косметологии БелМАПО, врач-дерматовенеролог, косметолог, трихолог Наталья Крук.
— Что вызывает перхоть?
— Перхоть — это распространенное кожное заболевание, которое вызывает чрезмерное размножение грибка Malassezia Furfur и Pityrosporum ovale. По статистике, этот микроорганизм есть примерно у 90% населения и является нормальным обитателем кожи человека. В случае нарушения деятельности сальных желез размножение грибка увеличивается и начинает причинять беспокойство.
— Перхоть и себорея — это одно и то же?
— Перхоть является одним из симптомов себорейного дерматита с локализацией на волосистой части головы. В результате нарушения процесса ороговения клеток эпидермиса клетки кожи растут и делятся неравномерно, не успевают пройти весь цикл отслаивания и слипаются между собой. Ороговевшие частицы смешиваются с жирами и образуют чешуйки, отчего появляется перхоть на голове. Как итог этого процесса мы невооруженным глазом замечаем обилие чешуек от белого до светло-желтого цвета, которые покрывают кожу головы и иногда заметны на одежде человека. Сами чешуйки представляют собой мертвые клетки кожи, которые, скапливаясь, могут вызывать зуд, покраснение и жжение, причиняя физический и психологический дискомфорт.

— Что влияет на появление перхоти?
— Перхоть обычно усиливается в условиях чрезмерной сухости. В частности, холодная, сухая зимняя погода может усугубить проявления перхоти. Нарушение обмена веществ нередко приводит к сбою в работе сальных желез. Любые гормональные изменения (например, при беременности, приеме оральных контрацептивов и лекарственных средств), перенесенные заболевания и как следствие ослабление иммунитета зачастую являются причиной себореи.
— Влияет ли питание на появление перхоти?
— Неправильное питание, а именно употребление в пищу продуктов, способных увеличивать секрецию кожного сала и способствовать размножению грибка зачастую усугубляют течение или являются причиной появления перхоти. Соблюдение диетических рекомендаций в некоторых случаях помогает уменьшить симптомы себорейного дерматита.

— Как отличить перхоть от аллергии?
— Аллергические реакции, особенно на материалы, из которых сделаны головные уборы, зачастую приводят к появлению чешуек. Также шелушение может вызывать прием некоторых лекарственных средств, витаминов, агрессивное окрашивание волос и использование средств для стайлинга и укладки волос.
— Зависит ли появление перхоти от возраста?
— С возрастом количество кожного сала значительно снижается. Расстройство выделения сального секрета обычно возникает в результате нарушения равновесия между эстрогенами (женскими гормонами) и андрогенами (мужскими гормонами) в сторону увеличения количества последних, что чаще наблюдается в период полового созревания, а также при нарушении регуляции выработки и транспортировки гормонов в органах и тканях. В этот же период мы замечаем более жирную кожу головы, лица, спины и груди.

— Может ли неправильный уход быть причиной перхоти?
— Перхоть не означает, что у вас грязные волосы, но то, как вы укладываете волосы, или средства, которые вы используете, могут вызвать шелушение кожи головы. Некоторые средства для окрашивания и укладки волос оставляют сухие остатки или вызывают кожную реакцию, которая выглядит как перхоть. Если у вас уже есть перхоть, недостаточное мытье волос может привести к тому, что она будет выглядеть хуже, потому что отмершие клетки кожи накапливаются. Вы можете попробовать различные средства для волос, чтобы увидеть, помогают ли они устранить ваши проблемы.
— Связана ли перхоть с плохой гигиеной?
— Появление перхоти не связано с плохой гигиеной, но может быть более заметным, если человек редко моет и расчесывает волосы.

— Чем опасна перхоть?
— Выраженные проявления себореи причиняют физический и психологический дискомфорт. Перхоть непосредственно не вызывает выпадения волос, но сильное расчесывание кожи головы может привести к повреждению фолликулов и вызвать временное выпадение волос, а также присоединение вторичной инфекции. Кроме того, в избыточном количестве кожного сала накапливается большое количество андрогенов, что приводит к более скорой миниатюризации фолликула и ухудшает течение андрогенетической алопеции.
— Можно ли заразиться перхотью?
— Перхоть не заразна, вы не можете заразиться перхотью или заразить другого.
— Смывать или лечить перхоть?
— Лечение перхоти включает в себя более частое или более длительное мытье головы, прекращение использования провоцирующих средств укладки (лак и пр.), а также использование специальных лечебных шампуней, которые продаются в аптеках.
Как правило, они содержат следующие компоненты: кетоконазол, салициловая кислота, сульфид селена, цинк пиритион.
Золотым стандартом в лечении перхоти являются шампуни с кетоконазолом.

— Как действует шампунь с кетоконазолом?
— Кетоконазол – вещество, обладающее сильным противогрибковым действием. Благодаря этому он не только устраняет неприятные симптомы, но и успешно борется с причиной перхоти — грибком, вызывающим развитие себореи на голове (себорейного дерматита волосистой части головы). Кетоконазол тормозит рост и размножение грибка.
— Как правильно использовать шампунь с кетоконазолом?
— Важно правильно применять шампунь с кетоконазолом.
Для лечения его нужно использовать 2 раза в неделю 2-4 недели.
Для однократного использования 1 ч.л. шампуня необходимо осторожно в ладони смешать с небольшим количеством воды и нанести на пораженные участки кожи головы, оставив на 5 и более минут. Затем смыть водой, ополаскивать нужно не только волосы, но и кожу головы.

— Что можно использовать для профилактики перхоти?
— Для профилактики можно использовать шампуни с кетоконазолом 1 раз в 1-2 недели. Солнечный свет также помогает подавить размножение грибка, именно поэтому обострения себорейного дерматита чаще бывают осенью и зимой, реже летом. Для профилактики и борьбы с перхотью проводите больше времени на солнце, но при интенсивном излучении не забывайте использовать солнцезащитный крем широкого спектра действия с SPF 30 и выше.
— Когда пора обратиться к врачу?
— Если вы использовали шампунь от перхоти в течение нескольких недель, но у вас все еще есть шелушение, возможно, пришло время обратиться к врачу. Вам также следует сделать это, если есть другие симптомы — зуд, сильное покраснение, отек, выпадение волос или наличие очагов поражения на других участках тела.
Читайте также:

