Уреаплазменная инфекция кое бактерий менее 10 4
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Уреаплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Уреаплазмоз – заболевание, вызываемое некоторыми видами уреаплазм (Ureaplasma urealyticum и Ureaplasma parvum) и поражающее мочеполовую систему.
ВОЗ ежегодно фиксирует по всему миру увеличение числа случаев доказанных инфекций, передающихся половым путем. Растет и число комбинированного инфицирования (когда в анализе выявляется несколько возбудителей), что значительно усложняет и диагностику, и течение самого заболевания, и его лечение. В случае с уреаплазмозом барьерная контрацепция (использование презервативов) – один из самых эффективных методов профилактики заболеваний, передающихся половым путем.
Причины появления уреаплазмоза
Уреаплазмы – микроорганизмы, склонные к внутриклеточному паразитированию, что обуславливает определенные нюансы в лечении вызываемого ими заболевания.
Из-за своих малых размеров уреаплазмы находятся в градации микроорганизмов между вирусами и бактериями, активно размножаются на слизистых оболочках, особенно половой системы.
- Беспорядочные половые связи и незащищенный секс.
- Несоблюдение правил личной гигиены.
- Использование чужих гигиенических принадлежностей.
- Состояния, ведущие к снижению иммунитета (как местного, так и общего): вирусные заболевания, переохлаждения, стрессовые ситуации, несбалансированное питание и неблагоприятные условия среды, вредные привычки, воздействие радиации, бесконтрольное применение гормональных препаратов или антибиотиков.
- Половой путь является самым распространенным способом передачи этой инфекции. В 20–40% случаев заболевание не проявляет себя никакими симптомами, в таких ситуациях человек является переносчиком и распространителем патогенных микроорганизмов.
- Вертикальный путь – от инфицированной матери к ребенку, в том числе при попадании микроорганизмов в околоплодные воды или при прохождении плода по родовым путям.
- Наименее доказанным является контактно-бытовой путь передачи инфекции: в бассейнах, через сиденья унитазов, через общие предметы гигиены.
По возбудителю:
- вызванный Ureaplasma urealyticum (условно-патогенным микроорганизмом), его присутствие в организме, не выходящее за пределы нормальных значений, лечения не требует;
- вызванный Ureaplasma parvum требует назначения терапии.
По длительности течения:
У мужчин уреаплазмы вызывают появление следующих симптомов:
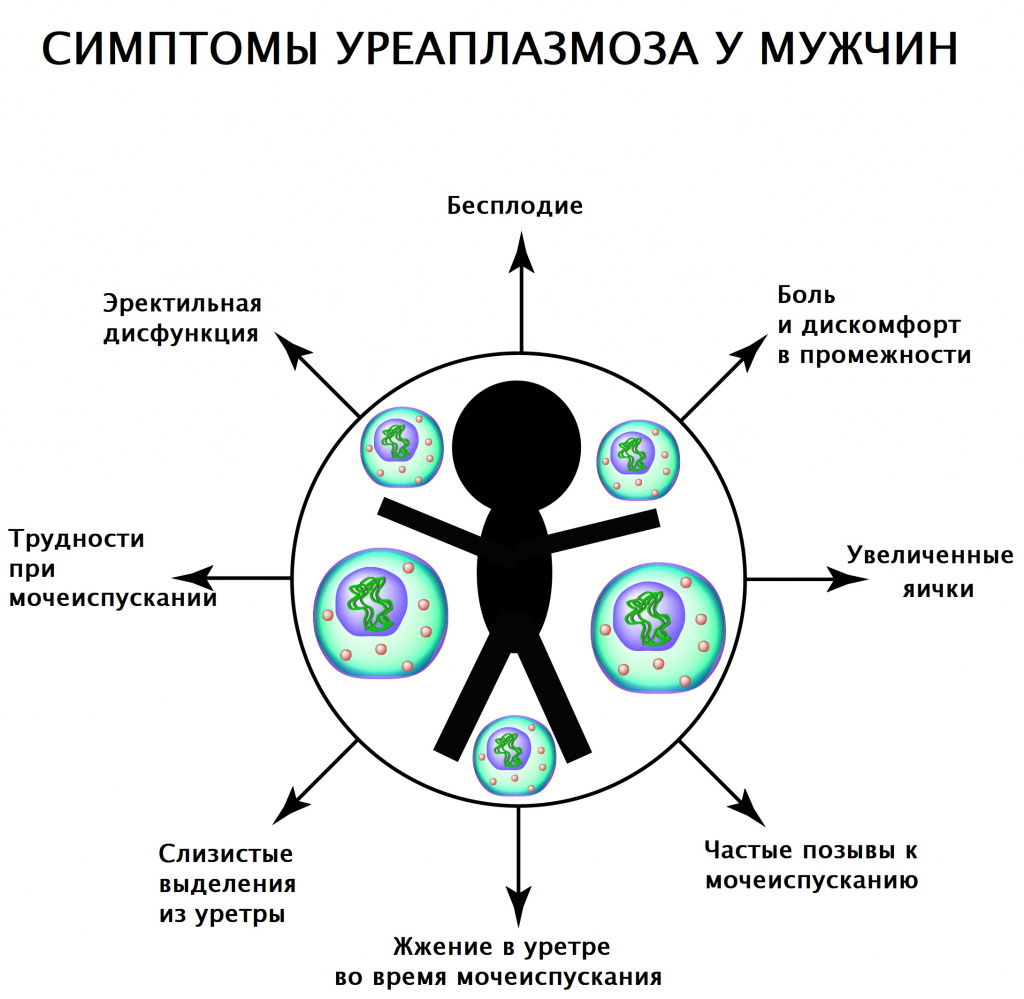
Воспаление мочеиспускательного канала (уретрит), проявляющееся дискомфортом и неприятными ощущениями в уретре, жжением и резью при мочеиспускании, а также во время полового акта и эякуляции.
Необильные слизистые выделения из уретры, более выраженные после ночного сна или долгого воздержания от мочеиспускания.
Орхит, эпидидимит – воспаление яичек, проявляющееся ощущением распирания и дискомфорта в них, развивается в случаях тяжелого течения инфекции.
Простатит возникает при склонности инфекции к хронизации и сигнализирует о том, что уреаплазмы активно распространяются по мочеполовой системе. Проявляется болезненностью в области промежности, снижением полового влечения, нарушением и ухудшением эрекции.
При отсутствии должного лечения вызывает образование спаек в мочеполовых путях, что приводит к нарушению мочеиспускания и бесплодию.
В редких случаях может наблюдаться клиническая картина ангины (боль в горле при глотании и в покое) в результате попадания уреаплазм на слизистую глотки при орально-генитальном сексе.
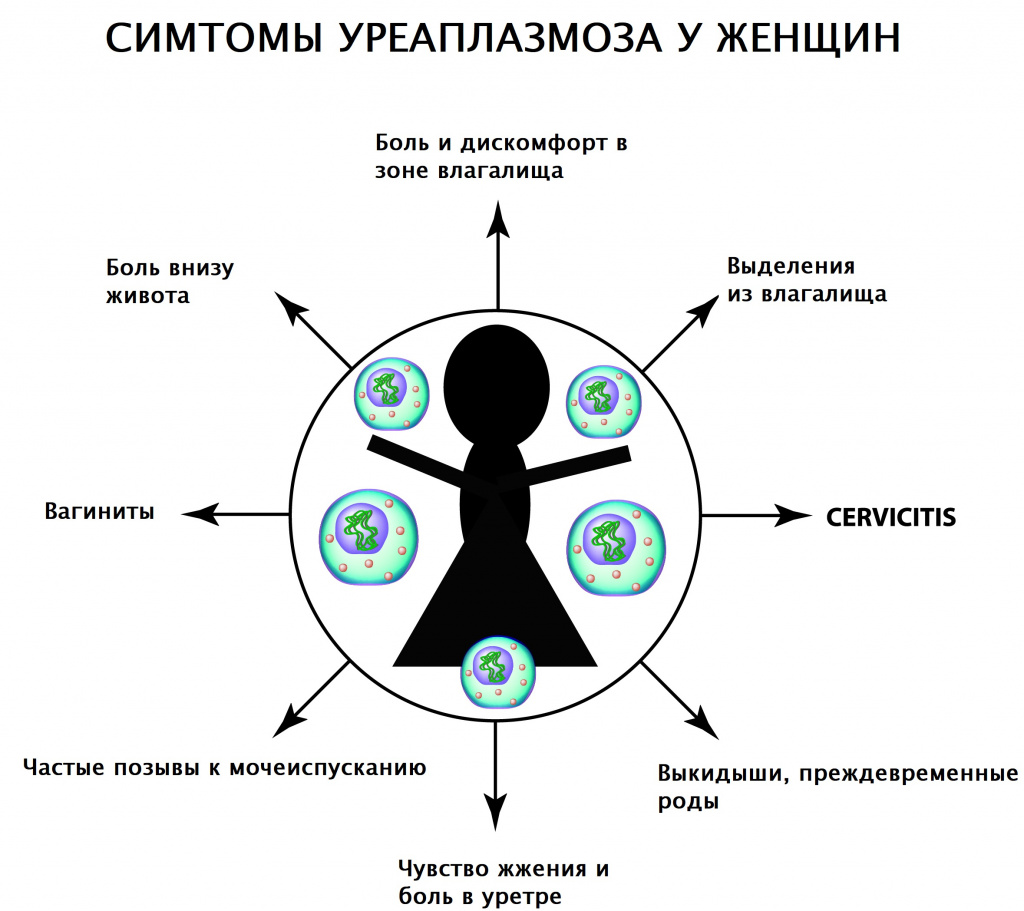
У женщин наблюдаются следующие симптомы заболевания:
Резь и жжение при мочеиспускании могут свидетельствовать о развитии уретрита.
Выделения из влагалища скудные, слизистые, частые позывы к мочеиспусканию.
Из-за механического раздражения воспаленной слизистой влагалища половой акт становится болезненным, возможно появление кровянистых выделений после него.
В случаях проникновения инфекции в матку и маточные трубы появляются болезненные ощущения внизу живота.
Боль в горле, напоминающая ангину, возникает в случае проникновения инфекции на слизистую горла при орально-генитальном контакте.
Диагностика уреаплазмоза
Для постановки диагноза необходимо определить ДНК уреаплазм в различных биосредах: в моче, секрете простаты.
Уровень IgG является маркером перенесенной или текущей уреаплазменной инфекции.
Маркёр текущей или перенесённой в прошлом инфекции Ureaplasma urealyticum. Ureaplasma urealyticum (от лат. urea – мочевина) – мелкие, не имеющие клеточной стенки, размножающиеся простым делением бактерии, относящиеся к роду Ureaplasma семейства Mycoplasmataceae (Микоплазмы). Как и другие мико.
Для своевременной диагностики изменения состава микрофлоры мочеполовой системы в патологическую сторону разработаны комплексы анализов.
Предлагаемый комплекс состоит из нескольких отдельных профилей для скрининговой оценки состава и состояния части микрофлоры слизистых оболочек мочеполовой системы и мониторинга эффективности проводимой терапии. Профили имеют разную клиническую направленность, можно использовать их все или по отдельн.
При доказанном уреаплазмозе проводится не только лечение, но и дополнительная диагностика для предотвращения осложнений, самым частым из которых является бесплодие. В таких случаях врачи прибегают к компьютерной томографии или УЗИ органов малого таза, оценивают проходимость маточных труб, определяют гормональный фон женщины.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
У мужчин проводится УЗИ простаты, спермограмма, в случаях выявления аденомы – с определением остаточной мочи и уровня ПСА.
Материал для исследования Эякулят, собранный путем мастурбации в стерильный контейнер. Синонимы: Спермиограмма; Сперматограмма; Анализ спермы; Анализ эякулята. Semen analysis; Semen analysis; Sperm analysis; Sperm count; Seminal fluid analysis. .
Исследование ткани предстательной железы и состояния мочевого пузыря с целью выявления патологий мочеполовой системы.
Довольно часто ревматологи диагностируют уретро-окуло-синовиальный синдром, проявляющийся одновременным поражением глаз, суставов и слизистой мочеиспускательного канала. При этом иммунитет активно вырабатывает антитела к патогенным бактериям, эти антитела начинают распознавать как патологические клетки нормальных тканей организма. В результате возникает аутоиммунное воспаление в суставах (в одном или в нескольких), конъюнктиве и т.д. Критериями верификации диагноза, помимо клинической картины, служат связь с недавно перенесенной инфекцией (кишечной, половой или мочевой), характерные изменения в крови и выявление ДНК возбудителя.
Исследование используют в целях дифференциальной диагностики острых кишечных инфекций. Состав профиля: Shigella spp./Escherichia coli (Enteroinvasive Escherichia coli – EIEC) Salmonella spp. Campilobac.
В сложных случаях возможно проведение рентгенографии или УЗИ суставов.
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Ультразвуковое сканирование структуры крупных суставов и определение их функциональной активности.
К каким врачам обращаться
При появлении симптомов уреаплазмоза следует незамедлительно обратиться к гинекологу или урологу.
Согласно рекомендациям Министерства здравоохранения обследование репродуктивной системы, как и любой другой, должно осуществляться ежегодно, независимо от наличия или отсутствия жалоб со стороны пациента.
Лечение уреаплазмоза
Основной целью лечения является удаление возбудителя инфекции, купирование симптомов заболевания, профилактика осложнений. Для этого применяют антибиотики, противовоспалительные средства и препараты местного действия (глазные капли, вагинальные свечи и др.).
При развитии бесплодия с поражением проходимости половых путей врачи могут прибегнуть к оперативному лечению – рассечению спаек.
При неэффективности данных мероприятий назначают проведение протоколов ЭКО или рекомендуют суррогатное материнство.
Хронический простатит может привести к развитию аденомы (доброкачественной опухоли) простаты.
Схема лечения уретро-окуло-синовиального синдрома включает назначение максимально эффективных антибиотиков (выбор осуществляется на основании лабораторных данных), противовоспалительных, симптоматических лекарственных средств и иммунных препаратов, а также в ряде случаев физиотерапевтическое лечение.
Лечение должно проводиться только под контролем врача, с верификацией диагноза и определением чувствительности микроорганизма к действию препаратов, с последующим контролем эффективности лечения.
Осложнения
К серьезным осложнениям уреаплазмоза относятся невынашивание беременности, фетоплацентарная недостаточность плода, выкидыш на ранних сроках, инфицирование новорожденного, развитие внутриутробной пневмонии, являющееся угрозой для жизни ребенка, а также развитие бесплодия, как мужского, так и женского.
Развитие эндометриоза, сальпингита, сальпингоофорита относят к опасным для жизни осложнениям послеродового периода.
Присоединение другого возбудителя инфекции, усугубляющее течение настоящего заболевания и расширяющее спектр возможных осложнений.
Нарушение анатомической структуры мочевыводящих путей, развитие хронической задержки мочи и вовлечение в воспалительный процесс почек, мочеточников, мочевого пузыря.
Недостаточно полный или прерванный курс приема препаратов ведет к увеличению устойчивости возбудителей к лечению. Прием лекарственных средств, к которым данный микроорганизм нечувствителен, способствует его распространению по слизистым оболочкам.
Профилактика уреаплазмоза
Важным профилактическим условием является отсутствие беспорядочных половых связей, использование средств барьерной контрацепции, соблюдение правил личной гигиены.
Выявить заболевание на ранней стадии позволяет регулярное посещение врача, сдача мазков и соскобов на цитологию даже при отсутствии жалоб (особенно при наличии факторов риска).
При планировании беременности необходимо пройти комплексное обследование. В случае выявление инфекции (хронической, вялотекущей, латентной) проводится соответствующее лечение до момента оплодотворения, чтобы снизить риск негативного влияния на плод как самой инфекции, так и препаратов для ее лечения.
- Урология. Российские клинические рекомендации. Гэотар-Медиа, Москва. 2016. 496 с.
- Гависова А.А., Твердикова М.А., Тютюнник В.Л. Современный взгляд на проблему уреаплазменной инфекции. «Эффективная фармакотерапия. Акушерство и гинекология" №2 (18).
- Боровкова Е.И. Современные стандарты терапии инфекций, передаваемых половым путем // Медицинский совет. – 20214. – № 11. – С. 84-89.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Уреаплазма парвум (Ureaplasma parvum) – один из микроорганизмов, являющихся возбудителем такого заболевания, как уреаплазмоз.
Какова норма уреаплазмы парвум – этот вопрос вызывает, пожалуй, наибольшее число споров.
Дело в том, что многие специалисты придерживаются мнения, что небольшое количество уреаплазмы парвум в норме обнаруживается и у здоровых женщин.
Попробуем разобраться в этом вопросе.
Какова норма уреаплазмы парвум
Количество уреаплазм в организме определяют по содержанию колониеобразующих единиц в одном миллилитре выделений (КОЕ/мл).
Принято считать, что уреаплазма парвум в анализе является нормой, если этот показатель не превышает 10 4 .
Существует целый ряд ситуаций, при которых выявление уреаплазмы даже в минимальных количествах расценивается как патология и подлежит обязательному лечению.
- I. Наличие клинических проявлений уреаплазмоза. Женщин беспокоят выделения из половых путей. Они могут быть белыми, желтоватыми или просто обильными слизистыми. Часто также появляются ноющие боли внизу живота. Они носят нерегулярный характер, усиливаются после полового акта или во время другого инфекционного заболевания.

- II. Обнаружение уреаплазмы у беременной женщины. Доказано, что наличие уреаплазмы парвум у беременной может привести к серьезным осложнениям. На раннем сроке возрастает вероятность самопроизвольного выкидыша и замирания беременности. В более позднем периоде повышается риск преждевременных родов и поражения плаценты. Инфекция, попавшая в плаценту, может привести к задержке роста плода, его кислородному голоданию. Также инфицированные околоплодные воды могут излиться преждевременно, что потребует экстренного кесарева сечения. Уреаплазмы могут инфицировать плод внутриутробно, из-за чего у ребенка может развиться пневмония уже после рождения. Лечение уреаплазмы обычно назначают после 12 недель беременности.

- III. Планирование беременности супружеской парой. Этот пункт вытекает из предыдущего. Поскольку лечение во время беременности проводится обязательно, при обнаружении уреаплазмы целесообразно провести его на этапе планирования.

- IV. Бесплодие. Уреаплазма, как и другие половые инфекции, может быть причиной бесплодия. Поэтому пары, у которых беременность не наступила в течение года, должны обязательно обследоваться и пролечиться.

- V. Наличие сопутствующих инфекций, часто повторяющиеся неспецифические кольпиты. Уреаплазма, пусть и в небольшом количестве, вытесняет из влагалищной микрофлоры палочки. Это бактерии, защищающие слизистые оболочки от внедрения патогенных возбудителей. Следовательно, часто возникают воспалительные заболевания половых органов.
- VI. Пациентки, которым предстоит плановое оперативное лечение на органах малого таза или мочевыделительной системы. Присутствие в организме уреаплазм повышает риск развития послеоперационных осложнений.
Несмотря на то, что небольшое количество
уреаплазмы парвум у женщин считается нормой,
лечение такого состояния не займет много времени.
При этом сможет уберечь вас от возможных осложнений в будущем.
Обследоваться на уреаплазму можно методом ИФА (берется кровь из вены) или ПЦР (мазок из канала шейки матки).
Кроме уреаплазмы парвум, есть еще несколько штаммов этого микроорганизма, также вызывающих уреаплазмоз.
В нашем кожно-венерологическом диспансере можно обследоваться на все виды уреаплазм (парвум, уреалитикум, специес).
Получить рекомендации по их лечению, а также по вопросам профилактики и лечения всех венерических заболеваний.

О том, нужно ли лечить
уреаплазмоз рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Ureaplasma parvum | 1 д. | 300.00 руб. |
Уреаплазма парвум при беременности
При постановке на учет по беременности, женщина должна пройти ряд анализов.
В процессе исследования, в лаборатории, проводят тщательную диагностику.
В результате анализа может быть указано: обнаружена уреаплазма парвум.
Что делать в этом случае?
Уреаплазма является условно-патогенным микроорганизмом.
В норме присутствует в мочеполовой системе человека в незначительном количестве.
Влияние различных факторов способно провоцировать избыточный рост флоры.
Это провоцирует появление уреаплазмоза.
При планировании беременности, необходимо провести лабораторные анализы для выявления уреаплазмы.
Может ли беременная заразится уреаплазмой?
Да, заражение во время беременности вполне возможно.
Более того, вероятность инфицирование повышается.
Это связано с тем, что слизистая влагалища становится более ранимой, а иммунный ответ значительно снижается.
Как проявится уреаплазма при беременности?
У беременных женщин уреаплазма парвум может длительное время находится в организме, не вызывая никаких симптоматических признаков.
Беременная девушка может даже не подозревать про наличие заболевания.
Если своевременно не обнаружить уреаплазму, микроорганизм способен поражать плод.
Важно! В случае обнаружении уреаплазмы при беременности в большом количестве, пройти лечение следует незамедлительно.
Лечение требуется женщинам, у которых показатель концентрации микроорганизма 10 * 4 ст. или более.
Такая концентрация уреаплазмы способна приносить вред дыхательной системе плода и вызывать пневмонию.
Уреаплазма при беременности способна спровоцировать произвольный аборт.
Помните! При беременности, нормой считается концентрация уреаплазмы парвум - менее 10 * 3 ст.
Такое содержание микроорганизма не несет значимого вреда матери и ребенку.
После получения положительного результата женщине следует проходить обследование у гинеколога.
Окончательное решение – проводить лечение уреаплазмы или нет – принимает врач.
При этом он сопоставляет данные клинических анализов, клиническую картину, особенности протекания беременности.
При планировании следующей беременности следует заранее пройти обследование и при необходимости пролечится от уреаплазмоза.
Важно! Курс и схема лечения подбирается врачом индивидуально.
Не занимайтесь самолечением!
Уреаплазма парвум: может ли вызвать выкидыш?
Ответ на этот вопрос: однозначно да.
Отсутствие лечения способно спровоцировать осложнения и угрозу жизни малыша.
Такая ситуация может произойти даже при отсутствии клинических проявлений уреаплазмоза.
Уреаплазма у женщин: норма в анализах
Уреаплазмоз длительное время может не вызывать заболевание.
Именно по этой причине, инфекцию достаточно трудно диагностировать.
Поставить точный диагноз и обнаружить уреаплазму можно только в том случае, если значительно превышен показатель концентрации.
При этом плохие анализы сопровождаются характерными симптоматическими признаками.
В норме содержание уреаплазм, по средним показателям, не должно превышать 10*4 КОЕ/ мл.
Считается, что лечение не требуется в том случае, если показатель составляет 10*3 КОЕ/мл.
Норма уреаплазмы: можно ли на нее ориентироваться при лечении?
По результату однократный анализ нельзя достоверно судить о наличии или отсутствии заболевания.
Очень часто, даже при небольшом содержании микроорганизмов, развивается воспаление.
Помните! Результат анализа не является диагнозом и нуждается в интерпретации врача.
Как правильно сдать анализы на уреаплазму?
Для точного результата следует заранее прекратить прием лекарственных препаратов с антимикробным эффектом.
Анализы рекомендуется сдавать через два дня после менструации.
Обнаружить уреаплазму парвум возможно при помощи следующих методов диагностики:
- Полимеразная цепная реакция
- Серологические исследования
- Бактериологический анализ мазка
Обследоваться на уреаплазму следует в целях профилактики – не менее одного раза в год.
Обязательными анализы на уреаплазму парвум являются в следующих случаях:
- 1. Бесплодный брак
- 2. Планирование беременности
- 3. Самопроизвольные аборты
- 4. Воспаление мочеполовых органов
- 5. Внематочная беременность
- 6. Случайный или нежелательный половой акт
Если до этого проводилась антибиотикотерапия, через месяц обследование рекомендуется повторить.
Норма уреаплазмы в мазке у женщин
Для того чтобы подтвердить диагноз уреаплазмоз, врач берет мазок.
Основным видом исследования является мазок на флору.
Он проводится путем изучения материала под микроскопом.
Проведение такого исследования рекомендуется только спустя 2 - 4 недели, после отмены антибактериальных препаратов.
Для забора образца материала на уреаплазмоз у женщины, делают соскоб с уретры, шейки матки или влагалища.
Пробу берут на гинекологическом кресле, при помощи специального шпателя или ложечки.
Данная процедура не является болезненной.
Если отмечаются болевые ощущения внизу живота, то это свидетельство того, что в организме имеется процесс воспаления.
После того как материал был взят, его наносят на предметное стекло и подсушивают.
Далее врач направляет стеклышки для изучения в лабораторию.
Какие показатели свидетельствуют о превышении нормы уреаплазмы?
Показателем заболевания будет превышение нормы лейкоцитов в мазке.
В уретре нормой можно считать показатель 0-5 клеток в поле зрения.
На шейке матки количество клеток не должно превышать 30.
Тип микроорганизма невозможно идентифицировать при помощи обычного мазка.
Для этого применяют бакпосев или ПЦР анализ.
С помощью таких методов, возможно, установить вид возбудителя и его количество в организме.
Уреаплазма парвум: норма ПЦР количественный
Полимеразная цепная реакция – это современный и достаточно эффективный метод исследования.
Данное исследование позволяет обнаружить фрагменты ДНК или РНК возбудителя в материале больного.
Если результат положительный, то можно утверждать о наличии возбудителя уреаплазмы парвум.
Для исследований, можно делать забор следующих биоматериалов:
- Кровь
- Моча
- Слюнная жидкость
- Отделяемое влагалища
Материал помещается в стерильную пробирку и направляется на диагностику в лабораторию.
Как определить норму уреаплазмы при ПЦР?
Если количество бактерий на 1 миллилитр не превышает показатель 10*4, то в таком случае женщина является носителем уреаплазмы парвум.
Ниже этого показателя лечение не назначается.
Более 10*4 КОЕ требуется срочное лечение.
Лечение может назначить только специалист.
Чем опасно превышение нормы уреаплазмы?
При несвоевременном лечении, возможно появление осложнений.
У мужчин уреаплазма парвум способна спровоцировать появление уретрита и простатита.
Следует учитывать, что на достоверность результата может влиять употребление спиртных напитков, переохлаждение и половые акты перед обследованием.
Уреаплазма норма у супруга и превышение нормы у другого: что делать?
Обычно в этом случае назначается лечение, даже если у другого партнера значения анализов нормальные.
Важную роль при назначении терапии имеет клиническая ситуация.
Например – наличие воспалительного процесса или планирование беременности.
Уреаплазма парвум норма: после лечения
После того как Вы прошли лечение, врач назначит контрольные анализы.
Чаще всего, в качестве повторного исследования, используют метод полимеразной цепной реакции количественный.
Этот метод является одним из самых точных на сегодняшний день.
Спустя одну, две недели после отмены антибактериальной терапии следует сдать первый анализ.
В том случае если он находится в пределах нормы через месяц необходимо повторить исследование.
После второго отрицательного результата, врач назначит пробу с провокацией.
Данная проба выполняется после предварительной обработки специальным раствором полого органа.
Если такая проба дала отрицательный результат, можно говорить про полное выздоровление.
Хотя бы один положительный результат является поводом для повторного прохождения полного курса терапии.
На время лечения следует прекратить половые контакты.
При занятии сексом следует использовать средства барьерной контрацепции.
При обнаружении уреаплазмы парвум, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Уреаплазмы – крохотные бактерии, которые относятся к условно-патогенным микроорганизмам.
Выделяют два вида уреаплазм: Ureaplasma parvum и Ureaplasma urealyticum.
Инфицирование происходит половым путем, но возможно также заражение ребенка от матери во время беременности или родов.
При благоприятных обстоятельствах эти бактерии активизируются, провоцируя воспаление половых органов и мочеполового тракта.
Кроме того, уреаплазмы снижают двигательную активность сперматозоидов.
У беременных уреаплазмы могут вызвать заболевания бронхов и легких, спровоцировать выкидыш.
А также стать причиной бактериемии и менингита у ребенка.
Ещё одна сфера воздействия этих микроорганизмов – это суставы, в особенности, поражённые ревматоидным артритом.
Поэтому важно своевременно выявить уреаплазмы и провести антибактериальное лечение, если их количество превышает норму.
Уреаплазма: норма в анализах
Диагностика уреаплазмоза представляет определенную проблему.
Поскольку уреаплазмы могут даже в довольно больших количествах находиться в организме, не вызывая заболеваний.
И, кроме того, присутствуют симптомы воспалительных заболеваний.

Норма уреаплазмы в мазке у женщин – 10 в четвертой степени на 1 мл исследуемого материала.
Это верхний показатель нормы, причем достаточно усредненный.
Так как, согласно некоторым исследования, предельная черта 10*5 КОЕ/мл, а согласно другим исследованиям - 10*3 КОЕ/мл.
Таким образом, если обнаружена уреаплазма у женщин, норма в анализах не должна превышать 10*5 КОЕ/мл.
Это предельно допустимый показатель.
Если показатель ниже 10*3 КОЕ/мл, то даже при наличии уреаплазмы антибактериальное лечение не требуется.
Однако если раньше проводилась антибактериальная терапия, то это может повлиять на достоверность исследования.
Чтобы результат был как можно более точным, женщинам желательно сдавать анализ либо за два дня до месячных. Либо через два дня после окончания менструации.

На самом деле, такой болезни не существует. Ни в одном международном руководстве, ни в одном англоязычном научном журнале встретить ее невозможно. Там что, не знают про уреаплазмы? Знают, и давно и тщательно все изучили.
И вот что получается:
Уреаплазмы – нормальный компонент флоры влагалища женщины.
Во влагалище здоровой женщины обитает более миллиона бактерий, которые относятся к тремстам разным видам. Уреаплазмы – одни из них. Они обнаруживаются примерно у 50% здоровых женщин.
Уреаплазмы – это не инфекции, передаваемые половым путем! Они совершенно спокойно обнаруживаются у девственниц и у бабушек, у монахинь и учительниц, и даже у гинекологов и дерматовенерологов.
Уреаплазмы, как и другие компоненты микрофлоры, иногда все же могут приводить к развитию воспаления, но это воспаление чаще всего затрагивает органы мочевой системы: уретра (чаще у мужчин), мочевой пузырь (цистит), почки. Обращаю внимание, что в этой ситуации уреаплазмы ведут себя в точности так же, как, например, кишечная палочка: кишечная палочка может вызывать и цистит, и пиелонефрит, и даже сепсис, но она живет в каждом здоровом организме. Значит ли это, что мы должны лечить всех поголовно от кишечной палочки? Конечно, нет! Та же история и с уреаплазмами.
Очень распространенное заблуждение: уреаплазмы приводят к бесплодию, выкидышам, преждевременным родам, внутриутробным инфекциям и т.д. Это очень большое преувеличение. Ни в одни международные руководства по бесплодию, выкидышам, преждевременным родам, и т.д. не входит обследование на наличие уреаплазм и (тем более!) лечение.
Уреаплазмы никак не влияют на течение и исход беременности. Но поскольку уреаплазмы есть у многих женщин, то очень легко списать все проблемы на то, что почти всегда обнаруживается. К сожалению, так и происходит.
Так или иначе, если есть необходимость выявить уреаплазмы (хотя мне такую необходимость представить сложно), нужно сдавать мазок (исследование методом ПЦР или посев (он же культуральный метод, он же микробиологическое исследование)). Если у Вас выявили уреаплазмы и собираются лечить, а симптомов заболевания у вас нет, задумайтесь и проконсультируйтесь с еще одним специалистом. Если Вам предлагают сдать кровь на антитела к уреаплазмам, бегите быстрее из этой клиники.
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык Владимира Павловича, уролога со стажем в 27 лет.
Над статьей доктора Ковалык Владимира Павловича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
В 2021 году профессиональные российские сообщества перестали разрабатывать официальные клинические рекомендации по ведению больных с Ureaplasma spp. и Mycoplasma hominis. Согласно позиции Международного союза по борьбе с инфекциями, передаваемыми половым путём, активное выявление этих микроорганизмов и лечение приносит больше вреда, чем пользы, так как из-за него устойчивость к антибиотикам развивается у действительно опасных инфекций. Поэтому антибиотики при выявлении этих бактерий нужно применять только при наличии симптомов.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Как передаётся уреаплазма
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уреаплазмоз у мужчин
У мужчин может возникать уретрит, который проявляется скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Уреаплозмоз у женщин
У женщин под влиянием уреаплазм может развиваться сальпингоофорит, эндометрит и вагиноз.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Уреаплазмоз у детей
У девочек в большинстве случаев уреаплазмы не вызывают каких-либо заболеваний, наблюдается здоровое носительство. Изредка развивается воспаление вульвыи/или влагалища. У новорождённых девочек и мальчиков повышен риск развития бронхолёгочной дисплазии.
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
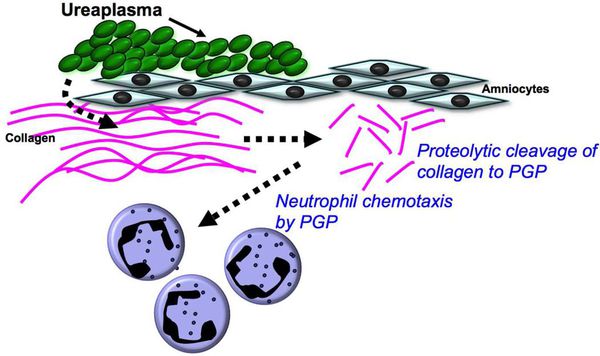
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
Прямая иммунофлюоресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА) менее информативны при уреаплазмозе, чем молекулярно-генетические и бактериологические исследования. Их применяют только при отсутствии последних.
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена.
Лечение уреаплазмоза
Лечение уреаплазмоза показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм Доксициклина, Джозамицина и ряда других антимикробных препаратов.
Схема лечения уреаплазмоза
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения уреаплазмоза:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс лечения уреаплазмоза может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Особенности лечения уреаплазмоза при беременности
При беременности по назначению врача можно применять препараты из группы макролидов и азалидов (Джозамицин, Азитромицин).
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Читайте также:

