Увеличение твп из за инфекции
Обновлено: 18.04.2024
Физиологическое расширение воротникового пространства. Скрининг плода на пороки сердца по воротниковому пространству
По данным Т.W.A. Huisman и СМ. Bilardo у плодов с трисомией 18 расширение воротникового пространства и транзиторные проявления патологического типа кровотока в венозном протоке (ретроградный поток в фазу сокращения предсердий), выявленные в 13 нед беременности, спонтанно исчезали к 20 нед.
Такая временная корреляция подтверждает заинтересованность перегрузок сердечной гемодинамики в этиологии появления расширения воротникового пространства. На основании этого можно предположить, что в связи с различными причинами (возможно, анатомического характера) увеличение размеров воротникового пространства в первом триместре беременности может считаться функциональной реакций плода на имеющиеся изменения или даже очевидным проявлением неиммунной водянки.
Если ситуация ухудшается, степень увеличения воротникового пространства возрастает, повышая вероятность скорой гибели плода. Если процесс разрешается по мере расширения перешейка аорты, перегрузка сердца также уменьшается, что сопровождается исчезновением увеличения воротниковой зоны.
J.A. Hyett et al. проанализировали частоту встречаемости пороков сердца у 1427 плодов с нормальным кариотипом и увеличенным воротниковым пространством в первом триместре беременности для выяснения вопроса, может ли воротниковое пространство использоваться в качестве маркера при скриниговом обследовании для исключения крупных структурных аномалий сердца.
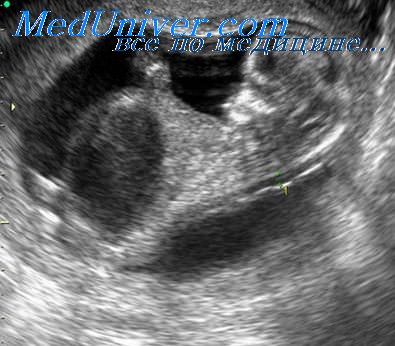
Было выявлено, что средняя частота таких пороков в обследованной популяции составила 17 на 1000 (24 из 1427). Она снижалась до 5,5 на 1000, если толщина воротникового пространства находилась в пределах 2,5-3,4 мм, и повышалась до 233 на 1000, если толщина воротникового пространства оказывалась выше 5,5 мм. Эти данные убедительно свидетельствуют, что величина воротникового пространства в сроки 10-14 нед беременности может использоваться в качестве ультразвукового маркера для скрининга не только хромосомных нарушений, но и пороков сердца плода. М. Moseli et al. также предложили его в качестве маркера для выявления коарктации аорты.
В одной из последних работ J.A. Hyett et al. оценили эффективность измерения воротникового пространства для скрининга в сроки 10-14 нед пороков сердца и магистральных сосудов у 29154 пациенток с одноплодной беременностью, имеющих плодов с нормальным кариотипом.
Из 50 случаев с грубыми пороками (показатель распространенности составил 1,7) 28 (56%; с 95% доверительным интервалом от 42 до 70%) вошли в подгруппу из 1822 беременных с увеличением толщины воротникового пространства выше 95-го процентиля. Прогностическая значимость положительного и отрицательного результата теста для этого же пограничного уровня составила 1,5% и 99,9% соответственно.
Основываясь на полученных результатах, авторы заключили, что измерение воротникового пространства в сроки 10-14 нед беременности позволяет идентифицировать большинство плодов с тяжелыми пороками сердца и магистральных сосудов. Учитывая вышесказанное, обнаружение у плода утолщения воротникового пространства всегда должно расцениваться как высокий риск вероятности наличия таких пороков.
Учитывая, что одной из причин увеличения воротникового пространства может являться нарушение сердечной деятельности, C.S. von Kaisenberg et al. провели изучение перестроек уровней устойчивости экспрессии генов, кодирующих кальциевую АТФ-азу саркоплазматического ретикулума, поскольку известно, что она имеют отношение к возникновению сердечной недостаточности в постнатальном периоде. У плодов с трисомиями достоверного снижения экспрессии генов кальциевой АТФ-азы выявлено не было, так же как и взаимосвязи с абсолютными величинами толщины воротникового пространства. Однако поскольку для внутриутробного периода является характерной низкая экспрессия данных генов, нарушение сердечной деятельности в качестве этиологического фактора увеличения воротникового пространства не может быть исключено полностью.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кровоток в пуповине и воротниковое пространство. Воротниковое пространство при инфицировании плода
J.M. Martinez et al. изучили эффективность комплексной оценки ПИ в артерии пуповины и размеров воротникового пространства для диагностики хромосомных аберраций у плода в первом триместре беременности. При использовании в качестве критериев 95-го процентиля для ПИ и толщины 3 мм и более для ВП, точность диагностики при обследовании 553 пациенток с одноплодной беременностью в сроки 10-13 нед составила 84,2%, частота ложноположительных результатов - 6,6%, а прогностическая значимость положительного и отрицательного результатов тестов - 31,3% и 99,4% соответственно.
Из 553 наблюдений оба эхографических маркера находились в пределах нормы у 502, и только у 3 (0,6%) из них впоследствии обнаружились анеуплоидии. Среди 8 случаев, когда оба маркера имели патологические значения, хромосомные дефекты были установлены у 6 (75%). Еще в 43 наблюдениях регистрировались отклонения только одого параметра, и у 10 (23,2%) из этих плодов был обнаружен аномальный кариотип. Таким образом, предварительные данные, полученные в ходе этого исследования, позволяют предположить, что риск хромосомных нарушений у плода возрастает при выявлении сочетания увеличения размеров воротникового пространства более 3 мм с патологическим повышением ПИ в артерии пуповины в сроки от 10 до 13 нед беременности.
Воротниковое пространство при инфицировании плода
J.C. Smulian et al. описали случай водянки плода, связанной с острой парвовирусной инфекцией матери в первом триместре беременности, когда создавалась эхографическая картина, аналогичная той, которая может выявляться при анеуплоидии у плода. При трансабдоминальном ультразвуковом обследовании в 13 нед толщина ВП составила 4,5 мм. При трансвагинальном сканировании явления подкожного отека были также выявлены в области головки, грудной клетки и живота, что свидетельствовало о генерализации отеков и развитии выраженной водянки. Через две недели наступила внутриутробная гибель плода.
При кариотипировании был установлен нормальный кариотип. Авторы полагают, что эхографический скрининг генетических нарушений в первом триместре позволяет помимо этого выявлять большинство плодов, у которых имеются отеки другого генеза. Поскольку в первом триместре беременности имееется возможность лечения внутриутробной инфекции у плода с помощью терапии y-глобулинами, при обнаружении эхографических признаков водянки необходимо рассмотреть вопрос о серологической диагностике возможной парвовирусной инфекции у матери.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
1. Увеличение ТВП.
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
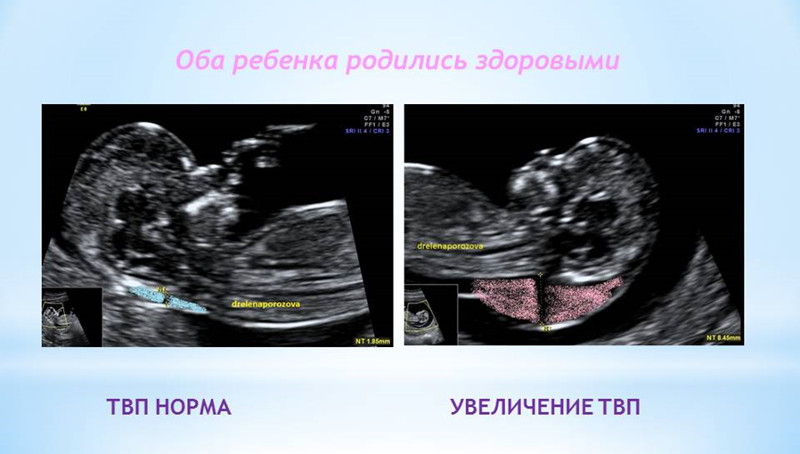
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы – с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
2. Гипоплазия\аплазия костей носа.
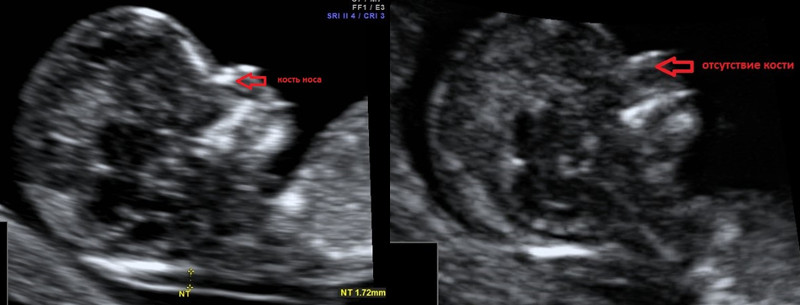
Гипоплазия костей носа – уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа – отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
- само по себе отсутствие костей носа на УЗИ не является аномалией развития; может встречаться у абсолютно здоровых плодов (в 3% случаев);
- для оценки степени индивидуального риска необходима оценка остальных ультразвуковых маркеров (толщина воротникового пространства плода, показатели кровотока на сердечном клапане, показатели кровотока в венозном протоке, ЧСС плода) и биохимического анализа материнской сыворотки (РАРР-А, ХГЧ);
- Если результат комбинированного скрининга (оценка в специальной программе данных УЗИ и анализа крови) показывает НИЗКИЙ риск хромосомной патологии – беспокоиться не стоит. Обязательно пройдите контрольное УЗИ в 19-20 недель беременности, где будет проведена тщательная оценка анатомии плода и исследованы определенные ультразвуковые маркеры второго триместра беременности.
- Что делать если результат комбинированного скрининга оказался ВЫСОКИМ? – Переживать не стоит. Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика).
3. Гиперэхогенный кишечник.
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
4. Гиперэхогенный фокус в желудочке сердца.
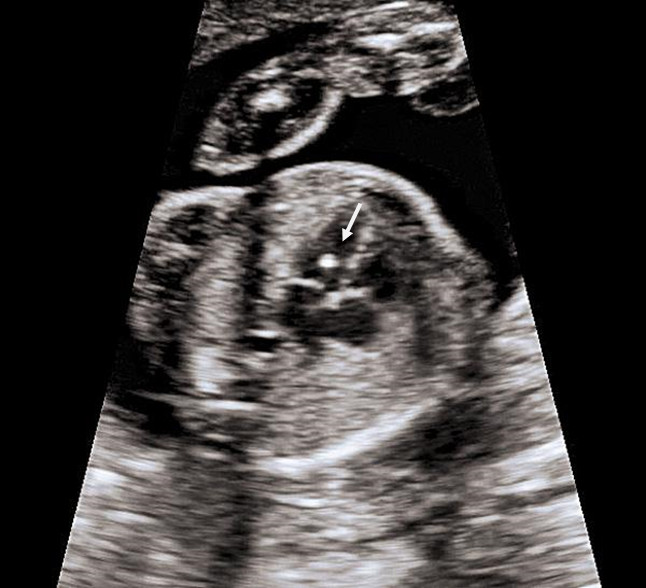
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
5. Единственная артерия пуповины.
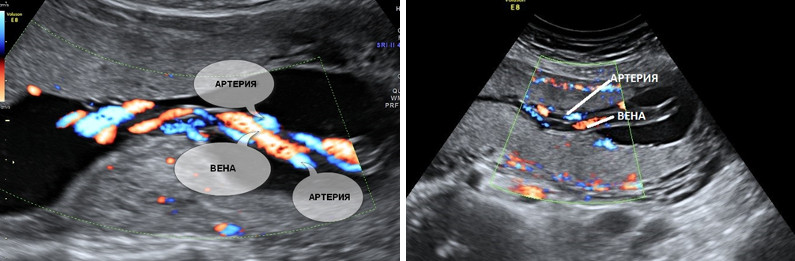
Нормальная пуповина состоит из трех сосудов – две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
6. Кисты сосудистых сплетений (КСС).
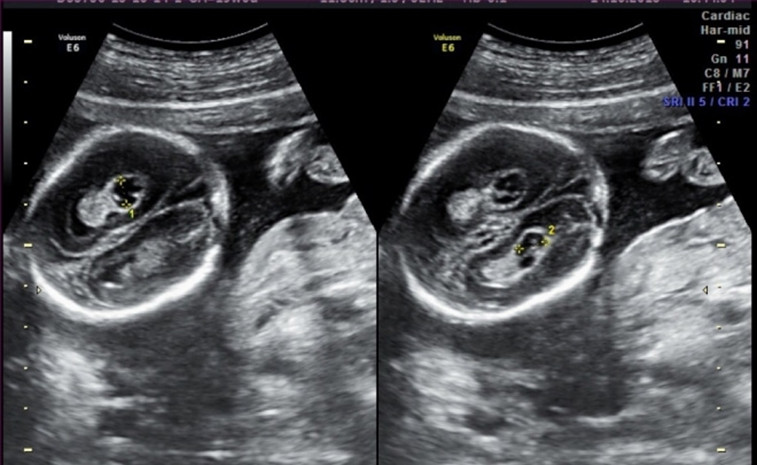
Часто ли встречаются кисты сосудистых сплетений?
7. Расширение почечных лоханок (пиелоэктазия).
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.
© 2022 краевое государственное бюджетное учреждение здравоохранения "Красноярский краевой медико-генетический центр" (КГБУЗ "ККМГЦ")
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Екатерина, можете сделать УЗИ еще в другом месте, чтобы удостовериться в правильности. И ждать кровь.
Есть более уточняющий платный тест НИПТ для оценки хромосомных аномалий.
Кровь через сколько дней будет готова?
В семье у кого то когда то были синдромы?

Екатерина, не переживайте. Ждите результаты. Вам терпения!
И все таки, УЗИ можете пересмотреть в хорошей клинике. Всяко бывает, ошибки не исключены.



Здравствуйте! прикрепите Пожалуйста сам результат УЗИ. Да, к сожалению,если носовой кости не видно и такая толщина воротникового пространства, то скорее всего это 21 хромосома - синдром дауна


Нет, вместе с УЗИ сдается кровь для расчета комбинированного риска, по его результату уже выдаётся окончательный риск хромосомных аномалий, для уточнения диагноза проводят амниоцентез и при подтверждении патологии решается вопрос о возможном прерывании беременности ( по желанию женщины). На данный момент по УЗИ риски на хромосомные аномалии высокие.
Читайте также:

