В какую пробирку берут кровь на вич
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Антитела к ВИЧ-1/2 и антиген ВИЧ-1/2 (HIV Ag/Ab Combo): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования (постоянного пребывания) в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД).
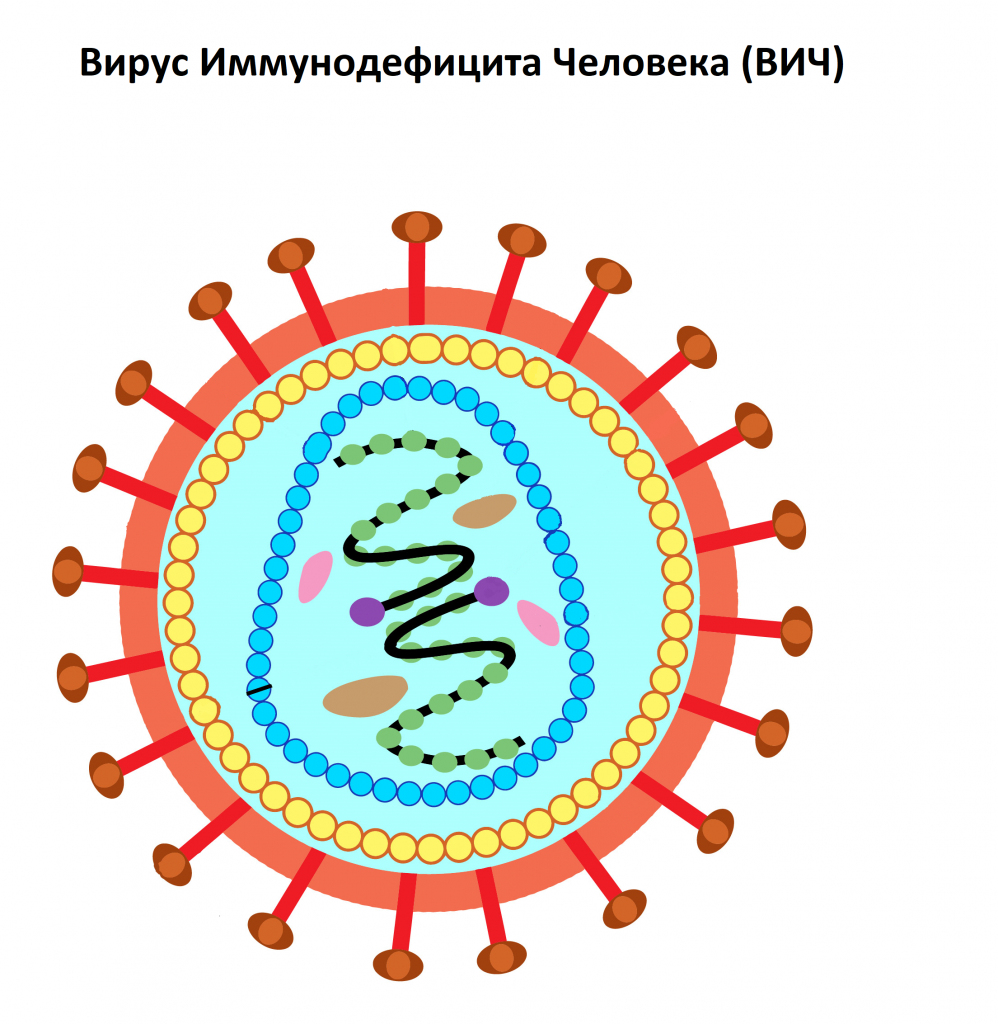
ВИЧ (Вирус Иммунодефицита Человека) – вирус, относящийся к семейству ретровирусов (семейство РНК-содержащих вирусов, заражающих преимущественно позвоночных), который поражает клетки иммунной системы человека. Через несколько недель с момента заражения начинают вырабатываться антитела к ВИЧ.
Показания на проведение исследования
Показаниями для назначения анализа является подготовка к госпитализации и плановому оперативному вмешательству. В профилактических целях следует провести исследование при подозрении на заражение при половом контакте. В первую очередь это касается лиц групп риска: употребляющих наркотики, вводимые внутривенно, часто меняющих половых партнеров и не использующих средств защиты.
Вирус иммунодефицита человека размножается в организме человека достаточно медленно, и количественный результат в отношении антигенов и антител к вирусу можно получить, как правило, не ранее чем через 3-6 недель после инфицирования. При этом клинические симптомы заболевания еще отсутствуют.
Через три месяца антигены ВИЧ и антитела к вирусу определяются практически у всех заболевших. Благодаря появлению новых комбинированных тест-систем четвертого поколения получение точного результата качественного анализа на ВИЧ-инфекцию возможно уже через две недели с момента попадания вируса в организм. При этом исследовании выявляют антиген р24 ВИЧ – белок вирусного капсида (внешней оболочки вируса).
Анализ на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2 назначают на этапе планирования и при ведении беременности, когда возможна передача вируса плоду. Анализ проводят и после родов, поскольку ребенок ВИЧ-положительной матери может быть инфицирован во время прохождения через родовые пути и при кормлении грудью.

Лихорадка, потеря веса без объективных причин, повышенная утомляемость, увеличение регионарных лимфатических узлов, потливость, особенно в ночное время, длительный кашель, диарея – эти устойчивые клинические симптомы неясного происхождения, отмечаемые в течение 2-3 недель, также служат показанием к проведению исследования на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2.
Кожные проявления также могут быть симптомом ВИЧ-инфекции, поскольку развиваются на фоне ослабления иммунитета. К их числу относится рецидивирующая герпетическая сыпь, поражающая обширные участки кожи, полость рта, половые органы. Герпес поражает и глубокие слои кожи с развитием язвенно-некротической формы. Образуются язвы и эрозии с последующим образованием рубцов, которых не бывает при обычном герпесе.
Еще один характерный симптом ВИЧ-инфекции – волосатая лейкоплакия, которая связана с активацией латентной инфекции, вызванной вирусом Эпштейна-Барр (что свидетельствует об иммуносупрессии). Заболевание проявляется нитевидными образованиями белого цвета с дальнейшим ороговением пораженных участков языка и слизистой оболочки рта.
Обширные грибковые поражения (в первую очередь дрожжевыми грибками рода Candida) также служат типичным признаком, сопровождающим ВИЧ-инфекцию. Сначала кандидоз поражает слизистую оболочку рта и пищевода, затем распространяется на слизистые желудочно-кишечного и мочеполового тракта. При этом формируются обширные очаги, характеризующиеся болезненностью и склонностью к изъязвлению.
ВИЧ-инфекция может сопровождаться развитием обширного папилломатоза. У ВИЧ-инфицированных женщин папилломы цервикального канала склонны быстро вызывать рак шейки матки.
СПИД-индикаторным заболеванием служит саркома Капоши – многоочаговая сосудистая опухоль, которая поражает кожные покровы и слизистые оболочки. Ее очаги в виде красноватых или буроватых узелков и бляшек сливаются, быстро распространяясь по всему телу. Со временем они образуют опухолевые поля, которые изъязвляются и нагнаиваются.
К числу патологических состояний, которые почти у всех пациентов сопровождают ВИЧ-инфекцию, относят полиаденопатию (увеличение лимфатических узлов). Как правило, в первую очередь увеличиваются под- и надключичные, подбородочные, околоушные и шейные лимфоузлы. В дальнейшем к ним может присоединяться увеличение паховых и бедренных лимфатических узлов. Они могут быть мягкими или плотными на ощупь, безболезненными и подвижными. Иногда несколько лимфоузлов сливаются, образуя своеобразный конгломерат. Воспаление двух и более групп лимфоузлов считают признаком генерализованной лимфаденопатии. Поражение лимфатических узлов может наблюдаться в течение нескольких лет, при этом периоды обострения сменяются ремиссией.
К легочным заболеваниям, сопровождающим ВИЧ-инфекцию, относят туберкулез и пневмонию.
Анализ на антигены и антитела к ВИЧ рекомендуют сделать, если у пациента выявлены заболевания, передаваемые половым путем (сифилис, хламидиоз, гонорея, генитальный герпес, бактериальный вагиноз).
Взятие, доставку и оформление материалов для проведения лабораторных исследований методом ИФА на ВИЧ-инфекцию и СПИД - индикаторные заболевания, для проведения лабораторных исследований методом ПЦР на ВИЧ - инфекцию, вирусные гепатиты В и С, а также для иммунологических исследований в КДЛ ГБУЗ РЦПБ СПИД и ИЗ производить строго в соответствии с правилами (приложение 1, 2, 3).
Наиболее частыми нарушениями указанных правил являются следующие:
1) при оформлении сопроводительной документации не указывается наименование диагностической тест-системы, ее серия, срок годности
2) не полностью указываются паспортные данные обследуемых, а также дата и место взятия материала
3) зачастую в лабораторию ГБУЗ РЦПБ СПИД и ИЗ доставляется материал, уже непригодный для исследования: сыворотки, хранившиеся дольше установленного срока хранения (для разных методов исследования сроки хранения составляют от 3 до 48 часов); проросшие, гемолизированные сыворотки, в недостаточном для исследования количестве (в зависимости от метода минимально необходимый объем материала составляет от 2 до 5 мл);
4) номера, проставленные на флаконах, не соответствуют указанным в направлении; количество проб крови не соответствует количеству, указанному в направлении;
5) неправильно производится взятие материала, в пробах крови, доставляемых для исследований методом ПЦР и для иммунологические исследований, обнаруживаются сгустки,
6) при заборе материала не всегда медицинский персонал ЛПУ обращает внимание на сроки годности пробирок.
Правила взятия и доставки крови для проведения лабораторных исследований методом ИФА на ВИЧ-инфекцию и СПИД-индикаторные заболевания.
Взятие крови производится из локтевой вены в чистую сухую пробирку в количестве 3-5 мл. У новорожденных можно брать пуповинную кровь с указанием об этом в направлении. Полученный материал не рекомендуется хранить более 12 часов при комнатной температуре и более 1 суток в холодильнике при +4-8 0С. Наступающий гемолиз может повлиять на результаты анализа. В случае невозможности доставки материала в течение суток следует сразу после взятия крови отобрать из нее сыворотку. Сыворотка отделяется центрифугированием. Отделенная сыворотка переносится в чистую (лучше стерильную) пробирку, флакон или пластиковый контейнер, и в таком виде она может храниться до 7 дней при температуре +4-8 0С. На пробирке следует указать порядковый номер, фамилию и инициалы пациента, в строгом соответствии с направлением. Для транспортировки в КДЛ диагностики ВИЧ штативы с пробирками помещают в термоконтейнер, легко подвергающийся дезинфекции. Полученный материал в КДЛ диагностики ВИЧ доставляет медицинский персонал, прошедший специальный инструктаж в установленном порядке.
Утв. МЗ СССР от 05.09.1988 г. №690
Направление №__________________
на исследование образца крови в ИФА на ВИЧ-инфекцию
В_________________________________________________________
(наименование учреждения)
Должность лица, направляющего материал___________________________________
Взятие материала для исследования производить только при предъявлении пациентами паспорта или иного документа, удостоверяющего его личность (кроме анонимного обследования).
Коды контингентов
Наименование кода
код
Доноры (крови, биологических жидкостей, органов и тканей)
Медицинский персонал, работающий с ВИЧ - инфицированными лицами и инфицированным материалом
Гомо- и бисексуалисты
Больные заболеваниями, передающимися половым путем
Лица, находящиеся в местах лишения свободы
Обследованные по клиническим показаниям
Беременные (доноры плацентарной и абортной крови)
Обследованные при эпидемиологическом расследовании
Для лабораторий диагностики ВИЧ-инфекции в обменном журнале и направлении обязательно дополнительно указываются результаты исследования (ОП сыворотки, ОП критическое), а также дата постановки, название, серия, срок годности используемой тест-системы.
Правила взятия, хранения и доставки материала для проведения исследований методом полимеразной цепной реакции (ПЦР).
В направлении должны быть четко указаны: учреждение, направившее материал, Ф.И.О. (полностью), год рождения, код контингента, домашний адрес, дата, точное время и место взятия материала, фамилия и подпись ответственного лица с указанием номера контактного телефона.
Правила взятия и доставки материала для проведения иммунологических исследований.
Материал должен быть доставлен в лабораторию сразу после взятия. Недопустимо замораживание биологического материала. Флаконы должны быть четко промаркированы с указанием фамилии пациента, даты и времени взятия. Маркировка флаконов должна строго соответствовать данным, указанным в направлении.
В направлении должны быть четко указаны: учреждение, направившее материал, Ф.И.О. (полностью), год рождения, код контингента, домашний адрес, дата, время и место взятия материала, фамилия и подпись ответственного лица с указанием номера контактного телефона.
Е.Б. Лукоянычева–заведующая иммунологической лабораторией ГУЗ КОКБ.
Правила забора биологического материала для иммунологических исследований: Методические рекомендации / Авт.-составитель О.М.Луппова.- Кемерово: ГУЗ КОКБ ,2008.-25 стр.
Введение 4
Раздел 1. Общие правила забора биологического материала и оформления сопроводительных документов
Раздел 2.Технология забора крови из периферической вены для лабораторного исследования
Раздел 3.Правила взятия венозной крови с помощью закрытой системы (вакуумного шприца-контейнера)
Раздел 4.
Транспортировка образцов крови
Раздел 5.
Требование к маркировке пробирок
Раздел 6
Образец оформления пробирок и заполнения сопроводительных документов
Приложение № 1
Забор крови на иммунограмму
Приложение №2.
Забор крови на циркулирующий иммунный комплекс
Приложение №.3
Забор крови на криоглобулины
Приложение №.4
Забор крови на группу крови и резус принадлежность
Приложение №5.
Забор крови на реакцию Кумбса
Приложение №6
Забор крови на гемоконтактные гепатиты В и С (HBsAg, анти – HCV)
Приложение №7.
Забор крови на развернутый комплекс маркеров гепатитов
Приложение №8.
Забор крови на клещевой энцефалит, боррелиоз
Приложение №9.
Забор крови на антитела к антигенам описторхисов, лямблий, хеликобактеру
Приложение №10.
Забор крови на цитомегаловирус, токсоплазмоз, герпес
Приложение №.11
Забор крови на а/т к тироидной пероксидазе
Приложение №12
Забор крови на ВИЧ 23
Приложение № 4(образец заполнения)
Список литературы
Данное методическое пособие предназначено для медицинских сестер Кемеровской областной клинической больницы.
Методическое пособие поможет правильно произвести забор биологического материала и оформить сопроводительные документы.
Правильно произведенный забор биологического материала и правильно оформленные направления исключат ошибку на преаналитическом этапе исследования.
Формы сопроводительных документов составлены так, чтобы сократить время медицинской сестры, затрачиваемое на оформление направлений.
Необходимо, чтобы образцы крови были правильно взяты и вовремя доставлены в лабораторию. Нарушения, допущенные на преаналитическом этапе, могут повлиять на результат исследования и его дальнейшую интерпретацию.
Раздел 1.
Общие правила забора биологического материала и оформления сопроводительных документов
Перед забором крови пациенту следует сообщить:
1. На какой вид исследования будет проводиться забор крови.
2. Требования необходимые для данного исследования.
Порядок забора венозной крови
1. Исследование проводится утром натощак, последний прием пищи за 12 часов до взятия крови.
2. Исключение приема алкоголя не менее чем за 24 часа до взятия крови.
3. Утренний прием лекарственных препаратов, лечебно-диагностических процедур (массаж, ЭКГ, физиотерапевческое лечение и др.) проводится после взятия крови.
5. Пациент перед процедурой должен находиться в покое, сидеть или лежать не менее 5 минут.
6. Продолжительность пережатия сосудов жгутом должна составлять не более 1 минуты.
7. Нельзя просить работать пациента кулаком и массировать предплечье по ходу вен.
Раздел 2
Технология забора крови из периферической вены для лабораторного исследования
подготовить на манипуляционном столе стандартный набор для забора крови из периферической вены, проверив целостность упаковок и сроки годности:
1. лоток для использованных материалов;
2. пробирки для крови;
3. упаковка с 2-мя стерильными салфетками (5х5см) или 4-5 шариками;
5. кожный спиртовой антисептик во флаконе с дозатором;
сделать необходимые надписи на пробирках;
оформить сопроводительные документы в лабораторию;
обеспечить удобное освещение;
помочь пациенту найти удобное положение;
разъяснить пациенту суть предстоящей процедуры, создавая атмосферу доверия, предоставляя возможность задать вопросы;
обработать руки спиртовым антисептиком;
вскрыть упаковки со стерильными материалами;
руку больного уложить в положении максимального разгибания, для чего под руку следует положить валик, имеющий влагостойкое покрытие.
наложить жгут на 10 - 15 см выше выбранной зоны, не нарушая ток крови;
выбрать вену для венепункции;
обработать место венепункции кожным антисептиком и дать высохнуть самостоятельно;
Не пальпируйте вену повторно!
надеть на стерильный шприц иглу;
снять с иглы защитный колпачок;
пальцами левой руки фиксировать кожу над веной;
ввести под кожу иглу срезом вверх под углом 30-40 0 ;
установить иглу параллельно вене и быстрым движением проколоть ее стенку;
иглу продвинуть немного вверх по длине вены;
набрать необходимое количество крови в шприц
- запрещается забор крови свободным кровотоком из иглы в пробирку, а также присоединение к игле нового шприца;
- для безопасного забора крови предпочтительно использовать вакуумный шприц-контейнер.
иглу извлечь из вены;
прижать место венепункции стерильной салфеткой на 2-3 минуты;
осторожно, предупреждая разбрызгивание крови, вылить содержимое шприца через иглу в одну или несколько пробирок.
Раздел 3
Правила взятия венозной крови с помощью закрытой системы (вакуумного шприца-контейнера)
Закрытые системы взятия венозной крови представляют собой новое поколение вакуумных шприцев - контейнеров с реактивами. Их использование имеет следующие преимущества перед традиционными способами:
полностью исключается контакт медперсонала с кровью на всех этапах взятия крови и ее транспортировки;
особо прочный пластик закрытых систем позволяет осуществить безопасную доставку крови на любые расстояния;
благодаря наличию широкого спектра пробирок с заранее добавленными реагентами для различных видов анализов (ЭДТА для гематологии, цитрат натрия для коагулогии, активатор свертывания для получения сыворотки), значительно облегчается работа медсестер и лаборатории. Международная цветовая маркировка предотвращает их не правильное применение;
уменьшается количество ошибочных анализов, связанных с неправильным взятием проб крови и неверным соотношением реагентов.
закручивающаяся крышка предотвращает "аэрозольный эффект" при открывании;
1. Надеть иглу на контейнер и закрепить легким поворотом по часовой стрелке. Провести пункцию вены.
1. Провести пункцию вены иглой. Благодаря защитной мембране кровь из иглы не вытекает.
2. Медленно оттягивая поршень, наполнить контейнер кровью. После заполнения кровью контейнер вместе с иглой вынуть из вены. Поршень зафиксировать в конечном положении до характерного щелчка. В случае взятия нескольких образцов крови, контейнер отсоединить. Иглу оставить в вене и на нее надеть следующий контейнер.
2. Создать вакуум в контейнере.
Для этого отвести поршень в конечное положение (до характерного щелчка) и отломить его
3. По окончании взятия крови, шток поршня обломить. Вы получаете транспортный контейнер с кровью и антикоагулянтом или готовую пробирку для сепарации сыворотки.
3. Насадить контейнер на иглу. Взятие крови осуществляется под действием вакуума. В этом случае вы также получаете транспортный контейнер с кровью и антикоагулянтом или готовую пробирку для сепарации сыворотки.
Транспортировка образцов крови
При транспортировке образца внутри лечебно-диагностического учреждения, пробирки с кровью должны находиться в контейнере, который в случае повреждения пробирки будет предотвращать разлитие крови.
Порядок доставки крови в лаборатории
- Штативы с кровью поместить в герметичный контейнер;
наружные части контейнера двукратно с интервалом в 15 минут протереть дезинфицирующим средством (концентрация по режиму для вирусных гепатитов);
доставить контейнер в лабораторию;
вынимать образцы крови из контейнера только в перчатках!
после возвращения из лаборатории контейнер вновь двукратно с интервалом в 15 минут протереть дезинфицирующим средством (концентрация по режиму, предусмотренному для гемоконтактных вирусных гепатитов).
Требование к маркировке пробирок.
Маркировку пробирок и заполнение сопроводительных документов следует проводить аккуратно и четко.
Фамилию, имя, отчество пациента писать четко и разборчиво.
В направлении заполнять все графы.
Не допускается, чтобы этикетка на пробирке была размыта, порвана или плохо приклеена.
Мы проводим исследования крови на:
Преаналитический этап

При исследовании на инфекционные маркеры необходимо соблюдать все правила преаналитического этапа, который включает в себя комплекс мероприятий, выполняемых от назначения на инфекционные маркеры до осуществления лабораторных измерений взятого биоматериала.
Преаналитический этап-это условия, в которых находится пациент перед взятием у него биоматериала, его первичной обработки, хранения и доставки в лабораторию. Соблюдение правильного проведения преаналитического этапа важно, так как до 60% погрешностей в КДЛ по России приходится на преаналитический этап.
Преаналитический этап включает:
- правильное взятие биоматериала
- хранение
- транспортировка
При исследовании в цельной крови, сыворотке или плазме образец крови берут чаще всего из локтевой вены. При плановом назначении лабораторного теста кровь для его выполнения следует брать натощак (после примерно 12ч. голодания и воздержания от приема алкоголя и курения), при минимальной физической активности непосредственно перед взятием (в течение 20-30 мин), в положение пациента лежа или сидя.
Взятие венозной крови облегчается применением вакуумных пробирок. Под влиянием вакуума кровь из вены быстро поступает в пробирку, что упрощает процедуру взятия и сокращает время наложения жгута.
В зависимости от назначенного вида исследования образец крови должен собираться при наличии строго определённых добавок. Для получения плазмы кровь собирают с добавлением антикоагулянтов: этилендиаминтетрауксусной кислоты (ЭДТА), цитрата, оксалата, гепарина. Для исследований системы свертывания крови применяется только цитратная плазма. В большинстве гематологических исследований используют венозную кровь с солями этилендиаминтетрауксусной кислоты (ЭДТА, К2 или К3-ЭДТА). Взятие биоматериала для иммуносупрессантов (такролимус и циклоспорин) проводят в пробирке с ЭДТА, К2 до верхней метки, содержимое пробирки незамедлительно, с осторожным переворачиванием 5-10 раз, перемешать.

Для предупреждения контаминации (механический перенос инфекционного агента из одного образца в другой) необходимо строго соблюдать правила забора биоматериала и его транспортировки.
Доставка образцов крови происходит с соблюдением всех этапов холодовой цепи. Холодовая цепь – это соблюдение температурного режима от момента взятия биоматериала до лабораторного тестирования.
Пробирки с образцами крови после оседания эритроцитов или оседания сгустка крови (не ранее чем через 30мин. после взятия крови) подвергаются центрифугированию. Кровь для получения сыворотки или плазмы центрифугируют в течение 10-15 мин при 800-1600 х g .
Несоблюдение правил преаналитического этапа приводит к возникновению неспецифических реакций.
Общие правила по подготовке к исследованиям на ВИЧ-инфекцию, вирусный гепатит В (HbSAg), вирусный гепатит С, сифилис.
- кровь сдавать утром натощак;
- исключить физические нагрузки в течение 24 часов;
- накануне избегать пищевых нагрузок;
- исключить курение минимум за 2 часа до исследования;
- исключить приём алкоголя накануне исследования;
- при себе иметь паспорт или заменяющий его документ с фотографией
Вич-инфекция

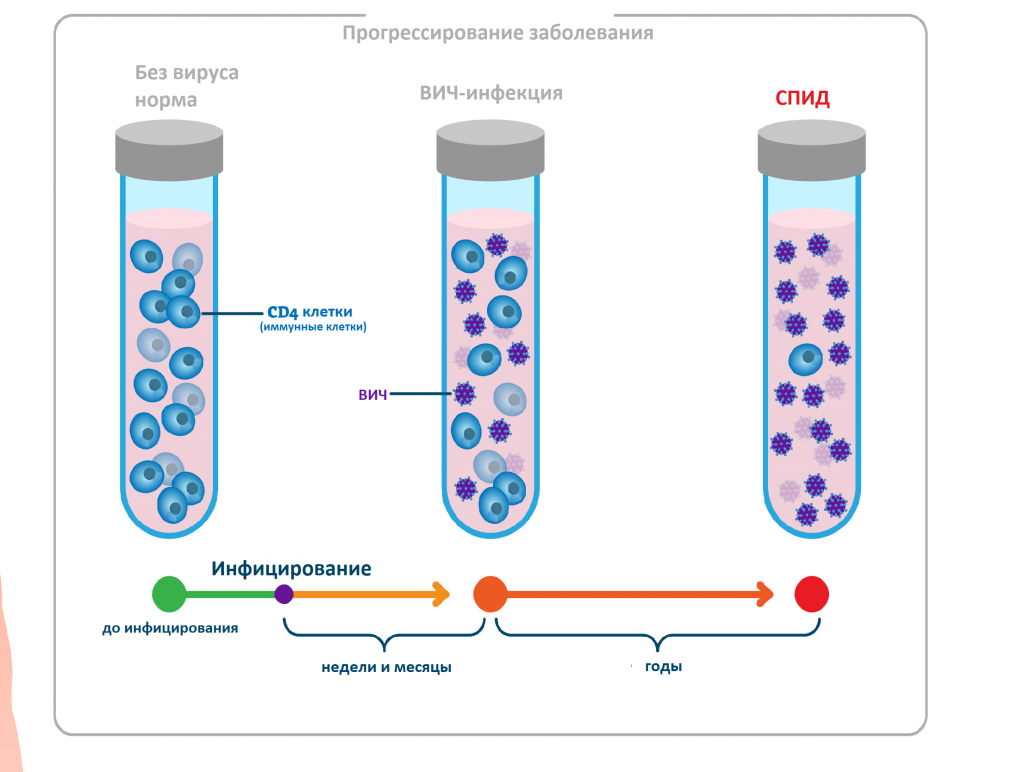
ВИЧ-инфекция - болезнь, вызванная вирусом иммунодефицита человека-антропонозное инфекционное хроническое заболевание, характеризующееся специфическим поражением иммунной системы, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (СПИД).
Возбудитель ВИЧ-инфекции - вирус иммунодефицита человека - относится к семейству ретровирусов. Вирус преимущественно поражает клетки иммунной системы-Т-лимфоциты, называемые СD4 Т-клетками. СD4 Т-клетки - это субпопуляция лимфоцитов, которая выполняет важнейшие функции в регуляции и осуществлении иммунного ответа организма против бактерий, вирусов и других микроорганизмов. В клетке человека вирус образует участок ДНК, встраивает его в геном хозяина. Пораженная вирусом клетка производит материалы для построения вирусных частиц, на ее поверхности появляются антигены вируса. При делении дочерние клетки получают вирусную ДНК.
К антигенам вируса, расположенным на поверхности клеток, вырабатываются антитела, которые используются для диагностики инфекции. В настоящее время известны 2 типа вируса: ВИЧ-1 и ВИЧ-2. Считают, что ВИЧ-2 имеет меньшую способность к распространению и медленнее разрушает иммунную систему.

Источником ВИЧ-инфекции является человек. Почти во всех биологических жидкостях инфицированного человеческого организма (кровь, сперма, грудное молоко, влагалищный и цервикальный секрет) в различной концентрации обнаруживаются вирусные частицы.
Основным методом лабораторной диагностики ВИЧ-инфекции является обнаружение антител к вирусу с помощью иммуноферментного анализа. Антитела к ВИЧ появляются у 90-95% зараженных в течение 3-х месяцев после заражения, у 5-9% - через 6 месяцев от момента заражения и у 0,5-1 %- в более поздние сроки. Наиболее ранний срок обнаружения антител-2 недели от момента заражения.
В терминальной стадии СПИД количество антител может значительно снижаться, вплоть до полного их исчезновения. Серологическая диагностика инфекции ВИЧ на первом этапе строится на выявлении суммарного спектра антител против антигенов ВИЧ с помощью твердофазного анализа. На втором этапе методом иммунного блотинга проводится определение антител к отдельным белкам вируса.

Гепатит С

Гепатит С - вирусное заболевание , характеризующееся поражением печени и аутоиммунными нарушениями, часто имеющее первично-хроническое и латентное течение. Протекает в желтушной (5%) или безжелтушной (95%) формах. Вирус гепатита С относится к семейству флавивирусов, представляет собой небольшой(40-50нм в диаметре), покрытый оболочкой вирус, достаточно устойчивый во внешней среде. Его геном представлен одноцепочечной РНК, которая кодирует 3 структурных и 5 неструктурных белков вируса. К структурным относятся нуклеокапсидный белок(С-core) и гликопротеины оболочки(Е1-Е2). Неструктурную область представляет комплекс белков с ферментативной активностью(NS1,NS2, NS3, NS4,NS5).
Протекая бессимптомно, долгие годы остающейся нераспознанной, именно ВГС-инфекция является основной причиной формирования всей группы хронических болезней печени - хронического гепатита, цирроза, гепатоцеллюлярной карциномы.
Источниками ВГС являются больные всеми формами острого и хронического гепатита С. Вирус попадает в кровь при любых парентеральных манипуляциях: гемотрансфузии, инъекциях, при посещении стоматолога и гинеколога, оперативных вмешательствах, зондовом обследовании и т.д. К группе риска относятся больные, находящиеся на гемодиализе, страдающие гемофилией и другими заболеваниями крови, получающие плазму, гемоконцентраты, иммуноглобулины. Наркоманы, употребляющие наркотики внутривенно. Медицинские работники, имеющие контакт с кровью. Относительно меньшее значение имеют половой, бытовой и вертикальный пути передачи, что связано с низкой виремией ВГС.

Инкубационный период длится в среднем 6-8 недель с возможными колебаниями от 2-4-х недель до 4-6 месяцев больше. В конце инкубационного периода повышаются уровни печеночных трансаминаз (превышают норму в 5-30раз). Сероконверсия наступает через 15-20 недель от момента заражения. На 3-4 недели раньше анти-ВГС-IgG обнаруживается анти-ВГС-IgM. РНК вируса с помощью ПЦР определяется через 1-3 недели после инфицирования.
Лабораторная диагностика гепатита С основана на обнаружении в образцах сывороток крови человека специфических маркеров вируса гепатита С: антител к антигенам ВГС, относящихся к иммуноглобулинам классов G и M, а так же нуклеиновой кислоты возбудителя (РНК ВГС).

Гепатит В

Гепатит В (ГВ) - является одним из самых распространенных и опасных вирусных инфекционных заболеваний человека, что обусловлено высокой устойчивостью возбудителя во внешней среде и широким спектром клинико-эпидемиологических особенностей.
Вирусный гепатит В- инфекционное заболевание, которое характеризуется тяжелым воспалительным поражением печени. Источниками возбудителя инфекции являются больные острыми и хроническими формами болезни, а также лица с субклиническим течением инфекционного процесса и здоровые носители.
ГВ передается через кровь и контактным, преимущественно половым путем. Большому риску подвергаются медики, имеющие контакты с кровью. Вирус может передаваться от матери к ребенку во время беременности или непосредственно при родах.
Лабораторная диагностика ГВ основана на выявлении специфических для ГВ антигенов и соответствующих антител в крови, а также вирусных нуклеиновых кислот, основными из которых являются:
- HBsAg
- анти-НВs
- анти-НВс класса IgM и IgG
- HВe-Ag-антиНВе
- ДНК | ВГВ
В диагностике ГВ наиболее широко используется определение HBsAg. HBsAg – поверхностный антиген вируса гепатита В, основной маркер острого и хронического гепатита В- представляет собой белковую молекулу, ответственную за адсорбцию вируса на поверхности гепатоцитов. После встраивания вируса в геном печеночных клеток они начинают продуцировать вирусную ДНК и белки, и новые молекулы HBsAg поступают в кровь.

Данный антиген выявляется как при остром, так и при хроническом заболевании. При остром ГВ поверхностный антиген вируса обнаруживается через 3-5 недель от момента инфицирования, то есть задолго до появления клинических признаков болезни и в этих случаях является единственным серологическим маркером.
Обнаружение поверхностного антигена вируса гепатита В в крови больше 6 месяцев от начала болезни указывает на затяжное или хроническое течение болезни, и позволяет предположить хроническое носительство вируса. Элиминация HBsAg и появление антител к нему является непременным условием выздоровления. Серологическими маркерами репликации ВГВ являются- анти-НВс класса IgM, НвеAg, ДНК и ДНК-полимераза, которые обнаруживаются при остром ГВ с первых дней клинических проявлений или при обострении. HВcAg выявляется в ткани печени и не определяется в сыворотке крови. Опосредованно его присутствие в организме отражают циркулирующие антитела- анти-НВс класса IgM и IgG. В острый период ГВ наличие анти-НВс класса IgM является дополнительным маркером этого заболевания. Наличие в сыворотке крови только анти-НВс класса IgG наблюдается в период между исчезновением HBsAg и образованием анти-HBs. Сочетанное выявление анти-НВс класса IgG в низком титре с анти-НВs указывает на перенесенную ГВ-инфекцию и наличие иммунитета. Тестирование НВеАg проводят в сыворотках крови только с наличием HBsAg и позитивный результат данного маркера свидетельствует об активном процессе - либо подтверждает диагноз острого ГВ, либо свидетельствует об обострении хронического ГВ. Наличие ДНК-ВГВ( наиболее чувствительный маркер продолжающейся репликации ВГВ) в сыворотке крови указывает на высокую инфекционность данного образца и активное размножение вируса в организме. Высокая активность аминотрансфераз сыворотки отражает воспалительное повреждение ткани печени. Сероконверсия HBsAg в анти-HBs происходит у 90-95% больных с острым ГВ в стадии разрешения инфекционного процесса и, является показателем иммунитета к вирусу ГВ, то есть наличие анти-HBs свидетельствует о перенесенной инфекции и наличии иммунитета к этой инфекции. Лица, имеющие эти антитела в защитной концентрации(10МЕ и более), не болеют ГВ и не нуждаются в вакцинации.
Сифилис

Сифилис – хроническое инфекционное заболевание, вызываемое Treponemapallidum (бледная трепонема), характеризуется полиорганным поражением и стадийным течением.
Treponemapallidum относится к семейству Spirochaetaceae, роду Treponema. Имеет спиралевидную форму с завитками, грамотрицательный анаэроб. Сифилис , как правило передается половым путем, а важнейшим фактором проникновения бледных трепонем в организм и его инфицирования является нарушение целостности кожных и слизистых покровов и большое количество вирулентных возбудителей. Трансплацентарное заражение или инфицирование новорожденных через родовые пути больных сифилисом матерей, а также при кормлении грудью представляет серьезную опасность и диктует необходимость обследования.
Инкубационный период длится 3-4 недели, первичный серонегативный -1 месяц, затем первичный серопозитивный -1 месяц, затем вторичный период-2-4 года, далее третичный период. В первичном периоде возникает твердый шанкр( безболезненная язва в месте проникновения бледной трепонемы), сопровождающийся регионарным лимфаденитом. В конце первичного периода шанкр самостоятельно заживает, а лимфаденит переходит в полиаденит и сохраняется до пяти месяцев. Началом вторичного периода являются генерализованные высыпания ( пятнистые, папулезные, пустулезные сифилиды). На втором полугодии вторичного сифилиса исчезает полиаденит. Появление третичных сифилидов (бугорков и гумм) знаменует начало третичного периода, который наступает у 40% нелеченных и неполноценно леченных больных. Волны третичного периода разделены более продолжительными периодами латентного течения инфекции. В третичных сифилидах содержится крайне мало трепонем, поэтому они практически не заразны. Передача сифилиса потомству наиболее вероятна в первые три года заболевания. В результате возникают поздние выкидыши (на 12-16 неделе), мертворождение. Ранний и поздний врожденный сифилис. Проявления раннего врожденного сифилиса возникают сразу после рождения и аналогичны проявлениям вторичного сифилиса.
Диагноз сифилиса должен быть подтвержден лабораторными исследованиями, однако, при отрицательном результате скринингового теста обследование пациента с существующим риском недавнего заражения сифилисом следует повторить через 1-2 недели. Образцы, давшие положительный результат в тест-системе для выявления суммарных антител, необходимо проанализировать в системах, выявляющих конкретные классы иммуноглобулинов(JgG и IgM). Положительный результат на JgG и IgM является подтверждением положительного результата, полученного в скрининговом тесте, и свидетельствует о наличии специфических антитрепонемных антител.
Взятие крови из вены с помощью вакуумной системы является наиболее безопасным и эффективным способом забора. Использование вакуумных пробирок, так называемых вакутейнеров, обеспечивает правильную процедуру сбора образца, транспортировки и качественный анализ.
Особенности и преимущества вакутейнеров
Трехкомпонентная система для забора венозной крови состоит из:
- стерильной вакуумной пробирки с консервантом;
- двусторонней автоматической иглы для внутривенной инъекции;
- автоматического иглодержателя.

Преимущества систем с отрицательным давлением связаны с их конструктивными особенностями:
- безопасность, стерильность и гарантия целостности образца;
- минимизация микросгустков и гемолиза;
- соблюдение постоянного времени между забором и соединением с добавкой;
- точное соотношение образца и добавки;
- минимизация эффекта жгута.
Алгоритм взятия крови с помощью вакуумной системы
Методика забора венозной крови вакуумными пробирками аналогичен использованию шприца, при этом обеспечивает большую безопасность, оперативность и удобство. Взятие осуществляется быстро, что важно для гарантии точного результата исследования.
При заборе крови из периферической вены с помощью вакуумной системы потребуются:
- вакуумные пробирки;
- жгут;
- вата (ватные тампоны) или салфетки;
- антисептическое средство (медицинский спирт);
- бактерицидный пластырь;
- стерильный медицинский лоток;
- медицинская спецодежда (халат, очки, маска и перчатки).
Перед проведением процедуры необходимо оформить направление пациента, обработать руки специальным раствором, надеть защитную медицинскую одежду.
Техника забора крови из вены
Возможные ошибки при использовании вакуумных пробирок
| Проблема | Возможные причины | Решение |
| Кровь не поступает в пробирку после соединения с держателем | Игла не попала в вену | Во всех перечисленных случаях необходимо осторожно скорректировать положение иглы. Отсоединять пробирку от держателя не нужно, если нет необходимости вынуть иглу и-под кожи. |
| Кончик иглы уперся в венозную стенку | ||
| Вена проткнута насквозь | ||
| Кровь в пробирку поступила в меньшем количестве, чем необходимо для проведения анализа | Венозный сосуд спался из-за низкого давления | Необходимо отсоединить пробирку от держателя и подождать некоторое время, пока вена снова наполнится |
| Систему нужно заменить и выполнить процедуру заново | В пробирку попал воздух |
Читайте также:

