Вагинальная трихомонада в кишечнике
Обновлено: 24.04.2024
Трихомониаз — венерическое заболевание, спровоцированное одноклеточным паразитарным микроорганизмом Trichomonas vaginals. По статистическим данным ВОЗ, это заболевание обширно распространено. Приблизительно 10% людей населяющие Землю заражены им (в некоторых социальных слоях населения достигает до 40%).
Трихомониаз, попадая в организм снижает иммунитет, вследствие чего он более подвержен инфицированию другими паразитами. В девяти случаев из десяти влагалищная трихомонада выявляется и у людей, которые болеют гонорей или хламидиозом. У людей, которые заражены трихомонадой могут не сразу выявляться симптомы заболевания (в большинстве случаях у мужчин заболевание протекает бессимптомно). Не выявленный на ранних этапах трихомониаз может впоследствии привести к воспалительным процессам органов малого таза и даже к бесплодию.
Трихомониаз - что это?
Влагалищная трихомонада (Trichomonas vaginalis) - поражает мочеполовую систему у человека. Женщины в большей степени подвержены негативному воздействию этого паразитарного микроорганизма. Во влагалище присутствует женский гормон - эстроген, он вырабатывает гликоген, который необходим для существования трихомонады. Этот микроорганизм может существовать только во влагалище, в других органах он не выживет (там отсутствует гликоген).
Мужчины, зараженные им, в большей степени являются носителями данного паразитарного микроорганизма. Болезнь зачастую проходит бессимптомно и мужчина, не зная о том, что у него трихомонада заражает своего полового партнера. В редких случаях у мужчин бывают симптомы - боль в уретре и увеличение частоты мочеиспускания.
Три вида трихомонад
- Влагалищная Трихомонада (Trichomonas vagimalis) - поражает мочеполовую систему. Вагинит и уретрит - частые болезни при заражении влагалищной трихомонадой.
- Кишечная Трихомонада (Trichomonas hominis) - поражает толстую кишку, протекает заболевание бессимптомно. Заболевание может ослабить иммунитет, что в сочетании с другими болезнями кишечника приведет к большему вреду для организма.
- Ротовая Трихомонада (Trichomonas tenax - поражает ротовую полость, так же, как и кишечный трихомониаз заболевание не проявляет симптоматику, но может повлиять на течение других заболеваний полости рта, а при болезни легких может выявится и в мокроте.
Каждый из перечисленных видов трихомонад может обитать только в определенной среде и не выживет в другой.
Как можно заразится трихомониазом?
Трихомониазом - является половой венерической болезнью. Микроорганизм трихомонады содержится в жидкостях из мочеполовых органов: в моче, в выделениях из влагалища и сперме.
Используя презерватив как стандартное профилактическое средство, шансы заразиться данным паразитом достаточно низки, т.к. ваши слизистые и секреции вашего полового партнера не будут явно взаимодействовать.
Во внешней среде трихомониаз не выживает, поэтому бытовым путем шанс заразится равен нулю. Возможно лишь заражение при таких условиях - если вы будете вытирать половые органы одним и тем же полотенцем, которое только что использовал зараженный человек. Шансы выше если в это время в ванной комнате была достаточно влажно и была подходящая температура для жизнедеятельности паразита, и их было в достаточно большом количестве. Поэтому заражение бытовым путем достаточно маловероятно, слишком много факторов, которые влияют на гибель трихомониаза.
Возможно и заражение ребенка при родах, когда он проходит родовые пути матери, которая заражена данным паразитом. Процент заражения таким путем составляет не более пяти процентов и в основном это девочки, мальчики заражаются довольно редко.
Трихомониаз передается половым путем через выделения, поэтому если у детей или подростков выявляется этот паразит, то можно предположить и насилие над ним как причину. Выявив его у детей и подростков, необходимо быть очень внимательным и серьезно отнестись к данному случаю.
Заболевания при трихомониазе
Когда у зараженного человека крепкий иммунитет, заболевание может никак не проявиться, но паразит трихомонады может усугубить существующие заболевания или способствовать заболеванию другими паразитами.
Проявление трихомониаза увеличивается при ослаблении иммунитета, что может вызвать активизацию трихомонад и проявить себя сильным воспалением. Чаще всего это связано с:
- беременностью;
- менструацией;
- сильными стрессами и гормональными сбоями;
- приемом медицинских препаратов которые снижают иммунитет - гормональные, антибиотики и др.
Симптомы и первые признаки трихомониаза
В случае инфицирования микроорганизмом в первое время каких-то явных симптомов ожидать не следует. Первые признаки заражения могут проявиться через две-четыре недели, в редких случаях через четыре-семь дней. За это время влагалищная трихомониаза по кровотоку и лимфотоку перемещается по организму и закрепляется в межклеточном пространстве, также микроб может спрятаться в другом паразите. Во втором случае будет сложнее выявить трихомониаз.
Различие симптомов вызывающие заражением трихомонадой в женском организме и в мужском различаются. Но есть определенный общий перечень симптомов, которые можно выделить:
1. Мочеиспускание более частое.
2. Жжение и рези при прохождении мочи по уретре, моча мутная с кровью и с гноем.
3. Специфические запахи (зачастую запах гнили).
4. Аномальные выделения из половых органов.
5. Покраснение и зуд половых органов.
Симптомы у мужчин
Мужчина выступает неявным носителем инфекции, у него же заболевание чаще всего не вызывает симптомов в более чем 50% случаев, если нет других сопутствующих заболеваний. В запущенных случаях может возникнуть воспалительный процесс в мочеиспускательном канале и даже простатит. Возможно покраснение вокруг мочеполовых органов, аномальные выделения, зуд, и даже к бесплодию. Трихомонадный простатит почти не поддается лечению и является хроническим заболеванием.
Симптомы у женщин
Женский организм более чувствителен к заражению трихомонадой. Поэтому симптомы у женщины проявляются уже через неделю или две (возможно и через месяц).
Самые распространенные симптомы:
1. Мочеиспускание проходит с дискомфортом: резь и жжение.
2. Выделения не только во время менструального периода - симптоматичны кровянистые выделения из влагалища.
3. Покраснение, воспаление мочеполовых органов.
4. Половой акт с болями и неприятными ощущениями.
5. Аномальные выделения из половых органов - пенистое и с желтоватым оттенком.
6. Неприятный запах.
Если паразит дойдет до матки или придатков, возможны дополнительные симптомы в виде: слабость, сниженная активность, температура, боли внизу живота.
Организм, подверженный заболеванию трихомониаз также является благоприятным для других патогенов.
При выявлении данных признаков необходимо вам и вашему партнеру в кратчайшие сроки обследоваться у врача и пройти совместное лечение. Запущенное заболевание сложно поддается лечению и может перерасти в хроническое заболевание и в некоторых случаях к бесплодию.
Трихомониаз при беременности
При беременности иммунитет будущей мамы от природы ослабляется для того, чтобы плод успешно прикреплен и смог полноценно развиваться. Из-за ослабления иммунной системы обостряются хронические заболевания и возможность инфицирования другими паразитами сильно возрастает.
Трихомониаз не несет непосредственной угрозы плоду, но может ослабить иммунитет женщины и организм становится подверженным другим заболеванием (гонорея, герпес и др. ЗППП), что может привести к преждевременным родам, замершей беременности, заражению младенца во время родов (особенно у только что родившихся девочек, которые проходя через родовые пути, соприкоснулись с жидкостями из влагалища зараженной трихомонадой мамы), к выкидышу и т.п. Иногда трихомонада может негативно повлиять на внутриутробное развитие плода. Поэтому у беременных обязательно берут анализы для диагностики трихомоноза.
Трихомониаз: осложнения и последствия
Три варианты течения заболевания:
- Латентная форма. Чаще всего мужчин, реже у женщин. У человека не проявляются симптомы заболевания, они являются лишь переносчиком.
- Легкая форма заболевания: небольшим воспаление половых органов.
- Тяжелая форма: воспаление переходит на все органы малого таза.
Тяжелая форма очень опасна для организма, которая может привести к непоправимым последствиям и опасным осложнениям. В мужском организме чаще всего инфекция не вызывает никаких симптомов, он может не знать, что является переносчиком паразитарного организма трихомонады и заражать своих половых партнеров. Для того чтобы обезопасить их и себя, необходимо планово проходить обследования, не реже одного раза в год.
Одно из самых серьезных осложнений - спайки. На слизистой при воспалении из-за паразита образуются ранки, которые образуют фибриновые тяжи и рубцы. Что в последствии образуются патологии:
- У мужчин спайки в простате приводят к болям в тазовой области и к бесплодию.
- Усложняется отток мочи из-за сужения и изменения уретры
- Спайки нарушают естественное смущение органов что вызывает боли внизу живота.
- Нарушение менструального цикла у женщин, беременность протекает с осложнениями как для мамы, так и для плода.
- Женское бесплодие из-за спаек. Они усложняют прикрепление оплодотворенной яйцеклетки, т.к. маточная труба сужена из-за рубцов и яйцеклетке сложнее попасть внутрь.
Лечение трихомониаза, который перешел в тяжелую форму, длительное и сложное, т.к хирургу необходимо удалить хирургические спайки, восстановить все функции органов малого таза. Для восстановления показаны массаж, физиотерапия, физические упражнения и соблюдение здорового образа жизни.
Лечиться от трихомониаза стоит сразу, как только диагностировали показала наличие трихомонады, даже если болезнь бессимптомная. Чем дольше паразит находится в организме человека, тем больше вреда он наносит.
Диагностика трихомониаза
Проходить обследования необходимо не реже одного раза в год. Мужчинам лучше чаще, особенно если не имеют постоянного полового партнера., т.к. у них чаще всего заболевание трихомониазом проходит бессимптомно, а также если:
- Вы планируете забеременеть.
- При появлении симптомов ЗППП или при аномалии в области половых органов.
- Перед операциями на органах малого таза.
- После незащищенного полового акта.
В зависимости от вида выбранного исследования ЗППП сдаются на анализ кровь или мазок из влагалища и уретры.
Четыре вида диагностики инфекции:
- ПЦР (Полимеразная цепная реакция) - анализ выявляет следы ДНК инфекции. Этот метод является одним из самых точных, результат выдается через сутки.
- ИФА или другие серологические методы - находят антитела к патогену. Данный метод не всегда точен, часто есть случаи ложноположительных результатов.
- Микробиологическое исследование. Биоматериал помещают на питательную среду и в благоприятные для трихомонады условия, где он активно размножается. Результат исследования выдается через пару дней.
- Исследование под микроскопом. Специалистом изучается мазок под микроскопом. Данный метод самый неэффективный, потому что патоген может маскироваться в межклеточном пространстве или в других клетках.
Лечение трихомониаза
При выявлении трихомониаза к лечению следует приступить сразу же, не откладывать на потом. Противопротозойные препараты назначаются врачом индивидуально каждому пациенту. Закончив курс лечения назначенный врачом, через определенное время проводится контрольное обследование, т.к. трихомониаз довольно сложно с первого раза вылечить.
Для острого и хронического заболевания назначаются препараты - Метронидазол или Трихопол. Курс приема препарата врач назначает сам. Схема приема препарата назначается врачом с учетом вашего течения болезни. Зачастую назначают три раза в день по две таблетки с интервалом в восемь часов в течении 1 недели. Для женщин схема отличается: 2 раза в день по одной таблетке через равный промежуток времени, одновременно с приемом таблеток вводятся вагинальные свечи в течении 10 дней.
Метронидазол можно заменить на Орнидазол, Тиберал. Тинидазол др. Орнидазол назначают 2 раза в день утром и вечером после еды в течении 5 дней. Тинидазол назначают однократно 4 таблетки (1 таблетка 2 г).
Для беременных и мам кормящих грудным молоком эти таблетки противопоказаны, им назначают Орнидазол.
Женщинам назначаются крема и свечи для локальной борьбы с патогеном. Назначают такие препараты:
- Вагинальные таблетки Трихопол, Метронидазол или Клион. По одной таблетке во влагалище перед сном 10 дней.
- Вагинальные таблетки Тержинан — оказывает противовоспалительное действие и устраняет сопутствующие инфекции. По одной таблетке во влагалище перед сном в течение 10-20 дней.
- Макмиррор — вагинальные капсулы, имеет в составе нифурател. Назначают во влагалище по одной свече в течение восьми дней.
- Метрогил вагинальный гель. Имеет в составе 10 мг метронидазола на 1 г средства. Вводится 2 г однократно или по 500 мг дважды в день — десять дней.
Во время лечения микрофлора влагалища сильно пострадает, поэтому необходимо ее восстановить. Назначают свечи с полезными бактериями (например, Вагилак).
В период лечения рекомендуется воздержаться от половых контактов, вести здоровый образ жизни, укреплять иммунитет и соблюдать правила личной гигиены.
Для правильного и эффективного лечения следует обратиться к специализированному врачу, не занимайтесь самолечением. Самолечение может привести к серьёзным последствиям на ваш организм.
Профилактика трихомониаза
Ведя активную половую жизнь, не забывайте и о заболеваниях, передающихся через половой акт, многие из них скрытые и не проявляют себя в начальный период. Необходимо раз в год регулярно сдавать все анализы на ИППП, даже если нет никаких симптомов. Выявив инфекцию на ранней стадии - как правило, с ней будет легче бороться. Не нужно забывать и об общем укреплении всего иммунитета: здоровый образ жизни, физические упражнения, правильное питание.
Половой акт с одним постоянным партнером снижает риск заражения, как и использование презерватива. После незащищенного полового акта с новым партнером необходимо через месяц пройти обследование на ЗППП, трихомониаз при его наличии будет диагностирован у специалиста.
Автор статьи - Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
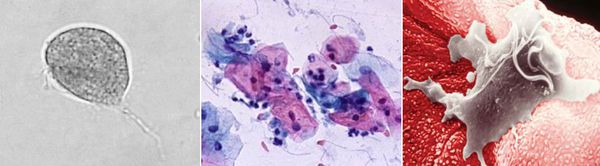
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
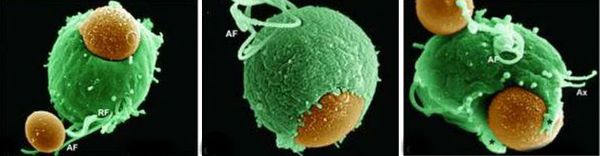
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
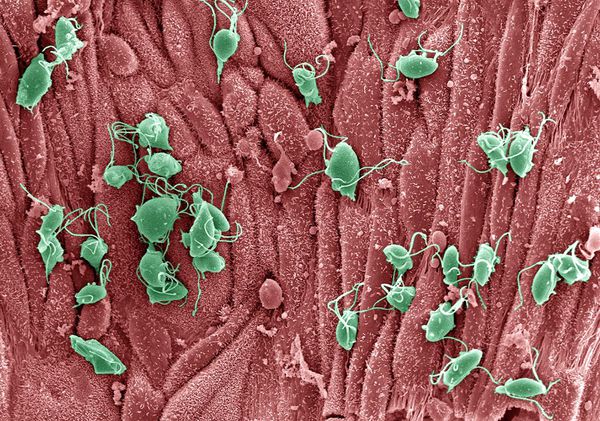
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
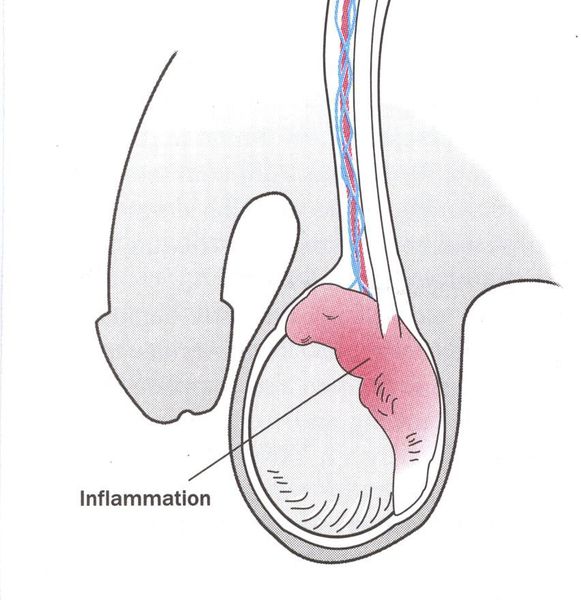
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
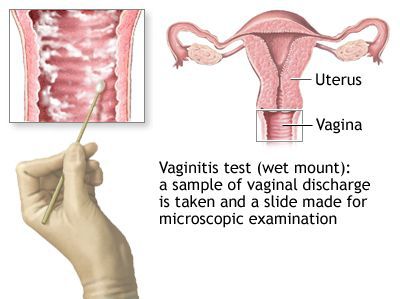
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Микроорганизм трихомонада бывает трех видов — кишечный, вагинальный и ротовой.
Трихомонада полости рта (Trichomonas tenax) является одной из самых распространенных, но и наименее опасных среди трех разновидностей трихомониаза.
Однако, несмотря на относительную опасность, трихомонады во рту доставляют массу неприятностей, могут передаваться бытовым способом, и стать причиной заболевания внутренних органов.
Чаще всего обнаруживается ротовой трихомониаз при посещении стоматолога.
Что представляет собой Trichomonas tenax
Трихомонады представляют собой простейшие микроорганизмы, не имеющие плотных оболочек для защиты от негативной окружающей среды. Форма микробактерии грушевидная, с несколькими жгутиками-ножками, с помощью которых трихомонада перемещается по слизистой. Размер взрослой особи может достигать 40 мкм.
Оральная разновидность бактерии меньше всего изучена учеными микробиологами, тем не менее, полученных знаний вполне достаточно, чтобы правильно диагностировать недуг и провести грамотное лечение.
В человеческом организме микробактерия может паразитировать в таких отделах: половые органы, ротовая полость, кишечник. Самой распространенной и опасной является влагалищная трихомонада, которая передается половым путем и становится причиной различных серьезных заболеваний.
Оральная трихомонада зачастую диагностируется при лечении стоматологических заболеваний или при наличии характерных симптомов. Зачастую микроорганизм обитает в карманах десен, на миндалинах, слизистой горла, мокроте, внутренней поверхности щек.
Опасность микробактерии в том, что она становится причиной многих стоматологических заболеваний: пародонтоз, гингивит, кариес, язвы и эрозии слизистой, а также способна проникать в легкие и печень.
Весь жизненный цикл бактерии происходит в организме человека, однако при попадании во влажную и теплую среду, трихомонада сохраняет свою жизнедеятельность на протяжении суток. Губительной для бактерии становится сухая и горячая среда. При отсутствии влаги и температуре выше 55 градусов, трихомонады погибают мгновенно.

Паразитирующие микроорганизмы достаточно живучи, способны противостоять защитным силам человеческого организма, подстраиваясь под клетки организма. Основной питательной средой для бактерии является железо. Так, попадая в организм носителя, трихомонады питаются эритроцитами, отчего развивается железодефицитная анемия.
Особенности Trichomonas tenax
Ротовая трихомонада впервые была описана в 1862 году. Простейшее распространено повсеместно.
Частота инфицирования ротовой трихомонадой:
В среднем у людей без заболеваний ротовой полости трихомонады обнаруживаются почти в 20%. Шанс оказаться инфицированным ротовой трихомонадой у человека с заболеваниями ротовой полости составляет почти 40%.
Ротовая трихомонада по строению очень похожа на кишечную. Как у всех трихомонад, у нее есть ундулирующая мембрана и жгутики. На фото видно, что микроорганизм имеет грушевидное тело, на переднем конце которого расположены четыре тяжа. Ундулирующая мембрана находится сбоку. Ее длина достигает 1/4 длины тела.
Жгутики и мембрана используются простейшими как орган передвижения. Они позволяют микроорганизму перемещаться по слизистой.
Трихомонад можно выделить из мокроты больных с бронхолегочными патологиями. Ученые считают, что простейшие, обитающие в ротовой полости, могут проникать в носоглотку, легкие и носовые пазухи, способствуя распространению инфекции вглубь организма.
Трихомонады не формируют цист, могут существовать только в вегетативной форме. Это определяет возможность их попадания в тело человека. Нельзя заразиться трихомонадой неконтактным путем, так как эти простейшие не могут находиться во внешней среде в виде цист, яиц и других образований, устойчивых к неблагоприятным условиям.

Диагностика
Для диагностики трихомонадоносительства образец биоматериала рассматривают под микроскопом. Под увеличением исследуют нативные (неокрашенные) или окрашенные препараты. Реже используют метод выращивания на питательных средах.

Для микроскопирования на оральный трихомониаз берут соскоб из полости рта.
Простейшие не имеют плотного футляра для защиты от условий окружающей среды. Весь цикл развития trichomonas tenax проходит во рту человека.
При высыхании и нагревании выше 55 градусов trichomonas tenax моментально гибнут. Во влажной теплой среде вне человеческого тела простейшие сохраняют жизнедеятельность на протяжении суток. В течение этого времени биоматериал передается в лабораторию для исследования в нативном, то есть неокрашенном мазке, позволяющем увидеть микроорганизмы в живом состоянии.
Симптомы ротовой трихомонады
Как правило, ротовая трихомонада обитает в ротовой полости, в глубине физиологических десневых карманов, расположенных между шейкой зуба и десной, а точнее — в скопляющемся там зубном налёте. Эти паразиты являются комменсалами (микроорганизмами, извлекающими пользу от сожительства с другими микроорганизмами), и их патогенность при пародонтозе или гингивите обуславливается проникновением вглубь патологических десневых карманов, где паразиты начинают размножаться в огромных количествах.
Очень часто ротовую трихомонаду можно обнаружить в гнойном содержимом при одонтогенных остеомиелитах и гайморитах. Существует авторитетное мнение, что именно они отягощают эти заболевания, так как при обнаружении трихомонад эти патологии отличаются длительным и упорным течением.
Из ротовой полости простейшие способны проникать в лакуны небных миндалин, где их обнаруживают при хронических тонзиллитах, а также в лёгкие.
Очень часто ротовые трихомонады обнаруживаются у ослабленных больных с хроническими гнойными процессами и злокачественными новообразованиями данных органов.
Пародонтальный абсцесс
Гнойник развивается при гингивите, пародонтите, пародонтозе. Это локально ограниченное гнойное воспаление десны. Снаружи нарыв выглядит как округлое образование размером от горошины до ореха.
Ученые считают, что состояние органов ротовой полости это решающий фактор, оказывающий влияние на зараженность трихомонадами. Патологии ротовой полости, протекающие с воспалительными процессами, такие как пародонтальный абсцесс, чаще всего сопровождаются сильной зараженностью простейшими.
Пародонтит
Пародонтит глубокое поражение околозубной ткани, сопровождающееся воспалением десен и выделением гноя.
Осложнением пародонтоза может стать полная потеря зубов и развитие флегмоны воспаления мягкий тканей без четких границ.
После курса противотрихомонадного лечения из десневых карманов полностью прекращалось выделение гноя, улучшалась клиническая картина пародонтоза.
Периодонтит
Ротовая трихомонада потенциальный возбудитель периодонтита. Врачи считают, что причиной этого заболевания является условно-патогенная ротовая микрофлора.
В ходе кариозного процесса микробы проникают в пульпу и провоцируют развитие пульпита, а затем распространяются дальше, приводя к развитию периодонтита и периапикального абсцесса.
Белый налет слизистой
Ниже один из симптомов ротовой трихомонады представлен на фото.
Белый рыхлый налет на поверхности языка, десен и щеках становится идеальной средой для развития патогенных, бактериальных микроорганизмов. Характерный симптом поражает здоровую микрофлору слизистой, сопровождается неприятным запахом изо рта, и видоизменяет цвет десен и языка.
Опасность симптома в том, что бактерии, которые активно размножаются в налете, легко проникают вместе с пищей и водой внутрь организма, оседая на миндалинах и внутренних органах.
Эрозия слизистых оболочек
Язвенно-эрозийные процессы могут наблюдаться на языке, внутренней поверхности щек и деснах. Патология проявляется покраснением отдельных участков слизистой, образованием гнойных пузырьков и язвочек, покрытых налетом. Осложнением данного недуга могут стать стоматологические заболевания, развитие местного абсцесса, инфицирование внутренних органов.
Все эти симптомы могут указывать и на другие стоматологические заболевания, поэтому подтвердить диагноз трихомониаз помогут только лабораторные исследования и анализы. Для определения окончательного диагноза проводятся такие процедуры:
- Микроскопия мазка с десны один из самых достоверных анализов, который покажет наличие бактериальной среды. Мазок нужно сдавать утром, до проведения гигиенических процедур.
- Лабораторное исследование содержимого эрозии и кариеса, на наличие бактерии трихомонада.
- Мазок с миндалин на флору для обнаружения колонии бактерий, которые могут стать причиной серьезных заболеваний.
Как правило, этих результатов будет достаточно, чтобы определить наличие орального трихомониаза у пациента, и назначить адекватное лечение. Оральный трихомониаз необходимо лечить в обязательном порядке, даже если симптомы не беспокоят и не нарушают планомерное течение жизни.
Ротовая трихомонада: лечение
Для борьбы с ротовой трихомонадой применяются специфические противотрихомонадные препараты, которые используются при обнаружении ротовых трихомонад как при наличии, так и при отсутствии клинических проявлений инфекционного процесса.
Это связано с тем, что ротовая трихомонада, как и другие её собратья, благодаря своей подвижности, становится источником заражения другими инфекциями, а ещё, кроме трихомонадоносительства, в случае наличия благоприятных факторов, могут возникать рецидивы перенесенных болезней.
Метронидазол
Лечение трихомониаза проводят антибактериальными препаратами из группы нитроимидазола. Медикаменты этого класса высокоактивны к простейшим и болезнетворным бактериям. Вещества, находящиеся в препаратах, подавляют тканевое дыхание патогенных микроорганизмов, после чего они погибают.

Метронидазол не совместим с алкоголем. После окончания приема препарата еще два дня запрещено принимать спиртные напитки.
Обычно для лечения трихомониаза используют Трихопол (0,25 г метронидазола в одной таблетке). Трихопол принимают по таблетке 3 раза в сутки. Длительность курса 7-10 дней. После лечения Трихополом больной полностью выздоравливает.
Если штамм устойчив к Трихополу, дозы препарата увеличивают или используют другие лекарства:
Полоскания
Ротовые трихомонады чувствительны к антисептикам:
- перекиси водорода;
- марганцовке;
- фурацилину.
Одновременно с пероральным лечением ротового трихомониаза используют местные процедуры полоскания горла и рта трижды в день слабо-розовым раствором марганцовки. В течение часа после полоскания нужно воздерживаться от пищи и питья.
После еды и перед сном рот прополаскивают раствором: таблетку гидроперита или 2 столовые ложки жидкой перекиси водорода разводят в 200 мл воды.
Скорейшему избавлению от trichomonas tenax способствует насыщение тканей рта кремнием. Это вещество в избытке содержится в глине. С оздоровительными целями столовую ложку каолиновой глины растворяют в литре кипяченой воды, охлажденной до 37 градусов. В раствор добавляют 3 капли эфирного масла чабреца. Раствор набирают в рот и держат не менее 5 минут.

Глина связывает трихомонад и удаляет их из ротовой полости, одновременно укрепляя слизистую рта.
Народные методы
Народная медицина рекомендует для борьбы с ротовым трихомониазом использовать настойку, приготовленную из перегородок грецких орехов:
- Стакан перемолотого в кофемолке сырья заливают доверху водкой.
- Выдерживают 2 часа.
- Принимают на пустой желудок, начиная с 5 капель.
- Каждый день дозу понемногу увеличивают.
В народной медицине хорошим антимикробным средством считается обычная клюква. Ягоды просто перекатывают и рассасывают во рту, после чего бактерии и простейшие погибают.

Способы избежать заражения ротовой полости
Трихомонадами можно заразиться орально:
- при поцелуе;
- из общей посуды;
- через гигиенические приспособления: зубные щетки и пр.
Заразиться можно не только через рот. Теоретически возможен перенос микроорганизмов с капельками слюны при чихании, разговоре или кашле.
Разновидности трихомонады, симптомы и формы трихомониаза в видео:
Можно ли заразиться ротовой трихомонадой половым путем? При классическом половом акте нет, но нужно иметь в виду, что паразит передается при поцелуе.
Спровоцировать размножение трихомонад могут:
- ионизирующее излучение ускоряет развитие и размножение микроорганизмов;
- алкоголь, курение, гормональные мази для полости рта.
Для профилактики заражения оральным трихомониазом достаточно соблюдать обычные санитарно-гигиенические правила:
- мыть фрукты и овощи;
- перед едой мыть руки с мылом;
- использовать для ухода за зубами индивидуальные инструменты щетки, зубные нити, зубочистки.
Десны и зубы нужно содержать в идеальном состоянии вовремя удалять зубной камень и залечивать кариозные полости по мере их появления, не откладывая надолго визит к стоматологу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Трихомониаз: причины появления, симптомы, диагностика и способы лечения.
Определение
Урогенитальный (мочеполовой) трихомониаз – инфекционное заболевание, вызываемое простейшим паразитом влагалищной трихомонадой (Trichomonas vaginalis). Во внешней среде возбудитель неустойчив, он погибает при температуре +40°С, под воздействием ультрафиолета, дезинфектантов, при высушивании, а также смещении вагинального рН. Заболевание передается половым путем и вызывает поражение урогенитального тракта человека.

Причины появления трихомониаза
У взрослых заражение трихомониазом происходит при незащищенном половом контакте с больным урогенитальным трихомониазом.
Заражение детей возможно интранатальным путем (во время родов). В исключительных случаях девочки младшего возраста могут заражаться при нарушении правил личной гигиены (например, через влажное полотенце, которым незадолго до этого пользовался больной трихомониазом).
Классификация трихомониаза
Классификация урогенитального трихомониаза основана на локализации воспалительного процесса.
1. Трихомониаз нижнего отдела урогенитального тракта у женщин:
- вульвит - воспаление малых половых губ и преддверия влагалища;
- вагинит, или кольпит – воспаление влагалища;
- цервицит – воспаление шейки матки;
- уретрит – воспаление мочеиспускательного канала (уретры);
- цистит – воспаление мочевого пузыря.
- вестибулит – воспаление вестибулярных желез в преддверии влагалища;
- парауретрит, или скинеит – воспаление парауретральных желез;
- сальпингит – воспаление фаллопиевых (маточных) труб.
- уретрит - воспаление мочеиспускательного канала (уретры);
- баланит и баланопостит – воспаление кожи головки полового члена и воспаление кожи головки полового члена в сочетании с воспалением крайней плоти соответственно;
- цистит - воспаление мочевого пузыря.
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы;
- везикулит, или сперматоцистит – воспаление семенных пузырьков;
- парауретрит - воспаление парауретральных желез.
Жалобы пациентов с трихомониазом неспецифичны – аналогичные симптомы могут отмечаться и при других ИППП. Возможно острое и хроническое течение заболевания, часто, особенно у мужчин, болезнь протекает бессимптомно.
Трихомониаз нижних отделов мочеполового тракта.
20-40% больных не предъявляют никаких жалоб.
При наличии клинических проявлений женщин беспокоят выделения из половых путей серо-желтого цвета, нередко – пенистых, с неприятным запахом. Возможны зуд, жжение, болезненность во время половых контактов (диспареуния) и/или при мочеиспускании (дизурия), дискомфорт и/или боль в нижней части живота.
Мужчин могут беспокоить серо-желтые, жидкие выделения из уретры, зуд, жжение в области уретры, боль в промежности, отдающая в прямую кишку, возможны диспареуния и дизурия. Реже болезнь проявляется эрозивно-язвенными высыпаниями на коже головки полового члена. Иногда в сперме присутствует кровь.
Трихомониаз органов малого таза и других мочеполовых органов.
При вестибулите женщин беспокоят незначительные выделения из половых путей серо-желтого цвета, нередко – пенистые, с неприятным запахом, болезненность и отечность в области вульвы. При формировании абсцесса (гнойного воспаления с образованием полости) присоединяются симптомы общей интоксикации, появляются интенсивные боли пульсирующего характера.
При сальпингите женщины отмечают боль в нижней части живота, нередко схваткообразного характера, пенистые выделения из половых путей серо-желтого цвета, с неприятным запахом. При хроническом течении заболевания субъективные проявления менее выражены.
При эпидидимите мужчин беспокоят серо-желтые, жидкие выделения из мочеиспускательного канала, дизурия, диспареуния, болезненность в области придатка яичка и паховой области, боль в нижней части живота, в области мошонки, в промежности, отдающая в прямую кишку, поясницу и крестец.
При простатите пациенты жалуются на боль в промежности и в нижней части живота с иррадиацией в область прямой кишки, дизурию.
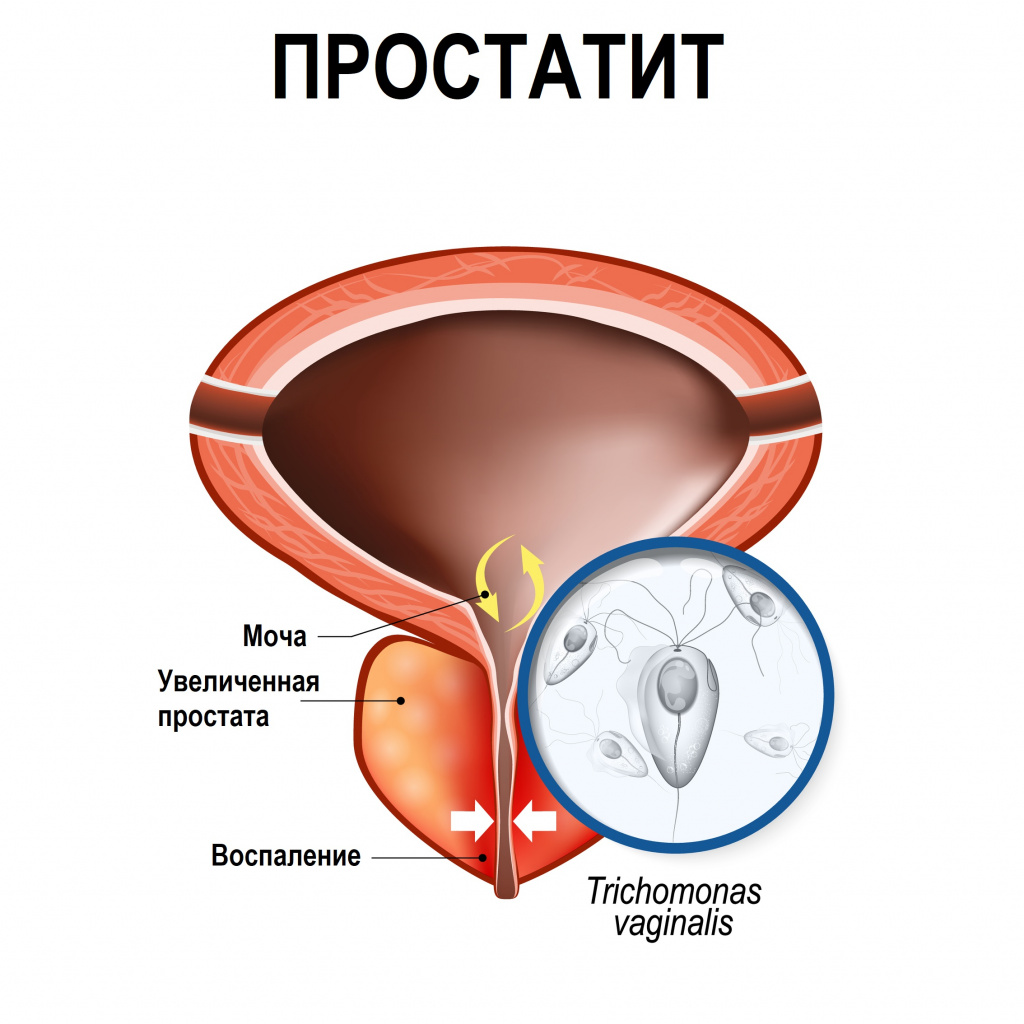
При везикулите отмечается боль в области крестца, промежности, заднего прохода, усиливающаяся при мочеиспускании и дефекации, учащенное мочеиспускание, ночные эрекции, возможна примесь крови в сперме.
Диагностика трихомониаза
Заподозрить воспалительное заболевание мочеполового тракта врач может на основании жалоб и данных осмотра пациента. Подтвердить диагноз и главное - установить возбудителя, чтобы назначить адекватное лечение, можно только по результатам лабораторной диагностики.
Поскольку трихомониаз может быть причиной бесплодия и осложнений беременности, исключение этого заболевания требуется половым партнерам при планировании беременности и при обследовании женщин во время беременности, а также в случае гибели плода и бесплодия в анамнезе.
Обследование показано перед предстоящими операциями на половых органах и органах малого таза, а также половым партнерам больных ИППП и лицам, перенесшим сексуальное насилие.
- Основными методами лабораторного подтверждения трихомониаза являются микроскопическое исследование мазка, микробиологический посев и ПЦР-тестирование.
- Trichomonas vaginalis обнаруживается в гинекологических и урологических мазках на микрофлору - микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
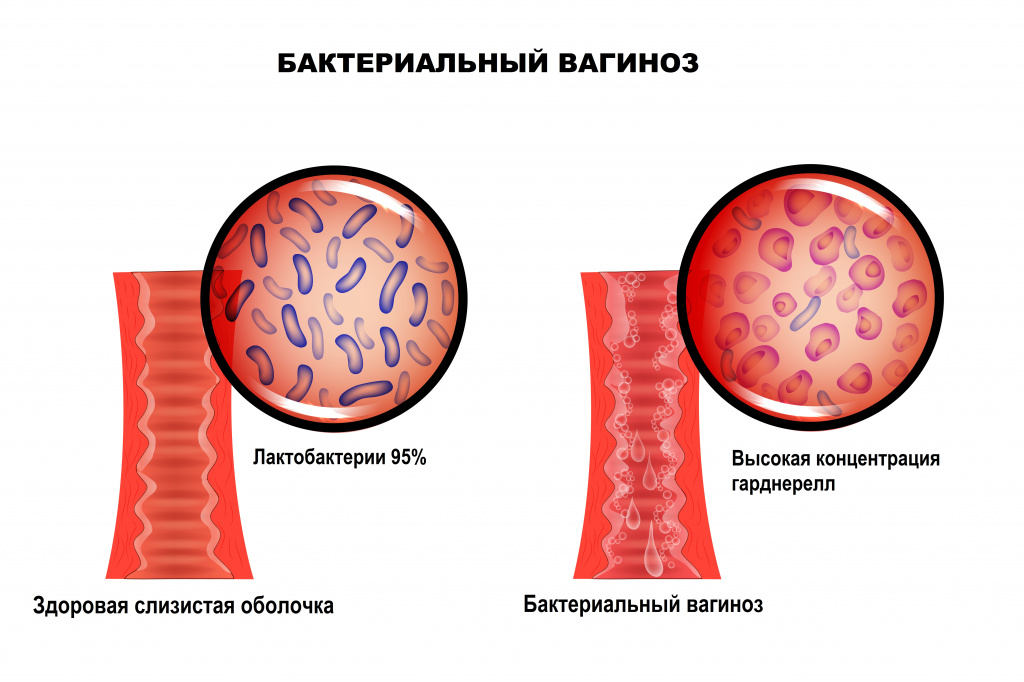
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
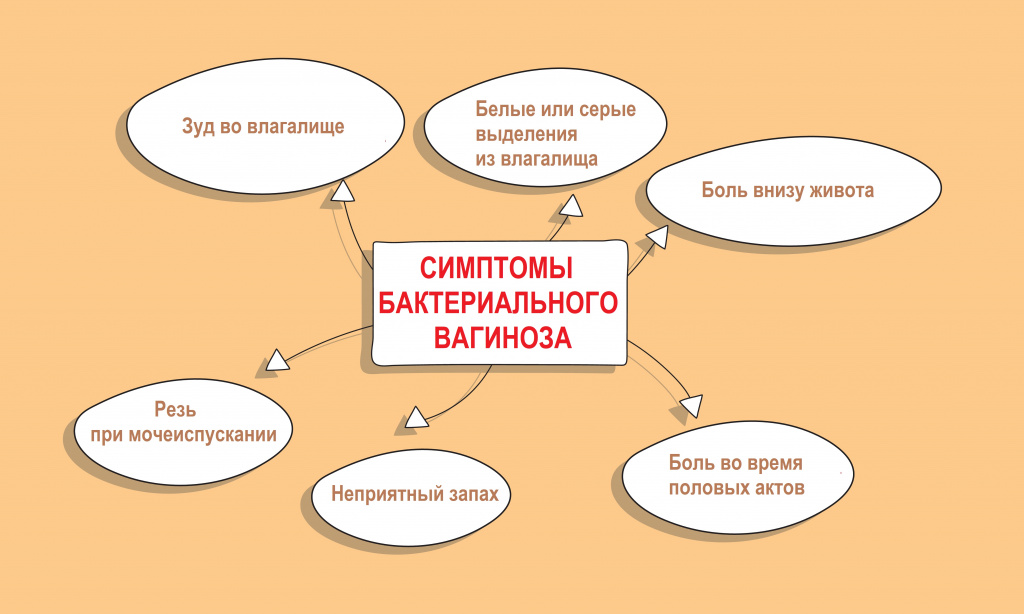
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Читайте также:

